Последствия воспаления роговой оболочки кератопластика кератопротезирование
ИСХОДЫ
ЗАБОЛЕВАНИЙ РОГОВИЦЫ
Прозрачность
и сферичность роговицы в результате
перенесенных заболеваний в значительной
степени страдают и приводят к понижению
зрения.
Глубокие
инфильтраты, переходящие зону боуменовой
мембраны, оставляют после себя необратимые
стойкие помутнения роговицы в виде
облачка, пятна и бельма.
Облачко
— ограниченное
помутнение серого цвета, не видимое
невооруженным глазом, но улавливается
при боковом освещении (рисунок 8.15, см.
вклейку). Если облачко локализуется в
центре, оно может сопровождаться
незначительным снижением зрения.
Располагаясь вне зоны зрачка, оно не
нарушает зрения.
Пятно—
стойкое
ограниченное помутнение в центре или
на периферии роговицы. Помутнение
этого типа можно видеть, не прибегая к
специальным методам исследования. Пятно
роговицы расположенное в оптической
зоне, снижает зрение в большей степени,
чем облачко.
Бельмо
—
стойкое,
часто сосудистое помутнение роговицы,
светлосерого или белого цвета,
занимающее часть или всю роговицу
(рисунок 8.17, см. вклейку). Предметное
зрение страдает значительно или
утрачивается полностью.
Незначительные
помутнения роговицы (облачко, пятно),
если они не влекут за собой выраженного
снижения зрения, обычно не требуют
хирургического лечения. В некоторых
случаях возможно улучшение зрения путем
подбора контактных линз, которые
исправляют оптические дефекты роговицы,
повышая тем самым остроту зрения. При
бельмах зрение всегда снижается
значительно, в связи с чем требуется
пересадка роговицы.
кератопластика
В
настоящее время пересадку роговицы
(кератопластику) производят с оптической,
лечебной, мелиоративной, тектонической,
косметической и рефракционной целью.
Большие заслуги в разработке проблемы
кератопластики принадлежат школам В.
П. Филатова и Т. И. Брошевского.
С
лечебной целью кератопластику применяют
при кератитах, которые не поддаются
медикаментозному лечению (рисунок 8.18,
рисунок 8.19, см. вклейку). Тектоническая
кератопластика показана для закрытия
дефекта роговицы после ранений,
удаления птеригиума, опухоли, а также
при фистуле. Мелиоративную пересадку
роговицы (послойную) производят обычно
для улучшения трофики бельма. После
этого бельмо обогащается прозрачными
слоями роговицы, что позволяет на
благоприятной почве произвести сквозную
кератопластику с оптической целью.
Косметическую кератопластику производят
при бельмах на слепых глазах, чтобы
создать иллюзию нормального глаза. С
этой операцией удачно конкурирует
косметическая цветная контактная
линза.
Для
исправления рефракции глаза производят
эпикератопластику, послойную или
интраламеллярную пересадку роговицы.
Наиболее
распространена оптическая кератопластика,
которую производят при бельмах и
дистрофиях роговицы. В зависимости
от глубины поражения производят сквозную
или послойную кератопластику. По площади
удаления помутнения роговицы
кератопластику подразделяют на:
частичную, диаметром 4-6 мм; субтотальную,
диаметром 7-9 мм; тотальную, диаметром
10-11мм; с каймой склеры, диаметром более
11 мм.
Для
кератопластики обычно используется
свежая трупная роговица, консервированная
по В. П. Филатову при температуре +2
+4″ С во влажной камере в течение 1 -3
дней, а также роговица, консервированная
длительными
методами хранения, к которым относятся:
консервация в жидких средах при
температуре +2 +4° С: по Т. И. Брошевскому
— Н. М. Яхиной в гамма-глобулине, в среде
3. И. Мороз — С. А. Борзенка и среде с
хондроитин-сульфатом; глубокое
замораживание (-45 и -79° С); силиковысушивание
(Пейро-Пуликен).
Эти
методы позволяют хранить роговицу от
одного дня до трех месяцев (в жидких
средах), до полугода (глубокое замораживание)
и более года (силиковысушивание). Для
сквозной кератопластики пригодна
роговица с жизнеспособным задним
эпителием. Этим требованиям отвечают
все методы консервации, кроме
силиковысу-шивания, при хранении роговицы
от одного дня до одной недели. При
увеличении сроков консервации задний
эпителий погибает, и такая роговица
пригодна только для послойной
кератопластики. Силиковысушивание
позволяет хранить роговицу неограниченно
долго, но использоваться она может
только для послойной пересадки.
Наилучший
оптический эффект операции кератопластики
достигается при бессосудистых
сферичных несквозных бельмах, кератоконусе
и дистрофиях роговицы. Хуже результаты
у больных с сосудистыми, сращенными и
эктазированными бельмами. Больным
при наличии бельма, осложненного
глаукомой, первоначально проводится
антиглаукомная операция и только после
нормализации внутриглазного давления
выполняется кератопластика. При
обнаружении за бельмом патологии в
глубжележащих структурах глаза на базе
сквозной кератопластики производят
полную реконструкцию переднего
отрезка: рассечение передних и задних
синехий, иссечение пленки при заращении
зрачка, пластику радужки с формированием
зрачка, экстракцию катаракты с имплантацией
интраокулярной линзы (ИОЛ), при
необходимости — замену ИОЛ, переднюю
витрэктомию.
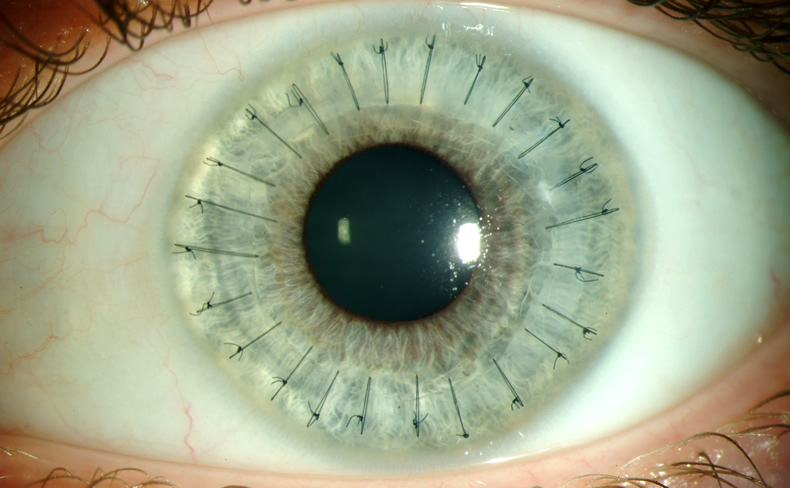
Техника
сквозной пересадки роговицы
Операцию
производят под местной ретробульбарной
(2% раствор новокаина, лидокаина,
тримекаина) и эпибульбарной (0,5% раствор
дикаина, инокаина, ал-каина) анестезии
с применением акинезии круговой мышцы
век. Глазное яблоко больного фиксируют
путем наложения лигатур на верхнюю и
нижнюю прямые мышцы. Трепаном необходимого
диаметра производят сквозное иссечение
пораженной роговицы, выкроенный
трансплантат из роговицы донора
укладывают в операционное поле и
фиксируют к ободку роговицы реципиента
непрерывным швом 10-00 .
Послойная
пересадка роговицы
После
анестезии и фиксации глазного яблока
делают несквозной круговой разрез
передних слоев роговицы больного на
необходимую глубину, круглым ножом
расслаивают роговицу и удаляют
пораженные слои. Аналогичным образом
выкраивают послойный диск роговицы
донора, который переносят в подготовленное
ложе реципиента и укрепляют узловыми
швами 10-00. Вместо швов для фиксации
послойного трансплантата может быть
применен биоклей.
Большим
достижением в реабилитации больных с
бельмами, не показанными для
кератопластики, следует считать сквозное
кератопротезиро-вание —замена мутной
роговицы искусственным биологически
инертным пластмассовым протезом.
Показанием для операции является наличие
у больного грубых васкуляризированных
бельм на обоих глазах. Благодаря
кератопротезированию ранее обреченные
на слепоту больные получили возможность
снова видеть.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
В исходе кератитов формируется помутнение роговицы, которое может иметь различную степень выраженности:
•Облачко — тонкое полупрозрачное ограниченное помутнение сероватого цвета, невидимое невооруженным глазом. При расположении в оптической зоне незначительно снижает зрение.
•Пятно — более плотное ограниченное помутнение беловатого цвета, определяемое при наружном осмотре. При расположении в оптической зоне значительно снижает зрение.
•Бельмо — стойкое, светло-серого или белого цвета, плотное помутнение роговицы, занимающее всю или почти всю роговицу. Приводит к значительной или полной потере зрения.
Хирургическое лечение заболеваний роговицы:
Кератэктомия — удаление небольших поверхностных помутнений центральных отделов роговицы. Производят хирургическим путем или с помощью эксимерного лазера. Образовавшийся после операции дефект самостоятельно закрывается после операции. В послеоперационном периоде местно применяют репаративные препараты, антибактериальные и НПВС.
Кератопластика (пересадка роговицы). В качестве трансплантата используется донорская трупная роговица человека, консервированная различными способами (замораживание, высушивание, хранение в специальных средах). Требования к донорской роговице при сквозной кератопластике более жесткие. Стараются использовать трупную роговицу, сохраненную в течение не более 1 сут после смерти донора без консервации. В послеоперационном периоде для снижения риска отторжения трансплантата широко применяют глюкокортикоиды, а иногда и цитостатики.
В зависимости от цели операции выделяют следующие виды кератопластики:
— оптическая кератопластика служит для восстановления прозрачности роговицы;
— лечебная кератопластика проводится у пациентов с острыми заболеваниями роговицы (при кератитах, остром кератоконусе, травмах) для сохранения глаза. При этом прозрачное приживление трансплантата бывает редко, поэтому вторым этапом проводят оптическую кератопластику;
— мелиоративная кератопластика направлена на укрепление тканей роговицы и улучшение условий для последующей оптической кератопластики;
— рефракционная кератопластика помогает корригировать аметропии посредством изменения оптической силы роговицы.
Существует две методики кератопластики — послойная и сквозная.
— послойная кератопластика выполняется при поверхностных помутнениях роговицы. Техника операции: поверхностную часть мутной роговицы срезают и замещают трансплантатом аналогичной формы, размера и толщины;
— сквозная кератопластика заключается в иссечении и замещении всех слоев роговицы. В зависимости от площади иссечения выделяют частичную (заменяют участок диаметром 2-4 мм), субтотальную (более 5 мм) и тотальную (замещают всю роговицу) сквозную кератопластику.
Выделяют биологический и функциональный результаты кератопластики.
•Биологический результат определяют по прозрачности пересаженного трансплантата.
•Функциональный результат — степень восстановления зрительных функций. Он зависит не только от прозрачности трансплантата, но и от сохранности функции сетчатки и зрительного нерва.
Кератопротезирование — замена мутной роговицы биологически инертным пластическим материалом. Кератопротезы могут быть сквозными и несквозными. К этому методу прибегают тогда, когда высок риск непрозрачного при- живления трансплантата (при буллезной дистрофии, послеожоговых васкуляризированных бельмах).
Способы консервации роговой оболочки:
1. консервированная во «влажной камере» по методу Филатова трупная роговица. Глазное яблоко, применяющееся для сквозной кератопластики, можно хранить во влажной камере до 2 суток, используемое для послойной пересадки роговицы — до 5-7 суток.
2. консервация роговицы в иммуноглобулине по Брошевскому; 3. консервация глазного яблока методом Филатова с замещением влаги передней камеры глаза инертными веществами (а-токоферол, гидрокортизон, 3-10% хондроигпинсулъфат и др.), что позволяет увеличить сроки хранения донорских глаз, пригодных для сквозной кератопластики, до 7 суток;
4. метод обезвоживания роговицы силикогелем для послойной кератопластики и метод криоконсервации (глубокое замораживание целого глазного яблока в жидком азоте при температуре -190 °С), позволяющие длительно хранить роговую оболочку от 2 недель до нескольких месяцев.
В настоящее время во всем мире для создания банка роговиц наиболее широко применяются кратковременные методы консервации роговиц донора (до 5-7 суток) в средах М-К, MEM, K-Sol, содержащих среду Т-199, хондроитинсульфат, HEPES-буфер, гентамицин, гиалуроновую кислоту, среду Игла и ряд других смесей.
25. Заболевания склеры. Склерит, новообразования, клиника, лечение.
Склера выполняет защитную и опорную функции. Она образована плотной соединительной тканью и практически лишена собственных сосудов, что обусловливает ее инертность по отношению к патологическим процессам.
Заболевания склеры бедны клинической симптоматикой, встречаются редко.
Классификация:
— воспалительные заболевания склеры (склериты и эписклериты);
— эктазии (выпячивания склеры) и стафиломы (локальные ограниченные растяжения склеры);
— синдром голубых склер;
— меланоз склеры.
Склериты и эписклериты нередко возникают на фоне системных заболеваний (коллагенозы), нарушения обмена веществ, вирусных поражений, хронических инфекций (туберкулез, сифилис и др.).
Эписклерит — воспаление поверхностных слоев склеры. Больные жалуются на покраснение глаза, умеренную болезненность. Вблизи лимба появляются воспалительные очаги в виде плоских узелков округлой формы без четких границ, слегка возвышающиеся над поверхностью склеры. Узелки покрыты гиперемированной с фиолетовым оттенком конъюнктивой. Конъюнктива над очагом подвижна, пальпация этого участка болезненна. В процесс могут вовлекаться сразу оба глаза. Острота зрения остается почти всегда нормальной.
Склерит — воспаление глубоких слоев склеры. Выделяют передний и задний склерит.
•Передний склерит начинается подостро. В переднем отделе склеры образуется ограниченная припухлость и гиперемия с синюшным оттенком. Пальпация пораженного участка резко болезненна. Нередко процесс сопровождается склерозирующим кератитом и иридоциклитом. В тяжелых случаях поражается вся перикорнеальная зона (кольцевидный склерит).
•Задний склерит. Больные предъявляют жалобы на боль при движении глазного яблока и ограничение его подвижности.
Возникает отек век и конъюнктивы, незначительный экзофтальм.
Воспалительный процесс может переходить на ткани зрительного нерва, хороидеи и сетчатки. При склеритах зрение часто значительно ухудшается, иногда полностью утрачивается. Передний склерит может стать причиной вторичной глаукомы.
Лечение основано на местном и системном применении НПВС либо глюкокортикоидов (при выраженном воспалении). В некоторых случаях применяют местные антимикробные препараты.
Назначают антибиотики, салицилаты, иммунодепрессанты, антигистаминные средства, тепловые процедуры (сухое тепло, УВЧ, парафиновые аппликации). В глаз закапывают 0,1% раствор дексаметазона (максидекс). При противопоказаниях к их использованию применяют нестероидные противовоспалительные средства в виде глазных капель: 0,1% раствор диклофенака (наклоф или дикло-ф).
Эктазии и стафиломы — не самостоятельные заболевания, а следствие воспалительного процесса или травмы. Они ведут к изменению кривизны роговицы и возникновению астигматизма, вследствие чего острота зрения снижается.
Синдром голубых склер — врожденная аномалия цвета склеры. Заболевание проявляется поражением связочно-суставного аппарата, скелета, глаз, зубов, внутренних органов, глухотой. Голубой цвет склеры зависит от ее истончения, повышенной прозрачности и просвечивания синеватой сосудистой оболочки глаза.
Меланоз склеры. Врожденный меланоз включает в себя пигментацию склеры в виде пятен сероватого или слабо-фиолетового цвета на фоне нормальной беловатой склеры, более темную радужку, а также темно-серое глазное дно
Истинные опухоли склеры наблюдаются исключительно, редко. Вторичные опухоли образуются вследствие прорастания склеры клетками эпибульбарных и внутриглазных опухолей (меланомы, ретинобластомы).
Источник
Кератопластика роговицы – это операция на глазах, с помощью которой можно заменить поврежденную роговицу и частично восстановить зрение. Кератопластика относится к разряду микрохирургических операций в области офтальмологии.
При кератопластике роговицу полностью или частично заменяют трансплантатом. Могут заменяться абсолютно все клетки роговицы глаза, или же только поврежденные.
Такая операция помогает многим людям вернуться к активному образу жизни, если острота зрения была частично или полностью утрачена.
Для проведения процедуры кератопластики используется как донорская роговица, так и искусственная, максимально приближенная к натуральной.
Показания и противопоказания
В каких случаях назначается операция по замене роговицы?
- Врожденные или приобретенные нарушения в работе роговицы.
- Рубцы и бельма на глазах, которые возникли по причине травм, ожогов, неудачно проведенных операций.
- Дистрофия роговицы.
- Деформации и наросты в области глаза.
- Быстро прогрессирующие болезни глаз.
Врачи отказываются от проведения такой операции в следующих случаях:
- Высока вероятность отторжения материала.
- При наличии вросших кровеносных сосудов операция тоже не проводится.

Виды кератопластики роговицы
Кератопластика подразделяется на несколько разновидностей. В первой классификации учитывается толщина пересаживаемого материала. Согласно этому показателю кератопластика бывает:
- Сквозная. При такой операции нездоровую роговицу полностью меняют на донорскую.
- Послойная. Вмешательство проводится в том случае, когда поражена на вся роговица, а только ее часть. То есть, замене подвергаются только больные участки роговицы.
Также есть классификация, основой которой является цель операции:
- Оптическая. Делается тогда, когда роговица или ее часть заметно мутнеют. Это ведет к тому, что глаз перестает правильно воспринимать световые лучи, человек постепенно теряет зрение. Если роговица вовремя меняется на прозрачную, то ситуация нормализовывается.
- Лечебная. Требуется в том случае, если больному не помогает консервативное лечение.
- Пластическая. Если под воздействием каких-либо факторов роговица глаза истончилась или подверглась дистрофии, ее можно заменить на здоровую.
- Косметическая. Выполняется в том случае, когда роговица мутнеет на полностью слепом глазу, чтобы орган визуально казался здоровым.
Подготовка к операции
От того, правильно ли пациента готовили к операции кератопластике роговицы, будет зависеть ее исход и выздоровление человека.
Комплекс подготовительных процедур обычно выглядит следующим образом:
- Пациенту необходимо обратиться в специализированную офтальмологическую клинику, в прайсе услуг которой есть кератопластика.
- Врач тщательно обследует глаза пациента на наличие инфекционных заболеваний или других заражений.
- Если врач обнаруживает инфекции или другие недуги, то проводится комплексное консервативное лечение по их устранению.
- После лечения проводится повторный осмотр пациента, врач обязан убедиться, что инфекции были вылечены полностью.
- Врач направляет пациента на лабораторные анализы, с целью узнать общее состояние его здоровья и исключить возможные противопоказания.
- Если состояние здоровья пациента в норме, то ему назначается дата операции. Накануне хирургического вмешательства пациент должен воздержаться от приема пищи.
- В день операции пациент должен явиться в больницу и четко следовать всем указаниям медицинского персонала.
Что касается материала для пересадки, то существуют специальные банки роговицы, там же есть и документы, фиксирующие время ожидания пациента.
Донорский материал забирается у мертвых людей в течение 24 часов после смерти. Донорами роговицы не могут быть умершие по неизвестным причинам, больные СПИДом, сифилисом, недугами головного мозга, а также младенцы и глубоко пожилые люди, после 70 лет. После забора донорского материала, он хранится в течение 5-7 дней в растворе, за это время он проходит тесты на пригодность. Используется как для частичной, так и для полной замены роговицы.
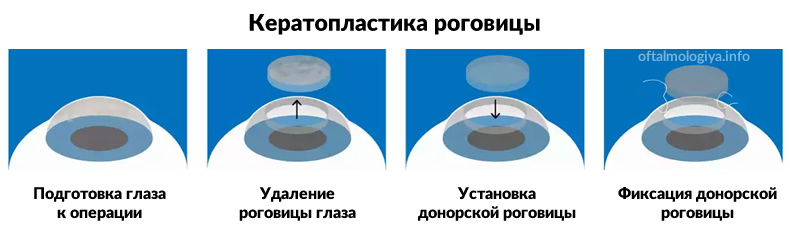
Ход операции
Хирургическое вмешательство по замене роговицы производится в следующем порядке:
- Операция кератопластика роговицы проводится под наркозом, поэтому больному будет введена местная или общая анестезия.
- Пациент укладывается на специальную кушетку с подушкой, где его голова и глаза фиксируются в таком положении, которое исключает подвижность.
- Происходит сама операция. При вмешательстве используют либо специальные инструменты для микрохирургии глаза, либо современное лазерное оборудование. Сегодня многие пациенты отдают предпочтение именно лазерной операции, так как от такого воздействия не остается шрамов, вероятность развития деформации роговицы и других послеоперационных осложнений значительно уменьшается, как и риск попадания в область глаза инфекции во время хирургического вмешательства.
- Еще раз максимально подробно изучаются поврежденные места. Затем при помощи специальных приборов нежизнеспособная роговица удаляется (либо вся, либо больные ее части). Глаза обрабатываются лекарственным раствором для защиты зрачка.
- На глаза накладывается донорская или искусственная роговица.
- Трансплантат фиксируется на глазах пациента. Обычно это делается при помощи непрерывных швов. Для накладывания швов используется специальная, очень тонкая нить, которая состоит из шелка или нейлона. Сам шов по форме напоминает звезду. В редких случаях – при помощи специализированных линз.
- После проведения операции в область конъюнктивы вводится физраствор, содержащий антибиотики. Это нужно для того, чтобы пациент избежал возможного заражения.
- Операция заканчивается, через некоторое время пациент возвращается в сознание.
Реабилитация после операции
После операции каждый пациент должен будет пройти довольно длительную реабилитацию. Сроки ее будут зависеть от того, какова была площадь изначально удаленной роговицы. Успешная реабилитация – путь к полному выздоровлению пациента.
После операции больной должен находиться в стационаре 12 дней. Если у него наблюдаются какие-либо осложнения, то лечащий врач продлевает этот срок. Период полной реабилитации займет около года.
В первые 5-7 дней после операции больному нужно будет сохранять определенное положение головы во время сна. То есть, нельзя будет спать на животе и на том боку, где расположен глаз, подвергшийся операции. Первые 1-2 дня после операции пациенту полагается полный покой и постельный режим.
Первые несколько недель после операции больному противопоказано поднятие тяжестей, физическая активность. Глаза нужно максимально беречь от травм, попадания пыли и грязи. То есть, на улице нужно будет появляться только в солнечных очках, даже если операция проводилась в холодное время года. В летнее время нужно будет избегать яркого света.
Кроме того, нельзя тереть глаза и нажимать на них, если в них что-то попало. Если глаза чешутся, то это нужно перетерпеть, так как идет процесс их заживления.
В течение года после операции нужно с особым вниманием относиться к своему здоровью, не контактировать с больными людьми, не посещать места возможного скопления больных людей. Иммунитет больного в течение некоторого времени будет ослаблен, поэтому нужно стараться не заболеть.
После операции в течение года нельзя будет париться в бане, посещать сауны и общественные бассейны, купаться в открытых водоемах. Все это может привести к попаданию в глаза инфекции и дальнейшим осложнениям.
В доме и в местах частого пребывания нужно будет поддерживать порядок, не допускать запыленности помещения и грязи в нем. Если врач назначает какие-то капли для скорейшей реабилитации, то инструкцию по их применению требуется соблюдать максимально четко.
Некоторым пациентам показана стероидная терапия. Это требуется для того, чтобы свести к минимуму риск отторжения донорской роговицы, а также для более быстрого ее заживления.
Первое время после операции сам больной замечает, что у него значительно ухудшилось зрение. Глаза как будто бы закрывает пелена, контуры предметов, находящихся в поле зрения, не четкие. Для того, чтобы что-то рассмотреть нужно как следует проморгаться. Переживать по этому поводу не нужно, это – совершенно нормальное явление. Врачи объясняют это тем, что после операции некоторое время наблюдается отек глаза, что и приводит к временному ухудшению зрения. Обычно зрение улучшается после того, как снимут швы. Но спешить со снятием швов тоже не нужно, рекомендуется проводить такую процедуру не менее чем через полгода после операции.
Внимание! Если поторопиться со снятием швов, то в дальнейшем это может привести к астигматизму.
Со временем острота зрения может восстановиться на 70-80%, конечно, если человек ставил такую цель и делал специальные процедуры и упражнения.
После выписки из больницы раз в месяц нужно будет посещать врача, чтобы он отслеживал динамику восстановления. После того, как пройдет год, посещать врача нужно будет не менее одного раза в три месяца.
Возможные осложнения
Кератопластика роговицы может приводить к некоторым осложнениям. На раннем этапе возможно:
- Трудное заживление области глаза, подвергшейся операции.
- От наложенных швов может возникнуть раздражение.
- Через швы может начать выделяться внутриглазная жидкость.
- Редко, но случается выпадение радужки глаза.
- Увеит или по-другому воспаление сосудов в области глаза.
- Значительное повышение внутриглазного давления.
- Попадание в область глаза инфекции и следующее за этим воспаление.
На более поздних стадиях больной может пожаловаться на другие, более серьезные осложнения:
- Астигматизм или искривление области роговицы.
- Глаукома – это группа заболеваний, которая характеризуется повышением давления внутри глаза. В дальнейшем это может привести к ослаблению глазного нерва, и, как следствие, к понижению остроты зрения.
- Отсутствие заживления глаза на протяжении длительного времени.
- Трансплантат может успешно прижиться, но его может поразить та же проблема, для устранения которой и проводилась операция.
- Отторжение донорской роговицы. Процент риска отторжения небольшой, 5-25%, но все же такие случаи были зарегистрированы. Отторжение может произойти на ранней стадии, буквально через несколько дней после операции. Свидетельство того, что роговица была отторгнута – это сильное ее помутнение.
Примерно через полгода после операции возрастает вероятность отторжения донорского материала, она составляет 50%. Очень редко, но все-таки возможно отторжение роговицы после нескольких лет со дня проведения операции. Отторжение различают эпителиальное и эндотелиальное.
Эпителиальное отторжение более благоприятно, начинается с верхних слоев роговицы. Его легко заметить на самых первых стадиях, хорошо поддается медикаментозному лечению.
Эндотелиальное отторжение не дает такого благоприятного прогноза. Заметить его крайне тяжело, эндотелий не поддается регенерации совсем. О таком виде отторжения может свидетельствовать постоянная боль в области глаза, снижение остроты зрения, покраснение белков, повышенная чувствительность к источникам света.
Если происходит отторжение роговицы, то пациенту могут назначить повторную кератопластику или процедуру кератопротезирования.
Кератопластика – это уникальная процедура, которая позволила многим пациентам вернуть зрение и буквально заново увидеть свет. Отзывы о таких операциях, в целом, положительные. Некоторые люди настороженно относятся к процедуре, так как есть вероятность осложнений. При этом, о возможных осложнениях квалифицированный врач предупреждает заранее с сводит риски к минимуму.
Источник

