Плечо воспаление нервного узла


Невралгия, вызванная мышечными зажимами – явление частое и довольно распространенное, особенно у людей старшего и преклонного возраста.
Заболевание коварное, быстро развивается, переходит в хроническую форму, возникает риск серьезных поражений самих нервов, что в конечном итоге отражается на работе суставов.
О причинах и основных проявлениях патологии, стадиях развития, современных методах дифференциальной диагностики и лечения невралгии нерва плеча, или как ее еще называют — плечевого сустава руки или сплетения, пойдет речь в статье.
Что это такое? Код по МКБ-10
 Анатомически так устроено, что нервная система – важнейшее составляющее организма человека, именно она отвечает за слаженность и согласованность работы других органов и жизненно важных систем.
Анатомически так устроено, что нервная система – важнейшее составляющее организма человека, именно она отвечает за слаженность и согласованность работы других органов и жизненно важных систем.
Выделяют некоторые патологии, которые связаны непосредственно с поражением нервных стволов – это различные невралгии (затылочного, тройничного, наружного бедренного нерва).
Плечевая невралгия – спазмы мышц плеча, защемление и повреждение (в клинических случаях) периферических нервных отростков или корешков плечевого сплетения.
Сплетение нервов выходит из шейного отдела позвоночника, располагается на уровне сустава (в районе соединения ключицы, отростка лопатки и головки плечевой кости). Далее это сплетение разветвляется по всей руке.
Суть взаимодействия нервной и мышечной системы простая – ветви плечевого сплетения посылают электрические сигналы в мышцу, которая под воздействием этого сигнала сокращается. Любое движение – это сокращение мышц.
При невралгии воспалительный процесс только сжимает, но не повреждает нервные волокна.
По международной классификации болезней (1999 г.) — МКБ–10 — заболеванию присвоен код: G54.0, обозначающий болезни нервной системы, класс № 6. Также данную патологию могут относить к классу M, № 13 (заболевания костно-мышечной системы), в зависимости от первопричины ее происхождения. При «размытости» диагноза специалисты используют кодировку M79.2 (подраздел неуточненной невралгии).
Причины
По происхождению плечевая невралгия может быть:
- первичной (эссенциальной) — при клиническом обследовании не выявлено сопряженных заболеваний, влияющих на воспалительный процесс;
- вторичной (симптоматической) — выявляются опухоли и воспаления, отрицательно влияющие на структуру нервных волокон.
Основные причины:
- возрастные изменения организма (по статистике патология чаще встречается у пациентов преклонного возраста);
- родовые травмы (при патологических родах возможно повреждение нервного ствола у новорожденного);
- сильное и систематическое переохлаждение (резкие колебания температурного режима критически снижают иммунитет, вызывает воспаление);
- различные вирусные, грибковые, бактериальные инфекции, осложнения при простуде и гриппе – причина первичной невралгии;
- отравление организма (токсины и химические вещества могут быть возбудителями заболевания);
- опухоли, в том числе и раковые — любое новообразование вызывает сильное сдавливание нервных ответвлений (дефицит кислорода в тканях провоцирует гибель клеток, импульсы становятся слабыми или пропадают вообще);
- травмы плеча – вывихи, переломы, ушибы, микро надрывы сухожилия, повреждение мышц и связок (при быстром расширении кровеносных сосудов возникает воспаление, отеки);
- неправильно наложенный жгут, гипс, долгое использование костылей;
- болезни сосудистого русла (плохая проходимость, тромбы, бляшки) — нарушение обмена между тканевой жидкостью и кровью вызывает избыток (скопление) жидкости, вызывающее отеки;
- большие физические нагрузки (спортсмены, тяжелая работа) вызывает отеки, спазмы мышц и связок;
- шейный и грудной остеохондроз, позвоночные грыжи (костная ткань, деформация дисков повреждает сосуды мозга, нарушает кровоток, защемляет нервы);
- сахарный диабет, хронические болезни желудка и 12-перстной кишки (язвы, колиты), гормональный сбой (нарушение обменных процессов) вызывает воспаление тканей, что становится косвенной причиной невралгии;
- на фоне стресса возможно появление патологии;
- ослабленный иммунитет.

Клиническая картина: проявления и симптомы
 Чаще всего невралгия плечевого нерва развивается односторонне, с правой стороны.
Чаще всего невралгия плечевого нерва развивается односторонне, с правой стороны.
Если заболевание вызвано переохлаждением или является последствием гриппа, ОРВИ, ОРЗ и др. инфекций, оно проявляется в острой форме:
- боль в плече и шее появляется сразу;
- сопровождается общей слабостью и лихорадкой;
- возможно повышение температуры.
При травмах:
- болевой синдром нарастает постепенно;
- боль со временем утихает;
- незначительная скованность при движении руки и плеча;
- частичное онемение.
Длительность приступов различная – от 2 -3 секунд (стреляющая боль) до нескольких часов (тупая, ноющая, навязчивая).
В запущенной стадии:
- болевой синдром постоянный (дискомфорт и днем, и в ночное время);
- потливость;
- покраснение и сильное жжение кожи;
- слезоточивость;
- возможны судороги.
Общая симптоматика:
- спазмы мышц (периодические непроизвольные подергивания, иногда продолжаются 1 -2 мин.);
- при развитии болезни наблюдается отек мышечной ткани;
- возникает ноющая постоянная боль изматывающего характера;
- приступы нестерпимой, жгучей боли возникают спонтанно, периодически.
Самостоятельно определить первоисточник затруднительно, поскольку болеть и отдавать может в разных зонах.
Возможные жалобы пациентов, в зависимости от области поражения:
- Нижняя форма – сильная боль сосредотачивается во внутренней поверхности плеча и области предплечья, проявляется при движении.
Возможна частичная потеря чувствительности (нервные волокна сплетения отвечают за тактильную и температурную чувствительность).
Также возможно нарушение работы мелкой моторики, снижение мышечного тонуса (трудно собрать пальцы в кулак, удерживать мелкие предметы).
- Верхняя форма – болит над ключицей, отдает в область предплечья. Теряется чувствительность в наружной части предплечья. Подвижность руки ограничивается, при движении возникает резкая режущая боль, трудно сгибать руку в локте и расправить плечи.
- Тотальная форма – самая опасная, к общим симптомам добавляется повышение температуры, сонливость, слабость, возможна тошнота и отсутствие аппетита. Такой тип невралгии чаще возникает на фоне отравления и ослабленного иммунитета.

В запущенном состоянии болевой синдром приобретает мучительный характер, распространяется в зону лопатки и грудной клетки, отдает в спину.
Диагностика
Первое, что нужно сделать пациенту – обратиться к неврологу или врачу-кинезиологу. Только специалист может поставить предположительный диагноз и найти причину воспаления, основываясь на:
- первичный осмотр с учетом жалоб и характерных проявлений заболевания;
- анамнез (образ жизни, активность, сопутствующие болезни и пр.).
 Обязательным является биохимический анализ крови, выявляющий:
Обязательным является биохимический анализ крови, выявляющий:
- количество лейкоцитов;
- скорость оседания эритроцитов;
- соотношение в крови белка;
- исключение анемичного состояния.
Чтобы исключить другие болезни и патологические новообразования (язва желудка, почечные патологии, сердечную недостаточность, позвоночные грыжи и пр.), пациенту назначается дополнительная дифференциальная диагностика:
- МРТ – современный метод изучает структуру позвонков и тканей, обнаруживает новообразования.
- Электронейромиография – с помощью миографов изучается состояние мышц и периферической нервной системы (проводимость электрического импульса, точное место нахождения пораженной области).
- Рентген отслеживает смещение позвонков, наличие костных разрастаний, зажимающих нервные окончания.
- УЗИ позволяет оценить состояние сосудов, исследуется движение крови (для исключения сосудистых патологий).
- В клинических случаях проводится пункция спинного мозга (наличие вредоносных микроорганизмов, вызывающих патологию).
Особенности терапии
Выбор методов и методик терапии напрямую связан с причиной заболевания.
На первом этапе невралгия плечевого нерва поддается консервативному лечению:
- назначаются анальгетики (Ибупрофен, Темпалгин, Кетопрофен) для снятия болевого синдрома и воспаления;
- при сильных болях применяют инъекционную блокаду Новокаином;
- для снижения отека назначаются мочегонные средства (Верошпирон);
- применяются противовоспалительные мази (Фастум-гель, Випросал);
- только после снятия отека можно использовать согревающие гели (Капсикам, Финалгон), они восстанавливают работу мышечной ткани;
- по показаниям назначаются антибиотики;
- для фиксации руки используют специальные лангеты и бандажи;
- обязательна поддержка организма (витамины группы В).

Терапия длится 2 недели, при правильном лечении пациент возвращается к полноценной жизни достаточно быстро.
При отсутствии положительной динамики рекомендуются хирургические методы:
- нейроэкзерез;
- нейротомия;
- трактотомия.
Применение иглорефлексотерапии
 После общего лечения специалист рекомендует пройти курс восстановления (электрофарез, массаж, грязевые ванны и пр.)
После общего лечения специалист рекомендует пройти курс восстановления (электрофарез, массаж, грязевые ванны и пр.)
Иглорефлексотерапия – сочетание рефлексотерапии и иглоукалывания – воздействие на биологически активные точки (комплекс иглоукалывания, массажа и прогревания).
Особенность метода – восстановление тканей происходит быстрее, снижается риск осложнений и повторного проявления болезни.
Народные методы
Нужно отметить, что любые рецепты нетрадиционной медицины при невралгии можно применять только как дополнительное лечение:
- Настойка из цветков черной бузины не только снимает воспаление и боль, но нормализует обменные процессы. Способ приготовления простой: 2 ст. л. измельченного сырья запаривают кипятком (1 л), настаивают в течение 2 -3 ч. Принимать по 100 г 3 р. в день после приема пищи в течение 2 недель. В отвар можно добавить мед.
- Настойкой измельченных стеблей и листьев малины лечат даже запущенные формы невралгии. Рецепт: залить 250 г кипятка 1 ст. л. малины, томить в духовке или на медленном огне 40 мин., остудить. Принимать по 3 ст. л. настоя 3 р. в день до еды (за полчаса). Курс лечения – не менее 2 – 3 месяцев.
- Отвар листьев иван-чая – природный анальгетик, снимает боль и воспаление. Настойку можно приготовить в термосе – 2 ст. л. сырья залить 0,5 л крутого кипятка, оставить на сутки. Принимать по 50 г 3 р. в день до приема пищи в течение месяца.
- Тепловой компресс из семян льна применяется местно: в марлевом или тканевом мешочке проварить 2 мин семена, остудить до комфортной температуры, чтобы не вызвать ожог. Теплый компресс прикладывают к больному месту, сверху накрывают утепляющей тканью или полотенцем. Применять лучше перед сном.
- При системных болях помогает отвар травы золототысячника зонтичного. Залить 1 стаканом кипятка 3 ст. л. измельченной травы. Настоять 2 — 3 ч. Принимать по 3 ст. л. настоя 3 р. в день до еды в течение 10 -14 дней.
Возможные осложнения, прогноз и профилактика
 При своевременном обращении к врачу прогноз всегда положительный.
При своевременном обращении к врачу прогноз всегда положительный.
Самолечение или игнорирование первых симптомов может привести к осложнениям:
- невралгия плечевого нерва приобретает хроническую форму, закрепляется;
- болезнь перерождается в плексит (повреждаются нервные волокна плечевого сплетения);
- риск развития синдрома Горнера (отражается на глазном яблоке);
- значительное поражение нервных сплетений приводит к потере чувствительности и снижению подвижности;
- в критических случаях возможен паралич руки и полная атрофия мышц.
Известно, что не допустить заболевание легче, чем полностью искоренить его.
Профилактика:
- не допускать переохлаждение организма;
- исключить ситуации травмирования (гололед, умеренные спортивные нагрузки);
- своевременное лечение вирусных инфекций;
- сбалансированное питание (витамины, мясо, кисломолочные продукты);
- закаливание, спорт и здоровый образ жизни укрепляют иммунитет, противостоят любым вирусам и инфекциям.
В заключение следует сказать, что невралгию плечевого нерва нужно лечить незамедлительно. Только в этом случае гарантировано полное выздоровление без осложнений и рецидивов.
Источник
Травмы, инфекции и другие патологические состояния могут поражать плечевое сплетение. При этом возникает разнообразная неврологическая симптоматика, включая нарушение чувствительности и двигательной активности. Симптомы затрагивают работу верхней конечности и плечевого пояса. Плечевой неврит имеет благоприятный прогноз, однако при несвоевременном лечении возможно формирование необратимых осложнений. Устраняют заболевание с помощью медикаментозной терапии, хирургии и физиотерапии.
Основные сведения
Неврит плечевого нерва — это заболевание, характеризующееся поражением нервных волокон плечевого сплетения. В медицинской литературе это состояние также называют плечевым плекситом. Симптоматика патологии включает болевой синдром, вегетативные, двигательные и сенсорные нарушения. Другие симптомы зависят от уровня поражения сплетения. Неврит обычно имеет травматическую природу. Лечение необходимо проводить как можно раньше, поскольку со временем в органе возникают необратимые изменения.
Врачи классифицируют плечевой плексит по причинам возникновения. Выделяют инфекционную, травматическую, токсическую и ишемическую виды болезни. Это наиболее распространенная патология среди других форм поражения нервных сплетений. Плечевой неврит чаще диагностируется у мужчин в возрасте от 20 до 60 лет. У детей такое заболевание обычно формируется на фоне инфекций и родовых травм.
Особенности органа
Нервная система представлена центральными и периферическими отделами. Центральный отдел, образованный головным и спинным мозгом, является высшей регуляторной структурой, поддерживающей работу органов и сознательные функции. Периферические нервы, выходящие из спинного мозга, иннервируют внутренние органы, кожный покров, мышцы и другие структуры.
Сам по себе нерв представляет собой совокупность длинных отростков нейронов, изолированных миелиновым волокном. По нерву в ткани распространяются импульсы, необходимые для выполнения определенных функций. Поступление импульсов в мышечную ткань обуславливает двигательную активность или торможение. По чувствительным нервам информация о состоянии тканей передается в центральную нервную систему.
Плечевое сплетение состоит из шейных и грудных спинномозговых нервов. Эта анатомическая структура связана с тканями плечевого пояса и нижних конечностей. Длинные и короткие ветви нерва приводят в движение мышцы, получают чувствительную информацию и контролируют работу кровеносных сосудов. Недостаточное поступление кислорода и питательных веществ в нервы при ишемии может вызвать воспалительный процесс.
Причины возникновения
Плечевой нерв является хрупкой анатомической структурой. Любые патологические воздействия могут повредить ткани или спровоцировать воспалительный процесс. В большинстве случаев неврит плечевого нерва возникает из-за травмы верхней конечности. Это перелом костей, разрыв связок, ушиб мягких тканей или вывих плеча. Разрыв нерва возможен при огнестрельном ранении и колотых ранах плеча. Постепенное травмирование нервных волокон характерно для пациентов, использующих костыли.
Посттравматический неврит является распространенной, но не единственной формой плексита. Такое заболевание может быть осложнением разных хронических и острых недугов, влияющих на состояние периферических тканей. Необходимо учитывать состояние сердечно-сосудистой системы и особенности обмена веществ у пациента. Нарушение целостности тканей увеличивает риск негативного внешнего влияния на нервное сплетение.
Варианты этиологии
Токсическое поражение периферической нервной системы также считается распространенным недугом. Этиловый спирт, наркотические вещества, тяжелые металлы и вредные продукты метаболизма повреждают нервные волокна. Опасные химические соединения могут долго накапливаться в тканях и обуславливать хронические изменения.
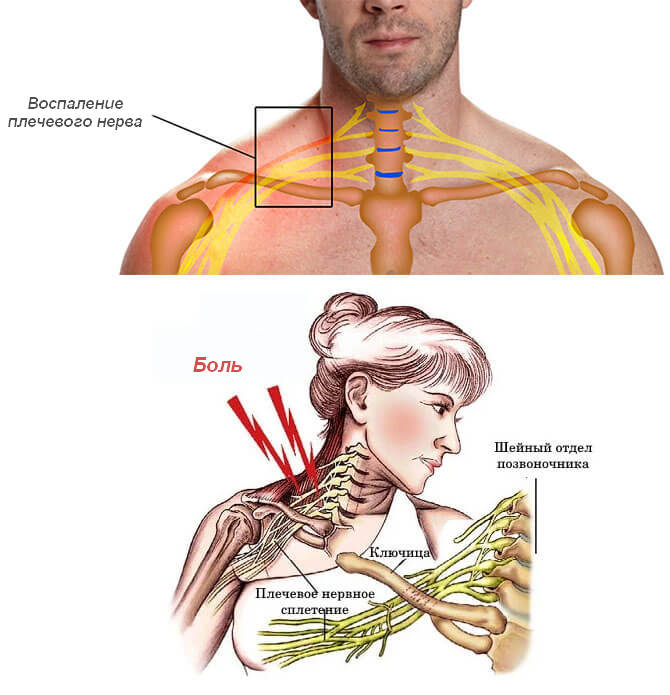 Плечевое нервное сплетение
Плечевое нервное сплетение
Другие причины:
- Родовая травма новорожденного. Травмирование плечевого пояса возникает во время прохождения ребенка через родовые пути. Использование специальных инструментов, облегчающих роды, также обуславливает травмирование тканей. Нередко первоначальная травма осложняется гипоксией. У детей с такой формой плексита наблюдается снижение тонуса мышц верхней конечности и ухудшение работы отдельных рефлексов.
- Сдавливание тканей верхней конечности из-за неудобного положения. Компрессионное воздействие нарушает кровообращение в области нервных волокон, из-за чего ткани не получают кислород и питательные вещества. Формируются ишемические изменения, влияющие на иннервируемые анатомические структуры. Компрессионная форма неврита часто диагностируется у лежачих больных.
- Сдавливание нервов патологическими структурами, вроде аномального расширения плечевой артерии (аневризма), злокачественного новообразования, разрастания лимфатического узла, гематомы и добавочного шейного ребра. Появляется хроническая ишемия плечевого сплетения, проявляющаяся болью, потерей чувствительности и двигательными расстройствами.
- Вирусные и бактериальные инфекции. Патогенные микроорганизмы попадают в орган вместе с кровью или лимфой из отдаленных частей тела. Также возможно заражение нервов при глубоких ранениях. Патогены разрушают миелиновую оболочку и вызывают необратимые изменения в тканях. Инфекционный неврит характерен для сифилиса, бруцеллеза, туберкулеза, герпеса, цитомегалии и гриппа.
- Нарушение обмена веществ, сопровождающееся ухудшением питания тканей. Повышенный уровень глюкозы в крови при сахарном диабете увеличивает риск поражения сосудов, кровоснабжающих нервные сплетения. Другие метаболические расстройства приводят к накоплению в тканях вредных веществ.
Определение причины болезни очень важно для назначения медикаментозной терапии и подбора метода оперативного вмешательства. Требуются визуальные и лабораторные исследования.
Факторы риска
Помимо непосредственных механизмов формирования неврита плечевого нерва врачи учитывают влияния негативных факторов, увеличивающих риск повреждения органа. Неврологи обращают внимание на особенности образа жизни, индивидуального и семейного анамнеза пациента.
Ключевые факторы риска:
- Неправильное или недостаточное лечение травмы плеча в прошлом. Патологическое срастание костей обуславливает сдавливание органа.
- Отравление и хроническая интоксикация организма. Это постоянное употребление алкоголя, наркомания, курение, а также печеночная или почечная недостаточность.
- Очаги хронической инфекции в любых участках организма. Бактерии распространяются в другие ткани с током крови.
- Врожденное или приобретенное нарушение иммунитета. У пациента возникают инфекции, способные воздействовать на периферическую нервную систему.
- Аутоиммунные расстройства, при которых защитная система организма атакует здоровые ткани. Наблюдается разрушение миелиновой оболочки нервов.
- Сердечно-сосудистые и метаболические заболевания, негативно влияющие на кровоснабжение тканей. Это артериальная гипертензия, атеросклероз и сахарный диабет.
- Неблагоприятный семейный анамнез. Обнаружение различных форм поражения нервной системы у близких родственников пациента указывает на индивидуальную предрасположенность к таким недугам.
Выявление факторов риска входит в программу диспансеризации пациентов. Возможно проведение профилактических мероприятий.
Проявления болезни
Симптомы неврита плечевого нерва появляются быстро или постепенно. Травма, токсическое или инфекционное поражение обычно вызывают острую симптоматику, развивающуюся в первые сутки. Другие формы плексита характеризуются постепенным развитием клинических проявлений недуга. Главной жалобой пациентов с плекситом является болевой синдром. Боль может быть острой, режущей или ломящей. Приступы острой боли сменяются кратковременными периодами покоя. Любая двигательная активность усиливает неприятные ощущения. Из-за постоянной боли возникает нарушение сна. Работоспособность снижается.
Нарушение работы мышц верхней конечности и плечевого пояса также развивается постепенно. Сначала больной жалуется на слабость в мышцах. Позже затрудняются все виды движений в плечевом суставе, включая сгибание и разгибание. Некоторые формы неврита затрагивают работу мышц кисти. Причиной двигательных нарушений является поражение нервных волокон, передающих импульсы в мышцы. На поздних стадиях болезни у пациентов возникают парезы и параличи верхней конечности.
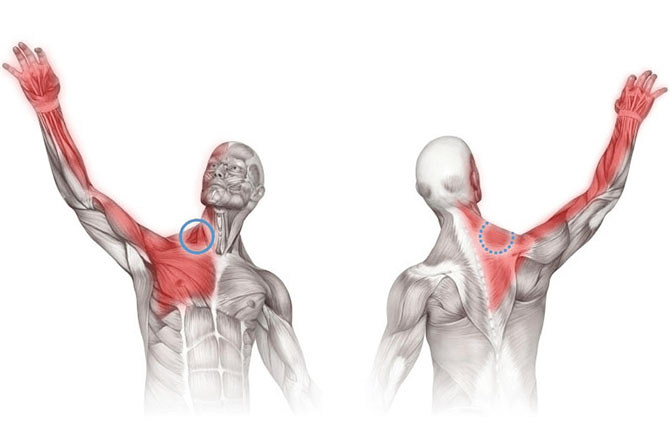 Места локализации болей при неврите плечевого нерва
Места локализации болей при неврите плечевого нерва
Снижение чувствительности в области кожи возникает из-за сдавливания или поражения сенсорных нервов. Отсутствуют тактильные и температурные ощущения. Позже формируются вегетативные расстройства, влияющие на работу кровеносных сосудов и желез. Пациенты жалуются на избыточную потливость, сухость кожного покрова и ломкость ногтей.
Негативные последствия
Осложнения обычно возникают при несвоевременном лечении. Из-за нарушения структуры нервных волокон и недостатка кровотока формируются необратимые изменения, влияющие на качество жизни больного. Многие осложнения невозможно устранить даже с помощью оперативных вмешательств.
Возможные осложнения:
- дистрофия мышечной ткани верхней конечности — мышцам необходима постоянная нагрузка для сохранения структуры тканей, парезы и параличи «выключают» мышцы из работы, из-за чего ткани постепенно редуцируются;
- полное нарушение двигательной активности в верхней конечности, включая мелкую моторику — пациенты с таким осложнением часто лишаются трудоспособности, затрудняется самообслуживание;
- ухудшение питания мягких тканей, кожи и ногтей — кожный покров становится дряблым и чувствительным к любым внешним воздействиям, возможно формирование трофических язв.
Наиболее тяжелые осложнения характерны для токсического или инфекционного плексита, сопровождающегося поражением обеих конечностей.
Диагностика
При появлении симптомов болезни необходимо записаться на прием к неврологу. Проводится первичный осмотр, направленный на оценку чувствительности и двигательной активности. Также осуществляется исследование рефлекторной деятельности. Неврит плечевого сплетения сопровождается ослаблением локтевого и карпорадиального рефлексов. Возможно появление симптома Горнера, характеризующегося опущением верхнего века и расширением зрачка.
Важную роль играет дифференциальная диагностика, направленная на исключение признаков заболеваний с похожей симптоматикой. Неврологу необходимо сразу же исключить наличие у пациента невралгии. Это патологическое состояние отличается от неврита более мягкими нарушениями. При невралгии двигательные расстройства обычно отсутствуют. Инструментальные и лабораторные исследования дают возможность поставить окончательный диагноз. Иногда пациенту требуется консультация ортопеда, терапевта или инфекциониста.
Методы обследования
Во время диагностики невролог получает визуальные данные и проверяет функциональное состояние периферической нервной системы с помощью инструментальных обследований. Назначаются анализы для исключения токсической, метаболической или инфекционной природы болезни.
Необходимые диагностические манипуляции:
- Электромиография — исследование функций нервных волокон и мышечных структур. Врач определяет, как импульс распространяется в волокне и передается в мышцу. Для этого на теле пациента фиксируются специальные датчики. Электромиография помогает определить степень повреждения органа.
- Ультразвуковое обследование плеча — эффективный и безопасный метод визуализации анатомических структур. Врач наносит на кожный покров пациента контактный гель и прикладывает датчик для получения изображения на мониторе. С помощью ультразвука можно оценить состояние нервных волокон в режиме реального времени.
- Рентгенография плеча в разных проекциях. Невролог получает изображение анатомической структуры. С помощью рентгенодиагностики можно выявить разнообразные травмы.
- Компьютерная или магнитно-резонансная томография — более точные визуальные обследования, результаты которых представляют собой послойные объемные изображения анатомических структур. Изображения, полученные с помощью томографии, позволяют обнаружить даже незначительные патологические изменения в нервных волокнах.
- Анализ крови и мочи. Проводятся биохимические и серологические исследования для исключения системных патологических состояний.
Для точной диагностики врачу может потребоваться большое количество исследований. Важно не только оценить степень функциональных нарушений, но и определить причину таких изменений.
Лечение
Медикаментозная терапия подбирается, исходя из этиологии болезни. Необходимо предотвратить дальнейшее патологическое воздействие и улучшить питание нервных волокон. Также подбираются препараты для облегчения симптомов неврита. Обычно пациентам назначают антибиотики, противовоспалительные средства, детоксиканты и обезболивающие медикаменты. В качестве общеукрепляющей терапии используются витамины. Медикаментозная терапия является основным способом помощи при токсическом, инфекционном или метаболическом плексите.
Хирургическое лечение неврита плечевого нерва требуется при травмах, гематомах, опухолях и врожденных деформациях плеча. Высокая доступность эндоскопических методик позволяет проводить хирургическое лечение безопасно. Пациенты быстро восстанавливаются и возвращаются к привычной жизни. После операции назначается физиотерапия в качестве реабилитационной помощи.
Лечение в домашних условиях проводится под контролем хирурга или специалиста в области лечебной физкультуры. Пациента обучают специальным упражнениям, способствующим восстановлению двигательной активности. Совмещение физкультуры с физиотерапией помогает бороться с мышечной дистрофией, парезами и другими нарушениями.
Так же рекомендуем к прочтению:
- Неврит зрительного нерва
- Неврит седалищного нерва
Источник

