Паратонзиллите воспалении околоминдаликовой клетчатки

Общая информация о болезни
Паратонзиллит (паратонзиллярный абсцесс) — тяжелое инфекционное заболевание всего организма с острыми воспалительно-гнойными проявлениями в околоминдаликовой клетчатке. Развивается как осложнение острой ангины или (чаще) хронического тонзиллита в фазе обострения.
В оториноларингологических отделениях больные паратонзиллитом составляют 11,5% ежегодно.
Симптомы паратонзиллита

Паратонзиллит сопровождается общими и местными симптомами:
- острое начало;
- сильная боль в горле при глотании;
- тонический спазм жевательных мышц;
- увеличение и болезненность регионарных лимфатических узлов, обильное слюноотделение;
- повышение температуры тела до 39 градусов и выше;
- общевоспалительные изменения со стороны крови;
- общая слабость;
- головная боль;
- нарушение сна.
Фарингоскопическая картина зависит от стадии и формы паратонзиллита. В отечно-инфильтративной стадии заболевания наблюдаются ограниченная гиперемия мягких тканей (переполнение кровью сосудов) и инфильтрация (скопление в тканях организма клеточных элементов с примесью крови и лимфы), чаще всего в верхних отделах паратонзиллярной клетчатки.
По мере увеличения инфильтрации и образования абсцесса (стадия абсцедирования) в зеве выявляется асимметрия, мягкое нёбо на пораженной стороне глотки смещено кпереди и к средней линии. Нёбный язычок увеличен, резко отечен и смещен воспалительным инфильтратом в здоровую сторону. Характер инфильтрации нёбных дужек зависит от формы паратонзиллита.
Причины и факторы риска
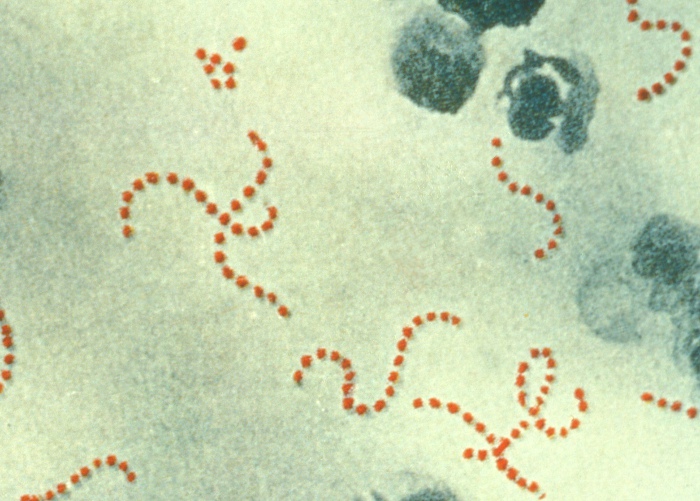
Паратонзиллит возникает в результате проникновения в околоминдаликовую клетчатку вирулентной микрофлоры и при наличии благоприятных условий для ее развития.
Чаще всего возбудитель попадает в паратонзиллярную клетчатку из нёбной миндалины при наличии хронического тонзиллита либо как осложнение лакунарной, фолликулярной или катаральной ангины.
Наиболее вероятным местом проникновения микрофлоры из миндалины в паратонзиллярную клетчатку является надминдаликовое пространство, в котором у 80% людей имеется добавочная лимфоидная долька со своими лакунами, сообщающаяся с лакунами верхнего полюса нёбной миндалины. К тому же супратонзиллярное пространство в большей степени подвергается раздражению во время акта глотания.
Как известно, в миндалине расположено большое количество лимфатических путей, проходящих через паратонзиллярную клетчатку. Это один из основных барьеров, препятствующих проникновению микробов за пределы миндалины.
На фоне различных общих или местных условий, понижающих сопротивляемость организма, этот барьер прерывается и возбудитель свободно попадает из миндалины в околоминдаликовую клетчатку.
Реже встречается одонтогенный путь проникновения инфекции в паратонзиллярную клетчатку, когда развитие паратонзиллита связано с кариозным процессом в зубах.
Подавляющее большинство паратонзиллита вызывается одним видом стрептококков, среди которых доминирует Streptococcus pyogenes. В некоторых случаях установлена этиологическая роль Staphylococcus aureus, Staph. epidermidis, Neisseria, а также ассоциации различных видов стрептококка со Staph. epidermidis.
Одним из факторов, активизирующих развитие острого паратонзиллита, является наличие в паратонзиллярной клетчатке дремлющего очага инфекции.
Это бывает в тех случаях, когда острый паратонзиллит заканчивается ограниченным, небольшим участком нагноения. В подобных ситуациях процесс переходит в скрыто протекающую хроническую форму. Этим можно объяснить повторяемость паратонзиллярных абсцессов (наблюдаются у 17% взрослых больных).
Следует указать на возможность первичного поражения паратонзиллярной клетчатки при общих инфекционных заболеваниях вследствие гематогенного заноса инфекции.
В этиологии паратонзиллитов нельзя исключить роль травм (при попадании инородных тел).
Из предрасполагающих к развитию паратонзиллита факторов следует назвать возраст, переохлаждение и сезонность, а также систематическое употребление алкоголя и курение.
Статистические данные убедительно свидетельствуют о том, что наиболее часто паратонзиллитом болеют люди трудоспособного возраста. По данным, полученным исследователями в 2006 г., из 303 больных острым паратонзиллитом 86 было в возрасте от 17 до 20 лет, 112 — от 21 до 30 лет, 78 — 31—40 лет, и только 24 пациентов были старше 40 лет.
Одним из самых неблагоприятных факторов внешней среды, предрасполагающих к развитию острого паратонзиллита, является переохлаждение. При этом необязательно переохлаждение непосредственно глотки.

Охлаждение даже отдаленных от глотки частей тела может рефлекторно способствовать возникновению заболевания.
Традиционно считается, что острые и обострения хронических заболеваний глотки чаще встречаются весной и осенью, в период смены погодных условий.
Однако, как показывает исследование, из 303 больных паратонзиллитом проходили курс лечения в оториноларингологическом отделении в январе — 28 чел., в феврале — 21, в марте — 25, в апреле — 7, в мае — 22, в июне — 19, в июле — 39, в августе — 40, в сентябре — 26, в октябре — 29, в ноябре— 21, в декабре – 26 чел. То есть пик заболеваемости паратонзиллитом приходится на летние месяцы — июль и август, что связано, по мнению исследователей, с резким перепадом температур при употреблении холодных напитков, купании в холодных водоемах и т.д.
Влияние на слизистую оболочку глотки раздражающих факторов (алкоголь и курение) также отрицательно сказывается на функции нёбных миндалин, вследствие чего понижается местный иммунитет, что также способствует развитию воспалительного процесса в глотке.
Диагностика
Паратонзиллит диагностируется у пациентов при наличии выраженной боли в горле, тризме, измененном голосе и ассиметрии зева. Всем пациентам с описанной симптоматикой необходимо проводить диагностическую пункцию с последующим бактериологическим посевом содержимого. Диагностическая пункция позволяет диффенцировать паратонзиллярный абсцесс и паратонзиллит.
В тяжелых случаях, когда не удается установить точный диагноз и требуется дифференцировать воспаление паратонзиллярной клетчатки и более глубоких отделов шеи, используется компьютерная томография (КТ) и ультразвуковое исследование (УЗИ) шеи.
Лечение паратонзиллита
В лечении острого паратонзиллита можно выделить три метода: консервативный, хирургический и комплексный (консервативный и хирургический).
Консервативное лечение целесообразно применять в первой стадии острого воспаления околоминдаликовой клетчатки. Подразделяется на общее и местное.
Общее лечение:
Антибактериальная терапия. По данным исследований, среди выделенных из гноя больных паратонзиллярным абсцессом микроорганизмов к антибиотикам аминопенициллинового ряда были чувствительны 84,7%, к макролидам — 86,1%, к тетрациклинам —35,7%, к аминогликозидам — 29,2%. Это свидетельствует о низкой эффективности лечения больных паратонзиллитом антибиотиками тетрациклинового и аминогликозидового ряда. Полученные сведения имеют большое значение при выборе стартовой (эмпирической) терапии.
Препаратом выбора может быть амоксициллин незащищенный или защищенный — амоксициллин и клавуланат. Последний обладает широким спектром антибактериального воздействия на грамположительные и грамотрицательные микроорганизмы, включая штаммы, продуцирующие бета-лактамазы; действует бактерицидно и активен в отношении не только основных аэробных возбудителей, но и большинства беталактамазопродуцирующих анаэробов.
Макролидные антибиотики (азитромицин, кларитромицин) являются препаратами выбора при неэффективности предшествующей терапии беталактамными антибиотиками. Альтернативные антибактериальные препараты — цефалоспорины 2 и 3 поколений.
В комплекс общей терапии входят также:
- обезболивающая терапия;
- гипосенсибилизирующая терапия;
- витаминотерапия;
- иммуностимулирующая терапия.
Местное лечение:
- Полоскание глотки антисептическими растворами.
- Местные антибактериальные средства.
Местное введение антибиотика с широким спектром действия особенно важно для лечения воспалительных заболеваний глотки. Среди антибиотиков следует выделить фузафунгин (Биопарокс). Препарат подавляет размножение микроорганизмов на поверхности слизистой оболочки глотки непосредственно в зоне очага инфекции. Обладает двойным действием: антибактериальным и противовоспалительным.
Во второй стадии заболевания (в стадии образования абсцесса) наряду с консервативными методами необходимо использовать хирургическое лечение – выполнение инцизии в области формирования абсцесса. При этом уменьшаются напряжение воспаленной ткани и субъективные ощущения боли, а в некоторых случаях предупреждается развитие абсцесса и осложнений со стороны шеи.
Хирургические методы лечения больных паратонзиллитом делятся на паллиативные и радикальные. К паллиативным относятся пункция абсцесса с отсасыванием гнойного содержимого, а также вскрытие паратонзиллярного абсцесса инцизией. Пункция паратонзиллярного абсцесса малоэффективна, и ее следует рекомендовать только с целью диагностики. Есть мнение, что вскрытие паратонзиллярного абсцесса целесообразно проводить в период уже четко сформировавшегося абсцесса (на 3—4-й день заболевания) во избежание повторных вскрытий. Однако большинство хирургов рекомендуют вскрывать абсцесс на ранних стадиях его формирования.
При выполнении этой операции в отечно-инфильтративной стадии уменьшаются напряжение воспаленной ткани и субъективные ощущения боли, а в некоторых случаях предупреждается развитие абсцесса и других осложнений. После вскрытия абсцесса больного лечат консервативными методами.
Однако не всегда вскрытие завершается опорожнением гнойника и выздоровлением пациента. В ряде случаев инцизионное отверстие склеивается фибрином и гнойным экссудатом, в полости абсцесса скапливается гной, и приходится расширять рану. Дренирование полости абсцесса может продолжаться от 2 до 5 дней.
Радикальным методом лечения больных паратонзиллярным абсцессом является двусторонняя тонзиллэктомия, позволяющая не только дренировать полость абсцесса, но и удалить очаг инфекции в миндалине, который является причиной формирования абсцесса в околоминдаликовой клетчатке.
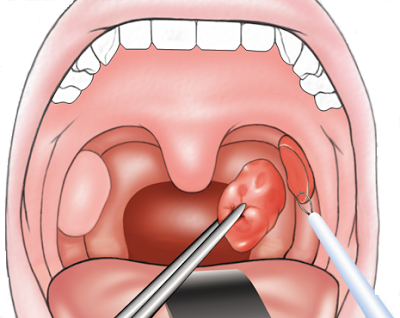
Ряд авторов считает, что при наличии созревшего паратонзиллярного абсцесса тонзиллэктомию необходимо производить сразу же при поступлении больного в стационар, в так называемом «горячем периоде».
Есть и другое мнение: при отсутствии жизненных показаний нет необходимости торопиться с операцией, так как при наличии бурных воспалительных явлений в глотке хирургическое вмешательство мучительно и небезопасно для больного, технически сложнее для врача, поскольку пациент клинически не обследован и психологически не подготовлен к операции.
Исходя из этого тонзиллэктомия при паратонзиллярном абсцессе может быть произведена на 3—5-й день после вскрытия абсцесса инцизией в так называемом «теплом периоде», когда уменьшаются местные воспалительные проявления в глотке, а больной будет психологически подготовлен и клинически обследован для операции.
Существует ряд абсолютных противопоказаний для тонзиллэктомии:
- артериальная гипертензия;
- заболевания сердечно-сосудистой системы в состоянии декомпенсации;
- заболевания крови;
- перенесенные острые инфекции в течение 6 предыдущих месяцев;
- сахарный диабет в тяжелой форме;
- туберкулез;
- непереносимость анестезирующих препаратов;
- нарушения психики больного.
К относительным противопоказаниям относятся пожилой возраст и наличие кариозных зубов.
Профилактика
Важным мероприятием в профилактике паратонзиллита является рациональная терапия ангины и обострений хронического тонзиллита. При лечении больным с ангиной необходимо пройти обследование, чтобы можно было определить микробный фактор и назначать антибиотики исходя из чувствительности микробной флоры.
Пациент должен тщательно выполнять рекомендации врача, соблюдать постельный режим и знать о возможных осложнениях при его нарушении. Диспансеризация больных хроническим тонзиллитом предполагает проведение профилактического лечения, что служит профилактикой ангин и их осложнений, в том числе паратонзиллита.
Своевременная тонзиллэктомия при остром паратонзиллите также является профилактическим мероприятием, так как при этом устраняются нёбные миндалины — источник инфекции, которая может стать причиной заболевания сердца, суставов и почек. Консервативное профилактическое лечение хронического тонзиллита должно быть комплексным и проводиться два раза в год.
Для подавления бактериальной флоры целесообразно промывать лакуны антисептическими растворами, санировать гнойные хронические очаги в области полости носа, околоносовых пазух и рта. Реактивность организма можно повысить с помощью аутогемотерапии, а также фитотерапии.
В последние годы внимание врачей привлекают препараты природного происхождения в связи с их безвредностью для организма и мягким регулирующим действием на иммунитет. Большой интерес может представлять препарат растительного происхождения «Тонзилгон Н».

Изготавливают препарат из экологически чистого сырья, которое не вызывает аллергических реакций и побочных эффектов. Длительность приема Тонзилгона Н — от 1 недели до 2—3 месяцев в острый период заболевания: взрослым по 25 капель или по 2 драже, детям школьного возраста — по 15 капель или по 1 драже, детям дошкольного возраста – по 10 капель, грудным детям – по 5 капель 5—6 раз в день.
После исчезновения острых симптомов препарат можно принимать 3 раза в день в тех же дозировках.
Следует отметить, что чем больше длительность приема Тонзилгона Н, тем выше лечебный эффект. Иммуностимулирующее действие препарата связано с наличием в его составе гликополисахаридов ромашки и алтея. Кроме того, Тонзилгон Н оказывает противовирусное действие, которое связано с присутствием в его составе экстракта коры дуба. Это обусловливает высокую эффективность препарата в профилактике острых респираторных вирусных инфекций. Тонзилгон Н оказывает выраженное противовоспалительное, противоотечное и иммуностимулирующее действие, что позволяет использовать его в профилактическом лечении больных хроническим тонзиллитом.
В курс профилактического лечения включаются также физиотерапевтические методы — лазер, ультразвук, магнитотерапия и др.
Прогноз и осложнения
Люди с неосложненным, хорошо вылеченным перитонзиллярным абсцессом обычно полностью выздоравливают. Если у человека нет хронического тонзиллита (при котором миндалины регулярно воспаляются), вероятность возврата абсцесса составляет всего 10%, и удаление миндалин обычно не требуется.
Большинство осложнений возникает у людей с диабетом, у людей с ослабленной иммунной системой (таких как больные СПИДом, получатели трансплантатов на иммуносупрессивных препаратах или больные раком) или у тех, кто не осознает серьезность заболевания и не обращаться за медицинской помощью.
Основные осложнения перитонзиллярного абсцесса включают:
- обструкция дыхательных путей;
- кровотечение из эрозии абсцесса в крупный кровеносный сосуд;
- обезвоживание при затруднении глотания;
- инфекция в тканях под грудиной;
- пневмония;
- менингит;
- сепсис (заражение бактериями крови).
Источник
Острое гнойное воспаление околоминдаликовой клетчатки развивается вследствие распространения воспаления с паренхимы небной миндалины или из области восьмого зуба, при наличии симптома «капюшона».
Клиническая картина
Разлитое воспаление клетчатки имеет типичные черты: как правило, возникает, через 1—2 дня после излечения ангины: процесс чаще односторонний, характеризуется резкой болью в горле при глотании, головной болью, ознобом, резким ухудшением общего самочувствия — ощущением разбитости, слабости, бессонницей из-за сильной боли в горле, отдающей в ухо, невозможностью принимать пищу и пить воду. Возникает тризм жевательных мышц, температура тела повышается до 39—40 °С, усиливается саливация, голос становится гнусавым, цвет лица землистым, изо рта ощущается гнилостный запах. Регионарные лимфатические узлы значительно увеличены и болезненны при пальпации.
При фарингоскопии отмечают резкую гиперемию и отек_мягкого неба с одной стороны. Небная миндалина на этой стороне смещена к срединной линии. Из-за отечности мягкого неба осмотр миндалины нередко затруднен. Подвижность пораженной половины мягкого неба значительно ограничена, что может иногда привести к вытеканию жидкой пищи из носа. Максимальный отек на стороне поражения может быть выше, сбоку или ниже от миндалины, с местом наибольшего набухания и истончением участка слизистой оболочки бело-желтого цвета — просвечивающийся абсцесс.
В зависимости от преимущественного расположения абсцесса в околоминдаликовой клетчатке выделяют передневерхний (встречается наиболее часто), передненижний, боковой и задний, (перитонзиллярный, паратонзиллярный) околоминдаликовые абсцессы. Самым опасным следует считать боковой абсцесс, так как он может распространяться на окологлоточное клетчаточное пространство.

Паратонзиллит. Околоминдаликовый абсцесс
Лечение
Околоминдаликовые абсцессы относятся к группе заболеваний, при которых требуется оказание неотложной помощи. При разлитом гнойном воспалении околоминдаликовой клетчатки в течение 2 сут, когда еще не сформировался абсцесс, лечение такое же, как при тяжелой форме ангины (лакунарной или фолликулярной). При отсутствии положительной динамики больного госпитализируют. В случаях, образовавшегося околоминдаликового абсцесса (обычно к 5—6-му дню, а при высокой вирулентности микрофлоры и пониженной реактивности организма абсцесс может образоваться, несмотря на активное лечение, раньше — на 3—4-й день от начала заболевания) необходимо как можно скорее произвести его вскрытие.
Необходимо соблюдать следующие правила, чтобы предупредить возможные осложнения:
1) добиться достаточного открывания рта больного. В случаях тризма можно произвести внутрикожную новокаиновую блокаду в области угла нижней челюсти на соответствующей стороне. Тонкой иглой с помощью шприца для введения инсулина внутрикожно вводят 3 мл 2 % раствора новокаина до образования «лимонной корочки» на площади, равной 3 см в диаметре. Такая блокада не только снимает тризм, но и позволяет добиться некоторого обезболивания в зоне абсцесса, что облегчает вскрытие;
2) вскрывать абсцесс нужно в месте наибольшего выбухания тканей. Перед вскрытием абсцесса режущую часть скальпеля следует обмотать ватой, оставляя свободным только конец его (0,5—0,7 см);
3) сразу после вскрытия наклонить голову больного вниз, чтобы выходящий под давлением гной не попал в дыхательные пути. Опорожнение полости абсцесса приводит к быстрому улучшению состояния больного: больной просит пить, так как испытывает большую жажду (до этого он не мог проглотить даже слюну);
4) полоскание горла антисептическими растворами и контроль за дренированием полости абсцесса необходимо в последующие 2-3 дня. Какого-либо дополнительного лечения, как правило, не требуется, Поскольку околоминдаликовые абсцессы развиваются обычно у лиц, страдающих хроническим тонзиллитом, то в спокойном периоде рекомендуется произвести удаление небных миндалин. Некоторые авторы (Б.С. Преображенский, Г.Ф. Назарова) рекомендуют не вскрывать абсцесс, а сразу производить «абсцесстонзиллэктомию».
Заглоточный абсцесс
Заглоточный (ретрофарингеальный) абсцесс образуется в результате нагноения лимфатических узлов и клетчатки заглоточного пространства. Инфекция проникает по лимфатическим путям из полости носа, носоглотки, слуховой трубы и среднего уха. Абсцесс может явиться осложнением гриппа, гнойного ринита, кори, скарлатины, а также развиться при ранениях слизистой оболочки задней стенки глотки инородным телом, твердой пищей; иногда абсцесс возникает после аденотомии, тонзиллэктомии. Наблюдается, как правило, в детском возрасте (начиная с грудного и до 2—3 лет), реже позже, так как после 5 лет лимфатические узлы в заглоточном пространстве обычно исчезают.
Клиническая картина
Отмечается резкая боль при глотании, вследствие чего дети отказываются от еды. Температура тела повышается до 39-40 °С. Из-за поперхивания и резкой боли при глотании нередко пища попадает в нос. При расположении абсцесса в носоглотке нарушается носовое даыхание, появляется закрытая гнусавость. При распространении абсцесса на нижние отделы глотки возникает инспираторная одышка, сопровождающаяся хрипением, особенно в вертикальном положении больного (гной стекает вниз и уменьшает просвет дыхательной щели). При фарингоскопии или пальпации в первые дни заболевания определяется шарообразное выпячивание слизистой оболочки задней стенки глотки, мягкое, флюктуирующее, болезненное при пальпации, расположенное сбоку от срединной линии глотки, а в дальнейшем — по средней линии (при расплавлении срединной соединительнотканной перемычки глотки).
Если абсцесс развился на задней стенке носоглотки, то для осмотра необходимо приподнять шпателем мягкое небо, а если в нижнем отделе — отодвинуть язык книзу и кпереди. Абсцесс обычно формируется на 5—6-й день, иногда позже. Если своевременна его не вскрыть, то может развиться острый отек входа в гортань или произойти самопроизвольное вскрытие абсцесса с удушьем из-за попадания гноя в полость гортани. В других случаях гной может спуститься по предпозвоночной фасции в средостение и вызвать гнойный медиастинит.
Диагноз
Диагноз устанавливают на основании клинических данных, результатов осмотра и пальпации отека на задней стенке глотки. Дифференциальный диагноз проводят с холодными абсцессами (натечник при туберкулезном или сифилитическом спондилите шейного отдела позвоночника). Уточнению диагноза помогают рентгенологическое исследование и пункция с последующим бактериологическим исследованием.
Лечение
Лечение только хирургическое, срочное. Врач вводит в полость рта ребенка указательный палец левой руки и достигает мягкой стенки абсцесса. Скальпелем, лезвие которого обмотано пластырем, за исключением кончика, врач следует по пальцу левой руки и прокалывает стенку абсцесса. После вскрытия необходимо быстро наклонить голову ребенка книзу и кпереди, чтобы гнойные массы не попали в дыхательное горло. Назначают антибиотики. У взрослых вскрытие заглоточного абсцесса производят в месте наибольшего выпячивания после поверхностной анестезии слизистой оболочки задней стенки, отдавливая шпателем язык книзу.
Окологлоточный абсцесс
Окологлоточный абсцесс относится к нечастым, но весьма тяжелым и опасным осложнениям. Развивается чаще у взрослых в результате инфицирования окологлоточной клетчатки при ангинах, обострениях хронического тонзиллита, аденоидите, мастоидите, травме слизистой оболочки глотки, воспалительных процессах в зубах, полости рта, околоушной железе, а также заболеваниях полости носа и околоносовых пазух.
Клиническая картина
Общее состояние тяжелое. Температура тела достигает 40 °С, озноб, сильная боль при глотании, иногда затрудненное дыхание, тризм; вынужденное положение головы (наклонена в сторону поражения), ригидность шейных боковых мышц. Типична локализация боли на боковой поверхности шеи. Верхнебоковые отделы шеи отечные, кожа над ними гиперемирована, пальпация этой зоны болезненна. Обращает на себя внимание выраженная плотность этого отека.
При фарингоскопии боковая стенка глотки отечная, резко гиперемированная, выпячивание (в отличие от паратонзиллярного абсцесса) располагается позади задней небной дужки, которая мало вовлечена в воспалительный процесс, миндалина при этом чуть_выбухает кпереди. Отек при пальпации (один палец введен в полость глотки, другой снаружи, позади угла нижней челюсти) флюктуирует. Снаружи в зоне окологлоточного пространства определяется деревянистая плотность тканей при пальпации шеи.
Опасность окологлоточного абсцесса обусловлена возможностью распространения гнойного процесса на средостение, а также развития кровотечения из эрозированных крупных сосудов, флебитов и тромбофлебита внутренней яремной вены.
Лечение
Больной должен быть срочно госпитализирован в хирургическое ЛОР-отделение для оказания неотложной помощи — вскрытия абсцесса наружным или внутриротовым способом. Назначают антибиотики и сульфаниламидные препараты, гипербарическую оксигенацию (ГБО).
Ю.М. Овчинников, В.П. Гамов
Опубликовал Константин Моканов
Источник

