Отказали почки при воспалении легких
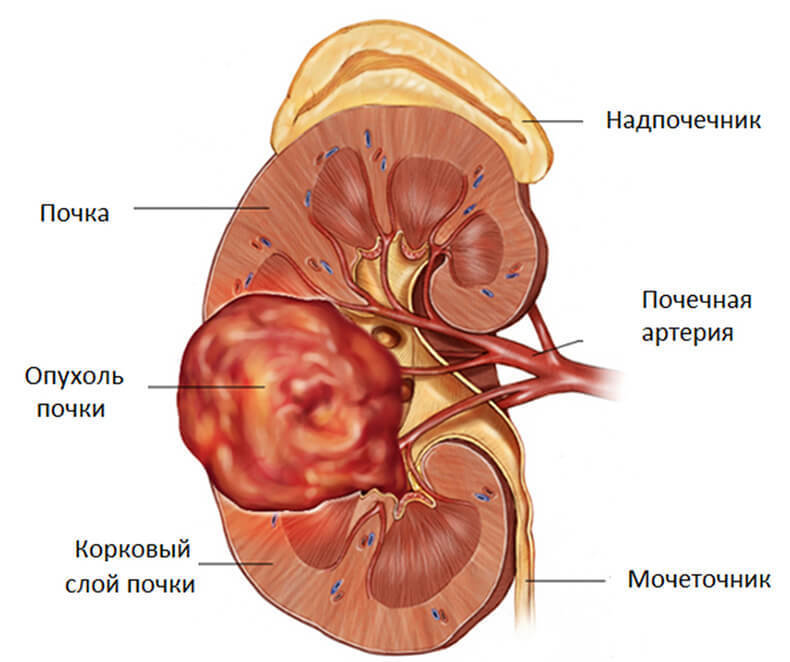
Симптомы и лечение почечной недостаточности
Почечная недостаточность относится к ряду патологий, представляющих значительную угрозу для жизни человека. Заболевание приводит к нарушению водно-солевого и кислотно-щелочного баланса, что влечет за собой отклонения от нормы в работе всех органов и тканей. В результате патологических процессов в почечной ткани почки теряют способность полноценно выводить продукты белкового обмена, что приводит к накоплению в крови токсических веществ и интоксикации организма.
По характеру течения болезнь может иметь острую или хроническую форму. Причины, методы лечения и симптомы почечной недостаточности для каждой из них имеют определенные отличия.
Причины развития почечной недостаточности бывают самыми различными. Для острой и хронической формы заболевания они существенно отличаются. Симптомы острой почечной недостаточности (ОПН) возникают вследствие травм или значительных кровопотерь, осложнений после хирургических операций, острых патологий почек, отравлений тяжелыми металлами, ядами или лекарственными препаратами и других факторов.
У женщин развитие заболевания может быть спровоцировано родами или попаданием и распространением за пределы органов малого таза инфекции в результате аборта. При ОПН функциональная активность почек нарушается очень быстро, наблюдается снижение скорости клубочковой фильтрации и замедление процесса реабсорбции в канальцах.
Хроническая почечная недостаточность (ХПН) развивается на протяжении длительного времени с постепенным нарастанием выраженности симптомов. Главными причинами ее являются хронические болезни почек, сосудов или обмена веществ, врожденные аномалии развития или строения почек. При этом наблюдается нарушение функции органа по выведению воды и токсических соединений, что приводит к интоксикации и в целом вызывает нарушение работы организма.
Совет: При наличии хронических заболеваний почек или других факторов, способных спровоцировать почечную недостаточность, следует особо внимательно относиться к здоровью. Регулярное посещение нефролога, своевременная диагностика и выполнение всех рекомендаций врача имеет большое значение для предупреждения развития этого тяжелого заболевания.
Признаки почечной недостаточности в случае острой формы появляются резко и имеют ярко выраженный характер. При хроническом варианте болезни на первых этапах симптомы могут быть незаметными, но при постепенном прогрессировании патологических изменений в тканях почки их проявления становятся все интенсивнее.
Заболевание хроническая почечная недостаточность диагностируется в том случае, если у пациента осталась жизнеспособной лишь пятая часть нефронов. Конечно, это количество неспособно полноценно справиться с полномерным выполнением всех функций. В особо патологических случаях возникают такие осложнения ХПН, как асептическое воспаление и энцефалопатия.
Хроническая почечная недостаточность (ХПН) представляет собой осложнение многих, чаще хронических, заболеваний почек, обусловленное необратимой гибелью массы действующих нефронов. Для хронической почечной недостаточности характерна гибель не менее 80% нефронов. Это означает, что у больного остается и функционирует не более 20% нефронов, которые берут на себя всю функцию, однако с ней в полной мере не справляются.
Теперь вы понимаете, что когда при терапии хронической почечной недостаточности пытаются «промыть» почки бесконечными внутривенными введениями или вылечить ХПН какими-то экстренными курсами суперэффективной терапии, это выглядит наивно. Серьезные меры нужно предпринимать при профилактике ХПН. А когда хроническая почечная недостаточность развилась, лечение заключается не столько в терапии самой ХПН, сколько в терапии основного заболевания, вызвавшего это осложнение.
Но это еще не значит, что признаки ХПН — это конец жизненным планам и творческим перспективам. Проявления хронической почечной недостаточности — это начало, начало серьезной реорганизации образа жизни.
Для некоторых из нас мысль возникновения ХПН кажется шоком, а некоторые, и их большинство, вообще не знают, что это такое.
Причинами хронической почечной недостаточности могут быть:
- Сахарный диабет.
- Артериальная гипертония.
- Реже — хронический гломерулонефрит.
- Ишемическая болезнь почек.
- Кистозные болезни почек.
- Лекарственные поражения почек.
Как заподозрить развитие ХПН еще до обследования у врача? Сделать это непросто. Симптомы хронической почечной недостаточности встречаются и при других заболеваниях. Поэтому наличие некоторых из них не всегда говорит об этом осложнении. При ХПН часто больной отмечает увеличение количества ночных мочеиспусканий, обычно их больше двух. Моча при ХПН становится светлой и редко окрашивается в желтый цвет.
У больного развивается общая слабость, снижение аппетита, нередко — инверсия сна (спать хочется днем, а ночью возникает бессонница). Часто беспокоит подташнивание, иногда рвота. Кожа становится бледной из-за развивающейся при ХПН анемии (малокровия). Иногда появляется сладковатый запах изо рта. Выявив симптомы хронической почечной недостаточности, лечение назначается незамедлительно.
Какие лабораторные признаки хронической почечной недостаточности известны современной медицине? Наиболее распространены в клинике исследования ХПН по уровню креатинина плазмы крови и определение СКФ. В норме концентрация креатинина ниже 100— 120мкмоль/л. У лиц с хорошо развитой мышечной массой величины нормы этих показателей несколько выше, чем у лиц со слаборазвитой мускулатурой.
Повышение концентрации мочевины при ХПН и креатинина крови наблюдается также при острой почечной недостаточности (ОПН), однако это повышение относительно кратковременное, обратимое. Прирост мочевины и креатинина при острой почечной недостаточности происходит в течение нескольких часов и дней, а не недель и месяцев, как при ХПН.
Существует несколько тестов, которые часто изменены при ХПН:
- Например, развивается снижение концентрационной функции почек, регистрируемой с помощью пробы Зимницкого, снижается уровень гемоглобина и эритроцитов, что свидетельствует о развитии анемии вследствие интоксикации при ХПН (развивается не всегда).
- Не получило широкого распространения определение средних молекул.
- Наиболее важным критерием ХПН является определение СКФ. Стойкое снижение СКФ менее 60 мл/мин. является признаком ХПН. Это соответствует 3-й, 4-й и 5-й стадиям ХБП (хронической болезни почек).
Каковы причины пагубного влияния ХПН на организм? При нарушении функции почек нарушается выделение из организма продуктов обмена веществ. К ним относятся шлаки (средние молекулы), избыток электролитов (калий, натрий, кальций, магний, хлор), мочевая кислота и др. Токсины при накоплении их в организме вызывают интоксикацию, проявляющуюся слабостью, тошнотой, снижением аппетита, изменениями со стороны внутренних органов (центральной нервной системы, системы крови, желудочно-кишечного тракта и т. д.). Накопление ионов калия вызывает серьезные расстройства деятельности сердечной мышцы (развиваются нарушения ритма), нервной системы.
В тяжелых случаях нарушается выделение избытка воды, что проявляется уменьшением объема мочи и появлением выраженных отеков, тяжелой артериальной гипертонии.
Какие органы помогают почкам в выделении шлаков? Организм устроен таким образом, что в отсутствие нормальной функции почек ряд органов, специализирующихся на выделении из организма жидкости, различных веществ, начинает усиленно выделять токсины. К таким органам относятся кожа (потовые и сальные железы), желудок и кишечник (это способствует тому, что выделяемые продукты обмена веществ раздражают слизистую оболочку этих органов, и приводят к развитию гастрита — воспаления слизистой желудка, дуоденита — воспаления слизистой 12-перстной кишки, энтерита — воспаления слизистой тонкого кишечника), трахея и бронхи (железы этих органов). Однако такая помощь почкам недостаточна и, к сожалению, не в состоянии компенсировать их дисфункцию.
Клиническими проявлениями хронической почечной недостаточности являются:
- интоксикационный синдром;
- анемия;
- нарушение фосфорно-кальциевого обмена и вторичный гиперпаратиреоз;
- асептическое воспаление органов детоксикации (гастроэнтероколит, дерматит, бронхит, пневмонит);
- полисерозиты;
- расстройства гемореологии;
- дистрофические изменения паренхиматозных органов (энцефалопатия, гепатодистрофия, пневмопатия, спленомегалия);
- нарушение жирового, углеводного, белкового, водно-электролитного обмена.
В связи с обилием медицинских терминов легко запутаться. Интоксикационный синдром развивается вследствие того, что почки перестают в должном количестве выводить токсины. Их накопление и сопровождается развитием интоксикации. Она проявляется общей слабостью, тошнотой, рвотой, болями в мышцах, ломотой в теле.
Анемия при хронической почечной недостаточностизаслуживает отдельного рассмотрения, так как является очень частым проявлением хронической почечной недостаточности. Снижение гемоглобина крови менее 110 г/л (анемия) возникает по причине того, что уремические токсины отрицательно влияют на продукцию эритроцитов красным костным мозгом.
Происходит резкое снижение числа эритроцитов. Также развитию анемии способствует снижение усвоения воспаленной слизистой желудочно-кишечного тракта железа, витамина В12 и фолиевой кислоты. В связи с этим применение препаратов железа, фолиевой кислоты, витамина В12, а также эритропоэтинов — препаратов, стимулирующих продукцию эритроцитов в красном костном мозге, является основой для лечения анемии.
Эритропоэтины применяются в виде подкожных инъекций от 2-3 раз в неделю (эпоэтин-α, эпоэтин-β), 1 раза в неделю (дарбепоэтин) до 1-2 раз в месяц (пегилированный эпоэтин-β). От их применения при хронинечской почечной недостаточности осложнения практически не развиваются. Препараты хорошо переносятся пациентами и предоставляются, как правило, бесплатно, так как входят в состав списков региональной льготы.
Хроническая почечная недостаточность: причины, патогенез, классификация, симптомы
Хроническая почечная недостаточность (ХПН) – это нарушение функции почек, возникающее по причине гибели нефронов и замещения их соединительной тканью вследствие хронических заболеваний почек. Частота данного состояния колеблется в пределах 100–600 человек на 1 000 000 взрослого населения.
Что вызывает ХПН
Причиной хронической почечной недостаточности могут стать:
- хронический пиелонефрит;
- хронический гломерулонефрит;
- интерстициальный нефрит;
- радиационный нефрит;
- гидронефроз;
- мочекаменная болезнь;
- опухоли мочеполовой системы;
- гипертоническая болезнь;
- стеноз (сужение) почечных артерий;
- системные заболевания соединительной ткани (системная склеродермия, системная красная волчанка, геморрагический васкулит, узелковый периартериит);
- болезни обмена веществ (подагра, сахарный диабет, амилоидоз);
- врожденные заболевания почек (гипоплазия, поликистоз, синдромы Фанкони и Альпорта).
В результате хронического патологического процесса в почечной паренхиме происходят необратимые изменения, связанные с уменьшением количества функционирующих нефронов и замещением пораженных клеток соединительной тканью. На первых порах здоровые нефроны берут на себя функцию пораженных, однако со временем компенсаторные возможности почек истощаются, продукты обмена не выводятся с мочой, а накапливаются в организме, повреждая другие ткани и органы:
- вследствие нарушения выделительной функции почек в организме накапливаются продукты азотистого обмена, оказывающие токсическое воздействие на центральную нервную систему;
- в результате нарушения водного баланса возрастает нагрузка на нефроны, что приводит к снижению относительной плотности мочи (гипостенурия) и отсутствию суточных колебаний ее плотности (изостенурия); учащаются ночные мочеиспускания (никтурия); на начальных стадиях отмечается увеличение количества выделяемой мочи (полиурия), а в терминальном периоде объем выделяемой мочи постепенно уменьшается (олигоурия) вплоть до полного прекращения (анурии);
- задержка мочевины приводит к нарушениям минерального обмена (усиленно выводятся натрий, калий кальций, задерживаются фосфаты – возникают аритмии, вторичный гиперпаратиреоз, остеопороз, остеомаляция, полинейропатии);
- почки теряют способность синтезировать эритропоэтин (вещество, способствующее образованию эритроцитов) – развивается анемия; ее развитию также способствует токсическое воздействие уремических токсинов на костный мозг и повышенный внутрисосудистый гемолиз (разрушение) эритроцитов;
- результатом накопления продуктов обмена является нарушение кислотно-щелочного равновесия – развивается ацидоз;
- нарушается углеводный обмен – повышается уровень глюкозы в крови, нарушается толерантность организма к ней;
- нарушается соотношение факторов, регулирующих артериальное давление, в результате чего отмечается стойкая артериальная гипертензия.
Классификация ХПН
Ранее степень хронической почечной недостаточности определялась уровнем в крови вещества под названием креатинин – конечный продукт обмена белков. Сейчас доказано, что уровень креатинина напрямую зависит от пола, возраста и массы тела человека и может варьировать в пределах 50–115 мкмоль/л. В настоящее время для оценки степени ХПН используется такой показатель, как скорость клубочковой фильтрации, или СКФ, которая рассчитывается по специальной формуле.
Итак, в зависимости от СКФ различают 5 степеней хронической почечной недостаточности:
- 0 – СКФ ˃ 90 мл/мин;
- І – СКФ 60–89 мл/мин;
- II – СКФ 30–59 мл/мин;
- III – СКФ 15–30 мл/мин;
- IV – СКФ ˂ 15 мл/мин.
В зависимости от клинических проявлений различают 4 стадии ХПН:
- латентную (клинически не проявляется, возможна лишь легкая утомляемость и сухость во рту);
- компенсированную (клинические проявления латентной стадии становятся более выражены, проявляются чаще, возникает полиурия до 2–2,5 л в сутки);
- интермиттирующую (нарушается электролитный и кислотно-щелочной баланс, возникают жалобы на общую слабость, повышенную утомляемость, снижение или отсутствие аппетита, жажду; периодически, в связи с обострением основного заболевания состояние больных ухудшается, а после лечения отмечается положительная динамика);
- терминальную (характеризуется выраженными нарушениями функций органов и систем, изменения в них носят необратимый характер).
Протекать ХПН может по-разному, но в большинстве случаев для нее характерно медленно и неуклонно прогрессирующее течение со сменяющими друг друга периодами обострений и ремиссий. Обостряется ХПН на фоне острых инфекционных заболеваний или же обострения основной ей причины – заболевания почек. При адекватном лечении процесса, вызвавшего обострение, функция почек улучшается, и симптомы ХПН регрессируют.
При данном заболевании возможны жалобы со стороны любой из систем нашего организма. Рассмотрим каждую из них в отдельности.
- бледный, желтоватый цвет кожных покровов, обусловленный накоплением в нем урохрома;
- «уремический иней» – отложение на коже белых кристаллов мочевины;
- сухость кожи;
- зуд;
- одутловатость лица.
Поражение дыхательной системы:
- кашель;
- приступы удушья вплоть до отека легких (так называемый уремический отек);
- склонность к инфекциям.
Поражение сердечно-сосудистой системы:
- повышение артериального давления, часто до сверхвысоких цифр (до 280–300 мм рт. ст.), не поддающееся регулировке гипотензивными препаратами;
- ощущение замирания, перебоев в работе сердца;
- уменьшение числа сердцебиений;
- напряженный пульс.
Поражение мочевыделительной системы:
- сначала полиурия, на терминальной стадии олиго и анурия;
- снижение плотности мочи (внешне моча практически прозрачна, бесцветна);
- частые ночные мочеиспускания (никтурия).
Поражение нервной системы:
- недомогание;
- сонливость или бессонница;
- тремор (дрожание);
- ухудшение памяти;
- раздражительность;
- замедленная, тягучая речь;
- заторможенность;
- нарушения сознания (ступор, кома);
- полинейропатия;
- судороги;
- нервные тики;
- «тихая уремия» – прогрессирующее нарастание апатии;
- «шумная уремия» – эклампсия (судороги отеки повышение артериального давления);
- инсульты.
Поражение желудочно-кишечного тракта:
- тошнота и рвота;
- жажда;
- извращение вкуса;
- уменьшение или полное отсутствие аппетита;
- симптомы стоматита (изъязвление слизистой оболочки ротовой полости), паротита (воспаление околоушных слюнных желез);
- симптоматика гастрита (боли «под ложечкой», дискомфорт, тяжесть в области желудка);
- симптомы язвенных поражений кишечника (выраженные боли в животе, желудочно-кишечные кровотечения);
- снижение веса;
- диарея.
Поражение костной системы:
- задержка роста;
- остеодистрофия и размягчение костей (остеомаляция), проявляющееся болью по ходу костей и мышц, возникновением патологических переломов и деформаций костей;
- признаки гиперпаратиреоза (мышечная слабость, утомляемость, боли в костях, длительно заживающие переломы, деформации костного скелета).
- снижение температуры тела;
- запах мочи изо рта;
- общая слабость;
- частые инфекционные заболевания (свидетельствуют о снижении иммунитета);
- снижение социальной активности человека.
В отдельных случая ХПН прогрессирует быстро, достигая терминальной стадии уже через 6–8 недель после начала заболевания.
Почечную недостаточность лечит врач-нефролог. При поражении различных органов и систем могут быть назначены дополнительные консультации: дерматолога (при выраженном зуде, расчесах, инфицировании ранок), пульмонолога (при пневмонии), кардиолога (при резистентной к лечению гипертензии), невролога (при поражении головного мозга или периферических нервов), гастроэнтеролога (при развитии кровотечений), стоматолога (при стоматите), наконец, травматолога или хирурга при появлении переломов.
Использованные источники: myfamilydoctor.ru
Источник
Вода камень точит, от первой ангины или бронхита в 1–1,5 года до гипертонии, инфаркта, инсульта проходит 20, 40, 60 лет, поэтому как бы теряется и забывается причина этих заболеваний, которые начинают лечить опять-таки систематически сосудорасширяющими и противосвертывающими препаратами.
Какую роль играют почки в организме, насколько они жизненно важны для нас, как поступать, если они вдруг заболели? Эти вопросы должен задавать себе каждый человек, и, прежде всего каждый родитель, имеющий маленького ребенка, и ответы на них должны быть известны каждому. Попробуем уяснить себе все это, чтобы избежать трагедий в детстве, молодости, да в любом возрасте, когда почки вдруг отказали. Вся суть этих вопросов в том, что почки никогда вдруг не отказывают. Процесс, приведший к такому неприятному финалу, длится многие годы, но протекает исподволь, скрытно. И потому оказывается, что почки — коварный орган, с ними нужно быть очень осторожными.
Почки — это парный орган выделения конечных продуктов тканевого обмена: воды, азотистых соединений и некоторых солей — это отработанные продукты глобального химического процесса, протекающего в наших тканях и называемого обменом веществ.
В почках существует обильная сеть артериальных сосудов, скрученных в виде клубочков — гломерул, фильтрующих сыворотку крови, выделяя из нее все ненужное с образованием так называемой первичной мочи. Но эта первичная моча разбавлена, в сутки ее выделяется около 120–150 л.
И потому в почках существует еще канальцевый аппарат — огромный лабиринт канальцев, куда фильтруется первичная моча. Стенки канальцев выстланы эпителием, способным концентрировать первичную мочу до ее нормального удельного веса (1,012–1,018) и количества (1,5–2 л в сутки).
Для того чтобы это произошло, в канальцах имеет место реабсорбция жидкости против градиента плотности, что связано с большой ферментативной работой, происходящей в эпителии стенок канальцевого аппарата. А всякая ферментативная работа — это синтетические процессы, связанные с поглощением энергии.
Когда же начинается сбой в работе всей этой сложной системы?
Многочисленные истории болезней и протоколы анатомических вскрытий говорят о следующем. Уже первая ангина в жизни ребенка или первый воспалительный процесс в дыхательных путях (ОРЗ, грипп и т.п.) заносят какое-то количество микробов в клубочковый аппарат почек, то есть в артериальную сосудистую сеть. Вместе с микробами туда попадают мертвые эпителиальные клетки слизистой дыхательных органов, образующиеся в процессе воспаления.
Достаточно нескольких таких сеансов загрязнения сосудов почек (повторные ангины, грипп, ОРЗ, скарлатина), и клубочки воспаляются. Воспаление носит часто острый характер: повреждается стенка кровеносных капилляров, кровь попадает в мочу, и она приобретает красный цвет. Одновременно у ребенка повышается температура, появляются боли в пояснице — это острый гломерулонефрит.
Принятое в настоящее время в медицине лечение острого гломерулонефрита — антибиотики, сульфаниламиды, кортикостероиды — с целью прекратить, подавить процесс воспаления тканей клубочков.
Эта цель достигается: воспалительный процесс в почках подавлен, но не ликвидирован. Мертвые тела почечных клеток и микробов, образовавшиеся в процессе воспаления, не выведены из почек полностью. Задерживаясь в стенках почечных сосудов или попадая с током мочи в канальцы или почечную лоханку, куда открываются канальцы, они вызывают новый воспалительный процесс.
Теперь уже (сразу или через какое-то время: несколько месяцев, несколько лет) заболевают канальцы, и возникает нефрозонефрит или пиелонефрит. Очень часто гломерулонефрит (воспаление почечных клубочков) переходит в хронический процесс.
Нарушается проницаемость стенок артериальных капилляров, и они начинаются пропускать из сыворотки крови растворенные в ней крупные молекулы сывороточных белков — альбуминов. Больной теряет белок — строительный материал тканей организма, это опасный симптом, грозящий серьезным нарушением иммунитета и требующий лечения.
Современная медицина предлагает антибиотики, химиопрепараты и гормоны, то есть тактика лечения остается такой же, как при остром воспалительном процессе. Результат — разрастание соединительной ткани в очагах воспаления, образование так называемой вторично-сморщенной, то есть склерозированной почки.
Необходимо знать, что разрастание соединительной ткани имеет место при хроническом воспалительном процессе в любом органе: в печени это цирроз, в легких — склероз и эмфизема, в миокарде — кардиосклероз, в сосудах мозга — склероз, мозговой инсульт, в самой мозговой ткани — эпилепсия.
Итак, склероз сосудов почек (в результате их воспаления) в начальной стадии вызывает артериальную гипертонию. Отсюда «юношеская», злокачественная, не поддающаяся лечению гипертония.
На самом деле гипертония в любом возрасте, называется она симптоматической или эссенциальной (то есть от неизвестной причины), имеет единственную причину — воспаление сосудистого аппарата почек, анемию почечной ткани, выделение такими поврежденными почками в кровяное русло гормона ренина. А он вызывает спазм капилляров всего организма, в том числе сосудов головного мозга, сердца и самих почек.
Спазм сосудов ведет к повышению кровяного давления, и при повреждении сосудистых стенок (воспаление — дефекты внутренней оболочки сосудов) в самых различных органах (сердце, мозг, легкие, печень) из сыворотки крови в поврежденные места попадают и откладываются холестерин, соли кальция, продукты азотистого (то есть белкового) обмена — это кристаллы мочевой кислоты.
Вся эта «бяка», откладываясь на стенках крупных и мелких артерий, вызывает склероз и изъязвление этих стенок, а затем тромбирование (закупорку) просвета сосудов.Как следствие, возникают инфаркт миокарда, мозговой инсульт и т.п.
Такие процессы могут возникнуть в любом органе (в том числе в почках) из-за обескровливания участка ткани, в котором находится тромбированный сосуд. Становится ясной истина: при заболевании одного органа в организме (то есть системе органов) заболевают и другие, находящиеся от него близко или далеко, это не имеет значения, поскольку все органы омывают одни и те же кровь, лимфа и тканевая жидкость.
Однако «скоро сказка сказывается, да не скоро дело делается», тем более в человеческом организме, снабженном огромным количеством защитных механизмов на каждом уровне своего существования — биохимическом, физиологическом, физическом, нервном, гормональном, психологическом.
Но вода камень точит, и от первой ангины или бронхита в 1–1,5 года до гипертонии, инфаркта, инсульта проходит 20, 40, 60 лет, поэтому как бы теряется и забывается причина этих заболеваний, которые начинают лечить опять-таки систематически сосудорасширяющими и противосвертывающими препаратами.

Таким образом, люди на протяжении десятков лет продолжают пренебрегать законами природы, насилуют свой организм лекарствами, разрушая внутренние органы, созданные божественной мудростью.
А что же происходит с самими почками, если патологический процесс протекает в них более интенсивно? Воспаленные клубочки выходят из строя, то же самое происходит с воспаленными канальцами. Они перестают функционировать, наступает так называемая почечная недостаточность.
Клубочки не в состоянии отфильтровать из сыворотки крови крайне ядовитые низкомолекулярные азотистые соединения (мочевину, мочевую кислоту, креатин, креатинин и другие), их концентрация в сыворотке крови (так называемый остаточный азот) повышается, наступает азотемия или уремия — отравление всего организма собственными отходами белкового обмена.
Теперь для спасения жизни больного медицина прибегает к фильтрации крови через искусственную почку или пересадке почки. Об успешности этих методов будет рассказано в следующей статье.
Из всего изложенного напрашивается вывод: лучше не допустить заболевания почек, чем его лечить, а если все-таки оно наступило, лечить в самом начале и возможно раннем возрасте.
Как узнать, что почки заболели, если нет явных, катастрофических симптомов — красной мочи, высокой температуры, болей в пояснице, даже нет белка в моче?
Нужно знать, что при любой ангине, бронхите, пневмонии, гриппе, ОРЗ, гайморите, а тем более бронхиальной астме почки заболевают. Но, будучи очень терпеливым и «молчаливым» органом, почки не дают знать о своем бедственном состоянии, а продолжают выполнять свою работу по очистке сыворотки крови, чтобы не дать нам отравиться собственным азотом.
Отказывают они сразу и так же молчаливо. Это может наступить и в 15 лет, и в 45, и в 60, но спасти почки и вылечить их полностью вероятнее всего в детском и подростковом возрасте, когда еще не закончен рост организмаи есть полная возможность создания новых тканей — клубочков и канальцев — вместо поврежденных.
Но для того, чтобы это произошло, никак не годится лекарственная терапия, так как она подавляет иммунную систему, регенераторные способности тканей организма и ведет к уже описанным процессам.
Теперь в официальной медицине создана такая версия: пусть дети с больными почками лечатся лекарствами и гормонами (так как без гормонов невозможно остановить патологический процесс), а с возрастом «это все пройдет» и ребенок «перерастет» болезнь.
Но, к сожалению, этого не происходит, а происходит следующее: в период полового созревания начинают функционировать полноценно новые железы внутренней секреции — яичники и семенники. Они выделяют в кровь большое количество не поступавших ранее половых гормонов.
В обмен веществ организма включаются новые, мощные компоненты, улучшающие трофику тканей и тем самым компенсирующие заболевание, но не излечивающие его, так как причина — наличие гнойных очагов в организме — не удалена.
Эти очаги дремлющей инфекции оживают после 25-30 лет (или раньше), когда заканчивается тканевый рост и наступает некоторая «тканевая депрессия» в результате накопления стрессов самого различного происхождения: пищевых, экологических, психологических и т.п.
Вот тут наступает момент, когда почки «вдруг отказали», и тогда начинается работа для хирургов, то есть подключение искусственной почки или пересадка почки с последующим введением препаратов, подавляющих иммунитет, чтобы пересаженная почка не отторгалась.
Другой вариант: больного с хроническим пиелонефритом лечит невропатолог от… радикулита — встречается еще чаще и длится довольно долго (годы), пока не наступит тот же финал — почки отказали.
Поэтому людям — больным и здоровым — необходимо знать, что любые боли на протяжении позвоночника, его деформации, невралгии межпозвоночных нервов — результат хронического заболевания внутренних органов: бронхов, легких, желудка, поджелудочной железы, почек.
Очистите эти органы, обновите их ткани методами естественной терапии, и позвоночник выправится сам, пройдут боли, вывихнутые диски встанут на место. Сами собой? Да, сами собой, потому что прекратится длительный спазм межпозвоночных мышц, вызывающий всю эту патологию. Причиной же спазма становятся патологические нервные импульсы, идущие от больных органов в соответствующие сегменты позвоночника.
Как же избежать такой неутешительной картины — превращения одних болезней в другие и бесконечного их лечения?
Каждому человеку, а тем более родителю (с этого мы начали) необходимо знать о большой уязвимости ткани почек и всех последствиях, которые из этого проистекают.
Следовательно, при любом заболевании ребенка или взрослого необходимо немедленно начинать очищение тканей (крови, лимфы, межклеточной жидкости, клеток) всего организма. Именно при этом общем очищении очищаются также почки — очень успешно и с быстрым результатом.
Что же такое общее очищение и как оно делается? Это, во-первых, питье большого количества жидкости для усиления циркуляции лимфы и выведения клеточных шлаков током лимфы в сосочки слизистой толстого кишечника, откуда они выбрасываются наружу с содержимым толстой кишки.
Но для этого необходимы регулярные промывания кишечника в течение 1–3 недель ежедневно физиологическим раствором, травяными настоями. Выпивать нужно в сутки около трех литров жидкости, очищающей и питающей клетки организма, а не просто воды. Это отвары трав с добавлением меда и цитрусовых соков.
Травы подбираются по принципу очищения всех систем организма: дыхательной, пищеварительной, выделительной. Состояние костно-мышечной, нервной и кровеносной систем напрямую зависит от состояния первых трех.
Это могут быть следующие лекарственные травы: мята, душица, мелисса, тысячелистник, ромашка, подорожник, толокнянка, шалфей, крапива, пустырник и другие.
Питание твердой пищей необходимо на этот срок исключить, чтобы прекратить процесс пищеварения и выделения пищеварительных ферментов. Это необходимо, чтобы активизировать работу протеолитических тканевых ферментов, расщепляющих и выводящих из клеток патологические включения и сами больные, зашлакованные клетки. При таком глобальном тканевом очищении лечебный эффект наступает уже через 10–15 дней, а окончательное выздоровление в зависимости от возраста и давности заболевания — через 6–12 месяцев. В течение этого времени необходимо каждые 3 месяца проводить 10–15-дневный очистительный курс лечения (травяные отвары, соки, промывание кишечника).
В промежутках необходимо соблюдать режим биологически полноценного, то есть сырого растительного питания с включением большого количества сырых фруктов, овощей, орехов, проросших злаков, растительного и сливочного масла, сливок, сырых яичных желтков и, конечно, самых различных свежевыжатых фруктовых и овощных соков.
Приемлемы и очень полезны практически все соки: яблоки, морковь, свекла, тыква, капуста, сельдерей, петрушка, топинамбур, дыня, вишня, слива, виноград, но особенно целебен арбузный сок, причем не только при лечении почек, но и при лечении бронхита и бронхиальной астмы, которое проводится точно таким же методом.
Особо необходимо сказать об одной роковой ошибке при лечений острого и хронического гломерулонефрита, когда больной теряет белок с мочой (в норме белок в моче не содержится).
Для того чтобы восполнить эти белковые потери, больных начинают усиленно кормить животным белком — мясом, творогом. Это усугубляет болезнь, так как чужеродный животный белок, являясь сильнейшим антигеном, вызывает образование антител к пищевым белкам (40% этих белков всасывается в тонком кишечнике в виде молекул, сохранивших свои антигенные способности).

Следующим этапом избыточного иммуногенеза становится образование антител к собственным тканевым белкам организма. Возникают и развиваются с эффектом снежной лавины аутоиммунные процессы, разрушающие организм и в первую очередь почки. Их лечат, то есть подавляют, гормонами и негормональными иммунодепрессантами. Процесс этот обречен на полный провал.
Отсутствие белкового питания при хроническом и остром почечном заболевании является первым условием выздоровления, так как при этом стенки почечных сосудов и канальцев не разрушаются агрессивными антителами, готовыми все крушить на своем пути, в том числе собственные ткани организма. Натуральные углеводы фруктовых и овощных соков, наоборот, предоставляют строительный материал для восстановления разрушенной ткани почек. опубликовано econet.ru
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
,
чтобы видеть ЛУЧШИЕ материалы у себя в ленте!
Источник

