Острое воспаление в результате инфекционной неопластической природы

Заболевания зубов – проблема с которой приходится сталкиваться каждому человеку. Кариес способен испортить улыбку, но опасность несут одонтогенные инфекции, являющиеся следствием кариозного разрушения. Кариесом страдают люди независимо от пола и возраста. Одонтогенные инфекции приводят к тяжелейшим инфекционным воспалениям сердца, мозга, носоглотки и пр.
Понятие одонтогенных инфекций
 Одонтогенные инфекции – это такие заболевания, которые относятся к отдельной группе патологий, связанных с неправильным или несвоевременным стоматологическим лечением. Заболевание у детей сопровождается появлением отека, боли, чувства жжения в пораженной области и возникает при проникновении в организм болезнетворных микроорганизмов, обусловленных развитием воспаления, исходящего от зубов.
Одонтогенные инфекции – это такие заболевания, которые относятся к отдельной группе патологий, связанных с неправильным или несвоевременным стоматологическим лечением. Заболевание у детей сопровождается появлением отека, боли, чувства жжения в пораженной области и возникает при проникновении в организм болезнетворных микроорганизмов, обусловленных развитием воспаления, исходящего от зубов.
Чистая культура микроорганизма стафилококка способствует развитию околочелюстных разлитых гнойных воспалений клетчатки. Патогенная культура стафилококка вызывает появление воспалительного процесса костного мозга челюстей.
В воспаленном очаге присутствуют микроорганизмы, живущие в отсутствии кислорода и не образующие спор. Они определяют индивидуальный облик воспалительного процесса и характерную разновидность операционного поля: слой бурого налета мертвых тканей, гнилостное разложение, воспринимаемое обонянием. Аспорогенные анаэробы не восприимчивы к препаратам, предназначенным для борьбы с бактериями и их уничтожением.
Причины возникновения
Такое заболевание возникает по причине несвоевременного обращения в стоматологические клиники. Фактором, провоцирующим начало болезни, является:
Причиной быстрого размножения микроорганизмов и проникновения из больных зубов в окружающие ткани является деятельность стафилококка: белого и золотистого. Процесс протекает при поражении стафилококком, но может проходить в комбинации со стрептококком или иной патогенной флорой. В общей патологии отмечают взаимосвязь наличия одонтогенной инфекции и ее переход в тяжелую форму с состоянием организма пациента.
Присутствие вялотекущих хронических болезней или наличие в этиологии и патогенезе основного заболевания приводит к обострению и возникновению осложнений. Это нарушение обменных процессов, новообразования в тканях организма, воспаления, вызванные палочкой Коха и пр. Самолечение и злоупотребление лекарственными препаратами способствуют угнетению иммунитета, организм перестает бороться с инфекцией.
Локализация заболевания
Воспалительный процесс начинается при одонтогенных местных и разлитых по клетчатке гнойных образованиях на фоне вялотекущего воспаления периодонта в момент обострения. Воспаление мягких тканей из-за затрудненного прорезывания зубов у детей и местное гнойное поражение тканей пародонта провоцируют начало заболевания. Разрушенная коронка зуба с разложившимися тканями дентина и наличием сформировавшегося разряжения в окружающих корень тканях становятся источником боли.
ЧИТАЕМ ТАКЖЕ: какие существуют идиопатические заболевания пародонта?
Начальные симптомы воспаления тканей, окружающих челюсть, проявляются в области зуба, пораженного некротическим процессом. Степень проявления симптомов зависит от объема разрушений окружающей костной ткани и минерализации межклеточного вещества.
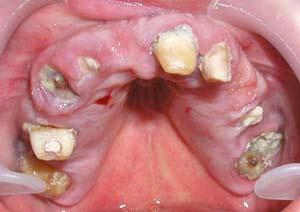 Остро текущее заболевание обуславливается областью определенного места нахождения инфицированного зуба и окружающего зуб воспалительного процесса. Хроническое воспаление окружающих корень зуба тканей или обострившийся процесс имеют гнойное течение.
Остро текущее заболевание обуславливается областью определенного места нахождения инфицированного зуба и окружающего зуб воспалительного процесса. Хроническое воспаление окружающих корень зуба тканей или обострившийся процесс имеют гнойное течение.
В воспалительный процесс вовлекаются костная ткань и костный мозг. Острое воспаление костного мозга одонтогенного происхождения – это гнойное поражение тканей, окружающих корень зуба, одного или нескольких зубов и кости челюсти. Гнойное воспаление разливается по клетчатке мягких челюстных тканей и провоцирует их отек, вызывает воспаление надкостницы и образование абсцесса.
Пути распространения
Пути распространения инфекции, вызванной поражением зубов у детей:
- контакт,
- распространение инфекции по кровеносному руслу,
- распространение инфекции по лимфатической системе.
Проникновение инфекции одонтогенного характера в ЧЛО (челюстно-лицевую область) по кровеносному руслу – распространенный путь инфицирования организма. Кости лицевого скелета человека пронизаны огромным количеством мелких и крупных кровеносных сосудов. При всех воспалительных процессах, возникающих в коронковой части пульпы и переходящих в корень, образуется местное уплотнение и увеличение объема тканей. Это происходит за счет скопления эритроцитов, лейкоцитов и клеток новообразования. Возбудители инфекционного процесса выделяют в экссудат токсины, которые разносятся по организму лимфатической системой и кровью.
Диагностические методы
 Болевые ощущения в области шейных мышц и лицевой зоны пациенты не связывают с разрушенными зубами. С проблемами обращаются к неврологу или хирургу общей практики.
Болевые ощущения в области шейных мышц и лицевой зоны пациенты не связывают с разрушенными зубами. С проблемами обращаются к неврологу или хирургу общей практики.
Определить происхождение патологического одонтогенного процесса сложно. Для постановки диагноза необходим скрупулезный опрос пациента. История возникновения болезни, заболевания, предшествующие развитию процесса и тщательное обследование больного в совокупности помогут установить причину происхождения воспаления.
Если в анамнезе выявляется травма, или визит к стоматологу осуществляется по поводу лечения или удаления зубов, проводится санация полости рта, как ключевого источника болезни.
Для обследования пациента применяют ультразвуковое исследование, определяющее местонахождение абсцесса или флегмоны. Используется компьютерная томография, исследуются пораженные ткани.
Эта анатомическая область в организме человека визуально не доступна. Для полной картины обследуемого пациента требуются посевы, определяющие микробную составляющую инфекционного процесса, чувствительность бактерий к лечебным препаратам. Лабораторные анализы помогают определить степень инфицирования всего организма.
Классификация одонтогенных инфекций и их симптоматика
Заболевания делятся по локализации в определенной анатомической области:
ИНТЕРЕСНО: как в норме выглядит слизистая оболочка полости рта?
Представленные выше инфекции могут стать фактором развития тяжелых осложнений в полости черепа, в заглоточном пространстве и средостении с угрозой для жизни. При распространении инфекции по кровеносному или лимфатическому руслу поражаются клапаны сердца, и может развиться септическое состояние.
Периодонтит
Это воспаление окружающих тканей коронки и корня зуба. Процесс вялотекущий, возникающие боли приступообразные, усиливающиеся при перкуссии и надавливании на зуб. При обострении процесса боль усиливается, общее состояние ухудшается, поднимается температура. Применение противовоспалительных препаратов при данных симптомах способствует купированию процесса. В противном случае необходимо обращение к хирургу.
Периостит и остеомиелит челюсти
При хроническом воспалении в окружающих больной зуб костных тканях и воспалении слизистой оболочки развивается остеомиелит. Поражение захватывает всю костную систему организма. Симптомы заболевания:
- болезненное состояние,
- боль равномерная, постоянная,
- уплотнение региональных лимфатических узлов,
- повышенная температура,
- покраснение десны,
- несвежее дыхание.
Воспаление надкостницы по типу протекания процесса бывает двух видов. Простое – вялотекущий процесс в надкостнице в области пораженного зуба. Периодически возникают болевые ощущения при надкусывании без изменения общего состояния пациента.
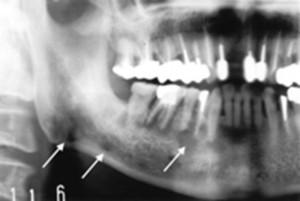 Гиперпластическое воспаление протекает с изменением костной ткани в области больного зуба в сторону увеличения. В этой области периодически появляются боли. Цвет тканей в районе гипертрофического уплотнения бледно-розовый. Постукивание по зубу отрицательное. Коронка зуба разрушена, или стоит пломба. Есть реакция со стороны региональных лимфатических узлов, они увеличены в размере и болезненные. На снимке четко выражен остеогенез в очаге поражения. На верхушках корней воспаленного зуба просматривается разрежение. Основная костная ткань челюсти без патологических изменений.
Гиперпластическое воспаление протекает с изменением костной ткани в области больного зуба в сторону увеличения. В этой области периодически появляются боли. Цвет тканей в районе гипертрофического уплотнения бледно-розовый. Постукивание по зубу отрицательное. Коронка зуба разрушена, или стоит пломба. Есть реакция со стороны региональных лимфатических узлов, они увеличены в размере и болезненные. На снимке четко выражен остеогенез в очаге поражения. На верхушках корней воспаленного зуба просматривается разрежение. Основная костная ткань челюсти без патологических изменений.
Перикоронит
Перикоронит сопровождает процесс постепенного выхода коронок зубов над поверхностью альвеолярного отростка челюсти и десны (рекомендуем прочитать: перикоронит: способы лечения в домашних условиях). Во рту проживает множество микробов. Появление раневой поверхности способствует активному развитию инфекционного процесса. Если прорастающий зуб не смог преодолеть слизистую оболочку вокруг коронки, образуется капюшон, из-под которого вытекает гной. Процесс сопровождается болью, распространяющейся по всей половине лица.
Одонтогенный верхнечелюстной синусит
Или воспаление гайморовой пазухи. При воспалительных процессах в жевательных зубах верхней челюсти или при удалении верхнего зуба происходит инфицирование гайморовой пазухи. Лечение синусита производится в условиях стационара стоматологом-хирургом и отоларингологом. Одонтогенный гайморит бывает только односторонним — со стороны больного зуба.
Возникает синусит при:
Гайморит сопровождается сильными болями. В условиях стационара лечение начинают с удаления причинного зуба. Отоларинголог назначает комплексную терапию из антисептиков, антибиотиков и ферментов.
Абсцессы, флегмоны лица и шеи
Степень поражения мягких тканей в данных случаях зависит от состояния иммунной системы пациента. При сильном иммунитете зона поражения будет иметь ограниченные контуры и протекать по типу абсцесса.
При ослабленном иммунитете и запущенных хронических процессах зубочелюстной системы может развиться флегмона, для которой характерно отсутствие четких границ воспаления. По консистенции разлитое воспаление сначала мягкое, затем ткани уплотняются. Собравшийся в капсуле серозно-гнойный экссудат может прорвать оболочку и разнестись кровотоком по всему организму, вызвать общее септическое состояние, что может привести к летальному исходу.
Парулис
 Заболевание по этиологии, симптомам и протеканию процесса идентично местному гнойному воспалению тканей (абсцессу). Отличие — воспалительный очаг имеет патологический канал для выхода гнойного содержимого из полости на поверхность. Это может быть слизистая оболочка рта или наружный кожный покров в области проблемных зубов. Течение процесса бессимптомное. При выделении гноя из свищевого хода возникает дискомфорт.
Заболевание по этиологии, симптомам и протеканию процесса идентично местному гнойному воспалению тканей (абсцессу). Отличие — воспалительный очаг имеет патологический канал для выхода гнойного содержимого из полости на поверхность. Это может быть слизистая оболочка рта или наружный кожный покров в области проблемных зубов. Течение процесса бессимптомное. При выделении гноя из свищевого хода возникает дискомфорт.
Особенности лечения
Лечение должно быть комплексным. Назначаются противобактериальные препараты, стимулирующие силы организма больного. Также используют патогенетическую терапию, регулирующую патофизиологические процессы в воспалительном очаге. Необходимо провести симптоматическое лечение, корректирующее нарушенные функции организма.
Главные задачи, которые ставит для себя врач при лечении больного:
- предупреждение септикопиемических осложнений,
- профилактика остеомиелита,
- предотвращение распространения инфекции на соседние ткани.
ИНТЕРЕСНО: остеомиелит нижней челюсти: симптомы и фото
Острой фазы
Лечение начинается с осмотра ротовой полости, затем вскрывается гнойник. Чтобы убить анаэробные бактерии, врачу необходимо провести все необходимые мероприятия для создания оттока гноя, чтобы дать возможность поступлению губительного для микробов кислорода.
В каждом отдельном случае процедура вскрытия гнойника имеет свои особенности. Неопытный врач может навредить пациенту, так как обычно гнойники локализуются в областях с крупными кровеносными сосудами и нервными окончаниями, любое их повреждение несет угрозу для жизни человека. Чтобы избежать подобных проблем, врач, проводя пункцию, может прибегнуть к помощи УЗИ. Также пациенту необходимо ввести нужные антибиотики, иначе лечение не даст нужных результатов.
Хронической формы
Эффективность лечения хронической формы одонтогенных очагов, согласно общей патологии, напрямую зависит от того, насколько качественно была проведена первичная очистка. Свою эффективность в этом вопросе показали препараты, где главным действующим веществом является гидроксид кальция и антибиотики группы полимиксинов, аминогликозидов и нитроимидазолов. Применение данных препаратов позволяет оптимизировать процесс лечения, а также осуществить стандартизацию параметров проводимых инструментальных и медикаментозных мероприятий. В этом случае вероятность рецидива заметно снижается.
Возможные осложнения
В том случае, если больной относится к своему здоровью без должного уважения и приступает к лечению одонтогенных очагов воспаления слишком поздно или терапия проводится не должным образом, тогда инфекция распространяется по организму.
Токсическое воздействие может вызвать осложнения: инфекционное поражение почек, сердечно-сосудистой системы, повреждение головного мозга. При высокой вирулентности микроорганизмов токсическое воздействие на организм может привести к летальному исходу.
Профилактические мероприятия
Не стоит подвергать свой организм столь коварному заболеванию как одонтогенная инфекция. Внимательно следите за состоянием полости рта и посещайте кабинет стоматолога минимум раз в полгода.
В качестве профилактики выступает ежедневная чистка зубов, причем дважды: в утренние часы и перед сном. К выбору зубной щетки необходимо подходить основательно, подбирая жесткость щетины в соответствии с нынешним состоянием десен. Лучше не использовать щетку более двух месяцев подряд.
Загрузка…
Источник
Воспаление в очагах инфекции. Местные проявления детских инфекций
Воспаление, развивающееся в области первичного аффекта, представляет собой сложный комплекс изменений (морфологических, физиологических, биохимических) преимущественно сосудов микроциркуляторного русла и соединительной ткани. Начальным звеном воспалительной реакции является высвобождение в результате повреждения физиологически активных веществ (медиаторов), обусловливающих первичную реакцию микрососудистого русла.
Морфологически повышение проницаемости микрососудов (посткапилляров и венул) выражается активацией эндотелия, в цитоплазме которого образуются полирибосомы, набухают митохондрии, усиливается микропиноцитоз, разрыхляются базальные мембраны капилляров. В результате повышения проницаемости происходит экссудация в ткани и полости плазмы, эмиграция клеток крови, фагоцитоз и пиноцитоз, образование экссудата и воспалительного клеточного инфильтрата.
Таким образом, при инфекционном заболевании в области первичного аффекта при первом соприкосновении возбудителя и макроорганизма развиваются местные изменения в виде очага экссудативного воспаления. Эти изменения в какой-то мере характеризуют болезнь, так как локализуются в определенном органе и зависят как от биологических особенностей возбудителя, так и от состояния макроорганизма.
При капельных инфекциях изменения локализуются в дыхательных путях, при полиомиелите — в клетках передних рогов спинного мозга, при дизентерии — в толстой кишке и т. д. Инфекционный агент после размножения в первичном очаге может распространиться по всему организму (диссеминания возбудителя) различными путями: по кровеносным н лимфатическим сосудам, интраканаликулярно, периневрально или контактно.
Следствием распространения возбудителя является развитие в ряде органов воспалительных очагов (вторичных, метастатических) той же этиологии, что свидетельствует о генерализации процесса.
Кроме местных, при инфекционных заболеваниях всегда развиваются общие изменения, к которым относятся прежде всего дистрофические процессы в паренхиматозных органах (печени, почках, сердце), выражающиеся тусклым или мутным набуханием органов.
Электронно-микроскопически при этом выявляется набухание или вакуолизация митохондрий и расширение цистерн цитоплазматической сети, в которых обнаруживается скопление белка. При некоторых вирусных инфекциях развивается особый вид дистрофии — баллонирующая, ацидофильная. Иногда дистрофические изменения переходят в некротические, например: милиарные некрозы печени при вирусных и бактериальных инфекциях, некрозы миокарда при дифтерии, некронсфроз при токсической дизентерии и др.
Общими изменениями для большинства инфекций являюся циркуляторные нарушения (отек, полнокровие с развитием стазов, тромбозы преимущественно в сосудах микроциркуляторпого русла). При локализации циркуляторных нарушений в ткани мозга, надпочечников возникают тяжелые изменения (например, кровоизлияние в оба надпочечника — синдром Уотсрхауса — Фридериксена).
Генерализация инфекционного процесса сопровождается непосредственно поражением сосудистого русла и развитием васкулитов (например, при сыпном тифе, токсоплазмозе, полиомиелите), которые в случае локализации в сосудах кожи и слизистых оболочек проявляются в виде экзантем и энантем.
К общим изменениям относятся также интерстициальные воспаления в паренхиматозных органах. Они могут быть очаговыми и диффузными, возникают при генерализованных формах инфекций и представляют собой результат иммунной перестройки организма.
Все описанные общие изменения в макрооргаиизме связаны с воздействием экзо- и эндотоксинов, которые блокируют ферментные системы клеток и, кроме того, образуют вторичные токсические продукты (например, пирогенные свойства кокковой флоры).
Большое значение в развитии и течении инфекционного заболевания имеет состояние макроорганизма, его возраст. Распространение инфекционного процесса в организме находится в прямой зависимости от особенностей воспалительной реакции у детей.
— Также рекомендуем «Развитие воспалительных реакций детей. Признаки воспаления у плода и новорожденного»
Оглавление темы «Детские инфекции. Иммунитет плода и новорожденного»:
1. Склеродермия детей. Дерматомиозит у детей
2. Узелковый периартериит у детей. Морфология нодулярного периартериита
3. Геморрагический васкулит у детей — анафилактическая пурпура Шенлейн-Геноха. Инфекционные болезни
4. Персистирующая инфекция детей. Возбудители инфекций у детей
5. Механизмы развития детских инфекций. Входные ворота детской инфекции
6. Воспаление в очагах инфекции. Местные проявления детских инфекций
7. Развитие воспалительных реакций детей. Признаки воспаления у плода и новорожденного
8. Факторы инфекционных заболеваний у детей. Исход детских инфекций
9. Неспецифическая реактивность детей. Иммунитет новорожденного к инфекциям
10. Специфический иммунитет детей. Иммунные органы — тимус
Источник

