Основная клетка хронического воспаления
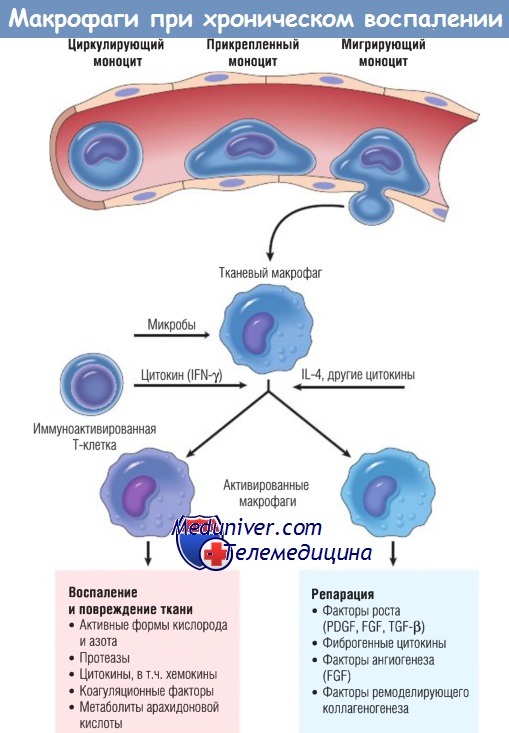
Клетки участвующие в хроническом воспалении — макрофаги и другие клетки
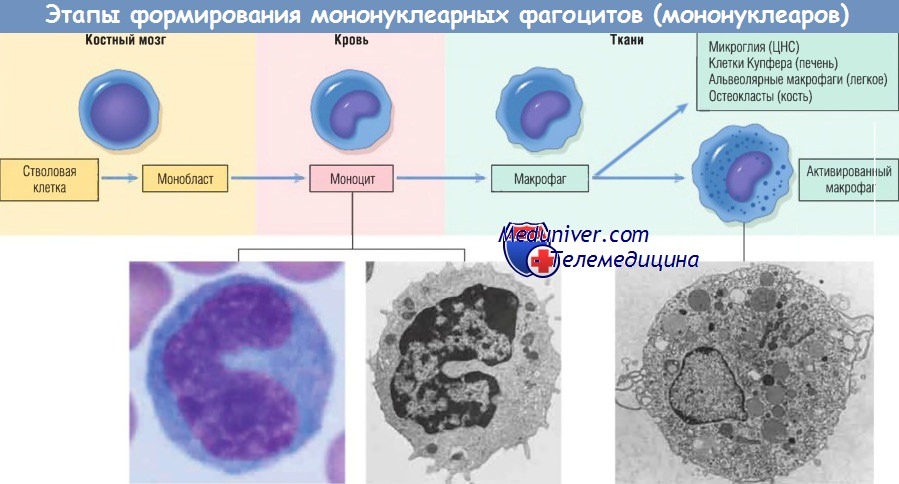
Макрофаг — главная клетка, участвующая в процессе хронического воспаления. Макрофаги являются частью системы мононуклеарных фагоцитов (иногда называемой ретикулоэндотелиальной системой), состоящей из клеток, близкородственных клеткам костного мозга, включая моноциты и тканевые макрофаги.
Тканевые макрофаги диффузно разбросаны по соединительной ткани или расположены в таких органах, как печень (клетки Купфера), селезенка и лимфатические узлы (гистиоциты синусов), легкие (альвеолярные макрофаги), а также в ЦНС (микроглия). Мононуклеарные фагоциты происходят из клеток-предшественников костного мозга, которые дифференцируются в моноциты. Из крови моноциты мигрируют в разные ткани и дифференцируются в макрофаги.
Период полужизни моноцитов длится около 1 дня, когда как период жизни тканевых макрофагов составляет несколько месяцев или лет. Превращение стволовой клетки костного мозга в тканевый макрофаг регулируется различными факторами роста и дифференцировки, цитокинами, молекулами адгезии и клеточными взаимодействиями.
Моноциты начинают мигрировать во внесосудистые ткани на ранних стадиях развития острого воспаления и в течение 48 час могут стать доминирующим типом клеток инфильтрата. Экстравазация моноцитов управляется теми же стимулами, которые участвуют в миграции нейтрофилов и представлены молекулами адгезии и химическими медиаторами с хемотаксическими и активирующими свойствами.
При попадании моноцита во внесосудистую ткань он подвергается трансформации в большую фагоцитарную клетку — макрофаг. Макрофаги активируются различными стимулами, включая микробные продукты, активирующие TLR и другие клеточные рецепторы, цитокины (например, IFN-y), секретированные сенсибилизированными Т-лимфоцитами и естественными клетками-киллерами, и другие химические медиаторы.
В результате активации макрофагов происходят элиминация таких повреждающих агентов, как микробы, и инициация процессов репарации, а также повреждение ткани (при хроническом воспалении).
Активация макрофагов приводит также к повышению уровней лизосомных ферментов и активных форм кислорода и азота, продукции цитокинов, факторов роста и других медиаторов воспаления. Некоторые из этих продуктов токсичны для микробов и организма (например, активные формы кислорода и азота) или ВКМ (протеазы); другие вызывают миграцию клеток (например, цитокины, хемотаксический стимул); третьи влияют на пролиферацию фибробластов, отложение коллагена и ангиогенез (например, факторы роста).
Разные популяции макрофагов выполняют различные функции: некоторые необходимы при киллинге микробов и воспалении, другие очень важны при репарации.
Впечатляющий арсенал медиаторов делает макрофаги мощным союзником организма в защите от непрошеных гостей, но в то же время при неправильной активации макрофаги могут вызывать значительное разрушение ткани, которое является одним из признаков хронического воспаления. Процесс разрушения ткани сам по себе может активировать каскад воспалительной реакции, поэтому одновременно могут присутствовать признаки и острого, и хронического воспаления.
При недолгом процессе воспаления, если стимул удален, макрофаги в итоге либо умирают, либо уходят в лимфатические сосуды и лимфоузлы. При хроническом воспалении происходит накопление макрофагов в результате их мобилизации из кровотока и местной пролиферации в очагах воспаления.

Роль активированных макрофагов при хроническом воспалении.
Макрофаги активируются неиммунными стимулами, например эндотоксином, или цитокинами из иммуноактивированных Т-клеток (особенно IFN-y).
Перечислена продукция активированных макрофагов.
FGF — фактор роста фибробластов; IFN — интерферон; IL — интерлейкин;
PDGF — тромбоцитарный фактор роста; TGF — трансформирующий фактор роста.
В развитии хронического воспаления участвуют и другие типы клеток: лимфоциты, клетки плазмы крови, эозинофилы и тучные клетки:
— лимфоциты мобилизуются в ходе как антителоопосредованных, так и клеточно-опосредованных иммунных реакций. Антиген-стимулированные лимфоциты (эффекторные клетки и клетки памяти) различных типов (Т- и В-клетки) используют разные пары адгезивных молекул (селектинов, интегринов и их лигандов) и хемокины для миграции в очаг воспаления. Цитокины активированных макрофагов, в основном TNF, IL-1 и хемокины, усиливают мобилизацию лейкоцитов, запуская стадию персистенции воспалительной реакции.
Лимфоциты и макрофаги взаимодействуют по реверсивному типу, что играет важную роль в развитии хронического воспаления. Макрофаги презентируют антигены Т-клеткам и продуцируют мембранные молекулы (костимуляторы) и цитокины (например, IL-12), которые стимулируют ответ Т-клеток. Активированные Т-клетки продуцируют цитокины, некоторые из которых мобилизуют моноциты из кровотока, и IFN-y — мощный активатор макрофагов. В результате этих взаимодействий Т-клеток и макрофагов в воспалительную реакцию вовлекается иммунная система, что делает реакцию хронической и тяжелой. Термин «иммунное воспаление» отражает наличие выраженного иммунного компонента в воспалительном процессе, например ответа Т- и В-клеток;
— клетки плазмы крови образуются из активированных В-клеток и продуцируют антитела, направленные либо против персистирующих чужеродных или собственных антигенов в очаге воспаления, либо против компонентов поврежденной ткани. При некоторых сильных воспалительных реакциях скопление лимфоцитов, антигенпрезентирующих клеток и клеток плазмы крови может напоминать морфологическое строение лимфоидного органа, особенно лимфоузла, содержащего хорошо сформированные герминативные центры.
Подобные очаги скопления лимфоцитов называют третичными лимфоидными органами. Такой тип лимфоидного органогенеза часто встречается в синовиальных оболочках у пациентов, длительно страдающих ревматоидным артритом;
— эозинофилами изобилуют иммунные реакции, опосредованные IgE и паразитарными инфекциями. Особо важный хемокин для мобилизации эозинофилов — эотаксин. Эозинофилы содержат гранулы, имеющие главный основной белок (высокоактивный катионный белок), который токсичен для паразитов, но может вызвать лизис эпителиальных клеток млекопитающих. Таким образом, эозинофилы контролируют паразитарные инфекции, но также участвуют в повреждении ткани при иммунных реакциях, например аллергии;
— тучные клетки широко распространены в соединительных тканях по всему телу и могут участвовать как в острых, так и в хронических воспалительных реакциях. Тучные клетки экспрессируют на своей поверхности рецептор FceRI, связывающийся с Fc-фракцией антитела IgE. При реакции гиперчувствительности немедленного типа антитела IgE связываются с клеточными Fc-peцепторами, специфично распознающими антиген, клетка дегранулируется и высвобождает медиаторы — гистамин и простагландины. Этот тип ответа наблюдается при пищевой аллергии, укусах насекомых, лекарственной аллергии, иногда с ужасающими исходами (например, анафилактическим шоком).
Тучные клетки тоже присутствуют при реакциях хронического воспаления и секретируют множество цитокинов, т.е. они способны как усиливать, так и ограничивать воспалительную реакцию в разных ситуациях.
Как правило, присутствие нейтрофилов характерно для острого воспаления, но и при многих формах хронического воспаления, длящегося месяцами, выявляется большое количество нейтрофилов, индуцированных либо персистирующими микробами, либо медиаторами, продуцированными активированными макрофагами и Т-лимфоцитами. При хронических бактериальных инфекциях костей (остеомиелите) нейтрофильный экссудат может сохраняться многие месяцы. Нейтрофилы также важны при хроническом воспалении в легких, индуцированном курением или другим стимулом.
Помимо мононуклеарного характера клеточного инфильтрата при хроническом воспалении часто происходит пролиферация кровеносных и лимфатических сосудов. Этот процесс стимулируют факторы роста, продуцируемые макрофагами и эндотелиальными клетками.
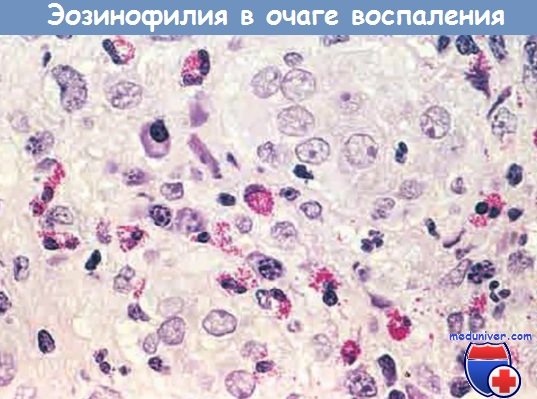
Очаг воспаления с большим количеством эозинофилов (эозинофилия)
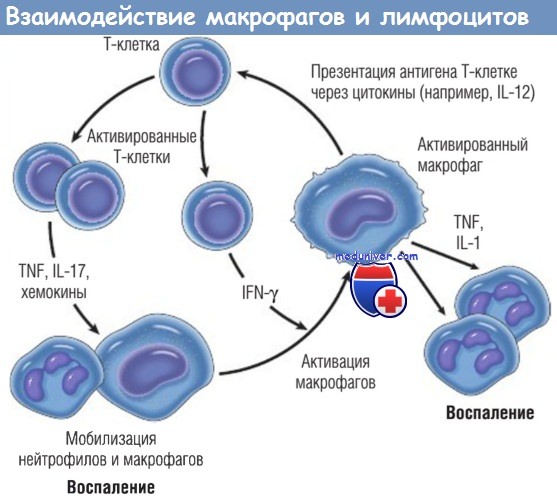
Взаимодействия макрофагов и лимфоцитов при хроническом воспалении.
Активированные Т-клетки продуцируют цитокины, которые мобилизуют макрофаги (TNF, IL-17, хемокины), и IFN-y, который является мощным активатором макрофагов.
Разные типы Т-клеток (Тh1 и Тh17) могут продуцировать различные типы цитокинов.
В свою очередь, активированные макрофаги стимулируют Т-клетки, презентируя им антигены через цитокины (например, IL-12).
IFN — интерферон; IL — интерлейкин; TNF — фактор некроза опухоли.
— Рекомендуем ознакомиться со следующей статьей «Причины и механизмы гранулематозного воспаления. Что такое гранулема?»
Оглавление темы «Патофизиология»:
- Клетки участвующие в хроническом воспалении — макрофаги и другие клетки
- Причины и механизмы гранулематозного воспаления. Что такое гранулема?
- Влияние воспаления на организм в целом (системные симптомы воспаления)
- Варианты воспалительной реакции и ее последствия
- Пути заживления и обновления тканей — репарация, регенерация
- Регуляция деления и пролиферации клеток в тканях
- Виды стволовых клеток и их характеристика
- Эмбриональные стволовые клетки и их характеристика
- Индуцированные плюрипотентные стволовые клетки (ИПСК) и их характеристика
- Где присутствуют стволовые клетки у взрослых?
Источник
Воспале́ние (лат. inflammatio) — это комплексный, местный и общий патологический процесс, возникающий в ответ на повреждение (alteratio) или действие патогенного раздражителя и проявляющийся в реакциях, направленных на устранение продуктов, а если возможно, то и агентов повреждения (exudatio и др.) и приводящий к максимальному восстановлению в зоне повреждения (proliferatio).
Воспаление — защитно-приспособительный процесс.
Воспаление свойственно человеку и животным, в том числе низшим животным и одноклеточным организмам в упрощённом виде[1]. Механизм воспаления является общим для всех организмов, независимо от локализации, вида раздражителя и индивидуальных особенностей организма.
История[править | править код]
Уже в древние времена внешние признаки воспаления описал римский философ и врач Авл Корнелий Цельс (ок. 25 до н. э. — ок. 50 н. э.):
- лат. rubor — краснота (местное покраснение кожных покровов или слизистой).
- tumor — опухоль (отёк).
- calor — жар (повышение местной температуры).
- dolor — боль.
Дополнил Гален (129 — ок. 200 гг. н. э.), добавив - functio laesa — нарушение функции.
В конце XIX столетия И. И. Мечников считал, что воспаление — это приспособительная и выработанная в ходе эволюции реакция организма и одним из важнейших её проявлений служит фагоцитоз микрофагами и макрофагами патогенных агентов и обеспечение таким образом выздоровления организма. Но репаративная функция воспаления была для И. И. Мечникова сокрыта. Подчеркивая защитный характер воспаления, он в то же время полагал, что целительная сила природы, которую и представляет собой воспалительная реакция, не есть еще приспособление, достигшее совершенства. По мнению И. И. Мечникова, доказательством этого являются частые болезни, сопровождающиеся воспалением, и случаи смерти от них[2].
Большой вклад в изучение воспаления внесли Джон Хантер (1728—1794), Франсуа Бруссе (1772—1838), Фридрих Густав Якоб Генле (1809—1885), Симон Самуэль (1833—1899), Юлиус Фридрих Конхайм (1839—1884), Алексей Сергеевич Шкляревский, (1839—1906), Рудольф Вирхов (1821—1902), Пауль Эрлих (1854—1915), Илья Ильич Мечников (1845—1916).
Этиология[править | править код]
Патогенные раздражители (повреждающие факторы) по своей природе могут быть:
- Физическим — травма (механическое повреждение целостности ткани), отморожение, термический ожог.
- Химическими — щелочи, кислоты (соляная кислота желудка), эфирные масла, раздражающие и токсические вещества (алкоголь (спирты) и некоторые лекарственные препараты[3], см. Токсические гепатиты).
- Биологическими — возбудители инфекционных заболеваний: животные паразиты, бактерии, вирусы, продукты их жизнедеятельности (экзо- и эндотоксины). Многие возбудители вызывают специфические воспаления, характерные только для определённого вида инфекции (туберкулёз, лепра, сифилис). К биологическим повреждающим факторам также относят иммунные комплексы, состоящие из антигена, антитела и комплемента, вызывающие иммунное воспаление (аллергия, аутоимунный тиреодит, ревматоидный артрит, системный васкулит). При аллергии не указан следующий механизм неинфекционного воспалительного ответа. Не берется во внимание, что любая аллергическая реакция приводит к повреждению тканей. Что при определенных условиях, когда происходит сенсибилизация организма больного (выработка иммуноглобулина Е) и прикрепление его на внутренней поверхности кровеносных сосудов будущих органов-мишеней, которые повреждаются аллергическими реакциями немедленного типа в результате выхода «медиаторов воспаления». (Аллергология и иммунология: национальное руководство под ред. Р.М. Хаитова, Н.И. Ильиной.- М. ГЭОТАР-МЕДИА, 2009.-656 с.- ISBN 978-5- 9704-0903-9/
Клиника и патогенез[править | править код]
Клинические симптомы воспаления:
- Покраснение (гиперемия).
- Местное повышение температуры (гипертермия).
- Отёк (ацидоз способствует диссоциации солей и распаду белков, что приводит к повышению осмотического и онкотического давления в повреждённых тканях, приводящему к отёкам).
- Боль.
- Нарушение функции.
Процесс воспаления делят на три основных стадии:
- Альтерация — повреждение клеток и тканей.
- Экссудация — выход жидкости и клеток крови из сосудов в ткани и органы.
- Пролиферация (или продуктивная стадия) — размножение клеток и разрастание ткани, в результате чего и происходит восстановление целостности ткани (репарация).
Альтерация[править | править код]
Альтерация (позднелат. alteratio, изменение[4]) — стадия начала воспаления. Патогенный раздражитель, воздействуя на ткани организма, вызывает первичную альтерацию — повреждение и последующий некроз клеток. Из лизосом погибших клеток (в том числе гранулоцитов) высвобождаются многочисленные ферменты (влияющие на белки и пептиды, липиды, углеводы, нуклеиновые кислоты), которые изменяют структуру и нарушают нормальный обмен веществ окружающей очаг воспаления соединительной ткани и сосудов (вторичная альтерация).
В зоне первичной альтерации интенсивность метаболизма снижена, так как функции клеток нарушены, а в зоне вторичной альтерации повышена, в основном за счёт обмена углеводов (в том числе гликолиза полисахаридов). Повышается потребление кислорода и выделение углекислоты, однако потребление кислорода превышает выделение углекислоты, так как окисление не всегда проходит до окончательного образования углекислого газа (нарушение цикла Кребса). Это приводит к накоплению в зоне воспаления недоокисленных продуктов обмена, имеющих кислую реакцию: молочной, пировиноградной, L-кетоглутаровой и др. кислот. Нормальный уровень кислотности ткани с pH 7,32—7,45 может повышаться до уровня 6,5—5,39 (при остром гнойном воспалении), возникает ацидоз[5].
На месте повреждения расширяются сосуды, вследствие чего увеличивается кровоснабжение, происходит замедление кровотока и как следствие — покраснение, местное повышение температуры, затем увеличение проницаемости стенки капилляров ведёт к выходу лейкоцитов, макрофагов и жидкой части крови (плазмы) в место повреждения — отёк, который в свою очередь сдавливая нервные окончания вызывает боль и всё вместе — нарушение функции. Воспаление регулируют медиаторы воспаления — гистамин, серотонин, непосредственное участие принимают цитокины — брадикинин, калликреин (см. Кинин-калликреиновая система), IL-1 и TNF, система свёртывания крови — фибрин, фактор Хагемана, система комплемента, клетки крови — лейкоциты, лимфоциты (Т и В) и макрофаги. В повреждённой ткани усиливаются процессы образования свободных радикалов.
Механизмы возникновения воспаления[править | править код]
Митохондриально-зависимый механизм[править | править код]
Из-за повреждения клеток при травме, митохондриальные белки и мтДНК попадают в кровоток. Далее эти митохондриальные молекулярные фрагменты (DAMPs) распознаются Толл-подобными (TLRs) и NLR рецепторами. Основным NLR-рецептором участвующим в процессе является рецептор NLRP3. В нормальном состоянии белки NLRP3 и ASC (цитозольный адаптерный белок) связаны с ЭПР, при этом белок NLRP3 находится комплексе с белком TXNIP. Активация рецепторов приводит к их перемещению в перинуклеарное пространство, где под действием активных форм кислорода, вырабатываемых поврежденными митохондриями, белок NLRP3 высвобождается из комплекса.[6] Он вызывает олигомеризацию белка NLRP3 и связывание ASC и прокаспазы-1, образуя формирование белкового комплекса называемого NLRP3 инфламмасомой. Инфламмасома вызывает созревание провоспалительных цитокинов, таких как IL-18 и IL-1beta и активирует каспазу-1. (3) Провоспалительные цитокины также могут запускать NF-kB пути воспаления, повышая длительность и уровень воспаления. Также для активации NLRP3 инфламмасомы необходима пониженная внутриклеточная концентрация K+, что обеспечивание калиевыми каналами митохондрий.
Механизм возникновения воспаления через NF-κB сигнальный путь[править | править код]
Классификация[править | править код]
По продолжительности:
- Острое воспаление — длится несколько минут или часов.
- Подострое — несколько дней или недель.
- Хроническое — длится от нескольких месяцев до пожизненного с моментами ремиссии и обострения.
По выраженности реакции организма:
- Нормоэргическое воспаление — адекватная реакция организма, соответствующая характеру и силе воздействия патогенного раздражителя.
- Гиперэргическое — значительно повышенная реакция.
- Гипоэргическое (от гипоэргия[4]) и аноэргическое — слабая или отсутствующая реакция (у пожилых людей (старше 60-ти), при недостаточном питании и авитаминозе[7], у ослабленных и истощённых людей).
По локализации:
- Местное воспаление — распространяется на ограниченный участок ткани или какой-либо орган.
- Системное — распространяется на какую-либо систему организма (систему соединительной ткани (ревматизм), сосудистую систему (системный васкулит)[7]).
Формы воспаления[править | править код]
- Альтеративное воспаление (в настоящее время отвергается)
- Экссудативное воспаление
- Серозное
- Фибринозное
- Дифтеритическое
- Крупозное
- Гнойное
- Гнилостное
- Геморрагическое
- Катаральное — с обильным выделением слизи или мокроты.
- Смешанное
- Пролиферативное воспаление
- Гранулематозное воспаление
- Межуточное (интерстициальное) воспаление
- Воспаление с образованием полипов и остроконечных кондилом
- Воспаление вокруг животных-паразитов и инородных тел (холангит, урертрит, киста)
- Специфическое воспаление — развивается при таких заболеваниях как туберкулёз, сифилис, лепра, сап, склерома[8].
Диагностика[править | править код]
Клинический анализ крови: увеличивается скорость оседания эритроцитов (СОЭ), лейкоцитоз, изменяется лейкоцитарная формула.
Биохимический анализ крови: при остром воспалении повышается количество C-реактивного белка (белок острой фазы), α- и β-глобулинов, при хроническом воспалении — γ-глобулинов; снижается содержание альбуминов[9].
Терминология[править | править код]
Термины воспалений чаще всего являются латинскими существительными третьего склонения греческого происхождения, состоящие из корневого терминоэлемента, обозначающего название органа, и суффикса -ītis (-ит). Примеры: gaster (греч. желудок) + -ītis = gastrītis (гастрит — воспаление слизистой желудка); nephros (греч. почка) + -ītis = nephrītis (нефрит)[10].
Исключения составляют устоявшиеся старые названия воспалительных заболеваний: пневмония (греч. pneumon, лёгкое), ангина — воспаление миндалин, панариций — воспаление ногтевого ложа пальца и др[1].
См. также[править | править код]
- Гомеостаз
- Инфламмасома
Примечания[править | править код]
- ↑ 1 2 Пауков, Хитров, 1989, с. 98.
- ↑ А.И. Струков, В.В. Серов. Патологическая Анатомия. — 5-е издание. — 2010. — С. 169. — 848 с. — ISBN 978-5-904090-63-0.
- ↑ Серов, Пауков, 1995, с. 506.
- ↑ 1 2 Советский энциклопедический словарь / Гл. ред. А.М. Прохоров. — 4-е изд. — М.: Советская энциклопедия, 1988. — 1600 с.
- ↑ Тель, Лысенков, 2007.
- ↑ Mitochondria: Sovereign of inflammation?.
- ↑ 1 2 Барышников, 2002, с. 58.
- ↑ Пауков, Хитров, 1989, с. 106—112.
- ↑ Пауков, Хитров, 1989, с. 105.
- ↑ Городкова Ю.И. Латинский язык. — М.: Кнорус, 2015. — С. 124—125. — 256 с.
Литература[править | править код]
- Пальцев М. А., Аничков Н. М. Патологическая анатомия. Учебник для медицинских вузов (В 2 т.). — М.: Медицина, 2001 (1-е изд.), 2005 (2-е изд.), 2007 (3-е изд.).
- Пауков В.С., Хитров Н.К. Патология. — Учебник для мед. училищ. — М.: Медицина, 1989. — С. 98—112. — 352 с.
- Тель Л.З., Лысенков С.П., Шарипова Н.Г., Шастун С.А. Патофизиология и физиология в вопросах и ответах. — 2 том. — М.: Медицинское информационное агентство, 2007. — С. 66—75. — 512 с.
- Воспаление. Руководство для врачей / Под ред. В.В. Серова, В.С. Паукова. — М.: Медицина, 1995. — 640 с.
- Барышников С.Д. Лекции по анатомии и физиологии человека с основами патологии. — М.: ГОУ ВУНМЦ, 2002. — С. 57—64. — 416 с.
- Атаман А.В. Патологическая физиология в вопросах и ответах. — Учеб. пособие. — К.: Вища школа, 2000. — С. 133—147. — 608 с.
Видео[править | править код]
- «Воспаление» — Центрнаучфильм (Объединение учебных фильмов), 1980 г.
Ссылки[править | править код]
- Воспаление и иммунитет // ImmunInfo.ru
Источник
