Опущение почки воспаление лимфоузлов

К серьезным патологическим образованиям, приводящим к опасным последствиям, относится узел в почках. Такое новообразование поражает любой почечный сегмент и носит доброкачественный или злокачественный характер. Прогрессирование недуга приводит к увеличению компрессионного давления узла на почечную ткань, кровеносные сосуды, мочеполовую систему, нарушает их функционирование, что значительно ухудшает самочувствие больного или приводит к его смерти.

Что такое узел в почках?
В 2—3% случаев онкологических опухолей диагностируется злокачественный узел почечной паренхимы. Заболевание поражает мужчин в 2 раза чаще, чем женщин и определяется у людей от 40-ка до 60-ти лет.
Узлы в почках представляют собой опухоли, различные по гистологическим критериям, размерам, образующиеся в почечной ткани и вызывающие патологические процессы в организме. Они бывают разных форм, величин: от маленьких узелочков до образований значительных размеров. Доброкачественные почечные узлы характеризуются медленным ростом, не прорастают в ткани вокруг них и не являются смертельно опасными. Злокачественные образования в почках состоят из одного или нескольких овальных узелков, окруженных четкой капсулой, содержат очаги некроза, кровоизлияния и дают метастазы в другие органы.
Вернуться к оглавлению
Какие виды существуют?
В таблице представлены виды доброкачественных узлов в почках и их основная характеристика:
| Вид | Характеристика |
|---|---|
| Аденома | Твердый нарост с медленным ростом |
| Онкоцитома | Четко разграниченный узел из онкоцитов |
| Липома | Образование с четкими, ровными контурами, гладкой оболочкой и жировой тканью внутри |
| Ангимиолипома | Опухоль из жировых клеток, мышечных волокон и сосудов |
| Лейомиома | Нарост из гладкой мускулатуры |
| Гемангиома | Узел из переплетений сосудистых стенок |
| Фиброма | Единичные или множественные наросты из волокнистой ткани |
| Полип | Аномальный нарост со слизистой оболочкой |
 Часто при аденокарциноме метастазы распространяются в мозг.
Часто при аденокарциноме метастазы распространяются в мозг.
Злокачественный узел в почках — аденокарцинома имеет овальную или округлую форму, мягкоэластичную консистенцию, желтовато-коричневый или красный цвет. Характерными признаками такого образования является его прорастание в почечную и нижнюю полую вену органа, и гематогенное или лимфогенное метастазирование в другие органы, кости, мозг.
Вернуться к оглавлению
Почему появляются?
Развитие узлов в почках провоцируют:
- патологии мочеполовой системы;
- повышенное давление в артериях;
- лишний вес;
- нарушения эндокринной системы;
- злоупотребление табачными изделиями;
- неконтролируемый прием мочегонных средств;
- условия трудовой деятельности;
- спонтанные генетические мутации;
- дисбаланс гормональной системы;
- травмирование почечных тканей.
Вернуться к оглавлению
Характерная симптоматика
Единичные, не вляющие на жизнедеятельность организма почечные наросты, развиваются бессимптомно. При нарушении нормального функционирования почек возникают:
 При дисфункции почек больной может замечать отечность конечностей.
При дисфункции почек больной может замечать отечность конечностей.
- боли в области пояснично-крестцового отдела;
- болезненное мочеотделение;
- ноющие боли в районе пораженного органа;
- кровь в моче;
- незначительное повышение температуры тела;
- отек конечностей;
- почечная колика.
Развитие онкологического узла характеризуется наличием сгустков крови в моче. Такая патология обуславливается кровоизлияниями, распадом опухолевой ткани повреждением почечной паренхимы.
Вернуться к оглавлению
Своевременная диагностика — шанс предотвратить осложнения
Для получения точной клинической картины проводятся следующие методы диагностики:
- пальпация брюшины, района почек, поясничной области;
- УЗИ брюшной полости, почек;
- лабораторные исследования;
- КТ, МРТ поврежденных областей;
- внутривенная урография;
- рентгенография;
- радиоизотопное сканирование;
- пункционная биопсия.
Вернуться к оглавлению
Варианты решения проблемы
 Если образование маленькое и единичное, то врачи ограничиваются гормональной терапией.
Если образование маленькое и единичное, то врачи ограничиваются гормональной терапией.
Варианты решения проблемы зависят от стадии болезни, ее формы и определяются специалистом в индивидуальном порядке. При небольших доброкачественных наростах в почках используется гормональное медикаментозное лечение. Злокачественный узел в почке удаляется только хирургическим методом. Хирургическая операция используется и при множественных доброкачественных патологиях. В таблице представлены способы оперативного вмешательства и их преимущества:
| Способ | Когда используется? | Преимущество |
|---|---|---|
| Нефрэктомия | Большой размер онкологического узла | Удаление почки или ее части продлевает жизнь человеку |
| Резекция | Небольшой размер новообразования | Сохраняет часть поврежденной почки |
| Радиочастотная абляция | Опухоль менее 4-х см в диаметре | Используют при различных проблемах со здоровьем, препятствующих проведению радикальной операции |
| Криотерапия | Расположение патологии в корковом веществе почки или на периферии | Сохраняет пораженный орган |
 Для таргетной терапии образования почки назначают Сорафениб.
Для таргетной терапии образования почки назначают Сорафениб.
Высокоэффективным способом лечения патологии является таргетная терапия. Она основана на приеме дорогостоящих препаратов и направлена на ликвидацию специфических белков, провоцирующих рост и размножение раковых клеток узла. Негативной стороной такого метода лечения являются побочное действие на организм, плохая переносимость лекарственных средств и устойчивость к ним клеток онкологического образования. Таргетная терапия включает использование следующих препаратов:
- «Сунитиниб»;
- «Сорафениб»;
- «Темсиролимус».
Вернуться к оглавлению
Как предупредить?
Основное правило в профилактике почечных узлов — своевременное лечение заболеваний мочеполовой системы. Чтобы не допустить трансформацию доброкачественного нароста в злокачественное, необходимо тщательно следить за здоровьем, ежегодно проходить медицинское обследование, соблюдать все врачебные рекомендации. Для предотвращения развития узлов в почках рекомендуется правильно питаться, не допускать переохлаждение организма, следить за гормональным фоном, периодичностью мочевыделения и цветом мочи. Своевременно проведенное лечение в начальной стадии недуга позволяет избежать рецидивов, нормализует работу органа, а при раковом образовании — повышает процент выживаемости человека.
Источник
Как лечится нефроптоз?Методики:
Лечение нефроптоза
В тех случаях, когда опущенная почка не причиняет серьезных субъективных расстройств и не вызывает осложнений, показано консервативное лечение:
у астеничных, истощенных больных усиленное питание (мучные и сладкие блюда) для увеличения толщины жировой капсулы почки;
ношение почечного бандажа, который следует надевать в лежачем положении сразу же после сна, до первого вставания.
На начальном этапе болезни бывает достаточно ношения различных бандажей, поясов, корсетов. Лучше, если они будут изготовлены или подобраны специально для вас. Противопоказаний для их ношения практически нет.
Для лечения опущения почек полезны средства, укрепляющие сосуды, и сбалансированное питание. Существует и лечебная гимнастика, направленная на укрепление мышц брюшного пресса и спины. Комплекс этих упражнений нужно выполнять по 20-30 минут ежедневно, лучше утром: n 1. Лечь на спину, слегка согнуть ноги в коленях. Надуть живот во время вдоха, задержать дыхание и втянуть во время выдоха. Повторить 10-15 раз. n 2. Исходное положение — прежнее. В момент вдоха поднять вытянутые ноги вертикально вверх, на выдохе — вернуть ноги в исходное положение. Повторить 5-10 раз.
Вам понадобится
— почечный бандаж, усиленное питание;
— лечебная гимнастика;
— оперативное лечение.
Нефроптоз (опущение почек), как правило, лечится консервативными методами. К таким методам относятся ортопедическое лечение: специальный бандаж утром, перед тем как встать с постели, надевают на глубоком выдохе на живот, находясь в горизонтальном положении, и снимают вечером. Однако для ношения бандажа существует противопоказание: фиксированная на новом месте почка. Это может происходить в результате спаечного процесса.
При первой стадии нефроптоза полезны санаторно-курортное лечение, массаж живота, лечебная гимнастика, направленная на укрепление мышц брюшного пресса и спины, обеспечивающая нормальное внутрибрюшное давление и ограничивающая смещение почек вниз.
Лекарственными препаратами невозможно поставить почку на место. Однако они лечат осложнения нефроптоза. Скажем, пиелонефрит поддается лечению курсами антибиотиков, уросептиков. Повышенное артериальное давление при почечной артериальной гипертензии несколько снижается гипотензивными препаратами. Обычно назначают спазмолитические, обезболивающие, противовоспалительные средства. Необходимо ограничение тяжелых физических нагрузок.
Инструкция
Если опущенная почка не вызывает серьезных расстройств и осложнений, ее лечат консервативными способами. Усиленное питание для образования жировой капсулы почки особенно помогает больным с астеническим телосложением. Также необходим почечный бандаж, который одевают в лежачем положении до первого вставания с постели утром.
Существует специальная лечебная гимнастика, выполнение которой укрепляет мышцы брюшного пресса, спины, тазового дна. Регулярное выполнение способствует восстановлению нормального расположения внутренних органов, улучшается кровоснабжение в них. Характер и продолжительность выполнения упражнений подбирается индивидуально для каждого больного.
Комплекс выполняется ежедневно 20-30 минут в положении «лежа». К этим упражнениям относятся и привычные, типа «велосипед», «ножницы», подъемы и опускание ног, дыхательная гимнастика с надуванием и фиксацией живота в одном положении, так и специальные упражнения, позволяющие вернуть и закрепить почки в необходимом положении.
Одно из полезнейших упражнений выполняется следующим образом. Ложитесь на живот на твердую поверхность, вытянув руки вперед. Одновременно поднимайте верхнюю и нижнюю часть тела до тех пор, сколько сможете. Удерживайте такое положение в течение 5-10 секунд. Ежедневное выполнение данного упражнения позволит в скором времени удерживать тело до 10 и более минут. После упражнения аккуратно перевернитесь на спину и полежите в спокойном состоянии 5-10 минут.
Обратитесь к мануальному терапевту. В незапущенных случаях нефроптоза 1 и 2 степени эффективно помогает мануальная терапия.
При часто повторяющихся болях, осложнениях почечных патологий, почечной гипертензии необходима операция – фиксация почки мышечным лоскутом, который выкраивают из поясничной мышцы. Данная операция позволяет поднять почку, сохраняя ее физиологическую подвижность.
Полезные советы
Профилактика дальнейшего опущения почек требует соблюдения некоторых условий. Это – исключение силовых упражнений, отказ от динамических видов физической активности, запрет на выполнение тяжелой физической работы, ношение поддерживающего дородового бандажа при беременности.
Консервативное лечение опущения почки включает в себя:
— надевание тугого эластического пояса, способного сохранять почку на «правильном» месте. Пояс необходимо надевать на больного, когда он только проснулся. В это время почка находится на нужном месте.
— лечебные укрепляющие тренировки, целью которых является тренировка мышц пресса и поясничных мышц. Именно эти мышцы являются местом расположения почки.
— избежание физических нагрузок в стоячем положении. Исключается поднятие тяжестей, занятия определенными видами спорта.
— обязательные тренировки по плаванию.
— сбалансированное правильное питание при недостатке массы тела.
Надо сказать, что часто во время процедуры ультразвукового исследования почек по какой-то иной причине врач может определить, присутствует ли у больного опущение почек. Тем не менее, такое определение не является диагнозом, после которого срочно требуется оперативное вмешательство.
Если человек сильно истощен, и у него исчезла жировая клетчатка между листками почечной фасции, то пока человек не наберёт вес согласно его росту, почки поднимать бесполезно, опустятся снова.
Больные с часто повторяющимися болями, с пиелонефритом или артериальной гипертензией подлежат оперативному лечению — нефропексии (фиксация почки).
Наиболее физиологичным и эффективным способом этой операции является ее фиксация мышечным лоскутом, выкроенным из поясничной мышцы (операция Пытеля — Лопаткина).
Укрепление нижнего конца лоскута под фиброзной капсулой нижнего сегмента почки и подвешивание почки на этом лоскуте, как в гамаке, позволяет поднять ее в нормальное положение и в то же время сохранить ее физиологическую подвижность
Показания к операции следующие:
— явные сильные боли;
— невылеченный пиелонефрит;
— артериальная почечная гипертензия;
— венозная почечная гипертензия;
— расширение почечной лоханки и чашек;
— камни в почках.
При данных показаниях назначается операция нефропексии, заключающаяся в укреплении подвижной почки на «правильном» месте разными путями. В современной медицине, как правило, выполняется укрепление почки на нужном месте за ребра. Помимо этого, почку можно укреплять к мышцам поясницы.
Подготовка к операции по лечению опущения почки также имеет большое значение. Подготовка определяется самочувствием больного. Если у больного наблюдается пиелонефрит, то до проведения операции его надо вылечить, то есть убрать воспаление. Решению этой задачи служить терапия антибактериальными препаратами. При возникновении кровотечения назначаются кровосвертывающие средства.
За несколько дней до проведения операции кровать пациента в ногах необходимо приподнять примерно на 30 см. Это нужно для того, чтобы больной привык к данному положению, в котором он должен лежать после нефропексии. Врач непременно должен определить время свертывания крови. Свертываемость крови влияет на появление тромбов в условиях длительного постельного режима больного после операции.
В современной медицине для выполнения нефропексии часто используется
метод лапароскопии.
При осложнениях, вызванных значительными нарушениями нарушениях гемодинамики почки, уродинамики верхних мочевых путей, значительных болях, развитии пиелонефрита, гипертензии показано оперативное лечение.
Как правило, на место почка возвращается самостоятельно.
Для этого достаточно лечь, приподняв ноги, расслабить живот и глубоко и спокойно дышать. Но стоит лишь долго постоять, поднять парочку увесистых сумок или заняться шейпингом, как почка вновь отправляется в путешествие.
Чаще всего опущение почки и ее миграция встречаются у молодых худеньких девушек с осиной талией или у тех, кто стремительно сбрасывает лишний вес. У них недостаточно запасов жировой клетчатки вокруг почки. При опущении почки обычно беспокоят постоянные или периодические боли в пояснице.
Часто развивается и воспалительный процесс в почечных лоханках — пиелонефрит. А нередко опущение почки приводит к периодическому повышению артериального давления, вегетососудистой дистонии и неврозу.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Увеличение лимфатических узлов — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Лимфатические узлы – маленькие биологические фильтры, относящиеся к лимфатической системе. Основная их функция – защита организма. Лимфатические узлы пропускают через себя поток лимфы и в своих структурах задерживают патогены, которые уничтожаются защитными клетками – лимфоцитами.
Под прицелом лимфатических узлов находятся бактерии, опухолевые клетки и токсичные вещества.
Что представляют собой лимфатические узлы? Это небольшие скопления лимфоидной ткани, расположенной на соединительнотканном каркасе.
Лимфоидная ткань – это пул клеток, которые участвуют в уничтожении поврежденных и опухолевых клеток и микроорганизмов.
Увеличение лимфатических узлов может быть симптомом как легкого инфекционного заболевания, так и серьезной патологии, которая может привести к тяжелому исходу. Поэтому во всех случаях увеличения лимфатических узлов стоит обратиться к врачу для проведения диагностики и выяснения причины.
Классификация
В зависимости от локализации различают следующие группы лимфатических узлов:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- надключичные и подключичные;
- подмышечные;
- локтевые;
- паховые;
- подколенные.
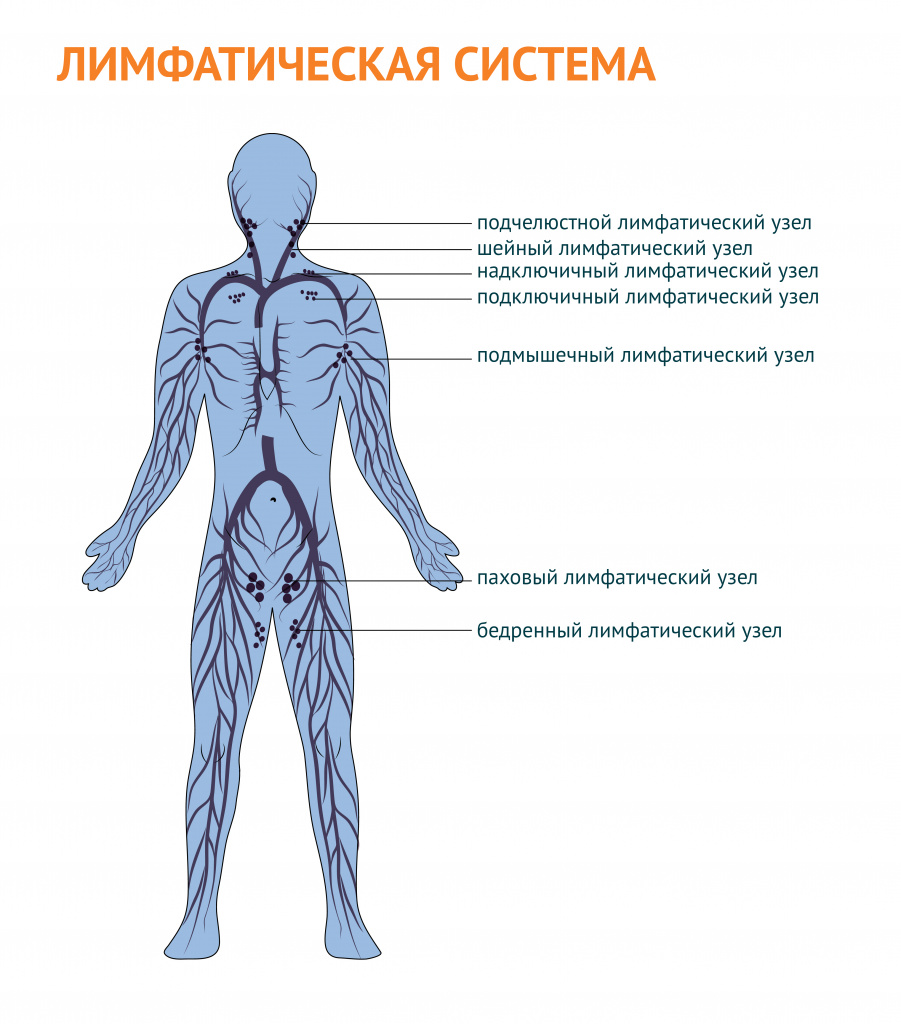
Врач при осмотре пальпирует (ощупывает) лимфатические узлы и определяет их размер, структуру, болезненность, изменение кожи над лимфатическим узлом.
Причины увеличения лимфатических узлов
Увеличение лимфатических узлов свидетельствует о патологическом процессе. Изолированное увеличение лимфоузла, или генерализованная лимфаденопатия напрямую зависит от причины, лежащей в основе заболевания.
Большинство случаев увеличения лимфоузлов носит временный характер.
Причинами увеличения лимфоузлов служат:
- инфекционные процессы;
- аутоиммунные заболевания;
- опухолевые патологии;
- болезни накопления (группа заболеваний, сопровождаемых нарушением метаболизма).
Лимфатические узлы участвуют в формировании иммунитета, и при любом инфекционном процессе в них активируется деление клеток, защищающих организм.
Так, при бруцеллезе, туберкулезе, сифилисе, дифтерии бактерии могут оседать в лимфатических узлах, вызывая их воспаление. При этом лимфатические узлы увеличиваются в размере за счет усиленного притока лимфы и крови.
Наиболее часто лимфатические узлы увеличиваются при острых инфекциях верхних дыхательных путей. Среди них наибольший размер лимфоузлы приобретают при тонзиллите (ангине).
Болезненное увеличение лимфоузлов может быть признаком болезни кошачьих царапин (из названия понятно, что заболевание возникает у лиц, поцарапанных кошкой). Причиной возникновения воспалительного процесса является бактерия Bartonella henselae.
Одним из ярких примеров вирусного заболевания, сопровождаемого значительным увеличением лимфоузлов, является инфекционный мононуклеоз. Болезнь вызывает вирус Эпштейна-Барр и цитомегаловирус.
Инфекционный мононуклеоз чаще встречается в детском и молодом возрасте. Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
У детей генерализованная лимфаденопатия встречается при детских инфекционных заболеваниях, таких как корь, краснуха, паротит, ветряная оспа.
Среди других вирусных заболеваний, сопровождаемых лимфаденопатией, стоит отметить ВИЧ-инфекцию.
Лимфаденопатии при ВИЧ-инфекции сопутствует ряд симптомов: потеря массы тела, необъяснимая лихорадка, ночная потливость, утомляемость, а позднее и инфекционные заболевания (герпес, цитомегаловирусная инфекция, кандидоз).
Системные (аутоиммунные) заболевания соединительной ткани, такие как ревматоидный артрит, системная красная волчанка могут сопровождаться увеличением лимфоузлов. При этих состояниях происходит нарушение распознавания «чужих» и «своих» белков, вследствие чего организм начинает атаковать свои клетки. Если процесс проходит активно, то лимфатические узлы увеличиваются в размере из-за возрастающей нагрузки.
Часто аутоиммунные заболевания сопровождаются увеличением селезенки и дополнительными симптомами.
При системной красной волчанке поражается кожа, почки и серозные оболочки внутренних органов (возникают волчаночные плевриты, серозиты). При ревматоидном артрите преимущественно поражаются суставные хрящи.
Увеличение лимфатических узлов может быть симптомом прогрессирования опухолевого процесса в организме. Атипичные (опухолевые) клетки мигрируют в лимфоузлы, застревают в них, размножаются и растягивают узел своей массой.
Отдельно стоит выделить группу злокачественных новообразований, поражающих непосредственно лимфатическую систему.
- Лимфома Ходжкина, или лимфогранулематоз протекает с образованием в лимфоузлах и селезенке конгломератов из пораженных незрелых лимфоцитов.
- Неходжкинские лимфомы – группа лимфопролиферативных заболеваний.
Увеличение лимфоузлов может быть симптомом болезни накопления: какое-то вещество в результате нарушения метаболизма скапливается в органах и тканях, в том числе и лимфатических узлах. Среди таких заболеваний: гемохроматоз (накопление железа), болезнь Вильсона-Коновалова (накопление меди) и другие наследственные нарушения обмена.
Аллергические реакции иногда приводят к увеличению лимфатических узлов. Гиперчувствительность к некоторым лекарствам приводит к генерализованной лимфаденопатии.
Среди эндокринологических заболеваний гипертиреоз может характеризоваться лимфаденопатией, увеличением селезенки и повышением содержания лимфоцитов в крови. При лечении все показатели возвращаются к норме.
Стоит помнить, что через лимфоузлы проходит вся лимфа, оттекающая от органов, и если человек занимается тяжелым физическим трудом, то локтевые и подколенные лимфоузлы могут быть увеличены из-за большой нагрузки.
Также лимфоузлы в редких случаях увеличиваются после вакцинации на соответствующей стороне.
К каким врачам обращаться при увеличении лимфатических узлов?
Взрослый должен обратиться к
врачу-терапевту
, а ребенка и подростка осматривает
педиатр
. В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов:
- врача-онколога;
- врача-хирурга;
- врача-фтизиатра;
- врача-инфекциониста;
- врача-эндокринолога;
- врача-ревматолога.
Диагностика и обследование при увеличении лимфатических узлов
- Клинический анализ крови;
Лечение увеличенных лимфатических узлов
В большинстве случаев лимфаденопатия проходит самостоятельно и не требует специфического лечения.
Если же лимфоузлы быстро увеличиваются, болезненны при ощупывании, процесс сопровождается другими симптомами, в том числе повышением температуры тела и слабостью, необходимо проконсультироваться со специалистом.
Врач проведет необходимое обследование и определит комплекс лечебных мероприятий.
При бактериальном воспалении будет назначена антибактериальная терапия и необходимое симптоматическое лечение (жаропонижающие и противовоспалительные средства). При инфекционном мононуклеозе обычно специфической терапии не требуется, проводится в основном симптоматическое лечение. При подозрении на ВИЧ-инфекцию проводится тщательное лабораторно-инструментальное обследование и назначается антиретровирусная терапия, а также лечение сопутствующих инфекций.
Для лечения аутоиммунных заболеваний используются различные иммуносупрессивные и противовоспалительные препараты. В зависимости от показаний может применяться пульс-терапия и терапия внутривенными иммуноглобулинами.
При опухолевых процессах решается вопрос о проведении химиотерапии, лучевой терапии, хирургического лечения, а также трансплантации костного мозга.
Что делать если увеличились лимфатические узлы?
Прежде всего лечение увеличенных лимфатических узлов направлено на терапию основного заболевания, приведшего к развитию этого симптома. Важно соблюдать правила личной гигиены, организовать режим дня и сбалансировать рацион. Любое лечение назначает врач.
Недопустимо растирать и прогревать увеличенный лимфатический узел, смазывать мазями, пытаться его раздавить и лечить любыми народными методами без консультации специалиста.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Источник
