Обследование при воспалении тройничного нерва
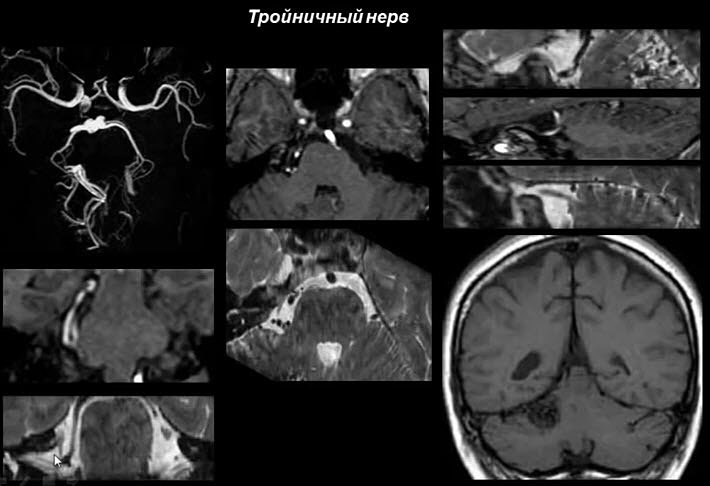
Эффективный диагностический инструментальный способ МРТ, используют при разных видах поражения тройничного нерва с целью точной постановки диагноза.
Процедура помогает быстро и точно определить, какие патологические факторы привели к заболеванию, затем — грамотно разработать стратегию лечения.
Тройничный нерв — структура, особенности и функции
Тройничный нерв — пара самых крупных нервов, связанных с головным мозгом, расположенных симметрично в черепно-лицевой зоне с обеих сторон лица.
Нерв состоит из трёх ветвей, исходящих из нервного узла (ганглия) в районе виска — глазной ветви, верхне- нижнечелюстной, которые тянутся к области лба, век, щёк, носоглотки, челюсти.
Посредством ветвей осуществляется управление двигательной активностью мышц в зоне их действия (жевательных, глотательных), функционирование слюнных желез, обеспечивается чувствительность лица, век, тканей полости носа, рта, глотки, твёрдой оболочки мозга, мягких тканей черепа, зубов и челюстей.
Диагностика МРТ при поражении тройничного нерва
Магнитно-резонансная томография — безопасное, информативное аппаратное диагностическое обследование, в основе которого заложено послойное исследование структуры ткани и выявление причин поражения нерва с использованием высокочастотных электромагнитных импульсов.
К достоинствам МРТ тройничного нерва относится:
- безопасность, поскольку исследование проводится без проникновения в ткани и применения рентгеновских лучей;
- безболезненность;
- получение снимков точных детализированных «срезов» тканей в зоне поражения;
- возможность обнаружить малейшие отклонения от нормы.
Благодаря высококачественным снимкам, методика помогает с высокой точностью понять причину, вызывающую поражение нерва, отличить патологии со схожими признаками, исключить развитие злокачественных очагов.
В каких случаях проводят исследование
Поражение тройничного нерва из-за переохлаждения, инфицирования, воспаления, травмирующих воздействий и других повреждающих факторов приводит к расстройству чувствительности и движения мышц в соответствующих зонах, и часто — к острым невыносимо сильным болям.
Пациенту показано проведение МР-диагностики при следующих аномальных состояниях:
- появление тянущих или внезапных интенсивных болей в области висков, челюстей, лба, верхней и нижней губы с одной стороны лица (или с обеих);
- боль при движениях мышц лица и ротоглотки – мимике, жевании, глотании;
- боли при прикосновении к коже лица, головы, полости рта (наложение макияжа, бритьё, чистка зубов);
- частичное или полная потеря чувствительности (онемение) с одной или обеих сторон;
- возникновение ощущений жара или холода, мурашек, покалывания;
- паралич, спазм или судорожные сокращения мышц на лице, жевательных мышц, затруднённое глотание, тик века, опущение угла рта или века;
- появление на лице асимметрии, отёчности;
- слуховые расстройства, боли внутри уха.
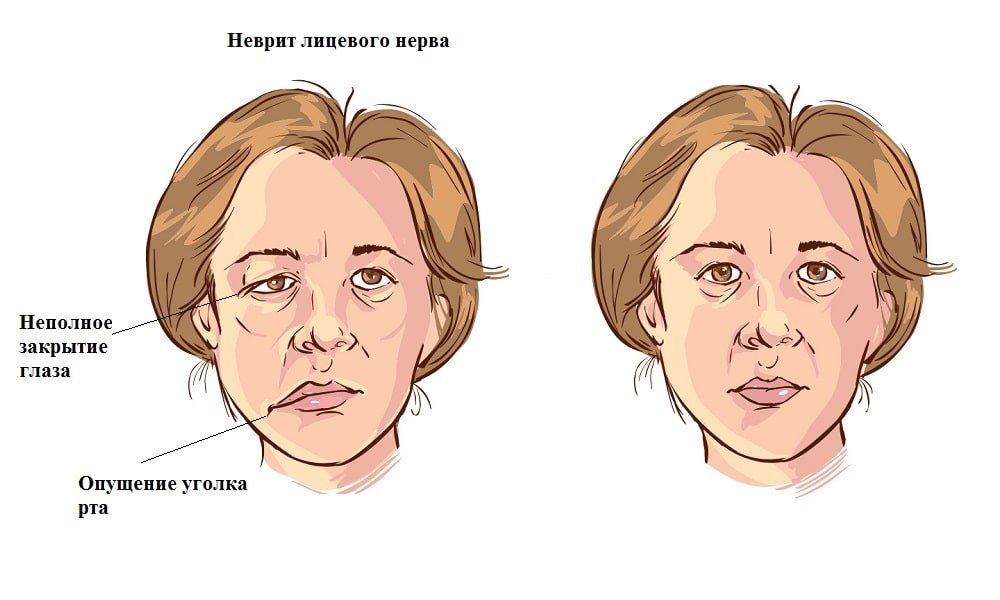
Подобные проявления возникают при поражении тройничного нерва, связанного с его воспалением (неврит), повреждением или спазмом сети сосудов, питающих нервное волокно (нейропатия).
Понятие невралгия указывает на острые болевые ощущения по ходу ветвей. Часто сочетается с воспалением, но возникает и при механическом повреждении — ущемлении, переохлаждении, ушибе.
Для невралгии не характерны изменения структуры поражённого нерва, двигательные нарушения и ослабление чувствительности.
Противопоказания
Перед назначением диагностической процедуры специалист должен быть уверен в отсутствии противопоказаний к обследованию.
МРТ не проводят при наличии в теле пациента:
- кардиостимулятора по причине возможной остановки сердца под действием электромагнитных полей;
- электронных протезов или нейростимуляторов (нарушение работы);
- клипс, установленных на сосудах (риск смещения);
- металлических имплантатов, протезов, брекетов, коронок и штифтов из материалов-ферромагнетиков (сплавы стали, золота), внутриматочной спирали, осколков от пулевых и других ранений (искажение снимков, риск перегрева и смещения).
Процедура противопоказана:
- если у пациента диагностирована эпилепсия, склонность к судорожным приступам;
- при тяжёлых психоневрологических заболеваниях, клаустрофобии;
- в период вынашивания плода (риск негативного воздействия высокоинтенсивного электромагнитного поля на зародыш);
- при слишком высокой массе тела (большинство томографов рассчитаны на исследования пациентов с весом до 120-150 кг).

Диагностика этого вида не рекомендована пациентам с перманентной подводкой для глаз. Ограничения возможны при татуировках в области головы из-за риска перегрева кожи, раздражения и отёчности.
Противопоказания к контрастному МРТ
С целью повышения информативности диагностических данных, оценки состояния сосудов и кровотока, улучшения видимости на снимке воспалительных, злокачественных очагов около 20% магнитно-резонансных исследований проводят с внутривенным введением контрастного вещества на основе гадолиния («Дотарем», «Гадодиамид», «Омнискан», «Гадовист»).
Необходимость проведения исследования с контрастным усилением определяет только врач.
Хотя контрастные препараты безвредны, имеются дополнительные противопоказания:
- острая аллергия на гадолиний или другое вещество;
- выраженное нарушение выделительной функции почек, так как контрастный препарат в этом случае удаляется из крови медленно и может отравлять организм;
- вскармливание младенца материнским молоком — даже малые дозы гадолиния могут вызвать у ребёнка аллергию, перегрузку почек.
Нежелательно проводить контрастную томографию при анемии и заболеваниях крови, бронхиальной и сердечной астме (из-за риска приступа на фоне аллергии).
Подготовка к аппаратному диагностированию
Специальная подготовка к магнитно-резонансному обследованию тройничного нерва не требуется.
Общие рекомендации:
- Требуется надеть одежду без металлических застёжек, снять металлические цепочки, кулоны, серёжки, зажимы для волос, детали пирсинга.
- Перед сеансом нежелательно наносить макияж.
- Перед процедурой со контрастированием нельзя нагружать желудок пищей.
При склонности к любому виду аллергии, пациент обязательно должен предупредить об этом рентгенолога.
Как делают МРТ
Пациент ложится лицом вверх на специальный стол с мягкими ремнями-фиксаторами для предотвращения непроизвольных движений.
При контрастной процедуре устанавливается капельница для внутривенного введения препарата. Стол втягивается внутрь освещённой капсулы томографа и сканер, издавая «щелчки», начинает работать вокруг головы пациента. Процедура продолжается около получаса, при контрастном усилении сеанс длится до 60 минут.
Во время МРТ пациент может испытывать:
- головокружение из-за снижения давления;
- тошноту из-за воздействия электромагнитного излучения;
- тепло, покалывание, холод по ходу сосуда, в который ввели гадолиний, ощущение зуда в месте инъекции;
- привкус металла во рту.
Если во время диагностики пациент пугается или чувствует себя плохо, следует немедленно сообщить об этом рентгенологу, при помощи кнопки.
О чём свидетельствуют диагностические данные
Энергетические изменения в зоне обследования, происходящие под воздействием магнитного поля, обрабатываются программой, которая переводит данные в серию качественных 3D-изображений.
При расшифровке результатов, врач получает информацию о причинах поражения нерва, среди которых:
- воспалительные процессы, травмы нервных волокон или близлежащих тканей;
- нарушения кровоснабжения;
- некротические изменения в нервной ткани (гибель клеток);
- инфекции в области носоглотки и воздухоносных пазух (гайморит, фронтит, синусит), болезни ротоглотки в хронической стадии;
- дефекты прикуса, травмы в области лица, челюсти;
- аномально активное образование костной ткани;
- опухоли, сдавливающие ветви тройничного нерва;
- защемление нервного волокна в костном канале венами или артериями при сосудистой аномалии;
- аневризма сосудов;
- множественный склероз, с повреждением защитной миелиновой оболочки нервного волокна.
 Диагностическая процедура при невралгии тройничного нерва, даёт врачу возможность проанализировать сканы МРТ, исследовать структуру и состояние нервного волокна, сосудов и окружающих тканей в разрезе.
Диагностическая процедура при невралгии тройничного нерва, даёт врачу возможность проанализировать сканы МРТ, исследовать структуру и состояние нервного волокна, сосудов и окружающих тканей в разрезе.
Благодаря высокой точности снимков врач выявляет очаги воспаления, ранние патологические изменения, участки повреждения, защемления и сдавливания нерва.
Тригеминальная невралгия (видео)
Источник
Статья содержит информацию относительно клинической картины и современных методов лечения невралгии тройничного нерва.
Тройничный нерв − самый крупный из всех черепно-мозговых нервов.
Он является смешанным: имеет тонкий двигательный и толстый чувствительный корешки.
ГАСЕР (тройничный) ганглий расположен в тройничной ямке височной кости.
Он содержит сенсорные волокна, которые воспринимают болевые, температурные и механические раздражители на лице.
Периферические отростки нейронов образуют три ветви тройничного нерва (очную, верхне- и нижнечелюстную).
Узнайте в статье на estet-portal.com по каким симптомам врач-косметолог сможет распознать поражения тройничного нерва, и какими изменениями на лице проявляется данная патология.
Характеристика боли при невралгии тройничного нерва
Пациенты могут точно локализовать свою боль.
Она обычно проходит по линии разделения на нижне- и верхнечелюстную ветви нерва или верхнечелюстную и очную.
60% пациентов жалуются на стреляющую боль в направлении от угла рта к углу нижней челюсти; у 30% − от верхней губы к глазу и брови, без привлечения орбиты.
Меньше чем в 5% случаев боль возникает по ходу глазной ветви лицевого нерва.
Читайте нас в Instagram!
Боль обычно интенсивная, приступообразная, колющая.
Она начинается с ощущения поражения электрическим током в определенной области, затем быстро нарастает менее чем за 20 с до ощущения дискомфорта «глубоко в лице», нередко искажая выражение лица пациента.
Затем постепенно угасает в течение нескольких секунд, после этого появляется жгучая боль, которая может продолжаться от секунды до нескольких минут.
Во время приступов пациенты могут выполнять различные движения головой или «гримасы» для уменьшения выраженности боли, таким образом возникает состояние, похожее на болевой тик.
Страшный яд или бесценное лекарство: ботулинотерапия в лечении мигрени
Триггерные факторы приступов невралгии тройничного нерва
Триггерные участки или участки повышенной чувствительности у большинства пациентов часто размещаются возле носа / рта.
Жевание, разговор, улыбка или употребление холодной / горячей жидкости могут инициировать появление болевого приступа.
Прикосновения, бритье, чистка зубов или поток холодного воздуха из открытого окна авто также могут вызвать боль.
Физикальное обследование обычно помогает провести дифференциальную диагностику с другими заболеваниями.
Однако помните, что боль возникает после стимуляции триггерной точки; таким образом, некоторые пациенты могут ограничить обзор в связи со страхом раздражения этих участков.
Диагноз идиопатической невралгии тройничного нерва является вероятным только в том случае, если отсутствуют объективные данные о нарушении функции пятой пары черепно-мозговых нервов.
Непереносимость глютена: современные заморочки или серьезное заболевание
Нарушение чувствительности наблюдается сразу после приступа боли; наличие постоянного онемения в любом участке исключает диагноз.
Потеря роговичного рефлекса также исключает диагноз идиопатической НТН, если предварительно не была проведена ризотомия ветвей тройничного нерва.
Слабость мышц в области нижней челюсти или иного участка лица, трудности при глотании указывают на другую этиологию заболевания.
У пациентов с рассеянным склерозом или органическим поражением и НТН при осмотре выявляется потеря чувствительности.
Хотя гипестезия или дизестезия на лице могут наблюдаться транзиторно при классической НТН, их следует считать частью симптоматических форм.
Однако отсутствие этих признаков не исключает наличия основной причины, то есть не исключает симптоматической формы НТН.
Подходы к лечению невралгии тройничного нерва
Лечение НТН включает:
- фармакологическую терапию;
- чрескожные вмешательства (например, чрескожная ризотомия);
- хирургические вмешательства (например, микрососудистая декомпрессия);
- лучевую терапию (стереотаксическая радиохирургия с использованием гамма-ножа).
Особенности фармакологической терапии: в начале лечения рекомендуется назначать фармакологическую терапию перед назначением инвазивных методов лечения, поскольку она является эффективной в 75% случаев.
Одноразовая терапия может помочь снизить интенсивность болевого синдрома сразу после возникновения приступа.
Карбамазепин является наиболее изученным препаратом для лечения при невралгии тройничного нерва и единственным препаратом, который утвержден FDA.
Поскольку существует вероятность спонтанного прекращения приступов через 6-12 месяцев, пациенты могут завершить прием лекарств в первый год после установления диагноза.
Невралгия тройничного нерва способна прогрессировать, поэтому пациентам в будущем понадобится прием дополнительных препаратов для контроля болевого синдрома, вплоть до хирургического лечения.
Некоторые риски инъецирования филлеров в область под глазами
Ламотриджин и баклофен являются препаратами второго ряда.
Достаточные доказательства для комбинированной терапии имеются лишь для двух препаратов − ламотриджина и карбамазепина, в случае неэффективности последнего рекомендуется назначить габапентин, который продемонстрировал эффективность при невралгии тройничного нерва, особенно у больных с рассеянным склерозом.
estet-portal.com
Источник
Невралгия тройничного нерва — методы диагностики, лечения по Европейским рекомендациямКомпрессионные синдромы включают сосудистую компрессию нервных структур, вызывающую гиперфункцию (гиперактивность). Наиболее распространенными являются компрессия тройничного и лицевого нервов, что приводит к невралгии тройничного нерва и гемифациальному спазму, соответственно. Но есть и другие, и мы обсудим их здесь следуя нумерации черепных нервов. а) Симптомы невралгии тройничного нерва. Характерной особенностью невралгии тройничного нерва (НТН) является острая, как электрический ток, боль в лице с локализацией в одной или нескольких областях иннервации тройничного нерва. Боль длится всего от нескольких секунд до нескольких минут, но может возникнуть повторно сразу за предыдущим приступом, таким образом, как бы сливаясь из коротких вспышек, возникает мучительный болевой приступ, длящийся в течение нескольких часов или даже дней. Боль, как правило, начинается после прикосновения, холодного ветра, разговора, приема пищи или бритья, а также может начаться самопроизвольно. Последнее может свидетельствовать о зубной боли, в результате чего многие пациенты в первую очередь обращаются за стоматологической помощью. При типичной невралгии тройничного нерва (НТН) чувствительные и двигательные функции нерва не нарушаются. Частота заболеваемости составляет 4 на 100000 в год, а средний возраст возникновения чуть более 60 лет с небольшим женским перевесом (1,8:1). Правая сторона страдает чаще (60%), и только в 1% тройничная невралгия появляется с обеих сторон. б) Причины невралгии тройничного нерва. Тригеминальная невралгия может быть симптоматической или идиопатической. Причина симптоматической невралгии может быть периферической, например, воспаление в верхнечелюстной или нижнечелюстной области (связанное с зубом), приводящее к раздражению ветвей тройничного нерва. При более центральном поражении, таком как травма или опухоль, может появляться невралгическая боль, но почти всегда с потерей функции нерва. Это уже определяется как «невропатия» с невралгией или без нее. Наиболее важной центральной причиной НТН является рассеянный склероз (PC), в результате демиелинизации центрального тройничного пути. Среди пациентов с ТН 2-4% имеют PC, и у 2% больных с PC развивается невралгия тройничного нерва. При отсутствии причин, описанных выше, тройничная невралгия называется идиопатической. Но после открытий Dandy, Gardner и Jannetta известно, что более 90% так называемой идиопатической НТН вызвано сосудистой (артериальной или венозной) компрессией нерва в зоне входа корешка. Аксоны тройничного нерва в этой зоне имеют переходную оболочку от шванновских клеток на периферии к олигодендроглиальным клеткам в центральном сегменте. Считается, что сосудистая компрессия приводит к латеральному распространению потенциала действия, в результате чего возникает аномальная активность в центральных путях и ядрах тройничной системы. в) Дополнительная и дифференциальная диагностика. Обязательно неврологическое обследование: чувствительные и двигательные функции тройничного нерва должны быть нормальными, как описано выше. В некоторых случаях нейрофизиологические тесты могут выявить небольшие изменения, но в целом они не являются достаточно надежными. Необходимо выполнить МРТ, чтобы исключить другие заболевания, такие как PC, внутренние сосудистые поражения (кавернома) или опухоль. МРТ может выявить вазо-невральный конфликт, который, как полагают, вызывает боль при тройничной невралгии. Чувствительность и селективность МРТ, однако, в целом не может подтвердить или опровергнуть определенную нервно-сосудистую компрессию. Таким образом, наиболее важным аспектом в диагностике являются точные анамнестические сведения. Типичная невралгия тройничного нерва (НТН) может быть дифференцирована от зубной боли, кластерной головной боли, коленчатой невралгии, языкоглоточной невралгии, постгерпетической невралгии/нейропатии или крылонебной невралгии. При продолжительной невралгии тройничного нерва (НТН) ее характерные особенности (короткие атаки, триггеры) могут постепенно превращаться в более устойчивую боль. Поэтому иногда трудно определить, сохраняется ли типичная невралгия тройничного нерва (НТН) или же имеет место атипичная форма. Последняя включает в себя хроническую жгучую боль в лице без типичных триггеров, и не связана с сосудистой компрессией. Только тщательный сбор анамнеза поможет определить начальные симптомы этого заболевания. г) Лечение невралгии тройничного нерва (НТН). Во всех случаях черепно-лицевых болей, напоминающих невралгию тройничного нерва (НТН) к первому выбору относится назначение карбамазепина (тегретол®). Почти во всех случаях типичной невралгии тройничного нерва (НТН) карбамазепин снимает боль при адекватной дозировке, т. е. одновременно появляется и диагностический показатель. Многие пациенты в течение определенного времени могут снижать исходную дозу и даже излечиваются. Основные недостатки этого препарата — это побочные эффекты (тошнота, головокружение), которые препятствуют продолжению применения препарата у достаточно большого процента пациентов. В этом случае заменить карбамазепин могут такие препараты как трилептал® или другие противоэпилептические препараты, как Dilantin® и габапентин. При неудаче медикаментозного лечения из-за отсутствия эффекта или побочных действий обычно принимается решение о хирургическом лечении. Микроваскулярная декомпрессия (МВД), разработанная и рекомендуемая Jannetta et al, является наиболее логичным и этиологичным вариантом лечения. Это очень деликатная операция в важной области проводится под общей анестезией, в соотношении баланса между риском и пользой обязательно учитываются общее состояние пациента и опыт нейрохирурга. При каких-либо противопоказаниях можно выбрать другие абляционные методы: радиочастотное поражение Гассерова ганглия, баллонная компрессия Гассерова узла; введение глицерола в полость Меккеля. В последнее время опыт работы с гамма-ножом или стереотаксической радиохирургией дал почти такие же положительные результаты как при традиционных абляционных процедурах, поэтому эти новые методы следует рассматривать в качестве реальной альтернативы. При симптоматической невралгии тройничного нерва (НТН), особенно у пациентов с PC, описанное выше лечение является методом выбора, т. к причиной болей служат нарушения в ПНС, а не в зоне входа корешка. Таким образом, уменьшение сенсорной передачи каким-нибудь абляционным методом является логичным вариантом лечения. д) Результаты. Наилучшие краткосрочные и долгосрочные результаты получены с помощью этиотропной терапии — микроваскулярной декомпресии (МВД). Краткосрочные результаты почти так же хороши при абляционном поражении ганглия или инъекциях глицерола в Меккелеву полость. Эти процедуры можно повторять, поэтому они являются хорошими методами второго выбора при подлинной невралгии тройничного нерва (НТН) и у больных с PC. Проведение процедур в молодом возрасте создает риск поздних серьезных осложнений в виде феномена болезненной анестезии. Это справедливо и для самых радикальных абляционных процедур, таких как операция Денди, которая предусматривает перерезку нерва у ствола мозга. Результаты приведены в таблице ниже.
Учебное видео по анатомии тройничного нерва и его ветвейПри проблемах с просмотром скачайте видео со страницы Здесь — Также рекомендуем «Гемифациальный спазм (ГФС) — методы диагностики, лечения по Европейским рекомендациям» Оглавление темы «Нейрохирургия черепных нервов.»:
|
Источник


