Не видит глаз после воспаления

Зимой воспаление глаз происходит гораздо чаще, чем в другие времена года. Это происходит по нескольким причинам. Во-первых, в зимние месяцы распространены вирусные и бактериальные болезни, которые часто становятся причинами вирусного конъюнктивита и других заболеваний глаз. Во-вторых, в это время у человека ослабевает иммунитет, в результате чего обостряются вирусные заболевания.
Причины вирусного конъюнктивита

Конъюнктивит — это воспалительный процесс, протекающий в слизистой оболочке глаза. Вирусная форма болезни развивается на обоих зрительных органах сразу.
Даже если инфекция попадает в один глаз, то совсем скоро она перейдет на другой. Вирусный конъюнктивит появляется и в качестве самостоятельного заболевания (например, при попадании в организм вирусов герпеса, Коксаки, опоясывающего лишая и т.д.), и как результат вирусной инфекции, такой как краснуха, корь, грипп и ветряная оспа.
В частности, если в организм взрослого или ребенка попал аденовирус 3,4 или 7 типа, произойдет развитие острого фарингоконъюнктивита, если попал аденовирус 8 и 10 типа, то будет поставлен диагноз «эпидемический кератоконъюнктивит».
При таком заболевании, как вирусный конъюнктивит, воспалению подвергаются не только зрительные органы, но и верхние дыхательные пути.
В большинстве случае спровоцированный вирусами конъюнктивит возникает в качестве госпитальных инфекций. Контагиозность (от лат. заразный) заболевания находится на высочайшем уровне. Оно передается контактным способом, при тесном взаимодействии с больным, через руки и бытовые предметы. При этом стоит отметить, что воздушно-капельным путем таким конъюнктивитом заразиться практически невозможно.
Вирусный конъюнктивит: симптомы
Инкубационный (или другими словами латентный период) заболевания длится от 4 до 12 дней. Это значит, что симптомы развития патологии могут проявиться в течение всего этого времени: отсчет начинается с момента контакта с источником заражения.

Скрытое течение вирусного заболевания завершается возникновением следующих симптомов:
- возникновение на оболочке век фолликулов;
- раздражение нервных окончаний, увеличение сосудов слизистой оболочки, которые провоцирует покраснение тканей и выделение слез;
- появление слизистых выделений на обоих глазах;
- увеличение и болезненные ощущения в районе лимфоузлов, расположенных перед ушами;
- ощущение инородного предмета в глазу, развитие светобоязни;
- помутнение роговицы и связанное с этим снижение остроты зрения, которое нередко задерживается на срок около 2 лет с момента выздоровления от вирусного конъюнктивита.
Если причиной развития вирусного конъюнктивита стала инфекция, такая как корь, краснуха или ветрянка, то главные силы стоит бросить на борьбу с данным заболеванием. Симптомы купируют посредством промывания глаз антисептическими травяными настоями и применения глазных капель с интерфероном. При этом признаки проявления конъюнктивита уходят сразу после исчезновения симптомов вирусного заболевания.
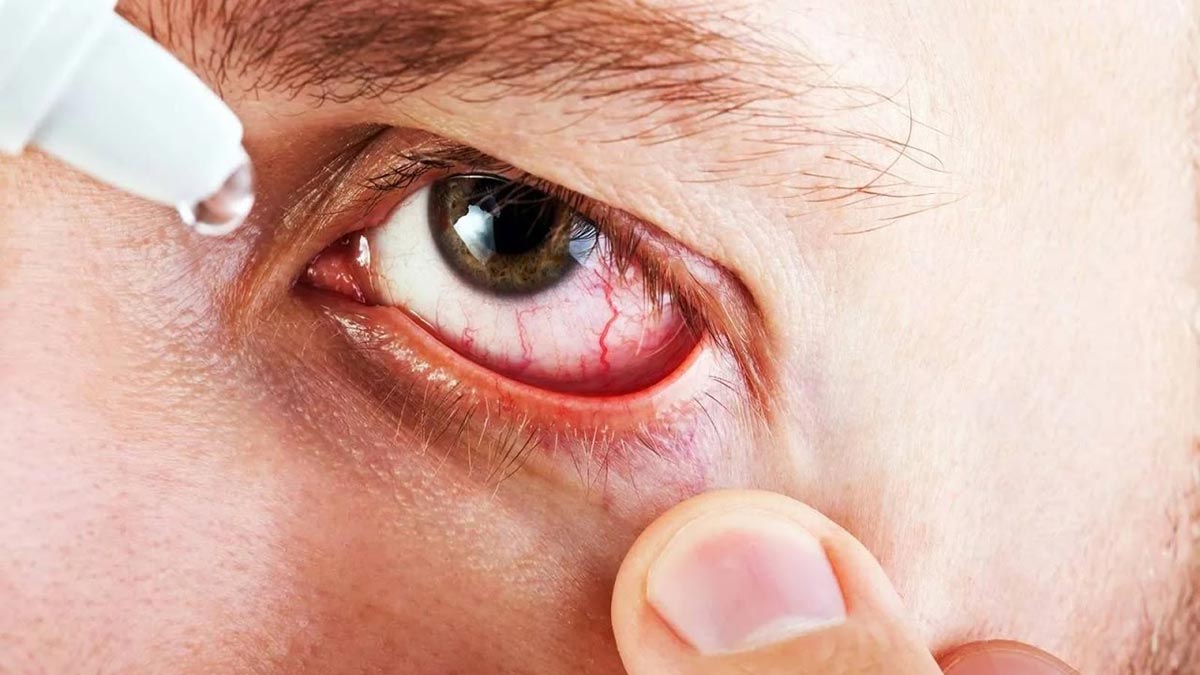
Наиболее распространенные формы вирусного конъюнктивита:
1. Герпетический конъюнктивит: данная форма заболевания развивается под воздействием вируса герпеса. Наиболее часто им заболевают дети. Болезнь протекает достаточно вяло. Процесс сопровождается возникновением герпетических пузырьков на веках. Заболевание проходит в нескольких формах:
- катаральная — незначительно выраженные симптомы и легкое течение болезни;
- фолликулярная — на коже образуются пузырьки;
- везикулярно-язвенная — появляются маленькие эрозии и язвочки.
2. Аденовирусный конъюнктивит или фарингоконъюнктивальная лихорадка. Вместе с поражением зрительных органов у пациента развивается фарингит. Заболевание проходит на фоне высокой температуры, клиническая картина дополняется покраснениями и отеками век, из глаз появляются выделения в виде прозрачной слизи. Аденовирусный конъюнктивит также имеет несколько форм, среди которых:
- катаральная — слизи выделяется немного, признаки болезни практически не проявляются;
- пленчатая — на слизистой глаз возникает тонкая пленка, удаление которой провоцирует возникновение кровоточащей поверхности;
- фолликулярная — на поверхности слизистой имеют место пузырьки разных размеров.
3. Эпидемический кератоконъюнктивит — заболевание, которое может поражать большие группы людей. Возбудитель данного заболевания — определенный вид аденовирусов. Передача инфекции происходит посредством использования личных предметов больного. Заражение также может произойти в результате контакта слизистой с немытыми руками. Также в имеют место случаи, когда распространение заболевания происходило посредством офтальмологических инструментов.
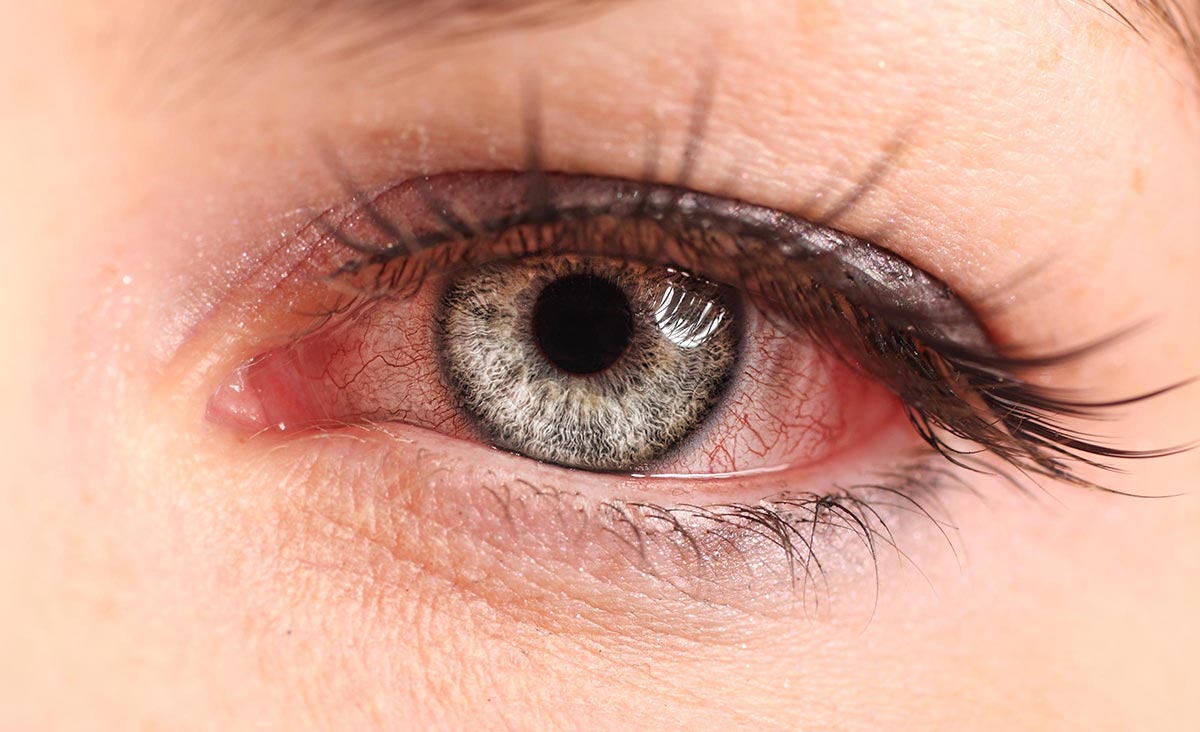
Инкубационный период длится около семи дней. Среди первичных симптомов: чувство слабости, головная боль, больной плохо спит. Также наблюдается поражение одного глаза, и только после этого болезнь распространяется на второй. Кроме того, остро ощущается такое явление, как «песок» в глазах, появляются выделения и слезотечения, отечность век, покраснение конъюнктивы, образование гноя, боль в подчелюстных лимфатических узлах, воспаление роговицы, светобоязнь и сильное снижение остроты зрения. Данные симптомы имеют место в течение двух месяцев, после чего они проходят, а зрение восстанавливается самостоятельно. При этом у пациента, переболевшего эпидемическим кератоконъюнктивитом, вырабатывается иммунитет к данному заболеванию.
Лечение вирусного конъюнктивита
Аденовирусный конъюнктивит зарождается в течение недели, развитие эпидемического кератоконъюнктивита занимает примерно 8 часов. Схема лечения недугов составляется индивидуально: она зависит от состояния пациента и статуса его иммунной системы. Обычно назначаются противовирусные препараты в форме капель и мазей, дополняется лечение интерфероном. Также прописываются поливитамины и растительные препараты, главная цель которых состоит в стимуляции иммунитета. Данные средства укрепляют защитные силы организма и тем самым ускоряют процесс выздоровления.
Снять неприятные симптомы вирусного конъюнктивита помогут глазные капли и теплые компрессы. Если воспаление носит ярко выраженный характер, можно использовать капли с кортикостероидными гормонами. Если конъюнктивит имеет герпетическую форму, стоит использовать средства, в составе которых есть ацикловир. Если же к заболеванию присоединяется вторичная инфекция, назначаются капли с антибиотиками. При грамотно подобранном лечение, течение заболевания не превышает трех недель.
Врачи-офтальмологи рекомендуют начинать лечение при возникновении первых симптомов. Использовать для этого нужно антибактериальные капли и мази для глаз, которые обладают скорым и сильным антибактериальным эффектом и приводят к гибели всех вредных микроорганизмов. В числе таких препаратов — «Флоксал». Капли стоит закапывать несколько раз в день, частота зависит от характера заболевания. Мази закладываются за веки. Перед использованием препаратов стоит удалить слизистые и гнойные выделения с помощью промывания глаз кипяченой водой.
Осложнения после вирусного конъюнктивита
Регулярные и продолжительные по времени воспаления конъюнктивы могут передаваться на остальные части глаз и становиться факторами риска развития серьезных офтальмологических заболеваний. Среди осложнений, которые влечет за собой вирусный конъюнктивит, — потеря зрения:
- близорукость (ухудшение зрения на расстоянии) и дальнозоркость (снижение остроты зрения вблизи);
- астигматизм (дефект искривления роговицы);
- косоглазие;
- синдром «сухого глаза» (симптомы: жжение, покалывание в глаза, ощущение инородного предмета, покраснение оболочки, отек век, слезоточивость и боязнь яркого света);

- катаракта (двойное или тройное видение, помутнение видимости, боль, снижение цветности зрения);
- глаукома (повышенная светочувствительность, головная боль, покраснение белков глаз, помутнение или потемнение краев поля зрения, проблемы с периферическим зрением и т.д.).
Что делать, если упало зрение после конъюнктивита
Если Вы обнаружили, что после вирусного конъюнктивита ухудшилось зрение, нужно немедленно обратиться к офтальмологу. Даже малейшие симптомы снижения остроты зрения требуют того, чтобы Вы проконсультировались со специалистом.
Офтальмолог должен провести полный осмотр зрительных органов, изучить условия Вашей работы и жизни, узнать о течении болезни. Это поможет установить истинную причину снижения остроты зрения и назначить оптимальный вариант коррекции. Если меры будут приняты своевременно, вполне возможно, что зрение удастся восстановить до значений, предшествующих заболеванию вирусным конъюнктивитом, и избежать его дальнейшей потери.
Если же специалист поймет, что потеря остроты зрения никак не связана с перенесенным конъюнктивитом, он подберет для Вас индивидуальную методику, которая позволит снять напряжение мышц глаз, вернуться к привычной жизни и предотвратить повторное возникновение болезни.

Многие не видят смысла обращаться к врачу после перенесенного вирусного конъюнктивита, если потеря остроты зрения незначительна. Они пытаются решить данную проблему с помощью народных методов или пытаются ее игнорировать. Оба способа «решения» проблемы в корне неверны. Без грамотной диагностики невозможно установить причину снижения зрения, поэтому и справиться с данной проблемой не получится. Такой метод борьбы с проблемой, как ее игнорирование, может привести к еще большим неприятностям, например, к более серьезной потере зрения.
Признаки того, что пора бить тревогу
О том, что вирусный конъюнктивит дал осложнения, говорят следующие признаки:
- в центре оболочки появилось «облачко» сероватого цвета, которое едва ли различимо при осмотре, но все таки повлияло на остроту зрения;
- появилось пятно — это более интенсивное и стойкое образование: его расположение в центре оболочки глаза значительно ухудшает зрение;
- бельмо — образование матового цвета, которое занимает большую часть роговицы и иногда прорастает сосудами: если оно находится на периферии, то зрение значительно искажается, если по центру — то зрение заменяется светоощущением.
Как правило, такое возникает, если лечение вирусного конъюнктивита было проигнорировано или подобрано неправильно, а само заболевание наложилось на микротравмы глазной оболочки.
Терапевтические методы восстановления зрения
Если роговица воспалена, проводят местное лечение посредством капель и мазей, в составе которых есть кортикостероиды. Помутнение лучше рассасывается, если применять протеолитические ферменты, которые нужно вводить под конъюнктиву. При терапии могут использоваться инстилляции растворов с рассасывающими средствами либо закладывание специальной мази в конъюнктивальный мешок.
Чтобы смягчить сформировавшиеся в результате вирусного конъюнктивита рубцы, могут назначить электрофорез с применением гидрокортизона или рассасывающих лекарств, а также ультразвуковую терапию. Кроме того, инъекции биогенных стимуляторов. Лекарственные средства и схема лечения могут быть изменены при назначении повторных курсов физиотерапии. Если помутнение возникло именно вследствие вирусного заболевания, то восстановление зрения можно доверить только грамотному специалисту.
В случаях, когда на глазу образовалось грубое бельмо и он плохо видит, лечение медикаментозным способом является неэффективным. В данном случае врач может порекомендовать провести операцию, в ходе которой вероятна полная пересадка донорской роговицы со слоем эндотелия. В последнем случае часть роговицы пациента удаляется сквозным способом. Также на роговице может быть произведена более щадящая операция, подразумевающая замену внутреннего слоя с эндотелием.
Чтобы не допустить снижения остроты зрения в результате вирусного конъюнктивита, нужно защищать глаза от травматических повреждений, соблюдать правила гигиены (в том числе при ношении контактных линз) и обращаться к специалисту при первых же симптомах возникновения вирусного заболевания.
Внимательное отношение к здоровью зрительных органов позволит предотвратить помутнение роговицы глаза и ухудшение зрения после вирусного конъюнктивита и любого другого заболевания.
Источник
Во-первых, в зимние месяцы более распространенными и тяжелыми становятся ОРЗ и другие вирусные и бактериальные болезни, способные провоцировать инфекционные заболевания глаз. Во-вторых, в это время года ослабляется иммунитет, что дает почву для обострения хронических заболеваний органа зрения.
Контакт с холодным и сухим воздухом в зимнее время, попадание твердых снежинок и частичек льда также усугубляет ситуацию. Познакомимся теперь с тремя самыми частыми болезнями из этой группы.
Ячмень — это острое бактериальное воспаление одной и более желез века. Возбудителем данного заболевания являет чаще всего стафилококк. Ячмень может быть наружным (находится на наружной поверхности века) и внутренним (его можно обнаружить лишь после выворачивания века). Первые симптомы ячменя – покраснение и отек века, жжение, боль. С течением времени отек нарастает, на месте покраснения появляется характерный гнойничок с головкой белого цвета или корочкой. Когда гнойник достигает своих максимальных размеров, происходит прорыв и очищение. Развитие ячменя длится, в среднем, три-четыре дня. Ячмень нельзя выдавливать, это чревато абсцессом, флегмоной века и прочими серьезными осложнениями. Главный принцип профилактики ячменя – соблюдение правил личной гигиены. Нельзя прикасаться грязными руками к глазам. В период обострения лучше не пользоваться косметикой. Следует использовать только свое чистое полотенце.
Конъюнктивит – это воспаление слизистой оболочки глаза. Болезнь часто поражает оба глаза. В отличие от ячменя, который в 95% случаев вызывают бактерии, причинами конъюнктивита являются бактериальная, вирусная и грибковые инфекции, а также аллергические реакции, токсическое воздействие некоторых веществ, синдром сухого глаза при длительном течении. Инфекционные конъюнктивиты сопровождаются покраснением глаз, ощущением песка в глазах, а также отделяемым, при вирусных формах – слизистым, при бактериальных – гнойным. Бактериальный конъюнктивит заразен, поэтому не пользуйтесь чужими полотенцами, постельным бельем. Во время болезни не носите контактные линзы и откажитесь от косметики.
Блефарит – это воспалительное заболевание век различного, чаще бактериального, происхождения. К нему нередко приводят неправильная гигиена глаз, раздражение пылью, дымом, сухим воздухом, слишком жирная кожа. Обострения болезни могут вызывать микроскопические клещи демодексы, обитающие в волосяных фолликулах или сальных железах кожи и ресниц. Наиболее распространенные симптомы блефарита – зуд, жжение, отеки и покраснение век, появление чешуек у основания ресниц.
Что можно предпринять?
При воспалительных заболеваниях глаз лечение нужно начинать как можно раньше, поскольку глаз – это орган с очень богатым и интенсивным кровоснабжением, и где разные элементы тканей тесно соприкасаются друг с другом. В результате воспаление глаза, если его не лечить, порой буквально «вспыхивает» за считанные часы и быстро приводит к опасным осложнениям, в том числе и необратимым ухудшениям зрения. В случае появления вышеописанных жалоб необходимо в самое ближайшее время обратиться к офтальмологу.
По мнению врача-офтальмолога клиники Астери Мед Поручник Галины Анатольевны : «При воспалительных болезнях глаз бактериальной природы обычно рекомендуется начинать лечение при первых симптомах этих расстройств с антибактериальных капель и мазей для глаз, например, таких, как Флоксал, обладающих быстрым и сильным антибактериальным эффектом, которые приводят к гибели практически всех наиболее распространенных бактерий, вызывающих бактериальные заболевания глаз. Капли закапывают несколько раз в день в зависимости от характера заболевания, мази закладывают за веки в случае конъюнктивитов или наносят на поверхность века при ячмене и блефаритах. Перед применением противомикробных капель и мазей для удаления слизистого и гнойного отделяемого следует промыть глаза холодной кипяченой водой».
Источник

Главный внештатный специалист-офтальмолог Министерства здравоохранения Российской Федерации академик РАН Владимир Нероев дал рекомендации по воспалительным заболеваниям глаз в период пандемии COVID-19.
Воспаление конъюнктивы глаза — конъюнктивит — является одним из клинических признаков инфекций, передающихся воздушно-капельным, воздушно-пылевым и контактным путем, к которым относится COVID-19.
Биологические жидкости, в том числе слеза, являются источником вирусной инфекции, а слизистые оболочки глаза представляют собой возможные входные ворота для инфекции. При контакте с конъюнктивой глаза контаминированных объектов (наиболее часто загрязненные пальцы рук), либо отделяемого зараженного человека (при кашле, чихании либо разговоре на расстоянии ближе 2 метров) повышается риск проникновения вируса в организм.
Возникновение конъюнктивита при различных вирусных инфекциях отличается частотой распространения и тяжестью течения. Так, при аденовирусной инфекции, острый конъюнктивит встречается более, чем в 80% случаев, при ротавирусной инфекции — в 39% случаев. По литературным данным, приведенным китайскими специалистами, распространенность конъюнктивита составляла около 0,8% среди пациентов с COVID-19, при этом воспаление конъюнктивы глаза являлось одним из первых признаков заболевания. В то же время следует обратить внимание на то, что при инфицировании COVID-19 признаки воспаления конъюнктивы не являются единственными, а входят в состав симптомокомплекса, включающего повышение температуры тела, катаральные явления, недомогание, одышку, головную боль и др.
Клиническая картина острого конъюнктивита при COVID-19 не отличается какой-либо специфичностью. Выраженность клинических симптомов конъюнктивита может варьировать от незначительных появлений до яркой клинической картины. В процессе дифференциальной диагностики принципиальным является сочетание с другими клиническими проявлениями заболевания.
В связи с риском распространения COVID-19 рекомендуется:
В медицинских учреждениях
— ограничить, по возможности, посещение пациентами офтальмолога и проведение диагностических процедур планового порядка;
— при обращении пациентов с явлениями конъюнктивита в лечебное учреждение измерить температуру тела. При повышении температуры тела — направление пациента согласно действующей маршрутаризации пациентов с подозрением на коронавирусную инфекцию;
— пациента с явлениями конъюнктивита опросить о недавнем пребывании его или ближайшего окружения в странах с неблагоприятной эпидемической обстановкой. При положительном ответе — направление пациента согласно действующей маршрутаризации пациентов с подозрением на коронавирусную инфекцию;
— организовать помещение, в котором пациенты ожидают приема, соответствующим образом, обеспечивающим расстояние между пациентами не менее 2 метров;
— при возможности, обеспечить пациентов защитными масками;
— при осмотре офтальмологом с помощью щелевой лампы попросить пациента не разговаривать, все вопросы озвучить после проведения осмотра;
— целесообразно использование пластикового защитного экрана щелевой лампы;
— обрабатывать все используемое офтальмологическое оборудование, включая очковую оправу, дезинфицирующими средствами до и после осмотра каждого пациента;
В домашних условиях
— строго соблюдать правила личной гигиены в семье: пользоваться отдельным полотенцем, постельными принадлежностями, отдельной посудой;
— полотенце и постельное белье необходимо менять не реже двух раз в неделю;
— без необходимости не дотрагиваться до области век и глаз;
— умывать лицо только после тщательного мытья рук теплой водой с мылом не менее 20 секунд;
— пациентам, постоянно использующим глазные капли, например, при глаукоме, следует тщательно мыть руки теплой водой с мылом не менее 20 секунд до и после каждой процедуры закапывания капель. Аналогичным образом следует обрабатывать руки тем, кто закапывает капли другому человеку;
— глазные капли, мази, гели, пипетки, стеклянные палочки для закладывания мази должны быть строго индивидуального пользования;
— чаще обрабатывать дезинфицирующими средствами очки, не допускать использование очков другими лицами;
— по возможности ограничить ношение контактных линз, тщательно мыть руки теплой водой с мылом не менее 20 секунд до и после каждой манипуляции с контактными линзами;
— хорошо проветривать помещение, проводить влажную уборку с использованием специальных дезинфицирующих средств. Особенно тщательно дезинфицировать дверные ручки.

Источник

