На рентгене зуба видно воспаление у корня зуба

Сильная зубная боль без явной причины, резкое повышение чувствительности эмали и ухудшение самочувствия свидетельствуют о начале воспалительного процесса в зубном корне. При воспалении корня зуба необходимо хирургическое и медикаментозное лечение в стоматологии. Справиться с воспалительным процессом в домашних условиях невозможно, непрофессиональные самостоятельные действия только усугубят состояние. В результате время будет потеряно, и патология примет хронический характер.

Симптомы воспаления корня зуба
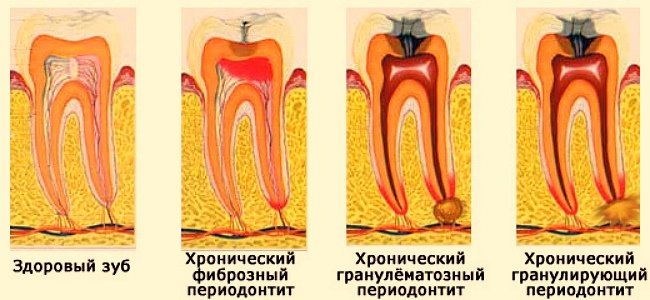
Воспаление зубного корня или периодонтит бывает острым и хроническим. На ранних стадиях заболевания пациент страдает от приступов острой боли спазматического характера, которые возникают во время еды и при прикосновении к воспаленному участку. На этом этапе воспаления изменения в корне зуба не видны на рентгене.
При своевременном лечении периодонтита риск развития абсцесса и распространения воспаления на костную ткань минимален. Если же не начать терапию после проявления первых симптомов болезни, воспалительный процесс распространится из пульпы и зубных каналов на близлежащие костные ткани.
По мере усугубления воспаления в зубном корне начинается нагноение в мягких тканях, сопровождаемое выраженным отеком десны в зоне поражения, который различим даже с внешней стороны щеки. У корня развиваются гнойные кисты. Усиливается болевой синдром, который становится сложно снять даже с помощью сильных обезболивающих препаратов. Ухудшается общее состояние пациента: поднимается температура, возникает слабость, пропадает аппетит, ухудшается сон, снижается работоспособность.

Фото: воспаление зубного корня
При отсутствии лечения симптомы периодонтита постепенно стихают. Поскольку уменьшается болезненность, пациент ошибочно полагает, что болезнь отступила. Но на деле, стихание симптоматики свидетельствует о том, что острая форма болезни переходит в хроническую, которая представляет большую опасность для здоровья. Некоторое время патология может протекать бессимптомно, временами обостряясь и самостоятельно стихая.
При хроническом периодонтите патогенное воздействие на зубной периодонт прогрессирует, разрушая костную ткань. Каждое следующее обострение переносится тяжелее, к стандартным симптомам присоединяются кисты, свищи, абсцессы и прочие гнойные образования в зоне корней. Пациент ощущает выраженный привкус и запах гноя во рту. Узнать хроническое воспаление зубного корня можно по следующим признакам:
- Отсутствие болевых ощущений в состоянии покоя и дискомфорт при надавливании на зуб.
- Изменение цвета и структуры прилегающей к корню пародонтальной ткани.
- Наличие постоянного неприятного запаха изо рта.
Хроническая форма периодонтита лечится сильными антибиотиками. При необходимости осуществляется удаление пораженных участков зубной ткани и кости.
Если не лечить периодонтит, обострения будут повторяться, а зона поражения распространится на корни соседних моляров. Усилится подвижность зуба, что в итоге приведет к необходимости его удаления и повысит риск удаления соседних зубных единиц.
Причины воспаления корня зуба
Первопричиной воспаления зубного корня является патогенная микрофлора, проникшая в периодонт. К проникновению и распространению бактерий вглубь зуба могут привести:
- Запущенные инфекционные заболевания зубов и десен: пульпит, пародонтит, кариес. Под действием микроорганизмов происходит разрушение эмали и дентина, и бактерии проникают вглубь пульпы, каналов и периодонта.
- Некачественное стоматологическое лечение. Несоблюдение правил обработки каналов, техники установки пломб приводит к размножению патогенов внутри зуба и их попаданию в периапикальную область.
- Нарушение сроков эксплуатации зубных протезов и ортодонтических конструкций. Изношенная конструкция может расшатываться и смещаться, вследствие чего в пульпарную полость могут попадать микробы.

К воспалительному процессу в зубном корне могут привести следующие травмы:
- Неправильное распределение пломбировочного материала, повлекшее неравномерное распределение жевательной нагрузки на периодонтальные ткани.
- Надлом корня при стоматологических манипуляциях.
- Надрыв нервно-сосудистого пучка, из-за которого возникла подвижность зуба.
- Разрыв соединительных волокон, удерживающих зуб в альвеоле.
- Вывихи, переломы, трещины на коронках и корнях, а также механические травмы полости рта, связанные со спортивной и профессиональной деятельностью, авариями.
Характерные признаки воспаления в разных областях зуба
Зубы имеют сложное строение. Под твердой костной тканью скрыты мягкие – пульпа. В пульпе заключены нервные окончания, лимфатические и кровеносные сосуды. Питательные вещества поступают в пульпу через каналы, проходящие в корнях зуба. Воспаление может начаться в пульпе либо в каналах, а при отсутствии лечения воспалительные и некротические процессы распространяются на костную ткань.
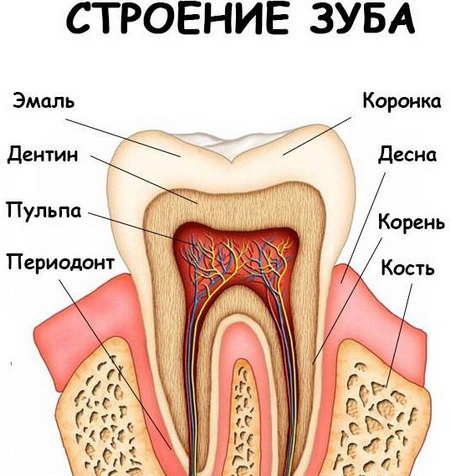
Воспаление канала и пульпы зуба
Под воздействием неблагоприятных факторов становится возможным проникновение патогенных бактерий в зубные каналы и пульпу, что провоцирует воспаление, вызывающее сильную зубную боль и развитие гнойных образований у основания зуба. Лечение корневых каналов является сложной операцией, требующей от стоматолога ювелирной точности.
Причины воспаления зубного канала:
- Запущенный кариес. Самым серьезным осложнением кариеса является проникновение инфекции через эмаль и дентин в пульпу. В результате происходит инфицирование сосудов, расположенных в каналах.
- Запущенный пародонтоз. Воспаление десен открывает инфекции путь в зубные каналы, вследствие чего они воспаляются.
- Ошибка стоматолога. Некачественное и несвоевременное пломбирование каналов влечет вторичное воспаление расположенных в них тканей.
Воспаление костной ткани
Воспаление костной ткани, окружающей зуб, ведет к разрушению кости и потере зубной единицы. Ткань кости воспаляется при хронической форме периодонтита, когда нерв и корень уже поражены бактериями, а у корня зуба развилось гнойное образование. Запускать болезнь на этой стадии опасно для жизни: возможно прорастание кист в гайморовы пазухи, распространение инфекции на сердце и другие внутренние органы, заражение инфекцией здоровых зубов, развитие остеомиелита.
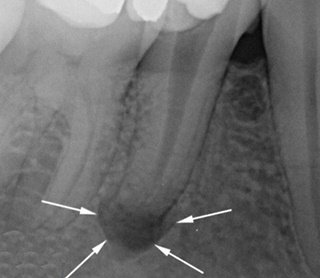
Диагностика периодонтита с помощью рентгена
На ранних стадиях заболевания, когда еще не развились процессы гниения, рентген мало информативен и редко используется стоматологами. На этом этапе воспаление корня зуба диагностируется не по рентгенографическому фото, а на основании общей клинической картины: после осмотра ротовой полости и озвучивания жалоб.
Но в диагностике хронических форм периодонтита именно рентгеновский снимок является основным методом определения характера, стадии заболевания и локализации гнойного мешка. Рентген-снимок помогает врачу выбрать адекватную тактику лечения и корректно подготовиться к операции. Наиболее показательной является рентгеноскопия, позволяющая врачу оценить изменение структуры зубных тканей в динамике.

Фото: периодонтит на рентген-снимке
Что делать, если воспалился корень зуба
Воспалительный процесс в зубном корне никогда не начинается самопроизвольно. Существует причина, спровоцировавшая его, и пока она не будет устранена, патология будет прогрессировать, представляя все большую опасность для здоровья.
Чтобы узнать, как безопасно и эффективно снять воспаление в корневой части зуба, необходимо обратиться к врачу. Попытки снять боль анальгетиками могут увенчаться успехом при острой форме заболевания, но расценивать стихание болезненности как снятие самого воспаления нельзя – внутри зуба продолжаются деструктивные процессы.
Лечение воспаления корня зуба может проводиться в домашних условия, но исключительно в том случае, если лечебные мероприятия назначены врачом-стоматологом.
Основные этапы лечения воспаления корня зуба
Что делать при воспалении корня зуба, врач-стоматолог решает исходя из причины и стадии болезни, степени поражения тканей и развития осложнений. Каждому пациенту, у которого воспалился зуб, назначается антибиотикотерапия. Она помогает снять воспаление и блокирует распространение инфекции. Вид антибиотика и оптимальная дозировка подбираются врачом индивидуально.
Лечение периодонтита проводится поэтапно под местной анестезией. К терапии приступают только тогда, когда врач точно установит локализацию очага поражения с помощью рентгенографии.

Схема лечения периодонтита:
- Каналы, ведущие к очагу поражения, рассверливаются. В них помещаются специальные тампоны, пропитанные антисептиком.
- Для соблюдения стерильности на коронку устанавливается временная пломба.
- Доктор назначает антибиотик, поясняет, нужно ли делать какие-либо процедуры в домашних условиях, и отпускает пациента лечиться амбулаторно.
- Следующий прием у стоматолога состоится спустя 2–3 дня. Если к этому моменту у пациента отсутствуют болевые приступы, отеки, гиперемия и припухлости, временная пломба удаляется, производится повторная промывка каналов антисептиком и снова устанавливается временная пломба.
- Вторую временную пломбу снимают спустя 2–3 месяца после того, как пациент сделает рентген-снимок, по которому врач сможет судить о динамике восстановления корня.
В случае благополучного лечения и отсутствия рецидива временная пломба извлекается, врач снова делает промывку каналов и устанавливает постоянную пломбу. Чтобы корень не воспалился повторно, после пломбирования вновь проводится рентген-исследование. По снимку врач может удостовериться в том, что каналы полностью залиты раствором, и процедура выполнена качественно. Контрольный визит к стоматологу должен состояться спустя 4 месяца после установки постоянной пломбы.
Источник
Периодонтит — воспалительная реакция, которая развивается в оболочке корня зуба и рядом располагающихся тканях, а также в ходе проникновения патогенной микрофлоры из корневого канала вследствие текущего кариеса.
 Периодонтит на снимке
Периодонтит на снимке
Заболевание характеризуется развитием болевого синдрома пульсирующего типа, который строго локализован. Боль усиливается при смыкании зубов, употреблении горячей или холодной пищи. Возможно повышение температуры тела. Требуется скорейшее вмешательство врача-стоматолога.
Гранулематозный периодонтит на рентгеновском снимке
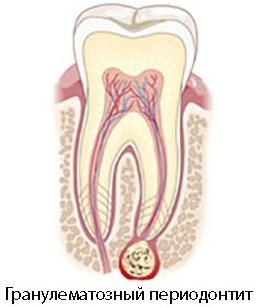 Периодонтит на рентгене гранулематозного типа характеризуется проявлением очаговых разрастаний (гранулём) и патологических образований. Такая патология не всегда информативно прослеживается на снимках, в связи с наличием образований в грануляционной ткани.
Периодонтит на рентгене гранулематозного типа характеризуется проявлением очаговых разрастаний (гранулём) и патологических образований. Такая патология не всегда информативно прослеживается на снимках, в связи с наличием образований в грануляционной ткани.
Заболевание является осложнением, последующей стадией гранулематозного пульпита. В ходе отсутствия лечения на месте воспаления здоровая ткань замещается соединительной, постепенно занимает большие пространства, что можно видеть на снимках.
Патология требует дифференциальной диагностики, по этой причине, исследование незаменимо при постановке диагноза.
Как выглядит гранулёма на рентгенограмме
На рентгеновском изображении гранулёма характеризуется как область частичного разрежения костной структуры. Являясь разрастанием клеток соединительной ткани, имеет нечёткие контуры. На снимке видны затемнения, напоминающие языки пламени.
При гранулематозном поражении в ходе рентгена определяются затемнения в виде пятен, с чёткими контурами, основное место локализации которых — корни зуба или его верхушка. В диаметре образования достигают до 0,5 см.
 Гранулематозный периодонтит
Гранулематозный периодонтит
На рентгенологическом снимке будут видны следующие признаки:
- щель в проекции зубной верхушки увеличена;
- наблюдаются деформирующие процессы костной ткани;
- появление очаговых новообразований.
Рентгенографическое исследование помогает определиться с формой патологии у пациента. Снимок визуализирует такие изменения, видимые на рентгенограмме:
- кариозное поражение;
- отёчность, увеличение десны;
- нарушение целостности верхней части периодонта.
Клиническая картина хронического периодонтита
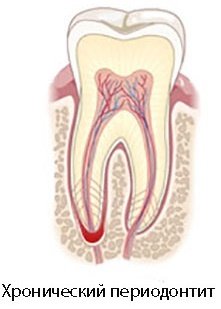 Для хронической формы заболевания характерны следующие признаки:
Для хронической формы заболевания характерны следующие признаки:
- болезненность в полости рта (чаще боль тупая, ноющая);
- усиление болезненности при надкусывании на поражённый зуб;
- пожелтение и разрушение зубной эмали;
- воспаление, покраснение десны;
- развитие фистулы в области поражения;
- увеличение челюстных лимфоузлов.
При развитии вышеописанной клинической картины рентгенологическое исследование является обязательным. При подозрении на периодонтит, рентгеновский снимок позволит подробно изучить особенности патологического процесса и определиться с тактикой лечения.
Рентген исследование фиброзного периодонтита
При подозрении на данную патологию назначается внутриротовая рентгенограмма, выполняется по принципу изометрической проекции.
Фиброзная форма заболевания, как правило, является следствием хронической или острой патологии. На снимке чётко отображается рубцовая ткань в виде утолщения периодонта. Наблюдается гиперцементоз — избыточное отложение вторичного цемента. Процесс провоцирует утолщение корня зуба и его деформацию, имеются характерные выступы.
К типичной симптоматике заболевания относят:
- увеличение периодонтальной щели;
- развитие кистозных образований с гнойным экссудатом (гнойная форма периодонтита).
 Признаки, описанные выше, наблюдаются в корнях нижних моляров. Рентген не всегда может точно дифференцировать симптоматику, поэтому проводится клиническое обследование.
Признаки, описанные выше, наблюдаются в корнях нижних моляров. Рентген не всегда может точно дифференцировать симптоматику, поэтому проводится клиническое обследование.
Как отличить пульпит от периодонтита
Характерные признаки пульпита:
- выраженные боли, усиливающиеся ночью;
- болевой синдром носит периодический характер;
- боль усиливается при воздействии холодом и продолжается после устранения раздражителя.
Признаки периодонтита:
- пациент жалуется на острую, ноющую боль;
- болевой синдром носит постоянный характер;
- по мере прогрессирования болезненность становится пульсирующей, рвущей;
- повышение температуры тела, слабость;
- появляется ощущение, будто зуб сместился в сторону.

Характер болей достаточно похож, однако, есть весомая отличительная черта: при пульпите в момент перкуссии зуб остаётся нечувствительным, при периодонтите имеется выраженная боль.
Чтобы избежать развития пульпита и периодонтита следует своевременно проводить терапию кариеса. Это единственный способ профилактики заболевания.
Видео
Источник
В стоматологическом кабинете часто ставят диагноз «периодонтит», или воспаление периодонта – ткани, соединяющей цемент корня зуба с костью челюсти. Характерные жалобы, которые предъявляет пациент: реакция на температурные раздражители (холодное, горячее), боль при надкусывании, пульсирующая боль, имеющая чёткое расположение. Чтобы верно диагностировать периодонтит на рентгене, необходима консультация стоматолога.
Что это такое
Воспаление периодонта, или периодонтит – воспалительное заболевание, развивающееся в оболочке зубного корня и прилежащих тканях, в том числе из-за проникновения патогенной микрофлоры из корневого канала в результате кариеса.
По форме протекания периодонтит делится на острый и хронический. Острую форму характеризуют острая боль и отёчность в месте поражения тканей. Сложнее с хронической формой – пациент может ощущать смазанные симптомы, или они вообще могут отсутствовать. Некоторые люди пренебрегают рекомендацией специалистов обследоваться не реже двух раз в год и могут пропустить хроническое течение заболевания. Отсутствие симптомов и, как следствие, несвоевременное обращение к врачу могут привести к необходимости хирургического вмешательства.

Существует ещё одна форма патологии – обострение имеющегося хронического воспаления. Под воздействием переохлаждения возможны обострение и ухудшение клинической картины заболевания. Именно в это время человек может почувствовать яркие симптомы, более характерные для острой фазы.
Обострение также может возникать при таких состояниях.
- Снижение защитных сил организма – имеющаяся инфекция в периодонте «вырывается» наружу.
- Помехи для достаточного оттока гноя из центральной воспалённой области – при многих периодонтитах регулярно происходит производство гноя, который должен иметь возможность свободно покидать место скопления. Это может происходить через корневые каналы, свищи. Но кариес на корневых каналах может забиться остатками пищи, перекрыв, тем самым, отток гною.
- Нарушение оболочки периодонтального абсцесса – гранулематозная форма образует своеобразный мешочек с гноем. Так как гной – жидкая субстанция, то он формирует определённое давление внутри мешочка. При надкусывании на повреждённый зуб повышается давление в полости. В конечном итоге, мешочек может лопнуть, заполнив своим содержимым близлежащие ткани и вызвав обострение инфекции.
Особенности протекания недуга и его диагностика
Пациент может также жаловаться на то, что цвет зуба потемнел без причины, появился запах из полости рта. Всё это в комплексе может сигнализировать об обострении состояния, но с точностью диагностировать периодонтит поможет рентгеновский снимок. Этот метод даёт практически стопроцентную достоверность, он крайне важен при отсутствии клинических симптомов.
По рентгеновскому снимку можно также судить, насколько качественно была сделана пломба. Помимо диагностики воспаления, рентген помогает определиться с наиболее подходящим способом лечения в конкретной ситуации.
Как выглядит периодонтит на снимке
Смотря на снимок пациента с воспалением периодонта, стоматолог видит, прежде всего, то, что цемент корня зуба несколько утолщен, а периодонтальная щель изменила свои размеры, к примеру, в случае с хроническим фиброзным периодонтитом.

Гранулирующий периодонтит
Гранулирующее воспаление периодонта похоже на толщу (наслоение) в периапикальной области. Может осложняться появлением гнойных свищей. Этот периодонтит на рентгеновском снимке проявляется областями разрушения, имеющими расплывчатые границы. Некоторые специалисты сравнивают их с «языками пламени».
Гранулематозный периодонтит
Гранулематозный периодонтит – воспалительное заболевание периодонта, характеризующееся образованием в верхушке зубного корня гранулём. Гранулёмы – специфические соединительнотканные образования, разделяющие здоровые и инфицированные ткани.
На рентгене чётко видны аномальные образования, которые отграничиваются от близлежащих тканей. Внутри этих образований располагается ткань, содержащая гранулёмы. На снимке её практически не заметно.
Этот вид периодонтита возникает по причине гранулирующего пульпита – как его осложнение. Происходит образование соединительной ткани на месте изменений вследствие воспаления. При отсутствии терапии патологическая ткань увеличивается в размере, становясь заметной на снимке.
Клиническая картина гранулематозного периодонтита смазана, поэтому для установления правильного диагноза важна дифференциальная диагностика.
Чем характеризуется гранулёма на рентгеновском снимке
Гранулёма на рентгеновском снимке визуализируется как область частичного разрежения костной ткани. Являясь, по сути, участком разрастания соединительной ткани, имеет нечёткие контуры.

Снимок пациента, имеющего гранулёму, характеризуется наличием пятен в виде круга или овала со строго ограниченными краями. Наиболее часто эти образования возникают в области корня, иногда в верхней части зуба. В диаметре они – не более 5 мм. В связи со своими относительно малыми размерами такая патология значительно легче поддаётся лечению.
Признаками гранулёмы на рентгеновском снимке будут:
- увеличение щели в проекции зубной верхушки;
- участки деформированных костных структур;
- очаговые образования.
При определении формы периодонтита учитывают следующие признаки:
- распространение кариеса;
- увеличение десны, её отёчность;
- разрушение верхней части периодонта.
Клиническая картина хронического периодонтита
Симптомы, указывающие на наличие хронического воспаления:
- воспалённая, покрасневшая десна;
- боль при надкусывании поражённым зубом;
- подчелюстные лимфоузлы прощупываются, увеличены;
- зубная эмаль разрушена, зуб имеет пожелтевший вид;
- в зоне поражения развивается фистула;
- жалобы пациента на боль ноющего характера.

Если наблюдается описанная симптоматика, рентгенологическое исследование обязательно. На основании снимка стоматолог уточнит диагноз, оценит степень поражения, определит тактику лечения.
Исследование фиброзного периодонтита
Хроническое течение (иногда и острое) ведёт за собой такую форму заболевания, как фиброзный периодонтит. Обязательным исследованием в этом случае также является внутриротовой рентген по принципу изометрической проекции.
Фиброзная форма заболевания – обычно осложнение острого или хронического периодонтита. Рентген показывает более толстый, в сравнении с нормальной картиной, периодонт. Это не что иное, как рубцы. Также видно увеличенное количество вторичного цемента. Как следствие, корень зуба становится толще и деформируется. На корне со временем появляются выступы, по которым можно безошибочно распознать этот вид периодонтита.
Характерные симптомы фиброзного периодонтита:
- увеличение периодонтальной щели;
- образования кистозного типа, часто – с гнойным содержимым. При этом диагностируется гнойный периодонтит.
Такие признаки наблюдаются в шестых, седьмых и восьмых зубах. Верхнечелюстные моляры имеют по три корня, расположенных в разных проекциях. Из-за этого при анализе обычного рентгеновского снимка возникают проблемы с визуализацией проблемы. Чтобы дифференцировать патологию, может потребоваться дополнительное обследование, в том числе с применением альтернативных инструментальных методик.

Как отличить пульпит от периодонтита
Боль при обоих заболеваниях может быть трудноразличимой, однако, в случае с периодонтитом при постукивании зуба возникают ярко выраженные болевые ощущения. При пульпите постукивание не приносит боли.
Симптомы периодонтита:
- боль острая, ноющего характера, имеет постоянство;
- со временем, при отсутствии лечения, боль перерастает в пульсирующую, разрывающую;
- появляются признаки интоксикации – общая слабость, повышение температуры тела;
- возникает чувство смещения зуба.
Симптомы пульпита:
- чувство болезненности, возникающее при контакте с температурным раздражителем, продолжается после прекращения воздействия;
- периодическая боль – то возникает, то исчезает;
- усиление болезненных ощущений в ночное время.
Во избежание развития периодонтита и пульпита важна своевременная терапия кариеса. Это единственный способ предупредить развитие описанных осложнений.
Источник

