На наружных органах воспаление
Острый или хронический воспалительный процесс, локализующийся в области наружных половых органов у женщин, называется вульвитом. В подавляющем большинстве случаев данное заболевание вызывается различными представителями условно-патогенной флоры. Значительно реже воспаление бывает спровоцировано возбудителями ЗППП. Такая патология может возникать абсолютно в любом возрасте, в том числе и у маленьких девочек. Клиническая картина при вульвите представлена жжением и зудом, отечностью наружных половых органов и их покраснением, патологическими выделениями и так далее. Прогноз при этом состоянии будет определяться своевременностью начатого лечения. Запущенные формы вульвита могут приводить к восходящему распространению инфекции с последующим поражением других органов репродуктивной системы, что создает опасность в плане возникновения бесплодия.
Вульвит является широко распространенным заболеванием. При этом воспаление захватывает клитор, малые и большие половые губы, а также преддверие влагалища. Как мы уже сказали, такой патологический процесс может развиваться в любом возрасте. Точных сведений о частоте его встречаемости нет, так как многие женщины не обращаются за медицинской помощью и занимаются самолечением. Данный подход является совершенно неверным, так как при отсутствии необходимой терапии вульвит может стать причиной ряда серьезных гинекологических проблем.
Классификация и причины воспаления при вульвите
Прежде всего, следует сказать о том, что вульвит разделяется на первичную и вторичную формы. При первичной форме сразу поражаются именно наружные половые органы. Как правило, это встречается среди девочек, а также у женщин после наступления менопаузы. В детском возрасте слизистая оболочка наружных половых органов очень тонкая, за счет чего она может легко травмироваться с последующим проникновением инфекции. К другим предрасполагающим факторам для возникновения воспаления относятся щелочная среда выделяемого секрета и несостоятельность местного иммунитета.
Что касается женщин после наступления менопаузы, у них основной причиной воспаления становятся атрофические изменения в области слизистой оболочки. Отмечается уменьшение влагалищных выделений, что способствует «высыханию» слизистого слоя, его истончению и более легкому травмированию.
Вторичная форма вульвита характеризуется первоначальным образованием какого-либо другого инфекционного очага, из которого возбудитель распространяется в область наружных половых органов. В качестве примера можно привести первичное воспаление влагалища или матки. Данная форма является гораздо более распространенной. Она встречается среди тех женщин, которые не попадают под вышеперечисленные категории.
Прежде всего, в развитии вульвита принимают участие такие причины воспаления, как несоблюдение правил личной гигиены, особенно в период менструальных кровотечений, механические травмы слизистой оболочки наружных половых органов, в том числе и при половых контактах, а также раздражение слизистого слоя патологическими выделениями из влагалища, химическими веществами и так далее. Спровоцировать возникновение воспалительного процесса могут длительный прием антибактериальных препаратов, аллергические реакции, эндокринные и обменные нарушения, повышенная потливость и многое другое.
Как мы уже сказали, в подавляющем большинстве случаев свою роль в развитии такого воспаления играют различные представители условно-патогенной флоры. Здесь мы говорим не только о бактериях, но и о дрожжеподобных грибах, относящихся к роду Кандида. Другие возбудители также могут приводить к поражению наружных половых органов, однако значительно реже.
Основные симптомы вульвита: зуд, жжение, отек и другое
Вне зависимости от того, какие причины воспаления имели место, клиническая картина будет включать в себя достаточно специфичные признаки. Стоит заметить, что вульвит разделяется на острый и хронический варианты.
При остром течении воспалительной реакции в первую очередь возникают жалобы на зуд, жжение и болезненность в области наружных половых органов. При осмотре обнаруживается достаточно выраженный отек. Слизистая оболочка гиперемирована, нередко на ее поверхности появляются эрозии и язвочки. Пациентка указывает на наличие патологических выделений, имеющих серозно-гнойный или какой-либо другой характер. В некоторых случаях может отмечаться повышение температуры тела до субфебрильных значений. Еще одним характерным признаком является увеличение и болезненность паховых лимфатических узлов.
При хроническом варианте присутствуют точно такие же симптомы: зуд, отек, жжение, покраснение и так далее. Однако они имеют гораздо меньшую степень выраженности. При хроническом течении вульвита наблюдаются достаточно частые обострения.
Диагностика и лечение воспаления
Диагностика вульвита, как правило, не вызывает каких-либо трудностей. Обнаружить воспалительные признаки можно уже при гинекологическом осмотре. Исключить поражение других гинекологических органов помогут такие методы, как кольпоскопия и ультразвуковое исследование. В обязательном порядке производится забор мазка с последующим его направлением на микроскопическое и бактериологическое исследования.
При таком воспалении могут применяться антибактериальные или противогрибковые средства, антигистаминные препараты. Дополнительно показана обработка наружных половых органов антисептическими растворами. Хороший эффект наблюдается при проведении различных физиотерапевтических процедур. У женщин с признаками атрофии слизистой оболочки широко используются местные гормональные средства, содержащие в себе эстрогены.
Вы много читаете, и мы это ценим!
Оставьте свой email, чтобы всегда получать важную информацию и сервисы для сохранения вашего здоровья
Профилактика развития вульвита
Для профилактики возникновения вульвита рекомендуется тщательно следить за личной гигиеной, носить удобное белье, избегать случайных половых связей, своевременно лечить возникающие воспалительные патологии со стороны других отделов репродуктивной системы, а также повышать уровень иммунной защиты.
Использованы фотоматериалы Shutterstock
Источник
Среди гинекологических болезней воспалительные заболевания половых органов у женщин являются наиболее распространенными патологиями. Примерно 60% женщин обращаются за консультацией помощью к врачам-гинекологам именно из-за развития воспалений.
Кроме того, гинекологи утверждают, что на самом деле число заболевших может быть еще больше, так как воспаление иногда имеет стертую форму. Следовательно, женщина к врачу не обращается. Принято считать, что увеличение воспалений половых органов у женщин связано, прежде всего, со снижением иммунитета, ухудшением экологической ситуации, изменениями в сексуальном поведении молодых людей.
Причины воспалительных болезней женских половых органов
Практически всегда воспалительный процесс в половых органах возникает под воздействием ряда разных факторов – термических, химических, механических. Но основным фактором, напрямую воздействующим на развитие воспалений, является влияние инфекций. Зависимо от того, какой именно возбудитель провоцирует развитие воспалительных болезней женских половых органов, их принято подразделять на неспецифические и специфические. К последним относятся туберкулез, гонорея, дифтерия.
Неспецифические воспалительные болезни провоцируют самые разнообразные возбудители: хламидии, грибы кандида, уреаплазмы, микоплазмы, трихомонады, кишечные палочки, клебсиеллы, коринебактерии (гарднереллы) и др.
 Условно-патогенные микроорганизмы также играют некую роль в возникновении таких болезней. Чаще всего передача патогенных возбудителей происходит в процессе полового контакта, более редко имеет место бытовой путь передачи. Для того чтобы воспаление женских половых органов спровоцировали условно-патогенные микроорганизмы, должны соблюдаться определенные условия. В частности влагалищная микрофлора, создающая кислую среду, препятствует попаданию и дальнейшей активизации инфекции условно-патогенных микроорганизмов.
Условно-патогенные микроорганизмы также играют некую роль в возникновении таких болезней. Чаще всего передача патогенных возбудителей происходит в процессе полового контакта, более редко имеет место бытовой путь передачи. Для того чтобы воспаление женских половых органов спровоцировали условно-патогенные микроорганизмы, должны соблюдаться определенные условия. В частности влагалищная микрофлора, создающая кислую среду, препятствует попаданию и дальнейшей активизации инфекции условно-патогенных микроорганизмов.
Кроме того, препятствием для распространения инфекции является процесс отторжения слоя эндометрия в период менструации. Вместе с этим слоем отторгаются также микроорганизмы. А благодаря пластическим свойствам тазовой брюшины воспаление у женщины затрагивает только область малого таза.
Фактором, который защищает от риска повторного развития воспалений половых органов, является также употребление некоторых оральных противозачаточных средств.
Различают активное и пассивное распространение инфекции в верхние половые пути из нижних. Пассивным считается лимфогенный или гематогенный путь, а также распространение в трубы и матку, в брюшную полость через цервикальный канал. Активное распространение инфекции происходит с трихомонадами и сперматозоидами.
Факторы, которые способствуют распространению инфекции
В половых путях женщины инфекция распространяется более активно под влиянием некоторых факторов.
Интенсивному процессу способствуют разные манипуляции, проводимые внутриматочно: аборты, выскабливания и др. При таких процедурах в полость матки может попасть инфекция либо из влагалища, либо из внешней среды. Через маточные трубы она постепенно распространяется на маточные трубы. Восходящая инфекция очень часто проявляется сразу же после менструации, рождения ребенка, оперативных вмешательств, которые проводились на органах малого таза и брюшной полости.
Также активному ее распространению способствует наличие в организме женщины очагов хронической инфекции, нарушения эндокринного характера и обменных процессов в организме, нерациональное питание, частые эмоциональные перегрузки, переохлаждения и др.
Виды воспалительных болезней женских половых органов
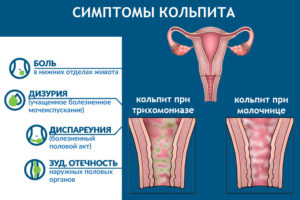
В зависимости от того, какую именно область половых органов женщины поражает неспецифическая инфекция, определяется заболевание половых органов. При условии развития воспаления слизистой влагалища проявляется кольпит. Это воспаление бывает диффузным и очаговым, оно может распространяться на вульву и часть шейки матки.
 Если воспаление затронуло наружные половые органы, то речь идет о вульвите. Этот недуг может развиться у женщины как последствие травмы слизистой вследствие расчесывания, ссадин и др. Происходит инфицирование травмированной поверхности. Иногда диагностируется вторичный вульвит, который является последствием воспаления внутренних половых органов.
Если воспаление затронуло наружные половые органы, то речь идет о вульвите. Этот недуг может развиться у женщины как последствие травмы слизистой вследствие расчесывания, ссадин и др. Происходит инфицирование травмированной поверхности. Иногда диагностируется вторичный вульвит, который является последствием воспаления внутренних половых органов.
Воспаление шейки матки называют цервицитом, а большой железы преддверия влагалища – бартолинитом.
Если воспаление затрагивает внутреннюю оболочку шеечного канала, то у больной диагностируется эндоцервицит. Эндометрит – воспалительный процесс во внутренней оболочке матки. Возникновение острого эндометрита в основном наблюдается после тяжелых родов, абортов, выскабливания.
При воспалении маточных труп у пациентки развивается сальпингит. Воспалительный процесс, затронувший яичники, провоцирует развитие оофорита. Воспаление стенок матки называется миометритом, а тазовой брюшины — пельвиоперитонитом.
Сальпингоофорит (аднексит) – воспалительный процесс в придатках матки, который провоцирует инфекция, распространяющаяся из влагалища восходящим путем. Обычно возникает как последствие аборта либо тяжелых родов. В более редких случаях инфицирование может произойти из прямой или сигмовидной кишки, аппендикса.
Бактериальный вагиноз
Бактериальный вагиноз — широко распространенная причина развития вагинита у женщин. Вследствие этой болезни нарушается биоценоз и нормальная микрофлора влагалища. Женщина отмечает появление интенсивного выделения белей. При этом иных симптомов болезни не наблюдается. Очень редко проявляются признаки зуда или жжения.
Бактериальный вагиноз также называется болезнью Гарднера – по имени ученого, впервые обнаружившего во влагалище палочки – гарднереллы, которые всегда присутствуют в микрофлоре влагалища при бактериальном вагинозе.
При нормальном состоянии микрофлоры влагалища ее основой являются лактобациллы, которые осуществляют функцию защиты от инфицирования, подавляя увеличение числа условно-патогенных микробов. При снижении количества лактобацилл на их месте оказываются занимают условно-патогенные микробы, среди которых ведущее место занимает именно гарднерелла. Возбудители бактериального вагиноза попадают в половые органы женщины в процессе сексуального контакта. В то же время при бытовых контактах передача возбудителя от одной женщины к другой причиной болезни быть не может.
 Существует также ряд факторов, повышающих риск развития бактериального вагиноза. Это регулярное применение спринцевания, использование контрацептивов, которые содержат 9-ноноксинол, применения антибиотиков для лечения других недугов, частые смены сексуальных партнеров.
Существует также ряд факторов, повышающих риск развития бактериального вагиноза. Это регулярное применение спринцевания, использование контрацептивов, которые содержат 9-ноноксинол, применения антибиотиков для лечения других недугов, частые смены сексуальных партнеров.
При бактериальном вагинозе женщина отмечает, что выделения из влагалища источают неприятный запах, которой становится более ощутимым после того, как произошел половой акт. При этом важно отметить, что выделения при бактериальном вагинозе отличаются от выделений у здоровых женщины только запахом и количеством.
Развитие бактериального вагиноза может стать серьезной проблемой, так как его прогрессирование способствует увеличению риска воспалительных процессов в матке, придатках, осложнений при вынашивании ребенка, а также преждевременных родов у беременных женщин.
При лечении бактериального вагиноза врач преимущественно назначает применение препарата Метронидазол внутрь. Этот препарат в некоторых случаях плохо переносится женщинами, вызывая постоянную тошноту. Кроме того, он категорически не совмещается с алкоголем. В качестве альтернативных вариантов возможно применение геля Метронидазол, который вводится во влагалище, а также Клиндамицина в виде крема и таблеток.
Хламидийная инфекция
Для женщины хламидийная инфекция небезопасна с точки зрения последствий ее развития, так как она может спровоцировать появление спаек в брюшной полости и маточных трубах. Как следствие, женщина может в будущем страдать от бесплодия. Хламидийная инфекция развивается без видимых симптомов, скрыто. Но иногда женщина может жаловаться на болевые ощущения в области правого подреберья.
Хламидии трудно поддаются идентификации. Чтобы обнаружить инфекцию, проводится исследование антител к хламидиям в крови.
Для лечения этого воспалительного заболевании половых органов назначают медикаментозные средства группы тетрациклинов, а также Эритромицин, Сумамед, Макропен, Клацид. Терапия уреаплазменной и микоплазменной инфекции проводится аналогично.
Кандидозный кольпит
При развитии кандидозного кольпита женщина отмечает появление белых выделений творожного типа. Они проявляются под воздействием грибов рода кандида, которые представляют нормальную микрофлору влагалища.
Грибы рода Кандида представляют нормальную микрофлору однако их активность значительно возрастает вследствие прохождения курса лечения антибиотиками, а также при гипоэстрогении, гиповитаминозе. Иногда кандидозный кольпит возникает на фоне беременности.
Проводится местная терапия в виде спринцевании кислыми растворами с целью восстановления нормальной микрофлоры влагалища. Также для лечения используется Клотримазол, Трихомонад, представители Эконазола, свечи Пимафуцин.
Симптомы воспалительных болезней женских половых органов
Женские воспалительные заболевания характеризуются отсутствием четкой клинической картины, так как для них характерно хроническое течение и периодические обострения.
 Для воспаления женских половых органов характерны разные симптомы, как местные, так и общие. При воспалительном процессе женских половых органов характерными симптомами являются отек, краснота и зуд слизистой оболочки влагалища и вульвы, болевые ощущения во время полового сношения, периодические боли внизу спины, изменение характера выделений из влагалища. Возможны сбои в менструальном цикле, утрудненное мочеиспускание.
Для воспаления женских половых органов характерны разные симптомы, как местные, так и общие. При воспалительном процессе женских половых органов характерными симптомами являются отек, краснота и зуд слизистой оболочки влагалища и вульвы, болевые ощущения во время полового сношения, периодические боли внизу спины, изменение характера выделений из влагалища. Возможны сбои в менструальном цикле, утрудненное мочеиспускание.
При остром течении воспалительного заболевания наблюдается ярко выраженная общая реакция организма: возрастает температура тела, наблюдается озноб. При анализе крови определяется изменение картины крови. Женщина отмечает интенсивное выделение белей, боль внизу живота. Если процесс протекает в хронической форме на протяжении длительного периода, поражения половой системы становятся менее выраженными, но при этом присутствуют признаки изменений в других системах и органах.
Последствия воспалительных болезней женских половых органов
В процессе прогрессирования таких заболеваний у женщины происходят изменения в состоянии половой системы, а также общее ухудшение состояния здоровья больной. Часто наблюдается нарушение в обменных процессах, изменения вегето-сосудистого характера, сдвиги в работе эндокринной системы.
Кроме того, воспалительные заболевания женских половых органов провоцируют образование анатомических изменений. У женщины, которая перенесла воспаление половых органов, могут образоваться спайки либо развиться непроходимость маточных труб. Ощутимо ухудшается кровоток в тканях половых органов, яйцеклетка также созревает с нарушениями. Воспалительные заболевания в гинекологии иногда приводят к образованию изменений гемодинамического и трофического характера в органах и тканях малого таза. У женщины может нарушиться процесс овуляции, а также транспортировка яйцеклетки при условии нарушения проходимости труб.
Вследствие перенесенных воспалений половых органов у женщины проявляются и нарушения менструальной функции, может развиться внематочная беременность. Иногда образуются изменения матки и придатков. Столь серьезные патологии в некоторых случаях провоцируют бесплодие. Поэтому воспалительные заболевания в гинекологии занимают основное место в списке причин бесплодия.
Чаще всего такой воспалительный процесс становится причиной нарушений половой, а также менструальной и генеративной функции у женщины.
Если диагноз не будет установлен правильно и своевременно, то процесс может усугубиться и в итоге плохо поддаваться лечению. Именно поэтому женщина обязана осознавать, что как можно более раннее установление диагноза и комплексный подход к лечению являются очень важной мерой профилактики бесплодия в будущем.
Источник
Воспалительные и инфекционные заболевания женских половых органов являются основной причиной обращения за гинекологической помощью. С данной патологией встречается около 60% всего женского населения, при чем 80% из них – женщины репродуктивного периода, а для них запущенный недуг становится причиной не только всевозможных осложнений, но и невынашивания плода. Инфекционно-воспалительные процессы, локализованные в репродуктивной системе, подлежат своевременном диагностическом поиске причины и незамедлительной фармакотерапии.
Причины воспалительных заболеваний женских половых органов
Заболевания наружных и внутренних половых органов у женщин развиваются при контаминации эпителиальных оболочек и подлежащих тканей инфекционными возбудителями бактериальной или вирусной этиологии.
 В этиопатогенезе инфекций органов малого таза ведущая роль принадлежит следующим микроорганизмам:
В этиопатогенезе инфекций органов малого таза ведущая роль принадлежит следующим микроорганизмам:
- группа возбудителей ЗППП – хламидии, трихомонады, уреа- и микоплазмы, диплококки;
- вирусные агенты – герпесвирус 2-ого типа, вирус Эбштейна-Барр, ЦМВ, более 20 штаммов ВПЧ;
- условно-патогенная флора наружных и внутренних половых органов – эпидермальный, зеленящий и золотистый кокки, фузобактерии, стрептококки;
- специфические возбудители – коринебактерия дифтерии, микобактерия туберкулеза;
Хронические инфекционные и воспалительные заболевания женских половых органов являются последствием имевшейся в прошлом инфекции женской половой системы, перешедшей в хроническое рецидивирующее течение из-за неадекватного лечения или поздней диагностики.
Неспецифические воспалительные заболевания
Неспецифические воспалительные и инфекционные заболевания женских половых органов проявляются при размножении флоры, в норме колонизирующей урогенитальный тракт в небольших количествах. В гинекологии на долю этих болезней приходится 45 % всей инфекционной патологии.
Общепринятой является классификация по стадиям и клиническому течению, согласно которой воспалительные заболевания неспецифической этиологии делятся на:
- острые воспалительные болезни наружных или внутренних органов (до 2-ух месяцев);
- подострые ( более двух месяцев, но менее полугода);
- хронические заболевания (более 6-ти месяцев).
Неспецифическое воспаление может вызвать патологический рост колоний штаммов стрептококков, стафилококков, клебсиелл, протеев, фузобактерий или кишечной палочки. Реже встречается поражение вирусной этиологии. Основной причиной является снижение местных факторов иммунной резистентности и изменение естественного микробоценоза.
Вульвит
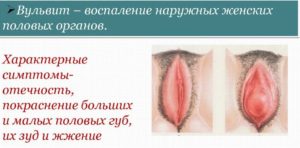 Вульвит представляет собой воспалительную реакцию, локализованную только в пределах наружных половых и уретрального канала. При вовлечении в патологическую реакцию нижних отделов влагалища недуг носит название «вульвовагинит». Вульвит и вульвовагинит – самые распространенные воспалительные заболевания женских половых органов неспецифической или гноеродной этиологии.
Вульвит представляет собой воспалительную реакцию, локализованную только в пределах наружных половых и уретрального канала. При вовлечении в патологическую реакцию нижних отделов влагалища недуг носит название «вульвовагинит». Вульвит и вульвовагинит – самые распространенные воспалительные заболевания женских половых органов неспецифической или гноеродной этиологии.
Симптомокомплекс инфекционно-воспалительного поражения внешних половых органов женщины характеризуется гиперемированностью (покраснением) и отечностью вульвы, часто сочетающиеся с упорным зудом в промежности. Патологические выделения с резким запахом встречаются у 70% женщин. При острой инфекции болезнь характеризуется наличием расстройства мочеотделения: боли режущего типа при каждом посещении туалета. Хронические заболевания наружных половых органов имеет частые рецидивы, но в период затухания практически не беспокоит.
Кольпит
 Кольпит – воспаление эпителиальных стенок вагины. Как и все воспалительные заболевания наружных половых органов, кольпит возникает после бактериальной или вирусной инвазии в эпителиальный слой влагалища. Предрасполагающей причиной является нарушение микробоценоза и кислотности, что в дальнейшем приводит к снижению местного иммунитета.
Кольпит – воспаление эпителиальных стенок вагины. Как и все воспалительные заболевания наружных половых органов, кольпит возникает после бактериальной или вирусной инвазии в эпителиальный слой влагалища. Предрасполагающей причиной является нарушение микробоценоза и кислотности, что в дальнейшем приводит к снижению местного иммунитета.
Острый кольпит характеризуется резкой болезненностью во время сексуальной связи, дискомфортом в паховой зоне и выделениями различной интенсивности. Стойкий зуд может привести даже к расстройству сна и раздражительности. Кольпит редко сочетается с общими проявлениями интоксикации. Хронический кольпит в подавляющем большинстве случаев протекает латентно, а редкие рецидивы имеют скудную симптоматику.
Бартолонит
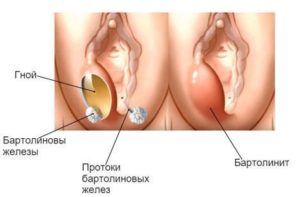 Бартолонит представляет собой поражение желез вагины и их выводных протоков. Воспалительные заболевания специфических желез половых органов наблюдаются при попадании бактерий в выводной канал, а затем и в железистую строму. Бартолонит имеет одно- или двухсторонний характер поражения. Клиническая картина начинается с легкой болезненности в области малых половых губ, которая постепенно нарастает.
Бартолонит представляет собой поражение желез вагины и их выводных протоков. Воспалительные заболевания специфических желез половых органов наблюдаются при попадании бактерий в выводной канал, а затем и в железистую строму. Бартолонит имеет одно- или двухсторонний характер поражения. Клиническая картина начинается с легкой болезненности в области малых половых губ, которая постепенно нарастает.
Слизистые покровы в проекции железы становятся отечными и краснеют, а сама железа становится плотной и крайне болезненной при пальпации. Со временем бартолиновая железа увеличивается в размерах из-за нарушения выведения секрета. Состояние сопровождается паховой лимфоаденопатией и повышением температуры на фоне инфекционного процесса. Тяжелым осложнением является возникновение абсцесса бартолиновой железы – ограниченного гнойного очага. Такое состояние требует хирургического вмешательства.
Аднексит
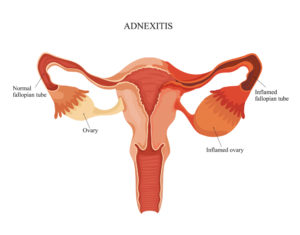 Под аднекситом понимают одновременное воспалительное поражение всех придатков матки – яичника, фаллопиевой трубы и связочного аппарата. Этиопатогенез заболевания связан с первичным инфекционным поражением маточной трубы, откуда возбудитель диссеминируется на эпителий яичника и прилежащие связки.
Под аднекситом понимают одновременное воспалительное поражение всех придатков матки – яичника, фаллопиевой трубы и связочного аппарата. Этиопатогенез заболевания связан с первичным инфекционным поражением маточной трубы, откуда возбудитель диссеминируется на эпителий яичника и прилежащие связки.
Менструальный цикл благоприятно влияет на дальнейшее распространение инфекционного агента – фолликул после овуляции становится новыми входными вратами для патогена, и воспаление проникает в толщу яичника. Прогрессирование болезни приводит к образованию спаек между трубами и яичниками, а затем возникает тубоовариальный абсцесс. На первое место в клинике выходит болевой и инфекционно-токсический синдромы: спастические боли внизу живота сочетаются с высокой температурой и ознобом. При обследовании наблюдается резкая болезненность и напряжение мышц живота.
Цервицит
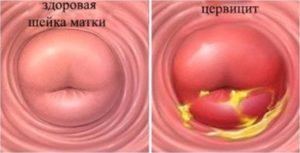 Под цервицитом понимают инфекционно-воспалительную реакцию во влагалищном отделе шейки матки. Как правило, острый и хронический цервицит становятся следствием попадания патогенной микрофлоры из влагалища в верхние части репродуктивной системы при массивной контаминации наружных органов. Острый эндо- и эктоцервицит имеет характерные клинические проявления: тупые боли распирающего или давящего характера, дизурический синдром, большое количество слизисто-гнойных выделений. Хронический эндо- и эктоцервицит может иметь стертую симптоматику и протекать субклинически, а обнаружить его можно только при акушерско-гинекологическом осмотре. Опасность цервицита заключается в возможном инфицировании стенок и просвета матки, а при хроническом поражении ВПЧ увеличивается риск онкогенной трансформации слизистой оболочки.
Под цервицитом понимают инфекционно-воспалительную реакцию во влагалищном отделе шейки матки. Как правило, острый и хронический цервицит становятся следствием попадания патогенной микрофлоры из влагалища в верхние части репродуктивной системы при массивной контаминации наружных органов. Острый эндо- и эктоцервицит имеет характерные клинические проявления: тупые боли распирающего или давящего характера, дизурический синдром, большое количество слизисто-гнойных выделений. Хронический эндо- и эктоцервицит может иметь стертую симптоматику и протекать субклинически, а обнаружить его можно только при акушерско-гинекологическом осмотре. Опасность цервицита заключается в возможном инфицировании стенок и просвета матки, а при хроническом поражении ВПЧ увеличивается риск онкогенной трансформации слизистой оболочки.
Сальпингоофорит
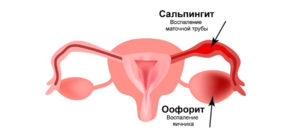 Сальпингоофорит – сочетанное инфицирование маточных труб и стромы яичников. Диссеминация возбудителя по маточным трубам вызывает повреждение их эпителиальной выстилки, а в яичниках поражается как наружный слой, так и стромальный компонент. При остром недуге мучают нестерпимые боли в лобково-паховой зоне сжимающего или схваткообразного характера и значительное гнойное отделяемое. Болевой синдром сопровождается фебрильной температурой и сильным недомоганием. Хронические воспалительные и инфекционные заболевания внутренних половых органов имеют склонность к частому рецидивированию, а осложнением недуга становится бесплодие и нарушение регулярности менструальных кровотечений. Воспалительные и инфекционные заболевания верхнего отдела женских половых органов представляют серьезную угрозу для здоровья представительниц женского населения, потому что имеется высокий риск абсцедирования.
Сальпингоофорит – сочетанное инфицирование маточных труб и стромы яичников. Диссеминация возбудителя по маточным трубам вызывает повреждение их эпителиальной выстилки, а в яичниках поражается как наружный слой, так и стромальный компонент. При остром недуге мучают нестерпимые боли в лобково-паховой зоне сжимающего или схваткообразного характера и значительное гнойное отделяемое. Болевой синдром сопровождается фебрильной температурой и сильным недомоганием. Хронические воспалительные и инфекционные заболевания внутренних половых органов имеют склонность к частому рецидивированию, а осложнением недуга становится бесплодие и нарушение регулярности менструальных кровотечений. Воспалительные и инфекционные заболевания верхнего отдела женских половых органов представляют серьезную угрозу для здоровья представительниц женского населения, потому что имеется высокий риск абсцедирования.
Пельвиоперитонит и эндометрит
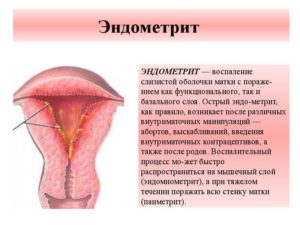 Эндометрит характеризуется поражением наружного слоя матки – эндометрия, а при пельвиоперитоните инфицируются клетчаточные пространства и листки брюшины малого таза. Причиной эндометрита в 78% случаев становятся роды, аборты и диагностические выскабливания. Хронический эндометрит характеризуется гиперполименореей – увеличением продолжительности и объема менструальной кровопотери. Острая форма болезни имеет типичную симптоматику поражения верхних отделов репродуктивной системы: резкие боли внизу живота, фебрильная температура, озноб и общая слабость. Пельвиоперитонит протекает с тяжелой эндогенной интоксикацией, поэтому возникает тошнота, неукротимая рвота, и диспепсия, а температура приближается к фебрильным цифрам. Ниже пупка наблюдается выраженная болезненность при пальпации и сильное напряжение мышц.
Эндометрит характеризуется поражением наружного слоя матки – эндометрия, а при пельвиоперитоните инфицируются клетчаточные пространства и листки брюшины малого таза. Причиной эндометрита в 78% случаев становятся роды, аборты и диагностические выскабливания. Хронический эндометрит характеризуется гиперполименореей – увеличением продолжительности и объема менструальной кровопотери. Острая форма болезни имеет типичную симптоматику поражения верхних отделов репродуктивной системы: резкие боли внизу живота, фебрильная температура, озноб и общая слабость. Пельвиоперитонит протекает с тяжелой эндогенной интоксикацией, поэтому возникает тошнота, неукротимая рвота, и диспепсия, а температура приближается к фебрильным цифрам. Ниже пупка наблюдается выраженная болезненность при пальпации и сильное напряжение мышц.
Специфические воспалительные заболевания женских половых органов
Специфические воспалительные и инфекционные заболевания женских половых органов возникают при поражении репродуктивной системы рядом микроорганизмов:
- микобактерия туберкулеза;
- дифтерийная палочка;
- группа возбудителей ЗППП – гонококк, хламидия или трихомонада;
- вирус простого герпеса 2-ого типа.
При этих воспалительных заболеваниях отмечается поражение только одним возбудителем, который и вызывает характерные патологические изменения. Инфекционно-воспалительный процесс может быть локализован в любом отделе репродуктивной системы, часто инфицирование имеет комбинированный характер.
Гонорея
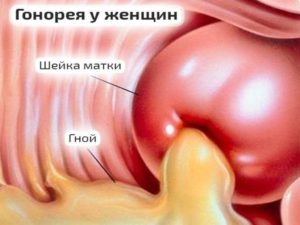 Гонорейная инфекция представлена несколькими специфическими заболеваниями наружных и внутренних женских половых органов: гонококковый вульвовагинит, кольпит, эндометрит. В 73% случаев гонорея поражает нижние отделы репродуктивной системы, запуская каскад воспалительных реакций вульвы, вагины и цервикального канала. При отсутствии антибиотикотерапии микроорганизм заселяет просвет матки и может перейти на трубы и яичники. У 30% женского населения гонорея может себя никак не выявлять, а болезнь диагностируется уже в запущенной стадии. При острой гонорее гонококк размножается на эпителиальной выстилке, вызывая гибель эпителиальных клеток и сильное воспаление. Характерной особенностью гонореи считается обильное гнойное отделяемое из половых путей с резким запахом.
Гонорейная инфекция представлена несколькими специфическими заболеваниями наружных и внутренних женских половых органов: гонококковый вульвовагинит, кольпит, эндометрит. В 73% случаев гонорея поражает нижние отделы репродуктивной системы, запуская каскад воспалительных реакций вульвы, вагины и цервикального канала. При отсутствии антибиотикотерапии микроорганизм заселяет просвет матки и может перейти на трубы и яичники. У 30% женского населения гонорея может себя никак не выявлять, а болезнь диагностируется уже в запущенной стадии. При острой гонорее гонококк размножается на эпителиальной выстилке, вызывая гибель эпителиальных клеток и сильное воспаление. Характерной особенностью гонореи считается обильное гнойное отделяемое из половых путей с резким запахом.
Дифтерия
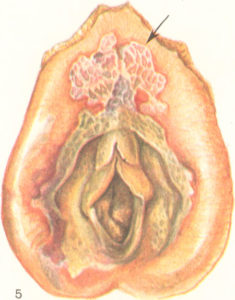 Дифтерия половых органов вызывается облигатными патогенными микроорганизмами – коринебактериями дифтерии. Поражение слизистых характеризуется образованием пленок грязно-серого цвета на поверхности вульвы и влагалища. Пленки с трудом отделяются, а на их месте остаются глубокие и болезненные язвочки, которые слегка кровоточат. Отторжение пленок сопровождается выделениями негнойного характера с резко зловонным запахом. Наблюдается гиперемия и отечность вульвы, а болезненные язвы мешают посещению туалета и нормальной половой жизни. В редких случаях возможно возникновение реактивно протекающей язвенно-некротической дифтерии, при которой эпителиальная выстилка некротизируется и отторгается. Последующее восстановление слизистой стенки приводит к стенозу влагалища и даже к его сращению.
Дифтерия половых органов вызывается облигатными патогенными микроорганизмами – коринебактериями дифтерии. Поражение слизистых характеризуется образованием пленок грязно-серого цвета на поверхности вульвы и влагалища. Пленки с трудом отделяются, а на их месте остаются глубокие и болезненные язвочки, которые слегка кровоточат. Отторжение пленок сопровождается выделениями негнойного характера с резко зловонным запахом. Наблюдается гиперемия и отечность вульвы, а болезненные язвы мешают посещению туалета и нормальной половой жизни. В редких случаях возможно возникновение реактивно протекающей язвенно-некротической дифтерии, при которой эпителиальная выстилка некротизируется и отторгается. Последующее восстановление слизистой стенки приводит к стенозу влагалища и даже к его сращению.
Туберкулез половых органов
 Туберкулез репродуктивной системы не относится к числу распространённых заболеваний. Он возникает только у лиц, уже имеющих инфекционные очаги: у больных туберкулезом легких, костей или других локализаций. Непосредственная контаминация слизистой выстилки палочкой Коха не приводит к болезни. Гематогенная диссеминация микобактерии туберкулеза может привести к заносу патогена половые органы с током крови. Генитальный туберкулез преимущественно поражает матку и фаллопиевы трубы. Процесс имеет хроническое течение, а единственными проявлениями недуга становятся аномальные маточные кровотечения различной степени выраженности и длительный субфебрили?
Туберкулез репродуктивной системы не относится к числу распространённых заболеваний. Он возникает только у лиц, уже имеющих инфекционные очаги: у больных туберкулезом легких, костей или других локализаций. Непосредственная контаминация слизистой выстилки палочкой Коха не приводит к болезни. Гематогенная диссеминация микобактерии туберкулеза может привести к заносу патогена половые органы с током крови. Генитальный туберкулез преимущественно поражает матку и фаллопиевы трубы. Процесс имеет хроническое течение, а единственными проявлениями недуга становятся аномальные маточные кровотечения различной степени выраженности и длительный субфебрили?


