На что влияет воспаление желчного пузыря

Главная
Архив статей рассылки о желчекаменной болезни
Статьи о других болезнях
›
›

Прежде всего, я расскажу вам о последствиях воспаления желчного пузыря для других органов.
Почему о воспалении, а не об удалении?
Потому что негативные, плохие последствия для других органов возникают, чаще всего, не потому, что сделана операция, а потому, что она сделана поздно. Но давайте обо всем по порядку!
Первый вопрос. О каких органах идет речь?
Какие органы тесно связаны с желчным пузырем и чутко реагируют на неблагополучие в нем?
Конечно, это печень
Трудно представить себе связь более тесную, чем связь между большой печенью и маленьким желчным пузырем!
Эти два органа связаны общей работой. Печень вырабатывает желчь и выталкивает ее в желчные протоки. А желчный пузырь собирает эту желчь, хранит ее и выбрасывает в двенадцатиперстную кишку в тот момент, когда туда поступает пища.

Гастроэнтерологи Москвы
Гастроэнтерологи Мск обл
Подробная информация о каждом докторе, фото, рейтинг, отзывы, быстрая и удобная запись на прием.
Эти два орана связаны территориально. Маленький желчный пузырь надежно спрятан от всех превратностей судьбы в толще печени. Ведь он расположен на нижней ее поверхности. Если взглянуть на печень снизу, то можно увидеть некую ямку. Ямку желчного пузыря. Именно в этой ямке уютно и надежно устроился желчный пузырь.
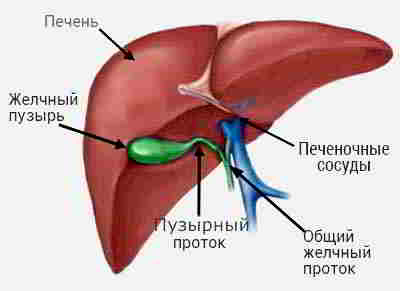
Конечно, если с желчным пузырем случается беда, последствия для печени наступают самые неблагоприятные. Да разве может быть иначе! Представьте себе больной воспаленный желчный пузырь, находящийся в самом «сердце» печени! Разве может это не сказаться на ее здоровье и благополучии?
Когда воспаляется желчный пузырь, это значит только одно — в нем поселилась инфекция. То есть вредные, патологические микроорганизмы, которые быстро размножаются и пытаются распространиться как можно дальше. И если защитные силы организма не могут с этим справиться, то первое место, куда распространяется инфекция — это печень и желчные протоки. В результате этого возникает воспаление печени и желчных протоков.
Да, о желчных протоках
Желчные протоки — это целая система разнокалиберных трубочек. От самых крошечных до достаточно больших.
Именно по этой системе трубочек передвигается желчь от места ее образования (от печени) до места, где она работает (двенадцатиперстная кишка).
Конечно, систему желчных протоков никто не называет отдельным органом. Они — надежные помощники печени и желчного пузыря. И они тоже очень тесно связаны с желчным пузырем и функционально (так как делают одну работу), и территориально (так как расположены очень близко).
Поэтому неблагоприятные последствия при болезни желчного пузыря наступают не только для печени, но и для желчных протоков. Может возникнуть сначала острое, а затем и хроническое воспаление желчыных протоков, вызванное воспалением желчного пузыря. Эти заболевания называются гепатитом (воспаление печени) и холангитом (воспаление желчных протоков).
Еще один орган, который тесно связан с желчным пузырем и который страдает при заболевании желчного пузыря.
Это поджелудочная железа
Чем они связаны?
Прежде всего, общей работой.
Поджелудочная железа вырабатывает целый ряд пищеварительных ферментов, которые, попадая в двенадцатиперстную кишку, переваривают жиры, белки и углеводы (то есть, пищу).
А желчный пузырь сюда же, в двенадцатиперстную кишку, выбрасывает желчь, которая подготавливает пищу для обработки ферментами и активирует сами ферменты.
Связаны эти два органа и непосредственным образом. Прежде всего, потому, что находятся совсем недалеко друг от друга. Но этого мало.
Из поджелудочной железы, так же, как из желчного пузыря, выходит трубочка. Главный панкреатический проток. Именно по этому протоку движется сок поджелудочной железы в двенадцатиперстную кишку. Сок, насыщенный пищеварительными ферментами.
Из печени и желчного пузыря тоже выходит проток, который назвали общим желчным протоком. И он, как и главный панкреатический проток, впадает в двенадцатиперстную кишку.
На своем пути общий желчный проток пронизывает головку поджелудочной железы и подходит к кишке вместе с протоком этой железы.
Мало того, в большинстве случаев эти два протока, прежде чем проникнуть в кишку, сливаются между собой. Такое слияние двух главных протоков происходит не всегда. В некоторых случаях каждый из них проникает в кишку самостоятельно. И все же проникновение это происходит в одном и том же месте, в непосредственной близости — на Фатеровом соске двенадцатиперстной кишки.
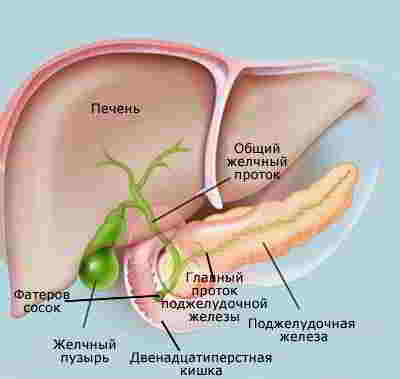
Такая близость двух главных протоков — протока желчного и панкреатического — приводит к тому, что инфекция легко может попасть из одного органа в другой.
Именно поэтому больной, инфицированный желчный пузырь так часто бывает причиной воспаления поджелудочной железы. Именно поэтому одним из самых частых осложнений острого холецистита есть острый панкреатит или воспаление поджелудочной железы.
Что происходит с этими органами?
Частое попадание инфекции из желчного пузыря в печень, желчные протоки и поджелудочную железу, в конце концов, приводит к хроническим и стойким изменениям в этих органах. А уж эти изменения неминуемо скажутся на качестве их работы. Больной орган не может полноценно выполнять свою функцию. А поскольку речь идет о главных пищеварительных железах (печени и поджелудочной железе), то понятно, что при их заболевании страдает весь процесс пищеварения в организме.
Отсюда вздутие кишечника, жидкий стул или, наоборот, запоры. Отсюда отрыжка, дискомфорт после еды и боли в брюшной полости.
Итак, главные органы, которые страдают по вине желчного пузыря — это печень, желчные протоки и поджелудочная железа. И страдают они тогда, когда имеют место частые (а иногда достаточно всего 2-3-разового) воспаления желчного пузыря.
Возникает второй вопрос: почему воспаляется желчный пузырь?
И здесь мы подходим к главному! В более чем 90% случаев воспаляется желчный пузырь с камнями. Бескаменные холециститы очень редки. Бескаменные холециститы менее агрессивны, и гораздо реже вызывают осложнения со стороны других органов. Поэтому камни — главная причина воспаления желчного пузыря.
И третий вопрос: почему камни желчного пузыря приводят к его воспалению?
Пока камни спокойно лежат в желчном пузыре, свободно перекатываясь по его полости при перемене положения тела человека, они не опасны и не способствуют возникновению воспаления.
Опасность возникает тогда, когда камень с током желчи выносится в узкие протоки
Двигаясь в этом направлении, камень, прежде всего, попадает в узкую шейку желчного пузыря. Если он благополучно минует ее, он попадает в узкий пузырный проток. Далее — в общий желчный проток, который шире пузырного, но все же достаточно узок. Кроме того, общий желчный проток имеет несколько особенно узких мест, так называемых сужений.
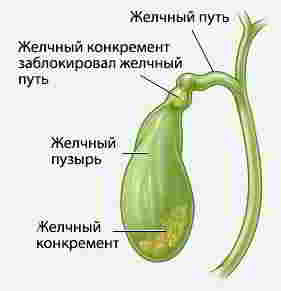
Поэтому незаметно и беспрепятственно пройти путь от желчного пузыря до двенадцатиперстной кишки камню удается крайне редко. Как правило, на одном или другом этапе пути его «заклинивает».
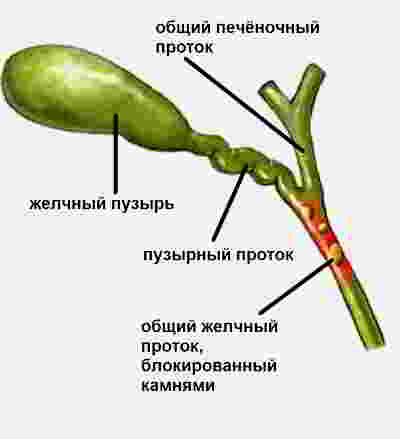
Происходит это не только и не столько потому, что камень шире протока. Протоки хорошо растяжимы и вполне способны пропустить маленькие камни, и даже камни средних размеров. «Вклинивание» камня происходит потому, что камень травмирует, царапает желчный проток. И тот отвечает спазмом. Мышцы протока, реагируя на травму, резко сокращаются и плотно охватывают собой даже маленький камушек.
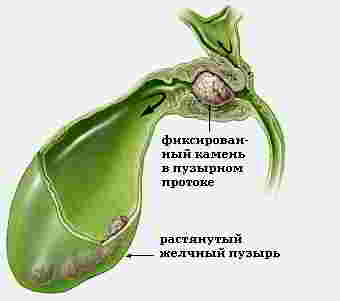
К чему это приводит?
Камень перекрывает собой желчный проток. Желчь по-прежнему вырабатывается печенью и по-прежнему выбрасывается ею в протоковую систему. А дальше — все! Путь перекрыт, двигаться некуда. Возникает застой желчи в желчном пузыре и протоках. Это и есть приступ печеночной колики.
Если эта ситуация устраняется быстро, воспаление не успевает возникнуть. Но если вытолкнуть камень из протока долго не удается, к процессу присоединяется инфекция. Ведь травма и застой — это такая благоприятная среда для нее. Развивается острое воспаление желчного пузыря или, так называемый, острый холецистит.
А, как мы уже говорили, от острого холецистита до острого гепатита панкреатита или холангита — один шаг. Не правда ли?
Если человек хотя бы однажды перенес острый холецистит, в его желчном пузыре поселяется инфекция. Пока желчный пузырь нормально работает, пока желчь по протокам беспрепятственно передвигается, инфекция «дремлет». Но, как только возникает приступ желчекаменной колики, инфекция тут же активизируется, вызывая воспаление желчного пузыря. А это очень часто приводит к тяжелым последствиям для других органов.
Вывод
Как видите, именно воспаление желчного пузыря приводит к неблагоприятным последствиям для других органов.
Кроме того, абсолютно ясно, что чем чаще воспаляется желчный пузырь, тем больше вероятность, что эти последствия наступят. Именно поэтому доктора настаивают на том, чтобы операция была сделана вовремя. То есть тогда, когда и печень, и желчные протоки, и поджелудочная железа еще здоровы.
У вас есть вопросы?
Вы можете задать их мне вот здесь, или доктору, заполнив форму, которую вы видите ниже.
Предыдущая статья: Происходит ли выброс желчи при употреблении обычной воды?
Следующая статья: Путешествие по желчным протокам
Источник
3 апреля 201947164 тыс.
Хронический холецистит – наиболее распространенное хроническое заболевание, затрагивающее желчевыводящие пути и желчный пузырь. Воспаление поражает стенки желчного пузыря, в котором иногда образуются камни, и происходят моторно-тонические нарушения билиарной (желчевыводящей) системы.
В настоящее время холециститом страдает 10-20% взрослого населения, и это заболевание имеет тенденцию к дальнейшему росту.
Связано это с малоподвижным образом жизни, характером питания (избыточное употребление богатой животными жирами пищей – жирное мясо, яйца, масло), ростом эндокринных нарушений (ожирение, сахарный диабет). Женщины болеют в 4 раза чаще, чем мужчины, это связано с приемом оральных контрацептивов, беременностью.
В этом материале мы расскажем все про хронический холецистит, симптомы и аспекты лечения этого заболевания. Помимо этого рассмотрим диету, и некоторые народные средства.
Хронический калькулезный холецистит
Хронический калькулезный холецистит характеризуется образованием в жёлчном пузыре камней, чаще поражает женщин, в особенности, страдающих избыточным весом. Причиной данного заболевания считаются явления застоя желчи и высокого содержания солей, что приводит к нарушению обменных процессов.
Образование камней приводит к нарушению функционирования жёлчного пузыря и жёлчных протоков и развитию воспалительного процесса, который впоследствии распространяется на желудок и 12-перстную кишку. В фазе обострения заболевания у пациента наблюдаются печёночные колики, проявляющиеся в виде острого болевого синдрома вверху живота и в районе правого подреберья.
Приступ может продолжаться от нескольких мгновений до нескольких дней и сопровождаться тошнотой или рвотой, вздутием живота, общим состоянием слабости, ощущением во рту горьковатого привкуса.
Хронический некалькулезный холецистит
Некалькулезный (бескаменный) хронический холецистит, как правило, является следствием условно патогенной микрофлоры. Он может быть вызван кишечной палочкой, стафилококком, стрептококком, несколько реже протеем, энтерококком, синегнойной палочкой.
В некоторых случаях встречаются некалькулезные холециститы, которые обусловлены патогенной микрофлорой (брюшнотифозными палочками, шигеллами), протозойной и вирусной инфекцией. Микробы могут проникать в желчный пузырь через кровь (гематогенным путем), через лимфу (лимфогенным путем), из кишечника (контактным путем).
Причины возникновения
Почему возникает хронический холецистит, и что это такое? Заболевание может появиться после острого холецистита, но чаще развивается самостоятельно и постепенно. В возникновении хронической формы наибольшее значение имеют различные инфекции, в частности кишечные палочки, брюшнотифозные и паратифозные палочки, стрептококки, стафилококки и энтерококки.
Первичными источниками инфекции могут быть:
- острые или хронические воспалительные процессы желудочно-кишечного тракта (инфекционный энтероколит – воспалительное заболевание кишечника, панкреатит, аппендицит, дисбактериоз кишечника),
- дыхательных путей (синуситы, тонзиллит), полости рта (пародонтоз),
- воспалительные заболевания мочевыводящей системы (пиелонефриты, циститы),
- половой системы (аднексит – у женщин, простатит – у мужчин),
- вирусные поражения печени,
- паразитарная инвазия желчевыводящих путей (лямблиоз, аскаридоз).
Холецистит всегда начинается с нарушений в оттоке желчи. Она застаивается, в связи с этим может развиваться желчекаменная болезнь, ДЖВП, которые являются непосредственными предшественниками хронического холецистита. Но есть и обратное движение этого процесса. Из-за хронического холецистита замедляется моторика поджелудочной, развивается застой желчи, увеличивается камнеобразование.
В развитии данной патологии не последняя роль отводится нарушениям в питании. Если человек питается большими порциями с существенными интервалами между приемом пищи, если наедается на ночь, употребляет жирное, острое, есть много мяса, то он находится в группе риска по развитию холецистита. У него может развиться спазм сфинктера Одди, произойти застой желчи.
Симптомы хронического холецистита
При возникновении хронического холецистита основной симптом – это болевая симптоматика. Взрослые ощущают тупые ноющие боли в области правого подреберья, которые обычно возникают через 1-3 ч после приема обильной, особенно жирной пищи и жареных блюд.
Боли иррадиируют в верх, в область правого плеча, шеи, лопатки, порой в левое подреберье. Она усиливается при физической нагрузке, тряске, после приема острых закусок, вина и пива. При сочетании холецистита с желчнокаменной болезнью могут появляться резкие боли по типу желчной колики.
- Наряду с болями возникают диспепсические явления: ощущение горечи и металлического вкуса во рту, отрыжка воздухом, тошнота, вздутие живота, чередование запоров и поносов.
Хронический холецистит не возникает внезапно, он образуется в течение продолжительного времени, и после обострений, на фоне лечения и соблюдения диеты наступают периоды ремиссии, чем тщательнее соблюдать диету и поддерживающую терапию, тем длительнее период отсутствия симптомов.
Почему возникает обострение?
Основными причинами обострения являются:
- Неправильное или несвоевременное лечение хронического холецистита;
- Острое заболевание, не связанное с желчным пузырем.
- Переохлаждение, инфекционный процесс.
- Общее снижение иммунитета, связанное с недостаточным поступлением питательных веществ.
- Беременность.
- Нарушение диеты, употребление алкоголя.
Диагностика
Для постановки диагноза наиболее информативными методами являются следующие:
- УЗИ органов брюшной полости;
- Холеграфия;
- Дуоденальное зондирование;
- Холецистография;
- Сцинтиграфия;
- Диагностическая лапароскопия и бактериологическое исследование являются самыми современными и доступными методами диагностики;
- Биохимический анализ крови показывает высокие показатели печеночных ферментов – ГГТП, щелочная фосфатаза, АсТ, АлТ.
Конечно, любое заболевание легче предупредить, чем лечить и заблаговременное исследование, может выявить ранние нарушения, отклонения химического состава желчи.
Лечение хронического холецистита
Если у вас присутствуют признаки хронического холецистита лечение включает диету (стол №5 по Певзнеру) и медикаментозную терапию. Во время обострения из питания исключают острую пищу, жареное и жирное, копченое, алкоголь. Питаться следует небольшими порциями 4 раза в сутки.
Примерная схема лечения:
- Для обезболивания и снятия воспаления применяют препараты группы НПВС, снятие спазма гладкой мускулатуры пузыря и протоков осуществляют спазмолитиками.
- Антибактериальная терапия при появлении симптомов воспаления (ампициллин, эритромицин, ципрокс).
- Для ликвидации застоя желчи применяют препараты, способствующие усилению перистальтики желчных путей (оливковое масло, облепиха, магнезия) Холеретики (препараты, повышающие секрецию желчи) применяют с осторожностью, чтобы не вызвать усиление болезненности и усугубления застойных явлений.
- Во время стихания обострения назначаются физиопроцедуры – УВЧ-терапия, иглорефлексотерапия и другие процедуры.
- Санаторно-курортное лечение.
В домашних условиях лечение хронического холецистита возможно в случае легкого течения болезни, однако в период выраженных обострений больной должен находиться в стационаре. В первую очередь ставится цель купировать болевой синдром и снять воспалительный процесс. После достижения нужного эффекта для нормализации функций образования, выделения желчи и продвижения ее по желчным путям врач назначает желчегонные и спазмолитические средства.
Операция
При хроническом калькулёзном холецистите показано хирургическое удаление желчного пузыря – источника образования конкрементов.
В отличие от лечения острого калькулёзного холецистита, операция по удалению желчного пузыря (холецистотомия лапароскопическая или открытая) при хроническом холецистите не является экстренной мерой, назначается планово.
Применяются те же хирургические методики, как и при остром холецистите – лапароскопическая операция удаления желчного пузыря, холецистэктомия из минидоступа. Для ослабленных и пожилых пациентов – чрескожная холецистостомия для формирования альтернативного пути оттока желчи.
Питание
Диета при хроническом холецистите по столу №5 способствует снижению симптомов во время повторных приступов боли.
К запрещенным продуктам относятся:
- сдобное, слоеное тесто, свежий и ржаной хлеб;
- жирные сорта мяса;
- субпродукты;
- холодные и газированные напитки;
- кофе, какао;
- мороженое, кремовые изделия;
- шоколад;
- макароны, бобы, пшено, рассыпчатые каши;
- острый, соленый и жирный сыр;
- бульоны (грибные, мясные, рыбные);
- жирные сорта рыбы, рыбья икра и рыбные консервы;
- молочные продукты высокой жирности;
- маринованные, соленые и квашеные овощи;
- редис, редька, капуста, шпинат, грибы, чеснок, лук, щавель;
- пряности;
- копчености;
- жареные блюда;
- кислые фрукты.
Принимать пищу рекомендуется порционно, каждые три часа. Помимо дробного питания, также исключают и вышеперечисленные продукты.
Источник
Холецистит или воспаление желчного пузыря – патология, возникающая на фоне длительного застоя желчи или из-за наличия других сопутствующих болезней гепатобилиарной системы. Наиболее часто заболевание обнаруживается у взрослых в возрасте от 40 до 60 лет. Холецистит может возникать у беременных. Следует знать, какие симптомы сопровождают патологию и как с ней бороться.
Причины воспаления желчного пузыря
Воспаление возникает из-за наличия застойных явлений или образования конкрементов в полости желчного пузыря. К болезням гепатобилиарной системы приводит неправильный образ жизни, наследственность и плохое питание.
Общие
Существует перечень причин, из-за которых шанс заболеть значительно повышается:
- Нерегулярное или неправильное питание на основе жирной или жареной пищи.
- Частое распитие алкогольных напитков.
- Наследственная склонность к заболеваниям желчного пузыря.
- Малоподвижный образ жизни.
- Холестаз (застой желчи).
- Жизнь в стрессовых условиях.
- Наличие эндокринных расстройств, включая нарушения иммунитета, аллергии и сбой гормонального фона.
- Инфекционные осложнения.
Факторы риска
Существует механический фактор, способствующий появлению конкрементов или желчного застоя у будущих матерей, что приводит к накоплению избытка желчи. При беременности растущая матка сдавливает желчный пузырь, что и вызывает признаки холецистита у женщин.
Этот фактор риска у женщин сопряжен повышенными уровнями половых гормонов – эстрадиола и прогестерона, которые могут негативно влиять на функциональность органа, что приводит к холестазу или холециститу. По этой причине в период вынашивания ребенка нужно соблюдать врачебные предписания и вовремя проходить обследования.
Симптомы воспаления
Не существует конкретной симптоматики, указывающей именно на воспаление желчного пузыря, но есть общий перечень признаков, указывающий на проблемы с органом:
- ноющая или давящая боль в правом подреберье, усиливающаяся после приема пищи;
- хроническое вздутие живота;
- горький или металлический привкус во рту;
- частая тошнота;
- чередование поносов и запоров.
При наличии нескольких симптомов и более, требуется срочное обращение к гастроэнтерологу или терапевту.
Классификация
По МКБ 10 холецистит имеет обозначение К81. Перечень подвидов классификации следующий:
- К81.0 – острый холецистит. В перечень входят следующие диагнозы – абсцесс, гангрена желчного пузыря, эмпиема, ангиохолецистит. По течению – эмфизематозный, бескаменный и гнойный холецистит.
- К81. 1 – хронический холецистит.
- К81.8 – иные формы воспалительного процесса.
- К81.9 – воспаление желчного пузыря неуточненного типа.
Острое воспаление
Острый холецистит является частым осложнением холелитиаза (наличие нескольких камней в желчном пузыре, которые застряли в желчевыводящих путях). Обострение развивается быстро и проявляется тяжелой симптоматикой. Требуется срочная госпитализация.
Если не помочь вовремя пациенту, то в результате давления конкрементов, стенки органа повреждаются и сопровождаются ишемией. Нередко происходит инфекционное осложнение. Без своевременного лечения возникает некротизация тканей или перфорация стенки желчного пузыря.
При повторных обострениях в стенках органа наблюдаются фиброзные изменения, а сам желчный пузырь сморщивается. В результате желчь не выделяется полностью, что ведет к хроническим застойным явлениям.
Хроническое течение
Как и обострение, длительное вялотекущее состояние является в большинстве случаев последствием желчнокаменной болезни. Характеризуется постепенным повреждением стенки пузыря, образованием в нем конкрементов и моторно-тонических нарушений гепатобилиарной системы.
Развивается чаще как самостоятельный синдром, реже – после запущенной острой стадии. Если хронический холецистит сопровождается наличием камней в полости желчного пузыря, то его называют калькулезным. При бескаменной форме болезни медицинское название – некалькулезный холецистит.
Заболеванию более подвержены женщины. Хроническая форма может возникать на фоне панкреатита, гастрита или гепатита. Другие причины заболевания – глистные инвазии, бактериальное поражение, токсическое отравление или аллергическая реакция.
Бескаменный холецистит
Одна из форм хронического течения холецистита. Характеризуется наличием воспалительного процесса без образования конкрементов внутри. Реже возникает на фоне острого воспаления, связанного с инфицированием желчного пузыря.
Бескаменная форма преимущественно встречается у женщин среднего возраста. Типичные симптомы болезни – тошнота и рвота, боль, дискомфорт в области правого подреберья, головокружение, слабость, признаки отравления. Если не начать вовремя лечение, бескаменный холецистит перетекает в желчнокаменную болезнь.
Основная причина развития – попадание в полость пузыря патогенной микрофлоры, включая протей, кишечную палочку, энтерококк и стафилококк. Заболевание может развиться на фоне воспаления легких, острого аппендицита, пародонтоза.
Какое обследование пройти
Для подтверждения диагноза недостаточно собрать подробный анамнез у больного. Нужно провести комплекс исследований, чтобы удостовериться в наличии холецистита. Симптомы у заболевания общие и указывают на присутствие расстройства гепатобилиарной системы, поэтому не относятся к диагностическим критериям. В ходе исследования выявляется степень поражения органа и подбирается подходящий вариант – как лечить воспаление желчного пузыря.
Если первые признаки, помимо боли в правом подреберье и диспепсии, включают симптомы лихорадки, то это указывает на острый холецистит. У лиц старшего возраста анамнез затруднен, так как признаки воспаления желчного пузыря нередко развиваются на фоне других заболевания – панкреатита, расстройств печени.
По анализам крови обнаруживаются высокие показатели СОЭ, повышение показателей печеночных ферментов, билирубина, лейкоцитов. Для подтверждения диагноза проводится ультразвуковая диагностика, позволяющая выявить утолщение стенок или их структурные изменения. Можно рассмотреть конкременты, отклонение от нормы по размерам.
В ходе диагностики используется метод динамического проведения УЗИ, когда проводится осмотр больного органа несколько раз за определенный период. Это необходимо для того, чтобы узнать – прогрессирует ли заболевание, с какой скоростью происходят структурные изменения, какова скорость восстановления на фоне лечения.
Если врачи длительный период не выявляют с помощью УЗИ причину недомогания больного, то назначается лапароскопия. Это универсальный и малоинвазивный метод, позволяющий не только изучить достоверно состояние внутреннего органа, но и провести операцию в ходе диагностики, если потребуется. Лапароскопия позволяет дифференцировать диагноз, отличая воспаление желчного от острого приступа аппендицита, панкреатита, симптомов мочекаменной болезни, печеночного абсцесса, воспаления почек, язвы желудка или двенадцатиперстной кишки.
Принципы лечения
Для устранения болезненного состояния необходим комплексный подход, позволяющий купировать болевой синдром, снять воспаление и убрать первопричину, вызвавшую воспаление пузыря.
На течение и развитие заболевания изначально влияет питание и образ жизни. В период обострения важно соблюдать диету, направленную на облегчение работы желудочно-кишечного тракта. Параллельно назначаются медикаменты, нормализующие состав желчи, снижающие количество холестерина в организме и устраняющие спазмы, воспаление.
В незапущенных случаях может помочь народная медицина. Если медикаменты в сочетании с грамотно подобранной диетой не дают требуемый терапевтический эффект, то решается вопрос проведения хирургического вмешательства по удалению желчного пузыря.
Первая помощь при приступе холецистита
При развитии острой симптоматики нужно вызвать скорую помощь. Пока бригада врачей не приехала, можно слегка облегчить состояние пациента. Для этого нужно приложить холодный пакет со льдом в область живота.
Чтобы убрать спазмы, внутримышечно вводится папаверин или дротаверин – спазмолитики, расслабляющие гладкую мускулатуру кишечника и внутренних органов. Применять медикаменты до приезда скорой помощи можно только в том случае, если доподлинно известно, что у пациента приступ острого воспаления желчного пузыря, а не другая болезнь. В противном случае, картина болезни смажется.
Для уменьшения признаков интоксикации организма вводятся антибиотики и ставятся внутривенные капельницы с раствором электролитов. Если в ходе диагностики после госпитализации обнаружились характерные черты прободной язвы, перитонита и разрыва стенок желчного пузыря, необходимо готовить пациента к операции.
Медикаментозное лечение
Препараты используются по таким назначениям: для купирования острого синдрома и для лечения заболевания в период восстановления. При развитии острого приступа назначаются антибиотики, спазмолитики, НПВС, анальгетики. Примеры обезболивающих средств – Кетанов, Но-Шпа, Анальгин. При отравлении используются капельницы Натрия Хлорида, Реосорбилакт.
Лечение заболевания в период восстановления направлено на повышение защитных сил организма, разжижение желчи и улучшение функций печени. Для нормализации состояния назначаются уколы витаминов группы В или пероральные витаминные комплексы. Примеры желчегонных лекарств и гепатопротекторов – Хофитол, Урсосан (используется при присутствии холестериновых камней в желчном пузыре), Гепабене, Карсил.
Народные средства
Для домашнего лечения нужно принимать отвары из трав или овощей, обладающих противовоспалительным и желчегонным действием. Перед началом самостоятельной терапии нужно посоветоваться с ведущим врачом. В случае одобрения метода рецепты оговариваются индивидуально.
Простой вариант – употребление отвара свеклы. Нужно порезать кольцами несколько крупных овощей и залить их стаканом воды. Смесь ставят на маленький огонь и варят в течение нескольких часов, пока свекла не превратится в густой сок. Пить нужно по 1–3 столовые ложки в день, в течение 1–2 месяцев.
Желчегонным и противомикробным действием обладает тысячелистник. Столовую ложку сбора заливают кипятком в стакане и настаивают полчаса. Смесь процеживают и пьют дважды в сутки в течение месяца. При необходимости проводится повторный курс.
Диетические рекомендации
При воспалении желчного пузыря меню составляется на основе постного мяса, рыбы, каш и протертых овощей. Нужно дробно питаться, небольшими порциями. Из рациона исключаются сладости, жирная, жареная, острая и соленая пища, спиртные напитки. Нельзя есть экстрактивную пищу.
Нужна ли операция
Холецистэктомия назначается в тяжелых ситуациях, когда:
- обострения часто рецидивируют или хроническая форма не входит в ремиссию;
- при неэффективности диеты и медикаментов;
- когда есть конкременты, не поддающиеся лечению.
Вид операции выбирается врачом. Но в большинстве случаев рекомендуют лапароскопию как менее инвазивную, к тому же цена такой холецистэктомии лишь немного выше традиционной полостной операции.
Осложнения холецистита
Возможные последствия:
- эмпиема желчного пузыря;
- перфорация стенок органа;
- околопузырный абсцесс;
- гнойный перитонит;
- панкреатит;
- гангрена;
- желтуха;
- желчный свищ;
- холангит.
Прогноз и профилактика
Прогноз относительно утешительный и зависит от запущенности ситуации. Если пациент вовремя обратился к врачу, и соблюдает схему терапии наряду с диетой, то риск последствий можно минимизировать. В запущенных ситуациях прибегают к операции, после чего длительность жизни пациента будет зависеть от питания.
Профилактика заболевания заключается в соблюдении принципов правильного питания, ведении ЗОЖ и своевременном посещении плановых обследований органов ЖКТ.
Выводы
Холецистит проявляется резкой болью в животе, недомоганием и симптомами отравления. При подозрении на приступ нужно срочно обращаться за помощью. При подтверждении диагноза назначается диетотерапия и медикаменты. В случае неэффективности консервативного лечения прибегают к операции.
Источник

