Может ли матка болеть при воспалении

Воспаление матки – это патология, которая формируется из-за попадания болезнетворных микроорганизмов в полость органа. Довольно часто воспаление поражает и маточные трубы, и яичники. Поэтому в медицине эти заболевания объединяют в одну группу «воспалительные недуги органов малого таза». Доктора в эту группу болезней относят патологические процессы воспалительного характера в матке и придатках, тазовой брюшине и жировой клетчатке малого таза.
Довольно часто причиной поражения матки становятся различные инфекции, к примеру, хламидиоз и гонорея. При выявлении такой патологии доктору нужно приступать к срочной терапии.
Этиология
К причинам воспаления матки относят такие факторы риска:
- травмы из-за тяжёлых родов или инвазивного вмешательства;
- наличие иного воспалительного недуга инфекционного характера;
- излишне активная половая жизнь без применения контрацептивов;
- секс при менструации.
Наиболее часто к воспалительным изменениям матки приводят инструментальное прерывание беременности и роды.
Особенное внимание доктора уделяют воспалению при вынашивании ребёнка, а ещё воспалениям в послеродовой период. Причинами появления данного процесса могут стать такие факторы:
- небрежное отношение акушеров к правилам асептики и антисептики;
- продолжительный и сложный родовой процесс;
- роды методом кесарева сечения;
- кровотечение из плаценты.
Классификация
Воспалительные процессы в матке развиваются в разных формах и поражают разные участки. В связи с этим доктора определяют три вида недуга:
- эндометрит — поражение внутренней оболочки органа;
- метроэндометрит – воспаление слизистой и мышечного слоя матки;
- периметрит – происходит вовлечение в патологический процесс наружной оболочки органа.

Эндометрит
При эндометрите поражается эндометрий, который выстилает внутреннюю поверхность органа и располагается рядом с мышечным слоем. Воспаление может переходить из одной оболочки на другую, постепенно заражая весь орган. Довольно часто при формировании данного патологического процесса, в матке постепенно начинают поражаться придатки, тазовая брюшина и клетчатка.
Матка в тазу женщины фиксируется специальными связками, мышцами и брюшиной. Если в органе формируется воспалительный процесс, то, скорее всего, он перейдёт и на брюшину. В результате такого действия формируется периметрит. Если не начать вовремя терапию, то недуг имеет тяжёлые последствия для женщины.
Симптоматика
Проявляется поражение матки в характерной симптоматике. Главный признак – это болевой синдром в нижней части живота. Симптомы воспаления матки проявляются в таких показателях:
- в начале недуга боли невыраженные, а потом становятся более интенсивными;
- болевые приступы переходят на правый бок, поясничную зону, ногу;
- высокая температура тела;
- болезненные ощущения во время полового акта;
- сильная интоксикация;
- появляются сбои в менструальном цикле;
- патологические выделения из влагалища.
Признаки эндометрита характеризуются резким повышением температуры тела, появлением озноба и ухудшением общего состояния. Больную одолевает тошнота, рвота, лихорадка, учащённое сердцебиение и пульс. Женщины жалуются также специфические выделения серо-жёлтого оттенка с примесью сукровицы.
Хроническое воспаление матки, как правило, никак себя не проявляет. Могут иногда отмечаться кровотечения, нарушаться цикл месячных. При патологическом процессе ухудшается сокращение матки и свёртываемость крови. Также женщины жалуются на появление серых и серо-гнойных выделений, сильных болевых приступов ноющего характера в нижней части живота.
Метроэндометрит характеризуется такими проявлениями:
- высокая температура тела;
- учащённый пульс;
- общее недомогание;
- боли в нижней части живота;
- гнойные и гнойно-кровянистые выделения.
При осмотре лечащий доктор проводит пальпацию, в результате которой диагностирует сильное увеличение и уплотнение органа. Женщины жалуются на болезненность при смещении органа.
При периметрите у больных проявляются такие симптомы – резкие боли, увеличение размеров живота, рвота, высокая температура. Также характерно частое мочеиспускание и боли при дефекации.
Диагностика
Для того чтобы точно определить причину воспаления матки у женщин, гинеколог проводит гинекологический осмотр в зеркалах. При этом медик может определить воспаление, степень развития недуга и увеличения размеров органа.
Далее он берет мазок из шейки матки для определения болезнетворных микроорганизмов, а для более детального обследования проводится кольпоскопия, УЗИ малого таза и биопсия.
Лечение
После того как доктором установлен диагноз, можно решить, как лечить воспаление матки. Только медик может назначить эффективную терапию, потому что первым делом нужно устранять причины появления воспаления, а симптоматика постепенно сама исчезнет.
При остром приступе, женщину нужно госпитализировать. Больной назначаются такие методы терапии:
- антибиотики – для устранения причины;
- введение водно-солевых растворов с дезинтоксикационной целью;
- витамины – С, В, Е; фолиевая кислота;
- антигистаминные препараты;
- гормоны;
- препараты, улучшающие кровоснабжение;
- физиотерапия – для снятия отёчности и воспаления;
- прохладные компрессы для купирования болевого синдрома;
- постельный режим.
Матка может воспалиться заново, если не провести полноценное лечение. Поэтому пациентке важно ответственно подойти к проведению всех процедур. В рамках физиотерапии больной назначается УВЧ и инфракрасная лазеротерапия.
В некоторых осложнённых ситуациях, когда воспаление переходит на придатки, доктора проводят оперативное вмешательство лапароскопическим методом.
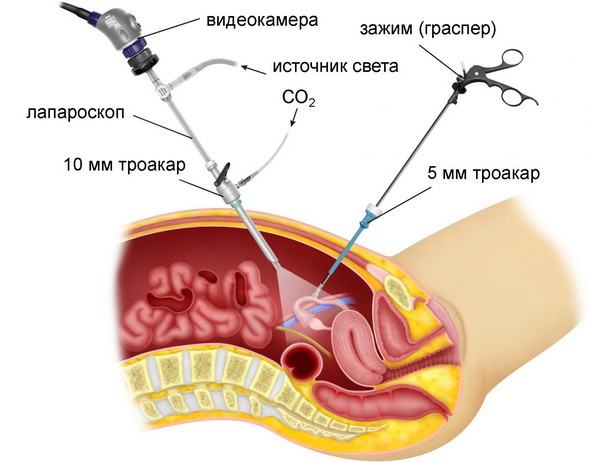
Принцип проведения лапароскопии
Воспаление матки после родов или при инфекционных заболеваниях можно устранить только комплексным методом. Поэтому, получая медикаментозное лечение, женщинам рекомендуется соблюдать правильный режим дня, не заниматься сексом, отказаться от внутриматочных спиралей, подобрать иной тип контрацепции. Половому партнёру также желательно пройти обследование на наличие инфекций.
Такое заболевание, как воспаление матки нежелательно лечить народными средствами. Доктора советуют не начинать терапию собственными силами, так как могут начать развиваться иные осложнения, которые значительно ухудшат здоровье женщины.
Осложнения
Если доктор не может решить, как правильно вылечить воспаление матки или терапия оказалась малоэффективной, то у больной могут формироваться различные осложнения. Инфекции начинают распространяться по организму через кровь, лимфу, маточные трубы, шейку матки и влагалище. Это может привести к появлению таких осложнений:
- сепсис;
- бесплодие;
- переход недуга в хронический тип;
- поражение маточных труб и придатков;
- образование спаек в брюшине;
- пельвиоперитонит.
Профилактика
Для предотвращения развития недуга женщинам, которые попадают в группу риска, нужно тщательно подходить к выбору препаратов или иных средств контрацепции, следить за гигиеной внешних половых органов, особенно при месячных. Если же был сделан аборт, то больной нужно пройти курс терапии от инфекций.
Источник
Воспаление матки – это патологический процесс, который может развиваться в слизистой оболочке или вовлекать мышечные ткани. В первом случае его называют эндометритом, а во втором – миометритом. Болезнь может протекать в разных формах и приводить к тяжелым осложнениям, одно из которых – бесплодие.
Воспаление матки – частое осложнение родов или аборта
Что приводит к воспалению
Полость матки выстлана эндометрием. Это функциональный слой, который отторгается во время каждой менструации. Он надежно защищен от проникновения инфекции. В качестве защитных факторов выступают:
- кислая среда влагалища;
- выработка слабой концентрации перекиси водорода влагалищными бактериями;
- состав микрофлоры;
- сомкнутая шейка матки;
- цервикальная слизь.
Развитие воспалительной реакции становится возможным при дисфункции одного или нескольких факторов защиты. Если воспаление возникает во влагалище, оно может восходящим путем распространиться выше. Но риск увеличивается в несколько раз, если происходит раскрытие шейки матки. Это возможно естественным путем – во время родов, или искусственным при абортах – выскабливаниях и других внутриматочных манипуляциях.
Воспаление эндометрия может протекать в двух формах:
- острая – развитию предшествуют аборт, выкидыш, рождение ребенка, гистероскопия, способствует нарушение сократимости матки, когда происходит задержка крови, остатков плаценты;
- хроническое воспаление – появляется на фоне первичного воспалительного ответа, причиной является устойчивость микроорганизмов, неправильная тактика терапии или несоблюдение рекомендаций врача.
Причины патологии – проникновение на слизистую оболочку матки бактерий, хламидий, микоплазм. Реже болезнь вызывают вирусы, грибки. Они играют роль в снижении иммунитета и могут ускорить возникновение иммунного ответа.
Часто заболевание вызывает не один микроорганизм, а микробные ассоциации. Они представлены условно-патогенными микроорганизмами, которые в норме обитают на поверхности кожи, во влагалище и кишечнике. Поэтому лечение усложняется, большинство представителей собственной микрофлоры устойчиво к стандартным антибиотикам.
Врачи не рекомендуют заниматься самолечением и принимать бесконтрольно антибактериальные препараты. Это убережет от развития устойчивости к ним.
Как проявляется острая форма
Симптомы появляются через 2–3 дня после инфицирования. У женщин после родов может пройти несколько суток, прежде чем врач заметит отсутствие сократимости матки, кровянистые выделения. При острой форме внезапно повышается температура до 39°С, беспокоит сильная боль внизу живота. Присоединяются другие проявления:
- выделения из половых путей с неприятным запахом;
- болезненное мочеиспускание, сопровождается режущими ощущениями или болью внизу живота;
- учащение пульса;
- озноб;
- признаки интоксикации.
Причиной патологии могут быть роды, кесарево сечение
Внешний вид выделений зависит от предшествующего состояния. У женщин после родов в течение месяца выделяются лохии. Изначально они кровянистые, но при эндометрите – с примесями жидкой алой крови. После аборта, выскабливания также могут усиливаться выделения крови после присоединения инфекции.
Острый эндометрит при наличии внутриматочной спирали протекает стремительно. Усики, которые врач оставляет для последующего извлечения спирали, становятся проводниками для инфекции из влагалища.
Продолжительность острой стадии – до 14 дней. После этого возможно ее излечение или переход в хроническую форму.
Симптомы хронического воспаления
Клинические симптомы зависят от продолжительности болезни. Патология проявляется в виде нарушений менструального цикла. Женщина замечает, что после перенесенного острого воспаления происходит увеличение продолжительности кровянистых выделений, изменение их объема.
Иногда возможно появление патологических сукровичных, слизисто-гнойных выделений. Это происходит при обострении воспаления в матке. Боль внизу живота становится ноющей, тупой. При затяжном характере патологии возможно появление боли во время полового акта.
Хронический эндометрит приводит к образованию спаек внутри матки.
При выраженном спаечном процессе возникает бесплодие, которое не поддается терапии. Невозможность забеременеть связана и с изменением рецептивных свойств эндометрия. Возможно развитие его гиперплазии.
Гиперплазия может протекать в диффузной форме, тогда утолщение происходит относительно равномерно. При очаговой гиперплазии диагностируется полип эндометрия.
Методы диагностики
Диагностика эндометрита основывается на данных клинической картины и осмотра. При бимануальном исследовании врач пальпирует увеличенную и болезненную матку. Придатки не прощупываются, если на них не распространился инфекционный процесс.
Если эндометриту предшествовало рождение ребенка, заметно несоответствие размеров матки сроку после родов. Выделения кровянистые, при надавливании на матку усиливаются. Для подтверждения воспалительного процесса и его остроты проводится общий анализ крови, биохимическое исследование. В них заметны признаки воспаления – увеличено количество лейкоцитов, повышена СОЭ, в биохимическом анализе повышен уровень С-реактивного белка.
Для подтверждения бактериального происхождения инфекции необходимо сдать мазок из половых путей до начала использования антибиотиков.
Хроническое течение усложняет диагностику. Изменения в анализе крови в период ремиссии могут отсутствовать. На УЗИ заметны признаки утолщения эндометрия, который не соответствует дню цикла. Полипы не всегда можно рассмотреть во время УЗИ, они способны изменять положение, становиться менее заметными.
Диагностика необходима для определения типа возбудителя
Основная диагностика при длительно существующей инфекции – определение типа возбудителя, который поддерживает хроническое воспаление. Для этого применяется метод ПЦР. Но в случае хронического эндометрита возможно преобладание условно-патогенной микрофлоры, небольшое количество или полное отсутствие специфической инфекции.
Для диагностики может применяться выскабливание полости матки. Его проводят в случае длительного кровотечения, при невозможности использовать другие методики.
Структурные изменения эндометрия можно увидеть во время УЗИ. Аппарат позволяет выявить внутриматочные спайки, но не всегда. Более точная методика определения симптомов – биопсия эндометрия. Ее проводят во время гистероскопии.
Какое лечение необходимо
Терапия острой формы воспаления проводится в стационаре. Это необходимо для уменьшения риска осложнения – распространения инфекции на маточную клетчатку или брюшину и развития параметрита, перитонита. Женщинам после родов назначается ручное обследование полости матки с последующим выскабливанием. Это позволяет отделить сохранившиеся участки плодной оболочки, вывести сгустки крови при спазме шейки матки и улучшить ее сократимость.
Основу лечения составляет внутривенное введение антибиотиков с последующим переходом на уколы и таблетированные формы. Это возможно после выхода на стабильное состояние. Антибиотики назначают широкого спектра действия, часто используют сочетания из нескольких препаратов. Эффективны следующие из них:
- амоксициллин;
- клиндамицин;
- цефтриаксон;
- цефотаксим;
- метронидазол.
Назначается инфузионная терапия. Внутривенно капельно вводят физраствор, глюкозу, растворы Рингера, лактосоль, гемодез. Это позволит уменьшить признаки интоксикации и ускорить выздоровление.
При длительно существующем эндометрите воспаление не всегда протекает бурно, поэтому нет необходимости в госпитализации. В фазу ремиссии антибиотики не назначаются. Основное воздействие проводится методами физиотерапии, используются гормональные средства, ферменты, уменьшающие спайки.
Профилактика эндометрита
Для профилактики воспалительных процессов необходимо проходить подготовку перед любыми манипуляциями на матке. У женщин перед родами берут мазок на степень чистоты влагалища. Если в нем появляются признаки воспаления, необходим профилактический курс антибиотиков, часто – в местной форме.
Профилактика включает отказ от проведения медицинских абортов, здоровый образ жизни и полноценное питание. Необходимо правильно подбирать метод контрацепции, чтобы не пришлось прибегать к абортам. Воспаление эндометрия или миометрия – это всегда высокий риск развития бесплодия.
Читайте в следующей статье: причины и лечение воспаления шейки матки
Источник
Основное место в репродуктивной системе женщины, как известно, занимает маточный орган. Именно поэтому в случае возникновения первых недомоганий в области низа живота стоит незамедлительно обратиться за консультацией к врачу, который сможет выявить причину, почему болит матка. Поскольку стать матерью – это не только предназначение, но и мечта каждой женщины, запускать женское здоровье не стоит. Что же может провоцировать боли внизу живота?
1. Менструация
Наиболее распространенный случай, кода может возникнуть ощущение боли внизу живота, – менструация. Большинство представительниц слабого пола переживают этот сложный этап довольно стойко. В это время болевые ощущения настигают поясницу и низ живота, а также могут возникать головные боли.
© shutterstock
Каковы причины боли в матке при месячных? Все из-за того, что при месячных в матке наблюдаются процессы интенсивного сокращения. И при каждом сокращении возникает сильный спазм, вызывающий боль.
В современном мире женщины спасаются от этих неприятных симптомов следующим образом: если не получается отлежаться дома, на помощь приходят спазмолитики и анальгетики, прием которых позволяет значительно снизить болевые спазмы. Важно отметить, что в этот период при сильных спазмах желательно полностью отказаться от физических нагрузок, дабы не ухудшить состояние.
2. Овуляция
Ни для одной женщины не является секретом, что овуляционный синдром может вызывать боли в матке, и каждый гинеколог подтвердит это. Все это обуславливается особенностями физиологии данного процесса: на поверхности яичников расположены фолликулы, где развиваются яйцеклетки. В середине цикла (менструального) стенки фолликулов разрываются, вследствие чего с яйцеклеткой выделяется небольшое количество крови, что и приводит к ощущению тянущей боли.
© shutterstock
Кроме того, в этот промежуток времени может также происходить повышение температуры тела. Именно поэтому если тянущие ощущения возникают сразу после полового контакта – это явный признак овуляции.
3. Предменструальный синдром
Нередко болезненные ощущения в матке вызваны предменструальным синдромом. Болеть и тянуть внизу живота после менструации практически у каждой представительницы прекрасного пола, а виной всему этому – индивидуальные особенности организма каждой женщины.
© shutterstock
Взаимосвязь такова, что если после овуляции яйцеклетка не оказалась оплодотворенной, то происходит отслоение оболочки, которая располагается нутрии матки. Этот процесс зачастую сопровождается небольшими кровяными выделениями. Такой процесс может провоцировать интенсивные боли в области матки, напоминающие схватки при родах.
Несколько успокоить болезненные спазмы можно отдыхом и подходящими медикаментозными средствами. Также в этот период рекомендуется пить специальные травяные настои, которые способны повлиять на нормализацию гормонального баланса (гестагенов, эстрогенов).
4. Воспаление придатков (аднексит)
Аднексит является воспалительным заболеванием придатков, развитие которого провоцируют инфекционные возбудители. В зоне риска этого заболевания молодые женщины в возрасте 20-30 лет.
© shutterstock
Причины развития аднексита
- проникновение инфекций в маточные трубы (через половые органы или кровь);
- может стать осложнением после заболеваний, которые передаются половым путем (венерические);
- в результате травм (аборты, установка спиралей);
- ослабленная иммунная система.
Симптомы аднексита:
- значительное повышение температуры;
- острые боли внизу живота и в пояснице;
- болит матка при нажатии на живот;
- нарушения менструального цикла (появление интенсивных болезненных спазмов при месячных, увеличение продолжительности менструации, сильные выделения);
- болезненное мочеиспускание;
- боль во время полового акта и после него.
Воспаление яичников и маточных труб, как правило, характеризуется следующими симптомами:
- резкая боль в матке;
- повышенная температура тела.
Для диагностики воспаления придатков используется множество методов. Прежде всего, необходимо пройти осмотр у врача, который возьмет все необходимые анализы. Помимо этого, потребуется проведение УЗИ. И как только будет поставлен точный диагноз, стоит незамедлительно приступать к лечению воспаления.
Лечение воспаления придатков
- При остром аднексите необходима госпитализация.
- Назначаются противовоспалительные и обезболивающие лекарственные средства, а также антибиотики.
- При наличии угрозы сепсиса прибегают к использованию внутривенных антибиотиков в комплексе с инфузионной терапией, предназначенной для выведения токсинов из организма.
- В случае гнойного воспаления производится лапароскопия (выведение гноя, введение антибиотиков и антисептических средств). Если лечение медикаментами не дает желаемого результата (при осмотре матка при нажатии болит) необходимо прибегать к крайней мере – хирургическому вмешательству (удалению придатков).
- Физиотерапевтические методы и биостимуляторы – назначаются после устранения острого воспаления (оказывают обезболивающее и рассасывающее действие, снижают вероятность образования спаек).
5. Апоклексия яичников (кровоизлияние)
Такой процесс может возникнуть в результате разрыва фолликула с созревшей яйцеклеткой. К основным причинам этого можно отнести:
- перенапряжение во время физической активности;
- половой контакт.
© shutterstock
По признакам апоклексию можно спутать с внематочной беременностью, только при кровоизлиянии отсутствует задержка менструации.
Симптомы апоклексии яичников:
- тошнота;
- болит низ живота, где матка;
- головокружение;
- резкие боли паховой области и поясницы;
- слабость;
- потеря сознания.
При появлении всех этих признаков единственным верным способом решения проблемы является срочное обращение к специалисту за неотложной помощью.
6. Воспаление шейки матки (цервицит)
Цервицит является очень опасным заболеванием органов малого таза представительниц слабого пола, которое характеризуется воспалительным процессом инфекционного характера. Воспаление развивается в слизистой оболочке шейки матки, и появляется такой неприятный симптом, как тянет матку.
© shutterstock
Причины возникновения цервицита схожи с причинами появления воспаления яичников. Инфекционные возбудители данного недуга могут иметь разную этимологию:
- бактериальные: как патогенные (трихомонады, хламидии, микоплазмы, гонококки), так и условно-патогенные (кишечная палочка, стафилококки, стрептококки);
- вирусные (генитальный герпес, вирус папилломы человека);
- грибковые (кандиды).
Пускать на самотек воспаление шейки матки не стоит, поскольку в дальнейшем это может привести к неисправимым последствиям. Если болезнь станет хронической, это вызовет серьезнейшие осложнения:
- эрозия шейки матки (а далее и дисплазия);
- уплотнение (гипертрофия) или истончение (эритроплаксия) стенок самой матки;
- развитие риска самопроизвольных выкидышей и даже бесплодия, в случае распространения инфекции по половым путям.
Кроме того, причинами развития воспаления шейки матки могут послужить:
- травмы, полученные в результате сделанных абортов (матка после чистки ослаблена), использования контрацептивов, устанавливаемых внутриматочно, проведения гистероскопии;
- слабый иммунитет (неспособность организма побороть бактериальные инфекции);
- гормональные сбои;
- неправильное проведение спринцевания;
- беспорядочные половые контакты.
Лечение цервицита (воспаления шейки матки)
Острый цервицит, вызванный появлением в организме бактерий, подразумевает применение для лечения антибиотиков, к которым проявляют чувствительность те или иные бактерии, что определяются на основе проведения анализов. Помимо этого могут быть назначены УВЧ или физиотерапия, но строго после того, как будет снято обострение воспаления. И поскольку нередко это заболевание провоцируют именно венерические заболевание, обязательно необходимо проверить полового партнера на предмет наличия возбудителя воспаления и при зараженности провести лечение.
Если своевременно не начать интенсивную борьбу с болезнью острый цервицит приобретает хроническую форму, когда ярко выраженные симптомы могут вовсе пропасть, и тогда определение заболевание значительно затрудняется без осмотра у врача.
Хронический цервицит представляет большую опасность для организма женщины, поскольку при нем инфекция проникает в глубокие слои шейки матки и провоцирует появление дисплазии, следующая стадия после которой – рак матки. Помимо антибиотиков при нем также назначаются свечи для снятия воспаления. Хроническое воспаление шейки матки достаточно сложно лечить. Именно поэтому при отсутствии положительных результатов от медикаментозного лечения стоит прибегать к таким хирургическим методам решения проблемы:
- лазеротерии;
- криотерапии;
- диатермокоагуляции;
- радиоволновому излучению.
Важно отметить, что во время лечения воспаления необходимо дополнительно использовать препараты, действие которых направлено на восстановление естественного баланса микрофлоры влагалища.
© shutterstock
К какому врачу обращаться
В случае появления хоть малейших отклонений по части женского здоровья, сопровождающихся болевыми ощущениями, не нужно оттягивать время, пытаясь найти ответ на вопрос «Что делать, если болит матка?» на просторах интерната. Необходимо незамедлительно обратиться за помощью к квалифицированному врачу-гинекологу, ведь только с помощью осмотра, сдачи анализов и проведения необходимых обследований можно поставить правильный диагноз и подобрать наиболее подходящее лечение.
Во многих случаях, как, например, при острых воспалительных процессах, каждый час промедления может повлечь за собой серьезные проблемы со здоровьем.
Другие причины боли в маточном органе
- Гиперандрогения – заболевание, которое характеризуется повышенным уровнем выработки в организме женщины мужских гормонов. Одним из основных признаков данного заболевания является появление сбоев в месячном цикле.
- Генитальный инфантилизм – представляет собой недоразвитость половых органов. То есть, при данном отклонении матка может болеть в результате незначительного повышения ее тонуса.
- Бесплодие гормонального характера (вследствие приема гормональных препаратов).
- Структурные изменения стенок матки.
Подведение итогов
Женское здоровье ввиду своих физиологических особенностей постоянно подвержено риску возникновения заболеваний. Болезненные ощущения у представительниц прекрасного пола являются достаточно специфическим симптомом, который может быть как нормой в определенные периоды цикла, так и вестником возникновения заболеваний, когда болит низ живота в области матки. Как бы там ни было, посещения врача-гинеколога должны быть систематическими, чтобы предупредить возможность развития серьезных болезней, которые могут повлечь за собой самые страшные последствия.
Как известно, основное предназначение женщины – стать матерью. Именно поэтому главной задачей женщины является следить и отвечать за свое женское здоровье, дабы не потерять возможность ощутить все радости материнства.
Источник

