Может ли из за воспаления по женски задержка месячных

Регулярный цикл со стабильной продолжительностью менструального кровотечения является косвенным признаком хорошего женского здоровья. В течение года у представительницы слабого пола может возникать единичная задержка месячных, что не будет являться отклонением. Если же сбои в цикле происходят регулярно, это наталкивает на мысль о возможном заболевании. Установить правильно причину, вызвавшую недомогание, можно с помощью современных диагностических манипуляций.
Что считать задержкой
Классический менструальный цикл имеет продолжительность от 21 до 35 суток, а регулярное кровотечение длится 3-7 дней. Хорошо, если менструации приходят вовремя, не заставая свою обладательницу врасплох. Однако каждой женщине приходилось сталкиваться с тем, что возникает задержка месячных, причины которой точно не известны. Для правильной оценки собственного состояния необходимо понимать, сколько дней не должно быть менструации, чтобы говорить о задержке.
 Когда 1 день задержка, говорить об отклонении от нормы еще рано. Возможно, действительно, произошел какой-то сбой в работе организма, но врачи не считают это состояние поводом для беспокойства. Допускается варьирование срока прихода менструации на 5 дней в ту или другую сторону. Если задержка 10 дней, то тут уже стоит начать беспокоиться. Обследование поможет определить причины отсутствия очередного кровотечения.
Когда 1 день задержка, говорить об отклонении от нормы еще рано. Возможно, действительно, произошел какой-то сбой в работе организма, но врачи не считают это состояние поводом для беспокойства. Допускается варьирование срока прихода менструации на 5 дней в ту или другую сторону. Если задержка 10 дней, то тут уже стоит начать беспокоиться. Обследование поможет определить причины отсутствия очередного кровотечения.
Если цикл стабильный и укладывается в диапазон 21-35 суток, то гинекологи говорят о регулярных месячных. Когда у женщины срок от одного кровотечения до другого составляет 21 день, а в следующем месяце проходит 3о или 35, и так повторяется постоянно – это является поводом для беспокойства. Продолжительность менструального цикла более 40 дней – тоже отклонение от нормы, требующее коррекции.
Способов определить задержку сейчас много. Для всех основой является календарный подсчет. Женщина может отмечать нужные дни на карманном календаре или вести статистику в электронном виде.

Современные телефоны позволяют устанавливать приложения, которые напомнят об очередной менструации, что очень удобно. Ведение статистики позволяет заподозрить сбой даже в том случае, если всего 2 дня задержка. Возможно, отправляться к доктору еще не время, но в такой ситуации можно задуматься о новом положении – беременности.
Я беременна?
 Из-за чего может быть задержка, так это из-за беременности. Именно об этом сразу думают представительницы слабого пола, их партнеры и медики. В течение всего цикла происходит смена гормонального фона. Секреция нужных веществ позволяет расти доминантному фолликулу, которой разрывается примерно в середине менструального цикла, если его продолжительность укладывается в диапазон 26-28 дней. Впоследствии активно вырабатывается прогестерон, подготавливающий полость матки к имплантации и поддерживающий новое состояние в течение первых трех месяцев беременности.
Из-за чего может быть задержка, так это из-за беременности. Именно об этом сразу думают представительницы слабого пола, их партнеры и медики. В течение всего цикла происходит смена гормонального фона. Секреция нужных веществ позволяет расти доминантному фолликулу, которой разрывается примерно в середине менструального цикла, если его продолжительность укладывается в диапазон 26-28 дней. Впоследствии активно вырабатывается прогестерон, подготавливающий полость матки к имплантации и поддерживающий новое состояние в течение первых трех месяцев беременности.
Нужный уровень прогестерона не позволяет наступить очередной менструации, иначе беременность прервется. Поэтому после оплодотворения женщина всегда обнаруживает, что у нее задержка и болит грудь.
Даже при использовании контрацептивов есть минимальный шанс на зачатие. Ни один из способов предохранения от нежелательной беременности не позволяет исключить его полностью. Женщина, живущая половой жизнью, всегда рискует забеременеть. Поэтому отсутствие менструации (задержка 5 дней и более) является поводом для проведения домашнего теста на беременность.
Внематочная беременность тоже сопровождается задержкой менструации, однако в этом состоянии по прошествии 1-2 недель появляются мажущие выделения и боли в животе. Если женщина столкнулась с такими симптомами, то ей необходима экстренная медицинская помощь. Бездействие и домашнее лечение может завершиться внутренним кровотечением и летальным исходом.
Нарушение цикла: сбой или болезнь?
Быть абсолютно уверенной в отсутствии беременности и искать другие причины задержки месячных можно в том случае, если половые контакты исключены полностью. Сбой менструального цикла имеет физиологическое и патологическое происхождение. О первом можно заподозрить самостоятельно, но подтвердить это должен все-таки гинеколог. Патологию и различные заболевания половой сферы обычно не удается выявить самой, поэтому требуется обследование.
Физиологические причины
Физиологические причины отсутствия очередного кровотечения появляются при влиянии внешних и внутренних факторов. Самым распространенным признается эмоциональный. Из-за стресса, нервного напряжения может легко возникнуть задержка месячных 7 дней или меньше. К другим провокаторам сбоя можно отнести:
- нагрузки (умственные, физические);
- смена климатических условий (переезд, смена места жительства, путешествие);
- диеты (неправильное питание, строгое ограничение себя в пище и воде, пост);
- лечение медикаментами (например, антибиотиками или ГКС);
- неправильное использование оральных контрацептивов или их резкая отмена.
В норме до 12 дней задержка (или даже больше) бывает у молодых девушек в пубертатном периоде. Становление менструального цикла происходит в течение одного года. Если по прошествии 12 месяцев кровотечения не приняли определенную регулярность, то необходимо обследоваться.
Также к физиологическим причинам отсутствия месячных относится климакс. Он наступает у женщин в 45-55 лет. В более молодом возрасте преждевременная менопауза бывает при истощении яичников или после их резекции.
К физиологическим причинам сбоя менструального цикла можно отнести некоторые патологии: ОРВИ, сахарный диабет, гастрит или язва, болезни щитовидной железы.
Патологические причины
Гинекологические заболевания, гормональные нарушения, инфекционные процессы – вот почему задержка месячных, если не беременна. Определить эти состояния без врачебной помощи невозможно. Женщина способна лишь подозревать о них. К гормональным причинам сбоя менструального цикла относятся:
- гипотиреоз – нарушение выработки гормонов щитовидной железы, которое влечет за собой недостаточное выделение ФСГ и ЛГ;
- гиперпролактинемия – нарушение в работе гипофиза, которое провоцирует эстрогенную недостаточность;
- аденома (гипофиза или надпочечников) – вызывает сбои в продуцировании всех гормонов;
- дисфункция яичников – патологические процессы в железах репродукции, вызванные воспалениями, неправильным использованием контрацептивов (оральных или внутриматочных) или другими факторами.
Первопричиной того, что у женщины обнаруживается задержка 9 дней или больше, может стать воспаление. Это состояние влияет на работу всей репродуктивной системы. Чем дольше оно присутствует в организме, тем тяжелее будет восстановить естественную детородную функцию. После проведенного обследования по поводу воспалительного процесса можно обнаружить одно или несколько состояний:
- сальпингоофорит – инфицирование матки с придатками, зачастую становится причиной дисфункции половых желез;
- эндометрит – воспалительный процесс в слизистой детородного органа, при котором менструация может возникать всего 4 раза в год;
- цервицит – процесс воспаления, затрагивающий шейку матки, со временем поражает остальные органы малого таза;
- гиперплазия – патологическое разрастание эндометрия, утолщение, при котором долгие задержки завершаются массивным кровотечением;
- миома – опухоль в полости матки, которая вызывает долгие задержки;
- эндометриоз – распространение тканей эндометрия на органы малого таза, сопровождается долгими циклами по 50-70 дней;
- гипоплазия – недоразвитость слизистого слоя матки, проявляется задержкой месячных и коричневыми выделениями.
Обследования при задержке
Если обнаружилась задержка месячных, то почему она случилась, можно узнать после врачебного осмотра и обследования. Первое, что нужно сделать – обратиться к гинекологу. С целью исключения беременности и для оценки состояния органов малого таза специалист назначает ультразвуковое исследование. Женщина может сэкономить время, выполнив его перед посещением врача. Тогда доктор уже будет иметь более четкую картину состояния здоровья. По результатам УЗИ можно выявить такие проблемы, как миома, полипы, кисты яичников, воспалительный процесс, внематочная беременность или эндометриоз. При необходимости рекомендуется томография (компьютерная или магнитная). Исследование позволит дифференцировать имеющиеся новообразования.
Комментирует акушер-гинеколог, врач вышей категории, кандидат медицинских наук, директор семейной клиники «Репромед» Елена Канаева:
— Продолжительность нормального менструального цикла может колебаться в пределах 21-35 дней. При физиологическом течении цикла (если нет проблем с гормональным фоном) длительность его, как правило, существенно не меняется, в среднем составляя 28-30 дней. Колебания +- 5-7 дней могут не вызывать необходимости волноваться. При более существенных отклонениях, особенно если они становятся системой, необходимо обратиться к врачу. Лучше всего иметь при себе календарь менструального цикла. Также сейчас есть приложения для телефонов, которые сами показывают ожидаемые сроки месячных. Как правило, выполняется УЗИ малого таза и проводится оценка гормонального фона. Далее объем обследования будет зависеть от того, планируется беременность или нет.
При подозрении на беременность можно сдать ХГЧ. Результат будет достоверным, даже если всего 3 дня задержка у пациентки. Анализ на определение хорионического гонадотропина может показать беременность уже за несколько дней до предполагаемых месячных.
Частые периодические задержки и нерегулярные циклы наталкивают на мысль о том, что есть проблемы с овуляцией. В таких случаях женщине рекомендуют отслеживать выход яйцеклетки из фолликула. Доступным и популярным способом для этого становится измерение базальной температуры. Также можно проводить домашние тесты на овуляцию и делать фолликулометрию.
При отсутствии явных проблем осуществляется детальное обследование. В него входят: анализы крови на гормоны (ФСГ, ЛГ, прогестерон, АМГ), мазки на ИППП, а также диагностика гипофиза.
Надо ли вызывать месячные
Максимальная задержка месячных (10,20 дней и больше) должна насторожить. Ведь это может быть признаком начинающейся аменорее (отсутствия месячных). Так бывает при полном истощении яичников, преждевременном или своевременном наступлении климакса. Если у женщины 4 дня задержка месячных, повторяющаяся не более двух раз в год, то ничего с этим состоянием делать не нужно. При длительном и частом отсутствии кровотечений пациентки задаются вопросом: как при задержке вызвать месячные?
Для того, чтобы урегулировать цикл и наладить частоту естественных кровотечений, необходимо устранить проблему, вызвавшую это состояние. Для экстренной помощи гинекологи назначают пациенткам препараты на основе прогестерона, но не в тех случаях, когда всего 6 дней задержка менструации.
Врачи настоятельно не рекомендуют использовать народные рецепты и проверенные подружками способы, чтобы вызывать месячные. Это может быть не только не полезно для организма, но и очень опасно. К тому же начавшееся очередное кровотечение не является гарантией того, что ситуация не повторится.
Сама по себе задержка 8 дней или большее время совершенно не опасна для женского организма. Большую угрозу для здоровья пациентки представляют причины, спровоцировавшие сбой. Поэтому при такой симптоматике необходимо обследоваться в ближайшее время. Если женщина планирует беременность и у нее задержка, а также присутствует легкое недомогание, тошнота, сонливость, то, вероятно, она скоро станет мамой. Для подтверждения или опровержения нового положения необходимо провести домашний тест на беременность или сдать лабораторный анализ на ХГЧ.
Источник
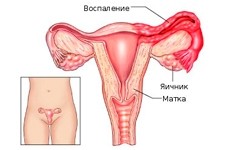
В гинекологии воспаление яичников имеет огромную опасность. Так как для женского репродуктивного здоровья такой недуг может закончиться достаточно плачевно. Как говорит статистика, то около 20 процентов столкнувшихся с воспалением женских яичников не могли впоследствии забеременеть или в этом плане испытывали немалые трудности. По этой причине при любом подозрении на воспалительный процесс обязательно надо срочно отправиться на консультацию к гинекологу. Так как будут ли от воспаления яичников последствия, будет напрямую зависеть от своевременности лечения. Поэтому не стоит запускать свою болезнь.
Что представляет собой в гинекологии воспаление яичников?
Оофорит или воспаление яичников является воспалительным процессом, который затрагивает парные половые железы женщины. Часто это состояние сопровождается одновременным сальпингитом — воспалением яичников и труб.
При этом воспалиться может как только один из яичников (в случае одностороннего воспаления), так и оба. В таком случае у женщины диагностируется двухстороннее воспаление яичников.
Причины болезни
Причины воспаления яичников у женщин бывают различны. Так, это может быть возбудитель трихомониаза, хламидиоза, гонореи, микоплазмоза, а иногда и туберкулеза. Кроме того, часто оно может быть спровоцировано условно-патогенной микрофлорой (стафилококки, стрептококки, кандиды, кишечная палочка и другие).
Однако вызвать воспаление матки и яичников или его обострение могут не только бактерии, но также и роды, переохлаждение, использование внутриматочной спирали, прерывание беременности хирургическим путем, непрофессиональные хирургические или диагностические манипуляции в области половых органах женщины.
Зачастую воспаление яичников выступает не первопричиной, а скорее, следствием распространения инфекций, которые уже имеются в организме в фаллопиевых трубах, цервикальном канале или матке. Реже возбудители совершают проникновение в половые железы через кровь и лимфу (например, при туберкулезе, аппендиците, ангине, а в некоторых случаях даже при наличии незалеченного кариеса).
При одностороннем и двухстороннем воспалении яичников инфекционный процесс распространяется постепенно из области матки к маточным трубам. В результате чего маточная труба уплотняется, удлиняется, выделяет гной и образует спайки. Если на данном этапе болезнь не вылечить вовремя, то дальше в воспалительный процесс вовлекаются яичники. В итоге происходит спаивание яичника и маточной трубы. Случается, что при воспалительном процессе патологические изменения распространяются и на окружающую брюшину. У воспаления яичников последствия в данном случае могут быть весьма плачевны вплоть до бесплодия. Поэтому своевременное лечение чрезвычайно важно для сохранения женского здоровья.
Симптоматика и основные признаки воспаления яичников у женщин
Нужно сразу разграничить типы воспаления яичников. Такой недуг, как оофорит может развиваться в хронической, острой или подострой форме. При этом у каждой из них имеются свои особенности протекания.
Острое воспаление
Симптомы и признаки воспаления придатков и яичников таковы:
- Частое мочеиспускание, которое сопровождают боли и сильные рези;
- непрекращающиеся одно- или двухсторонние болевые ощущения внизу живота, отдающие в поясницу или крестец;
- резкое увеличение температуры тела (вплоть до 39 градусов), общее недомогание и лихорадка;
- обильные или не очень кровотечения между месячными;
- резкая сильная боль при половом контакте;
- иногда обильные гнойные или серозные выделения при воспалении яичников.
При этом яичники в значительной степени увеличены и в ходе осмотра болезненны. Если женщине поставлен диагноз в ее гинекологии «воспаление яичников острое», ей необходимо срочная госпитализация в стационар с прохождением курса интенсивного лечения.
Подострое воспаление
Такая форма диагностируется достаточно редко, зачастую она отмечается при туберкулезной или микозной инфекции.
Хроническое воспаление женских яичников
В случае несвоевременно начатого, неправильного лечении острой формы воспаления или его незавершенности острое воспаление получает затяжной хронический характер, который периодически обостряется.
В периоды обострения одностороннего и двухстороннего воспаления яичников у больных отмечаются:
- тупые, ноющие болевые ощущения в паху, в нижней части живота и в области влагалища. Причем боли усиливаются перед началом месячных, на фоне простудного заболевания или в случае переохлаждения;
- нарушение интимной функции (понижение либидо, наличие болевых ощущения во время секса);
- ненаступление беременности даже при ведении регулярной половой жизни;
- скудные, но непрекращающиеся выделения (бели);
- нарушение в менструальном цикле (при воспалении яичников задержка месячных – один из основных симптомов) и работе яичников.
В ходе гинекологического осмотра у женщины яичники немного увеличены, во время пальпации чувствительны. Помимо того, зачастую хроническое воспаление женских яичников сказывается также на нервно-психическом состоянии пациентки: проявляется бессонница, раздражительность, понижается работоспособность и достаточно быстро наступает утомляемость.
Диагностирование воспаления яичников
Симптоматика оофорита является достаточно размытой, а в острой форме сходна с прочими недугами: эндометриозом, аппендицитом, перитонитом, кистой яичника и другими. Поэтому обычно диагностика затруднена.
Чтобы достоверно поставить диагноз и понять, что делать при воспалении яичников, женщине следует обратиться к доктору, который выявит болезнь на основании таких факторов:
- изучение данных анамнеза (наличие ранее перенесенных воспалений, аборты, ИППП, осложнения во время родов и другие) и симптомов настоящего недуга (локализация и характер болей, обильность и наличие выделений, общее самочувствие пациентки);
- результаты лабораторных исследований (высокий уровень лейкоцитов в мазке и анализе мочи и крови);
- ультразвуковое исследование органов малого таза женщины;
- обследование у гинеколога (болезненность и увеличение яичников, нарушения подвижности придатков матки);
- проводится ПЦР-диагностика, бактериологическое обследование, ИФА, РИФ (помогают определить возбудителя воспаления, а также наличие скрытой инфекции). В случае наличия подозрения на подострое воспаление производятся дополнительная диагностика;
- гистеросальпингоскопия (демонстрирует наличие анатомически грубых изменений в области маточных труб, которые возникают при хроническом воспалении у женщины);
- лапароскопия является одним из самых информативных методик диагностики (позволяет осмотреть именно фаллопиевы трубы, матку, а также яичники для постановки точного диагноза). В случае хронического оофорита лапароскопия способна выявить инфицированность маточных труб, наличие нарушения в их нормальной проходимости, спаек и прочих образований (пиовар, пиосальпинкс), спаечный процесс в области малого таза.
Как вылечить воспаление яичников?
Выбор методики лечения будет напрямую зависеть от стадии болезни, причин, которые ее вызвали, и характера симптоматики.
Острое воспаление лечится исключительно в условиях стационара с тщательным соблюдением постельного режима женщины. Ни о каком спринцевании при воспалении яичников в острой форме и речи идти не может. В первые сутки лечения применяются антибиотики, обезболивающие лекарства, сульфаниламиды, а также общеукрепляющие препараты.
В случае подострой стадии к названной терапии с осторожностью добавляют некоторые физиотерапевтические манипуляции. В случае хронического воспаления яичников применяются различные виды физио- и бальнеотерапии.
Многих женщин интересует вопрос, при воспалении яичников можно ли греть живот. Тут все зависит от формы болезни и причин ее появления. Так что ответ на этот вопрос может дать лишь лучащий врач.
Стоит заметить, что хроническая форма оофорита лечится намного сложнее и дольше и нередко выступает причиной появления воспаления яичников последствий. Такие осложнения часто требуют хирургического вмешательства.
Антибиотики при воспалении яичников
Основной метод лечения заключается именно в назначении антибиотиков. Выбор конкретного препарата определяется врачом по свойствам имеющегося возбудителя, а также его чувствительностью к выбранному лекарству.
Чрезвычайно важно, чтобы дозировка антимикробных препаратов в полной степени обеспечивала их наибольшую концентрацию в воспалительном очаге. К примеру, для лечения воспаления используют антибиотики с более продолжительным периодом полураспада, а в случае тяжелого течения используются разнообразные сочетания препаратов.
При воспалении придатков, причина которого заключается в микробах (стафилококк, стрептококк, энтеробактерии), курс лечения начинается с назначения пенициллина с параллельнымприемом аминогликозидов.
В случае наличия подозрения на анаэробную флору, назначается метронидазол, в особо тяжелых случаях его применяют внутривенно, в простых — пероральный прием. Показано также использование ряда антигистаминных лекарств (димедрол, супрастин и другие) в целях исключения интоксикации организма женщины.
Свечи от воспаления яичников
Лечение свечами проводится зачастую в противовоспалительных целях, его назначают в дополнение к основной терапии. Для этого используют свечи, содержащие прополис, экстракт грецкого ореха или кору дуба. Однако нужно понимать, что только свечами вылечиться от воспаления яичников просто невозможно. Если у женщины хроническое воспаление, тогда рекомендуем проводить курс лечения свечами в профилактических целях, в особенности при наличии склонности к молочнице.
Надо понимать, что как вылечить воспаление яичников должен назначать только врач. Самолечение может иметь плачевные последствия.
Источник

