Молоко при воспалении пищевода
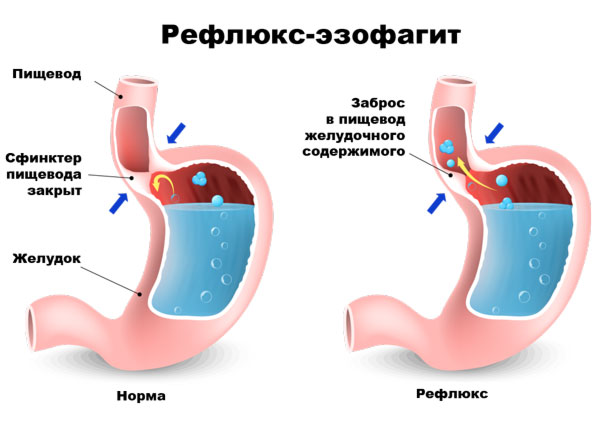
При гастроэзофагеальной рефлюксной болезни содержимое желудка поднимается в пищевод, поскольку сфинктер, который должен препятствовать этому, расслаблен и не в состоянии выполнить свою функцию. Рефлюкс возникает в результате повышения внутрибрюшного давления, что может быть обусловлено ожирением, беременностью, запором, повышенным газообразованием, заболеванием желудка или двенадцатиперстной кишки, возрастными изменениями.
Основной симптом болезни это сильная изжога. Осложнением патологии считается рефлюкс-эзофагит. Он развивается примерно у трети больных ГЭРБ и характеризуется изжогой, регургитацией (желудочный сок поднимается к глотке), затрудненным глотанием, отрыжкой жидкостью (специфическое проявление). Также больные говорят об изменении голоса, возникновении кашля, частой икоте, отрыжке воздухом, срыгивании пищей, тошноте после еды.
Нередко при патологии возникает боль в груди по ходу движения пищевого комка, поскольку в пищеводе формируются доброкачественные стриктуры, которые приводят к сужению просвета. Если просвет пищевода менее 13 мм, то трудности возникают при проглатывании только твердой пищи, если ширина трубки меньше, то больному трудно проглатывать жидкость и даже слюну.
Течение заболевания проходит 4 стадии. При 0 степени макроскопические изменения на слизистой пищевода отсутствуют, обнаруживается патология только после гистологического исследования. При 1 степени заметен один или несколько воспалительных очагов, гиперемия слизистой или экссудат. На 2-3 стадии болезни эрозии сливаются и становятся круговыми, а на 4 стадии видны уже хронические повреждения слизистой пищевода.
Для остановки прогрессирования патологии показана диета и изменение образа жизни.
Общие рекомендации
Диета при эзофагите помогает снизить частоту рефлюкса, чем способствует устранению воспалительного процесса и заживлению эрозий. Поскольку человек испытывает неприятные ощущения во время еды и тошноту после, то часто нарушается режим и объем питания, появляется запор, лечебная диета должна учитывать и эти факторы.
Диета предполагает соблюдение следующих правил:
- отказ от жирной и жареной пищи;
- необходимо питаться часто, но небольшими порциями;
- не есть перед сном;
- обеспечить химическое и механическое щажение пищеварительной системы;
- не употреблять алкоголь;
- убрать из рациона все продукты, провоцирующие повышенное газообразование;
- пить не более 1 литра жидкости в день.
Питание в период обострения
В период обострения заболевания диета должна быть максимально щадящей, поэтому показан лечебный стол №1А. Список разрешенных продуктов не отличается разнообразием, поэтому диету нельзя назвать физиологически полноценной, а значит, придерживаться ее длительное время не следует. Максимально диета №1А должна соблюдаться 10 дней.

При обострении рефлюкс-эзофагита основа рациона слизистые или протертые супы и жидкие кашки, а мясные блюда можно есть не более одного раза в день
В острый период патологического процесса больной может включать в меню:
- блюда из диетического мяса (курица, говядина, кролик, индейка). Это может быть суфле, пюре. Причем мясо должно быть дважды перекручено на мясорубке или взбито блендером;
- нежирную рыбу (треска, хек, щука, минтай). Она также должна быть хорошо измельчена;
- слизистые супы из овсяной, манной или рисовой крупы. Крупа варится в воде до тех пор, пока полностью не разварится. Вместо крупы, может использоваться мука для детского питания. В суп не добавляется бульон или овощи. Заправляется он молочно-яичной смесью (в крупяной отвар добавляется хорошо размешенное кипяченое молоко с сырым яйцом), также можно добавить немного сливочного масла;
- каши из перемолотой в муку крупы. Можно взять гречку, овсянку или рис и перемолоть ее на кофемолке или купить готовую муку. Каша должна быть жидкой, в нее можно добавлять молоко;
- пастеризованное молоко с низкой жирностью, творог, нежирные сливки;
- паровой омлет или яйца с мягким желтком;
- кисели, ягодные желе, сахар, мед;
- слабый чай с молоком, отвар из шиповника или пшеничных отрубей.
После того как воспалительный процесс несколько утихнет, больной может переходить на диету №1Б. Она не такая строгая и ее можно придерживаться до 14 дней. Рацион расширяется за счет молочных белков, поскольку они считаются легкоусвояемыми. В составе супа уже могут быть овощи (картофель, свекла, морковь), но они должны быть хорошо разваренными и протертыми.
Мясо разрешается уже не взбивать, хотя его еще нельзя есть куском. Из него готовят котлеты, фрикадельки, тефтели, кнели. Овощи и фрукты можно употреблять в виде гомогенизированного пюре (можно покупать детское баночное). Также можно кушать овощное пюре из картофеля, моркови, кабачка, свеклы. В день можно съесть до 3-х яиц.
Диета в период ремиссии
После того как состояние нормализуется и клинические симптомы рефлюкс-эзофагита пройдут, можно питаться в пределах диетического стола №1. Эта диета физиологически полноценная и является умеренно щадящей, ее можно придерживаться длительное время.
Согласно ей в рационе должно быть снижено количество животных жиров, поскольку они снижают тонус пищеводного сфинктера, а это значит, что из меню исключаются жирное молоко и сливки, сливочное масло, жирное мясо и рыба, кондитерские изделия. Не рекомендуются при воспалении дистального отдела пищевода жевательные резинки и конфеты для рассасывания.
Также убираются все продукты, которые способны усилить секрецию желудочного сока или способствуют повышенному газообразованию. В рационе должно быть больше белка, так как он повышает тонус сфинктера. Основную часть дневного рациона нужно съедать в первой половине дня, чтобы не наедаться на ночь, а вечером лучше употреблять легкоусвояемые продукты, например, овощные блюда, кисломолочные напитки, омлеты, каши.
Лечебная диета №1 разрешает употреблять:
- подсушенный пшеничный хлеб или сухари (максимум 0,2 кг в день);
- протертые овощные супы;
- нежирное мясо (говядину, баранину, курицу, индейку, кролик). Его можно есть в запеченном виде при условии, что отсутствует грубая корочка (нужно запекать в фольге);
- рыбу. Она может готовиться куском или рубленной;
- каши. Наиболее щадящие манная, овсяная, гречневая и рисовая. Кашу варят на воде или на молоке, но они по-прежнему должны быть хорошо разваренными и жидкими;
- молоко до 3,2% жирности и сливки до 10% жирности, кефир, творог 5% жирности (его нужно есть свежим, можно разбавить молоком для более жидкой консистенции);
- сливочное масло и подсолнечное масло (можно добавлять только в готовые блюда);
- отварные овощи (картофель, тыква, кабачок, свекла, морковь, цветная капуста);
- сладкое фруктовое пюре;
- желе, мармелад, зефир;
- паровой омлет, отваренные яйца с жидким желтком;
- компоты, кисели, чай с молоком, сладкие фруктовые соки, травяные отвары (мята под запретом), отвар шиповника, минеральную негазированную воду.

Расслабляет нижний пищеводный сфинктер шоколад, перечная мята, томаты и продукты из него, апельсиновый и ананасовый сок, поэтому от них нужно навсегда отказаться
Запрещенные продукты
Диета при эзофагите пищевода требует полностью исключить или ограничить употребление следующих продуктов и блюд:
- квашеную капусту, маринованные овощи, грибы в любом виде;
- жирное и грубое мясо (с хрящами, прожилками);
- консервы, копченую колбасу, тушеное мясо;
- любую копченую, вяленую рыбу;
- наваристые мясные и рыбные бульоны;
- блюда, заправленные соусами (майонезом, горчицей, томатной пастой, заправки с уксусом или лимонным соком и др);
- макаронные изделия;
- пшенную, перловую, кукурузную и ячневую крупу;
- помидоры, лук, чеснок, редька, редис, огурцы, щавель (поскольку они содержат экстрактивные вещества, затрудняющие пищеварение);
- бобовые, черный хлеб, цельное молоко, белокочанную капусту (так как способствуют вздутию живота);
- кислые фрукты и ягоды (виноград, крыжовник, смородина), орехи и арахис, финики;
- сырые овощи в период обострения;
- кислый кефир и творог, сыр с плесенью или фета,
- кислые соки (смородиновый, цитрусовый, гранатовый), газированные напитки, алкоголь, крепкий кофе или чай, какао;
- шоколад, халву.

Питание в зависимости от формы заболевания
Питание при катаральном эзофагите (когда воспаление затрагивает только поверхностный слой слизистой ткани пищевода) может быть не таким строгим, но в любом случае, если есть болезненность в груди при прохождении пищевого комка, то всю пищу нужно протирать, чтобы свести к минимуму механическое воздействие на ткани пищеводной трубки.
Изжогу может устранить молоко. Поскольку оно щелочное, то способно деактивировать кислую среду желудка. Кроме того, это белковый продукт, содержащий большое количество антацидов, которые нейтрализуют соляную кислоту. Молоко обладает обволакивающим действием и способно «успокоить» стенки желудка и пищевода. Именно поэтому при эзофагите рекомендуется употреблять молочные каши дважды в день и на ночь выпивать стакан молока.
При ГЭРБ питание должно быть диетическим постоянно, только так удастся избежать возникновения язв и стриктур пищевода. Если развился эрозивный эзофагит, то обострение патологии может случаться каждый раз после употребления жирной, жареной, острой пищи или алкоголя. Диетическое питание не только предотвращает возникновение рецидива, но и помогает избавиться от изжоги, отрыжки, боли в области пищевода и тяжести в животе.

Если есть непереносимость молока, то его можно заменить йогуртом без фруктовых добавок или некислым творогом
При эзофагите соблюдение диеты часто является единственным предписанием врача, поскольку существует только симптоматическое лечение заболевания, направленное на устранение конкретного симптома. Антациды, ингибиторы протонной помпы, Н2-блокаторы и прокинетики назначаются на непродолжительное время. После медикаментозной терапии у 80% больных наблюдается рецидив в течение полугода.
Составить правильный рацион поможет диетолог. Врач учтет возраст и физическую нагрузку больного, клинику патологии, сопутствующие болезни, вкусовые предпочтения. С помощью специалиста можно не только составить меню на неделю, но и подобрать альтернативу надоевшим блюдам при сохранении суточной нормы нутриентов.
Источник
Эзофагитом называют воспаление слизистой пищевода, которое вызывается недостаточностью кардиального сфинктера (клапана). Он перекрывает проход между желудком и пищеводом и открывается лишь во время приема пищи или жидкости. При эзофагите содержимое желудка вместе с соляной кислотой попадает в пищевод, что вызывает раздражение и воспаление слизистой.
Основные правила диеты
Диета при эзофагите является физиологически полноценной, она должна включать в себя необходимое количество белков жиров и углеводов, а также быть сбалансированной с точки зрения содержания витаминов и микроэлементов.
Основной задачей лечебного питания при данном заболевании является механическое и химическое щажение слизистой желудка и пищевода, поэтому диета исключает продукты, которые повышают выработку желудочного сока (соляной кислоты) и раздражают слизистые пищевода и желудка.
В соответствии с классификацией лечебных столов по Певзнеру диета при эзофагите — это стол №1.
Суточное количество питательных веществ составляет:
- белки – 85-90г, из них 40-45г белков животного происхождения;
- жиры — 70-80г, из них 25-30г растительных жиров;
- углеводы – 300-350г, из них простые сахара — до 50-60г.
Энергетическая ценность лечебного стола составляет 2170-2480 килокалорий в сутки.
Основные принципы диеты при эзофагите:
- Режим питания.
Питание должно быть дробным: прием пищи рекомендован каждые 3-4 часа, то есть 5-6 раз в день. Частая еда небольшими порциями не позволяет желудку вырабатывать соляную кислоту в большом количестве, а также препятствует излишнему растяжению желудка и забросу его содержимого в пищевод. Последний прием пищи должен быть не позднее, чем за два часа до сна. Кроме того, нельзя принимать горизонтальное положение после еды и днем или заниматься деятельностью, которая требует наклонов: так соляная кислота вместе с пищей легко попадает в пищевод. - Температурный режим.
Помимо химического и механического щажения диета предусматривает и обеспечение термического покоя ЖКТ. Оптимальный температурный режим еды должен соответствовать 15-60°C. Пища в теплом виде не раздражает воспаленную слизистую пищевода и не усугубляет заболевание в отличие от излишне горячих или холодных блюд, которые стимулируют выброс соляной кислоты. - Правила приема пищи.
Есть следует не спеша, тщательно пережевывая еду до состояния кашицы, тем самым облегчая работу пищеварительного тракта в целом и желудка в частности. Крупные куски дольше перевариваются и задерживаются в желудке на более длительное время, что подстегивает его продуцировать желудочный сок. Торопливо проглоченная пища и разговоры во время еды способствуют заглатыванию воздуха (аэрофагии), что впоследствии вызывает отрыжку и изжогу. Перед каждым приемом пищи рекомендуется выпить ? стакана картофельного сока или сжевать пару ломтиков сырого картофеля, это снизит концентрацию кислоты в желудке. - Алкоголь.
При эзофагите, тем более остром, следует отказаться или хотя бы ограничить прием алкоголя. Спиртные напитки ни в коем случае нельзя употреблять натощак, так как они стимулируют выработку соляной кислоты, а это, в свою очередь, приводит к забросу ее в пищевод. Кроме того, этиловый спирт раздражает поврежденную слизистую пищевода. - Соль и жидкость.
Лечебный стол при воспалении пищевода подразумевает некоторое ограничение поваренной соли: около 8-10г. Излишек соли разъедает поврежденную слизистую пищевода, а также усиливает синтез соляной кислоты. Потребление жидкости ограничивают до 1,5 литров в день, причем не рекомендуется пить сразу после еды, чтобы не переполнять желудок. - Кулинарная обработка.
Блюда должны подаваться в отварном виде, приготовленными на пару, запеченными или тушеными. Жарка исключается, так как корочка, которая образуется при жарении, раздражает и травмирует слизистую пищевода, а сами продукты надолго задерживаются в желудке. Пища должна быть протертой, разваренной или мелко порубленной.
Запрещенные продукты
В список запрещенных продуктов входят те, которые провоцируют отрыжку и изжогу, а также усиливают секрецию желудочного сока, то есть действуют раздражающе (острые, кислые, холодные и горячие блюда).
Следует отказаться от приема экстрактивных веществ и эфирных масел: они стимулируют образование соляной кислоты.
Не стоит также употреблять богатые жирами продукты, так как жиры надолго задерживаются в желудке, усиливают выделение желудочного и поджелудочного соков.
Рекомендуется воздержаться и от усиливающей газообразование пищи.
Список запрещенных продуктов:
- свежий пшеничный и ржаной хлеб, сдоба, жареные пирожки, пончики, блины, оладьи, выпечка из сдобного теста;
- наваристые бульоны из мяса, рыбы, птицы, окрошка, борщи, крепкие овощные бульоны;
- жирное мясо, жилистое мясо (утка, гусь, свинина);
- жирная, соленая или маринованная рыба;
- консервы мясные и рыбные;
- сало, острые колбасы, копчености;
- фаст-фуд, полуфабрикаты;
- кислые фрукты и ягоды (цитрусовые, смородина, зеленые яблоки);
- овощи, содержащие грубую клетчатку (капуста белокочанная, квашеная капуста, редька, редиска, болгарский перец, баклажаны, репа);
- лук, чеснок, щавель, шпинат, все виды бобовых;
- мороженое, шоколад;
- пряности (горький и душистый перец, кориандр, хмели-сунели, лавровый лист и петрушка/укроп с осторожностью, горчица, хрен);
- молочные продукты с высокой жирностью, кислый кефир;
- яйца жареные или вкрутую;
- острые и жирные сорта сыров;
- квас, крепкий чай и кофе, газированные, особенно сладкие напитки;
- крупа пшенная, перловая, кукурузная, ячневая;
- крупные макаронные изделия
Что можно при эзофагите
Блюда, которые разрешаются в питании при эзофагите, не должны задерживаться долго в кишечнике: важно, чтобы они были легкоусвояемыми и не раздражали слизистую пищевода и желудка.
Кроме того, необходимо, чтобы продукты оказывали «мягкое» действие на желудок, обладали обволакивающими и антацидными (противоизжоговыми) свойствами. В рационе при эзофагите должно содержаться большое количество витаминов и микроэлементов.
Список разрешенных продуктов:
- подсушенный или вчерашний белый и серый хлеб, сухой бисквит, сухое печенье;
- вегетарианские супы из протертых овощей, мелких сортов макаронных изделий, разваренных круп;
- вермишель;
- каши разваренные и протертые (гречневая, рисовая, манная, овсяная) на воде или на молоке с водой 50/50;
- картофель, кабачки, огурцы, цветная капуста, свекла и морковь тертые, зеленый горошек нечасто и в небольших количествах;
- яйца всмятку, белковые омлеты на пару;
- молоко и кисломолочные продукты пониженной жирности, протертый творог, некислая сметана;
- неострые и несоленые сыры;
- нежирные сорта мяса и птицы в отварном виде, рубленое мясо и блюда из него на пару (фрикадельки, котлеты, суфле, биточки);
- некоторые субпродукты в отварном виде (язык, печень);
- слабосоленая икра, колбаса вареная без жира (диетическая, молочная, докторская);
- соусы молочные, сливочные, фруктовые, бешамель без обжаривания муки;
- ванилин, корица, огородная зелень в небольшом количестве;
- мармелад, зефир, пастила, мед, безе;
- сливочное масло, топленое масло, рафинированное растительное масло;
- некрепкий чай, кофе с молоком, отвар из шиповника, соки и компоты из сладких фруктов и ягод;
- бананы, груши, дыни, абрикосы и другие сладкие фрукты, а также кисели, желе и муссы из них;
- нежирные сорта речной рыбы в рубленом или отварном виде.
Необходимость соблюдения диеты
Лечебное питание при эзофагите поможет купировать неприятные ощущения и избавиться от дискомфорта (отрыжка, изжога, боли), диета нормализует работу всего желудочно-кишечного тракта, предотвратит развитие осложнений и последствий.
Последствия несоблюдения диеты
Пренебрежение принципами лечебного питания при эзофагите может привести к возникновению язвы пищевода, опасности ее перфорации, а также к сужению пищевода и усугублению проблем.
Кроме того, будет прогрессировать воспалительный процесс в слизистой пищевода, избавиться от которого невозможно, не соблюдая диету. Он опасен развитием гнойных осложнений (абсцесс, флегмона), влекущих за собой оперативное лечение.
Источник
На сегодняшний день рефлюкс эзофагит встречается у ¼ части всего населения планеты, при этом как отдельное заболевание он встречается довольно редко. Состояние характеризуется воспалительным процессом на стенках пищевода. Этим заболеванием мужчины страдают на 50% чаще, в возрасте от 25 до 40 лет.

Особенности заболевания
Причин возникновения эзофагита довольно много. Это могут быть анатомические особенности строения человека. Врожденные или приобретенные болезни пищевода, неполноценность соединительных тканей или грыжа диафрагмы. Существует также ряд провоцирующих факторов, которые приводят к появлению патологии и полностью зависят от отношения больного к себе и своему здоровью. К ним относят:
- увлечение жирными, горячими и острыми блюдами;
- злоупотребление спиртными напитками;
- травмы пищевода;
- частое употребление кофе и напитков с содержанием кофеина;
- вирусные и бактериальные заболевания желудка и пищевода;
- ослабленный иммунитет;
- злоупотребление медицинскими препаратами, в частности, гормональными, НПВС, с содержанием морфина и барбитуратов.
Нередко патология появляется на фоне беременности, из-за смещения внутренних органов.
Симптоматика заболевания достаточно обширная. К самым характерным признакам наличия патологии относят:
- изжога, в особенности ночью и утром;
- сильное слюновыделение;
- отрыжка с горьковатым вкусом;
- боли в эпигастральной области;
- тошнота, доходящая до рвоты;
- болевые ощущения при глотании пищи;
- кариес и стоматит;
- охриплость голоса и малопродуктивный кашель.
Если мучают заболевания дыхательных путей, присутствует кариес, то это тоже повод обратиться к гастроэнтерологу.
Если болезнь протекает в лёгкой форме, без осложнений, то лечение состоит из коррекции питания и избавления от вредных привычек. Во время обострения подключают медикаментозную терапию. На хирургическое вмешательство решается не более 1% от всех пациентов.
Общие правила
Общие принципы диеты при эзофагите полностью пересекаются с правилами здорового питания и состоят из:
- отказа от алкоголесодержащих напитков;
- избавление от ожирения;
- отказ от табакокурения;
- отказ от любых напитков с газом;
- запрещены ночные перекусы;
- соблюдение питьевого режима;
- запрет на принятие горизонтального положения после приема пищи.
Помимо этого необходимо придерживаться дробного питания и принимать пищу не реже 4 раз на протяжении дня. Пища должна быть преимущественно жидкой и мелкоизмельченной. Ни в коем случае нельзя употреблять жареные блюда. Недопустимо голодать, при малейшем ощущении голода следует сразу же перекусить. Вся пища должна поступать в организм в теплом виде.
Перед каждой трапезой рекомендуется выпивать стакан воды, чтобы уменьшить концентрацию соляной кислоты до минимума. Ни в коем случае нельзя ложиться после окончания трапезы, лучше всего пройтись немного. Кушать надо медленно и все тщательно пережевывать. Трапеза не должна протекать около телевизора или компьютера, за беседой.
Если болезнь находится на стадии обострения, то под запрет попадает узкая и сильно утягивающая одежда.
Энергетическая ценность рациона составляет 2200-2500 ккал.
Почему нужна диета при рефлюксе эзофагите
Диета при эзофагите призвана облегчить состояние больного и устранить симптоматику. На ранних стадиях она даже может полностью избавить пациента от патологии.
Во время обострения назначается диета стола № 1А по Певзнеру. Она строгая, но при ее соблюдении симптоматика очень быстро купируется. После улучшения состояния, пациента переводя на диету № 1Б. Она более обширная и насыщена питательными веществами.
Если болезнь перешла в хроническую форму, то периодически придется придерживаться диеты, отказаться от вредной пищи и регулярно проходить медицинское обследование, санаторно-курортное лечение, чтобы избежать развития более тяжелых заболеваний.
Рефлюкс эзофагит в запущенной форме чреват развитием эрозивной формы, который довольно тяжело выявить даже при тщательном медицинском осмотре.
Диетотерапия при обострении
Острая форма заболевания характеризуется сильнейшими болями в области пищевода во время прохождения пищи по нему. Как правило, болезнь сопровождается другими патологиями желудка. Во время обострения может даже повышаться температура тела, появляться боль в области шеи, во время глотания. В этот период назначается диета № 1А.
Основная цель питания – снизить возбудимость желудка, снизить раздражение и воспаление. Пища готовится максимально щадящим способом. То есть все блюда подаются больному только в кашеобразном виде. Объем пищи для каждого приема ограничивается, а количество приемов наоборот увеличивается до 6 раз.
Жиры и белки в рационе сводятся до максимально низкой отметки физиологической нормы. Соль исключается или максимально ограничивается, как и углеводы. Пищевая ценность рациона не превышает 1900 ккал. Жиров в сутки не должно быть более 90 г, углеводов до 200 г, белков до 80 г.
К употреблению рекомендуется манная слизистая каша, курятина в виде пюре, паровые суфле из мяса. Яйца можно, но обязательно в виде омлета или всмятку, и не более 2 штук на протяжении дня. Сливочное, растительное масло можно добавлять только в пищу, в чистом виде запрещено употреблять.
Блюда из круп можно, но лучше их готовить на молоке, под запрет попадает только перловая каша. Из ягод и фруктов можно делать десерты, соки, но обязательно их разводить с водой в соотношении 1:1.
Под полный запрет попадают любые хлебобулочные изделия и хлеб, нельзя жареную пищу, острые и жирные блюда, закуски, крепкие напитки, тем более алкоголь. Под запрет попадают соусы, пряности, овощные соки и блюда.
Разрешенные продукты
Несмотря на то, что эзофагит связан с желудком, все же пациенту разрешено довольно много продуктов питания. Диета основывается на пище, которая воздействует как щелочь, а именно:
- разваренные супы с крупами;
- суфле из рыбы и мяса;
- молочные и овощные супы;
- рыба, нежирных сортов, к примеру, карп, судак или хек;
- из мяса можно индейку, курятину и говядину;
- белый хлеб;
- яблок и груши;
- сухарики;
- отварной картофель, приготовленный в духовке;
- яичный омлет, суфле;
- морковь, свекла;
- овощи в виде каши;
- молочные продукты, но обязательно с низкой жирностью, а именно простокваша, молоко и кефир.
К минимуму сводятся любые специи и соль. Из напитков разрешен кисель, чай, обязательно с добавлением молока, отвар из плодов шиповника, компоты, травяные настои. Рекомендуется пить минеральную воду, которая способствует снижению кислотности желудка.
Полностью или частично ограниченные продукты
Прежде всего, при наличии данного типа заболевания придется отказаться от любой жареной пищи. Нельзя кушать свежую выпечку и хлеб. Под запрет попадают кислые фрукты, а именно цитрусовые, ананас и киви. Из овощей не следует употреблять те, которые вызывают повышенное газообразование:
- редька;
- артишок;
- капуста;
- редис;
- лук.
Под запрет попадают соленые и маринованные блюда, кисломолочная продукция. Нельзя варенье и мед, покупные соусы и соки, орехи. Никакой не может быть речи об употреблении газированных напитков и напитков с содержанием кофеина, фастфуде. Нельзя кушать чеснок, бобовые культуры.
Если наступило сильное чувство голода, то следует незамедлительно съесть сладкий фрукт, к примеру, яблоко или грушу. Буквально через 10 минут неприятная симптоматика в виде изжоги и тошноты должна пройти.
После наступления ремиссии, допускается введение некоторых запрещенных продуктов, но в ограниченном количестве.
Меню при рефлюксе эзофагите. Режим питания
Несмотря на строгие ограничения, рацион питания не так сложно составить. Меню может быть следующим:
Понедельник:
| Завтрак | Каша из овсянки, отвар из плодов шиповника |
| Второй завтрак | Травяной настой |
| Обед | Суфле из рыбы, суп с любой хорошо разваренной крупой |
| Полдник | Яблоко |
| Ужин | Перетертая морковь, разваренный рис |
Вторник:
| 1 | Картофельное пюре, чай с молоком |
| 2 | Запеченная груша |
| 3 | Перетертая гречневая каша, мясное суфле |
| 4 | Молочный кисель |
| 5 | Молочная овсяная каша, фруктовый сок, разведенный с водой |
Среда:
| 1 | Паровой омлет, фруктовый компот |
| 2 | Банан |
| 3 | Слизистый суп с крупой, рыбное суфле |
| 4 | Запеченное яблоко |
| 5 | Отварная рыба и измеленная до кашеобразного состояния |
Четверг:
| 1 | Разваренная манная каша, отвар из плодов шиповника |
| 2 | Яйца всмятку, чай |
| 3 | Рисовый суп |
| 4 | Чай на травах |
| 5 | Суфле с мясом на пару, кисель |
Пятница:
| 1 | Гречка перетертая, чай с молоком |
| 2 | Молоко с медом |
| 3 | Перетертая отварная говядина, овсяная каша |
| 4 | Груша |
| 5 | Кабачок отварной, суфле из индейки |
Суббота:
| 1 | Всмятку 2 яйца, молоко с медом |
| 2 | Напиток из плодов шиповника |
| 3 | Суп из овсяной крупы, суфле из карпа |
| 4 | Запеченные яблоки с медом |
| 5 | Паштет мясной, макароны, чай с молоком |
Воскресенье:
| 1 | Овсяная каша, ягодный компот |
| 2 | Молоко с медом |
| 3 | Мясной бульон, каша из гречки |
| 4 | Травяной настой |
| 5 | Фаршированные кабачки |
Естественно, что это примерный рацион, который не учитывает индивидуальных особенностей пациента. В идеале, рацион должен составить врач.
Следует также помнить, что лечение рефлюкс эзофагита – это длительная процедура, требующая от пациента неукоснительного соблюдения всех рекомендаций лечащего врача. Рацион больному следует продумывать на целую неделю. Если наступило ухудшение состояния, то следует незамедлительно обратиться к врачу за помощью. При отсутствии должного лечения и при несоблюдении диеты, состояние будет только ухудшаться, провоцируя появление новых, более серьезных заболеваний ЖКТ.
Источник
