Мкб воспаление слезного канала
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Дакриоцистит.

Дакриоцистит
Описание
Воспалительный процесс в слезном мешке, развивающийся на фоне облитерации или сужения носослезного протока. Дакриоцистит проявляется непрерывным слезотечением, слизисто-гнойными выделениями из глаз, гиперемией и отеком слезного тела, конъюнктивы и складок луны, отеком слезного мешка, локальной болью, сужением глазного промежутка. Диагностика дакриоцистита включает в себя консультацию офтальмолога с осмотром и пальпацией области слезного мешка, тестом слезы Веста, рентгенологическим исследованием слезных протоков и инфузионным тестом на флуоресцеин. Лечение дакриоцистита может включать выявление и промывание носослезного протока антисептическими растворами, использование антибактериальных капель и мазей, физиотерапию. В случае неэффективности показана дакриоцистопластика или дакриоцисториностомия.
Дополнительные факты
Дакриоцистит составляет 5-7% всей патологии слезных органов, диагностированной в офтальмологии. У женщин слезный мешок воспаляется в 6-8 раз чаще, чем у мужчин, что связано с более узким анатомическим строением каналов. Дакриоцистит поражает в основном людей в возрасте 30-60 лет. В отдельной клинической форме выделяется дакриоцистит новорожденных. Опасность дакриоцистита, особенно у детей, заключается в высокой вероятности развития гнойно-септических осложнений со стороны подкожной клетчатки век, щек, носа, мягких тканей глазницы, головного мозга (гнойный энцефалит, менингит, абсцесс головного мозга) ,.
Обычно секрет, производимый слезными железами (слезная жидкость), моет глазное яблоко и течет во внутренний угол глаза, где есть так называемые точки слезы, ведущие к слезным каналам. Через них слеза сначала попадает в слезный мешок, а затем течет через носо-слезный канал в носовую полость. При дакриоцистите из-за обструкции носослезного протока нарушается процесс разрыва, что приводит к накоплению слез в слезном мешке — цилиндрической полости, расположенной в верхней части носового слезного протока. Застой слез и инфекция слезного мешка приводит к развитию в нем воспаления — дакриоцистита.
Клинические формы различают хронический, острый цистит (абсцесс или флегмона слезного мешка) и неонатальный цистит. В зависимости от этиологии воспаление слезного мешка может быть вирусным, бактериальным, хламидийным, паразитарным, посттравматическим.
Дакриоцистит
Причины
Основой патогенеза дакриоцистита любой формы является обструкция носоглоточного протока. В случае неонатального дакриоцистита это может быть связано с врожденной аномалией слезных протоков (истинная атрезия носослезного канала), которая не растворялась во время рождения желатиновой пробкой или наличием плотной эпителиальной мембраны в дистальная часть носослезного канала.
У взрослых стеноз, приводящий к дакриоциститу или облитерации носослезного канала, может возникать в результате отека окружающих тканей во время острых респираторных вирусных инфекций, хронического ринита, синусита, полипов полости носа, аденоидов, переломов костей носа и орбита, повреждение слезных отверстий и канальцев в результате травм век.
Застой слезной жидкости приводит к утрате ее антибактериальной активности, что сопровождается размножением патогенных микроорганизмов в слезном мешке (чаще всего стафилококки, пневмококки, стрептококки, вирусы, реже бактерии бактерий). Туберкулез, хламидиоз и специфическая флора). Стенки слезного мешка постепенно расширяются, у них развивается острый или медленный воспалительный процесс — дакриоцистит. Секрет слезного мешка теряет свою гладкость и прозрачность и превращается в слизисто-гнойный.
Предрасполагающими факторами развития дакриоцистита являются сахарный диабет, снижение иммунитета, профессиональные риски, резкие перепады температуры.
Симптомы
Клинические проявления дакриоцистита довольно специфичны. При хронической форме дакриоцистита в проекции слезного мешка наблюдаются постоянные разрывы и отеки. Давление на область отека приводит к высвобождению слизисто-гнойных или гнойных выделений из слезных отверстий. Мы отмечаем гиперемию слезной кости, конъюнктивы век и лунной складки. Длительное течение хронического дакриоцистита приводит к эктазии (растяжению) слезного мешка — в этом случае кожа над эктазированной полостью мешка истончается и приобретает голубоватый оттенок. При хроническом дакриоцистите существует высокая вероятность заражения других оболочек глаза с развитием блефарита, конъюнктивита, кератита или гнойных язв роговицы с последующим образованием удара в глаз.
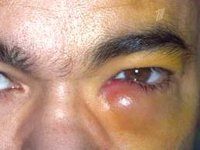
Острый дакриоцистит встречается с более яркими клиническими симптомами: сильным покраснением кожи и болезненным отеком в области воспаленного слезного мешка, отеком век, сужением или полным закрытием глазного промежутка. Гиперемия и отек могут распространяться на заднюю часть носа, веки и щеки. По внешнему виду кожные изменения напоминают рожистое воспаление лица, но при дакриоцистите нет четкого разграничения очага воспаления. При остром дакриоцистите отмечаются резкие боли на орбите, озноб, лихорадка, головная боль и другие признаки интоксикации.
Через несколько дней плотный инфильтрат над слезным мешком размягчается, появляется колебание, кожа над ним желтеет, что указывает на образование абсцесса, который может самопроизвольно открываться. Впоследствии на этом месте может образоваться наружный (в области кожи лица) или внутренний (в полости носа) свищ, из которого периодически выделяется слеза или гной. С распространением гноя на окружающие ткани развивается флегмона орбиты. Острый дакриоцистит нередко приобретает рецидивирующее течение.
У новорожденных дакриоцистит сопровождается набуханием слезного мешка; давление на эту область вызывает выделение слизи или гноя из слезных отверстий. Дакриоцистит у новорожденных может осложняться развитием флегмоны.
Диагностика
Диагноз цистита ставится на основании типичной картины заболевания, характерных заболеваний, данных внешнего осмотра и пальпации слезного мешка. При обследовании больного дакриоциститом выявляются разрывы и отеки в газовой зоне; при пальпации воспаленной области определяются боль и выделение гнойных выделений из точек отрыва.
Тест на проходимость слезных протоков при цистите проводится с использованием западного (трубчатого) теста. Для этого в соответствующий носовой проход вводится тампон, а раствор коларгола закапывается в глаз. В случае проходимых слезных протоков, следы красителя должны появляться на тампоне в течение 2 минут. Для более длительного времени окрашивания тампона (5-10 минут) можно сомневаться в проходимости разрыва; если коларгол не выводится из организма в течение 10 минут, тест на жилет считается отрицательным, что свидетельствует об обструкции слезного протока.
Чтобы выяснить степень и степень поражения, проводится диагностическое обследование слезных протоков. Пассивный анализ слезоточивости носа при дакриоцистите подтверждает закупорку слезных протоков: в этом случае жидкость не попадает в нос при промывании слезного канала и носового канала, а протекает через отверстия слезы.
Биомикроскопия глаза используется в комплексе офтальмологической диагностики дакриоцистита, теста на инстилляцию флуоресцеина. Контрастная рентгенография слезных протоков (дакриоцистография) с раствором йодолипола необходима для того, чтобы получить четкое представление об архитектуре слезных протоков, расположении стриктуры или зоне облитерации. Чтобы идентифицировать микробные патогены дакриоцистита, исследуют выделения из слезных отверстий через бактериологическую культуру.
Чтобы уточнить диагноз, пациент с дакриоциститом должен быть осмотрен отоларингологом с риноскопией; по показаниям планируются консультации с стоматологом или челюстно-лицевым хирургом, травматологом, неврологом, нейрохирургом. Дифференциальная диагностика дакриоцистита проводится при каналикулите, конъюнктивите, рожистом воспалении.
Лечение
Острый дакриоцистит лечат постоянно. Перед размягчением инфильтрата проводят системную витаминотерапию, в области мешка под глазами назначают УВЧ-терапию и сухое тепло. Абсцесс открывается при колебаниях. Затем рану сливают и промывают антисептиком (раствор фурацилина, диоксид, перекись водорода). Антибактериальные капли помещают в конъюнктивальный мешок (хлорамфеникол, гентамицин, сульфацетамид, мирамистин и ), Противомикробные мази (эритромицин, тетрациклин, офлоксацин и ). В то же время системная антибактериальная терапия препаратами широкого спектра действия (цефалоспорины, аминогликозиды, пенициллины) проводится при дакриоцистите. После остановки острого процесса в «холодной» фазе проводится дакриоцисториностомия.
Лечение дакриоцистита у новорожденных проводится поэтапно и включает в себя нисходящий массаж слезного мешка (в течение 2-3 недель), промывание слезного и носового канала (в течение 1-2 недель), ретроградное зондирование слезного канала ( 2-3 недели) прощупывание носослезных проходов через слезные отверстия (2-3 недели). Если лечение неэффективно, когда ребенку исполняется 2-3 года, проводится эндоназальная дакриоцисториностомия.
Основным методом лечения хронического дакриоцистита является операция — дакриоцисториностомия, которая включает формирование анастомоза между полостью носа и слезным мешком для эффективного дренирования слезной жидкости. В хирургической офтальмологии распространены минимально инвазивные методы лечения дакриоцистита, эндоскопическая дакриоцисториностомия и лазер. В некоторых случаях можно попытаться восстановить проницаемость носослезного канала при дакриоцистите с помощью баллонной или баллонной дакриоцистопластики — путем введения зонда в полость протока с баллоном, во время которого внутренний просвет канала расширяется.
Во избежание образования гнойных язв роговицы пациентам с циститом запрещается использовать контактные линзы, надевать повязки, выполнять любые офтальмологические операции, связанные с прикосновением к роговице (тонометрия, УЗИ глаза, гониоскопия и т. Д. ).
Прогноз
Прогноз неосложненного дакриоцистита в целом благоприятный. Результатом язвы роговицы может быть шип, который приводит не только к косметическому дефекту, но также к стойкому снижению зрения; с перфорацией язвы развиваются эндофтальмит и субатрофия глаза. Течение дакриоцистита может осложняться орбитой флегмоны, тромбофлебитом орбитальных вен, тромбозом кавернозного синуса, воспалением мозговых оболочек и тканей мозга, сепсисом. В этом случае вероятность инвалидности и смерти пациента высока.
Профилактика
Профилактика цистита требует правильного и своевременного лечения заболеваний ЛОР-органов, избегая травм глаз и скелета лица.
Источник
Дакриоцистит это заболевание, вызванное воспалением слезного мешка, сужением или полном срастанием сосудов носослёзного протока. Существует 4 формы заболевания: острая, хроническая, врожденная и приобретенная.
В основном болезнь встречается с левой стороны носослезного канала и зачастую диагностируется дакриоцистит у новорожденных. Данную закономерность можно объяснить несимметричным расположением слезной железы и самого носового протока. Справой стороны расстояние немного больше и сосуды более широкие. Воспаление слезного мешка достаточно распространенное явление. Причиной является близкое соседство со слизистыми конъюнктивы и носа. Последние в свою очередь содержат различные микрофлоры, предназначающиеся для нормальной работы. Любой процесс, вызывающий дисбаланс в работе слезного мешка, может повлечь за собой дакриоцистит.
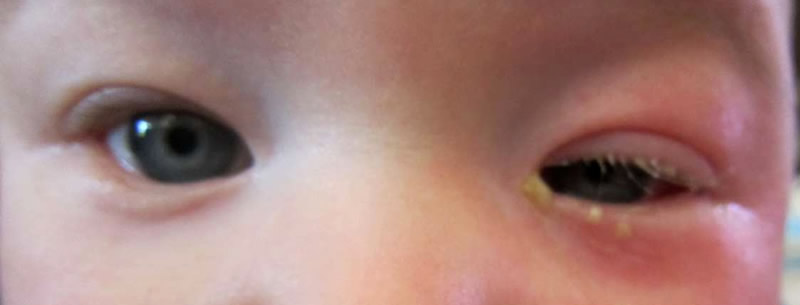
Заболевание характеризуется обильным слезотечением, переполнением кровью глазных сосудов, припухлостью, неприятной болезненностью. Также диагностируют сужение глаз, отек конъюнктивы, при давлении на слезный мешочек выделяются гнойные образования желтого цвета. Жертвами дакриоцистита становятся люди со слабым и уязвимым иммунитетом. К такой категории лиц относятся дети до года и новорождённые. После рождения в слезных протоках ребенка может находится не рассосавшаяся тканевая перепонка или мембрана. Происходит препятствование оттока слезы, заполнение канала микробами, что служит благоприятной причиной для развития дакриоцистита у новорожденных.
Среди взрослого населения больше всего подвержены заболеванию женщины. Носослезные протоки слабого пола генетически уже мужских. Также существует группа риска. К данной группе относятся обладатели округлой формы черепа, продолговатым не широким лицом, и приплюснутым носом. Такие пациенты более подвержены заболеванию благодаря строению носослезных протоков и ямке слезной железы. Темнокожие люди реже болеет данным заболеванием, благодаря широкому расстоянию протоков, обеспечивающему свободное протекание слезы.
По коду МКБ-10 дакриоцистит имеет индекс: острый H04.3, хронический H04.4.
Классификация дакриоцистита
Дакриоцистит классифицируется на врожденную и приобретенную формы. Первый тип дакриоцистита возникает у новорожденных детей и взаимосвязан с генетической непроходимостью оттока слезного вещества. Диагностируют в первые дни жизни, от 1 до 3 недель, называют дакриоциститом новорождённых.
Второй тип, возникает благодаря «приобретению» инфекций, либо путем повреждения организма. Приобретённую форму подразделяют по видам инфекций:
- Вызванный паразитами;
- Вызванный бактериями;
- Травматический;
- Вызванный вирусами;
- Вызванный хламидиями;
- Редко встречающийся вид, вызванный аллергией.
По характеру протекания недуга выделяют острый и хронический дакриоцистит.
Причины заболевания
Существует множество благоприятных факторов проявления. Все основывается на типе заболевания. У врожденной формы заболевания проблемой становится генетическая особенность, связанная с не рассосавшимися кусочками эмбриональной ткани, так называемыми пробками. В случае со взрослым патогенезом, специалисты связывают с отеком носослезного канала при остро-вирусных инфекциях, хроническом воспалении слизистой, поражении придаточных пазух, аденоидах, гайморите, различных наростах в носовой полости. Допустимо возникновение недуга в связи с повреждениями строения носовых перегородок, путем травмированных слезных протоков, век и глаз.
Скопление застоявшейся слезной жидкости грозит снижением антибактериальных свойств слезы. Вследствие этого, возрастает риск размножения различных форм бактерий. Слезная железа выделяет секрет, обладающий антисептическими свойствами, именуемый слезой. Но на фоне болезни полезные противомикробные свойства пропадают, приобретая слизистой-гнойный цвет.
Болезнь зачастую процветает при сахарном диабете, сниженном иммунитете организма, неблагоприятных условий труда и сильным колебанием температуры климата.
Симптомы дакриоцистита
Симптоматика заболевания выражается в обильной неконтролируемой слезоточивости, выделения желтой эпителиальной ткани из слезных точек, сильно заметным отеком слезного мешка. Распространение воспаления чревато резкой, еще большей опухолью глаза, и неприятной болезненностью в области внутренних уголков глазной щели. Недуг, зачастую, способен вызвать флегмону, разлитое гнойное воспаление соединительной ткани.
При хроническом дакриоцистите к привычной симптоматике добавляется:
- Обильный приток крови к видимой части поверхности глаза;
- Гиперемия конъюнктивы;
- Поражение полулунной складки;
- Кожа вокруг глаз изнашивается, обретая синеватую тональность.
На фото изображены глаза ребенка при дакриоцистите.
Симптомами острого проявления дакриоцистита считается покраснение глазных яблок, высокая чувствительность, полное или частичное смыкание глазной щели. Возможно общее ухудшение состояния организма, например, головная боль, повышенная температура тела, лихорадка. На этом этапе высок риск образования абсцесса, сопровождающийся желтением и смягчением тканей слезного мешка. Абсцесс представляет опасность, так как он может внезапно лопнуть, образовывая внутренний или внешний свищ.
Проявление флегмоны характеризует сильным оттеком и болью в пораженных уголках глаз. Протекание болезни у грудничков часто сопровождается развитием флегмоны и оттеком глаз, слизисто-гнойными выделениями.
Другие осложнения
- Воспаление ресничного двухстороннего ободка, называемого блефаритом. Симптоматика проявляется в покраснении глаз, отечности век, раздражении, выпадении волосяного покрова. Появляется чувствительность к яркому свету;
- Поражение слизистой оболочки глаза, известного как конъюнктивит. Симптоматика также проявляется в покраснении глаз, отечности век, раздражении, жжении, чрезмерной слезоточивости;
- Кератит, заболевание роговицы глаз, а именно появление гнойных язв. Крайне опасен, приводящих к бельму на глазу.
Диагностика заболевания
Дакриоцистит диагностируется путем традиционного осмотра пациента. Производят характерные пальпационные движения в области слезного мешка, с учетом всех жалоб индивидуума. При офтальмологическом обследовании выделяется обильная слезоточивость и хорошо заметен отек вокруг глаз. При пальпаторном осмотре диагностируются гнойные выделения, гиперчувствительность области под глазами.
При определении наличия заболевания специалисты практикуют цветовую пробу Веста. Исследование предполагает введение ватного тампона в полость носа, одновременно, в глаза добавляется коллоидный раствор. На протяжении нескольких минут на носовом тампоне отчётливо виднеются следы раствора, можно диагностировать здоровое состояние пациента. При средней проходимости слезных каналов данный тампон окрасится в течении 8-10 мин. При еще большей длительности времени цветовая проба Веста диагностируется как положительное наличие болезни, что говорит о непроходимости слезных путей.
При дополнительной потребности в обследовании воспаленных участков специалист назначает зондирование слезных протоков. При процедуре промывания раствор сразу выходит наружу через слезные точки, не попадая при этом в носовые пути.
В случае определения целостности роговицы применяют флюоресцеиновую инсталляционную пробу. При необходимости осуществления осмотра слезных протоков в увеличенных размерах, специалисты прибегают к биомикроскопии глаза Щелевой лампе.
Производится обследование при помощи контрастной рентгенографии, которое дает яркое представление о различных патологиях слезоотводящих путей. Взятие бактериологического посева из слёзных точек дает ясное представление о микроорганизмах, возбудителей воспаления.
Офтальмологом проводится риноскопия для более детального анализа дакриоцистита. В результате всех исследований пациенту рекомендуется посещения некоторых специалистов, таких как стоматолог, челюстно-лицевой хирург, невролог, травматолог, нейрохирург.
Применяют дифференциальную диагностику, которая исключает у больного такие заболевания как рожистое воспаление, канакулит или конъюнктивит.
Лечение дакриоцистита
Лечение дакриоцистита основывается на клинических показаниях. В период лечения необходимо проводить профилактику других заболеваний, инфекций кожи, которые могли быть причиной дакриоцистита.
Терапия острой формы дакриоцистита у новорожденных проводится стационарно. Для размягчения уплотненных тканей назначают витамины, метод лечения ультравысокой частотой, прикладывают сухое тепло на пораженную область глаза. При характерной симптоматике, говорящей о наличии скопившейся жидкости, можно диагностировать гнойное проявление воспаления. Абсцесс хирургически удаляют. После проводят мероприятия такие как дренаж и промывание раны антисептическими препаратами. Например, растворами фурацилина, перекиси водорода. В воспаленную часть глаза закапывают левомицитиновые, гентамициновые, мирамистиновые капли. Назначают противомикробные мази, такие как тетрациклин, эритромицин, офлоксацин.
При лечении дакриоцистита одновременно выполняют профилактику антибактериальными препаратами, к примеру, пенициллиновыми таблетками. После прохождения острой стадии заболевания, на безлопастном этапе, создают искусственный отток жидкости из забившихся проходов в носовую полость. Такая процедура называется дакриоцисториностомия.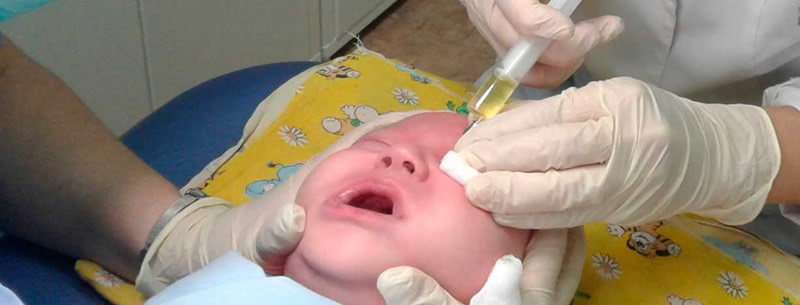
Наиболее эффективным методом лечения хронического дакриоцистита является дакриоцисториностомия. Путем данного процесса формируется анастомоз между полостью носа и слезным мешком. Благодаря методу добиваются лучшего дренажа накопившегося секрета.
В хирургической офтальмологии практикуют лазерную и эндоскопическую дакриоцисториностомию. В отдельных случаях эффективней всего применение бужирования, т.е искусственного расширения протоков при помощи бужи. Не редко в полость канала вводится зонд с баллоном, который увеличивает слезные протоки. Такой метод именуется баллонная дакриоцистопластика.
Наиболее эффективным методом лечения дакриоцистита является зондирование, при котором восстанавливается свободное прохождение слезной жидкости в носовую полость.
Пациентам с дакриоциститом крайне не рекомендуется ношение контактных линз, глазных повязок, механически воздействовать на область глазного яблока. Такие меры предосторожности увеличивают предотвращения острогнойных язв роговицы.
На данном этапе развития дакриоцистита рекомендуют проводить массаж слезного мешка, накладывать теплые компрессы, принимать антибиотики. При наличии обострения заболевания следует крайне осторожно и деликатно относится к массажу. Указательный палец располагается в точке, где пересекаются протоки, перед вхождением в слезный мешок. Такая расстановка препятствует обратному оттоку слезных секретов.
Массировать слезный мешок следует сверху вниз, для блокировки оттока. Массаж при дакриоцистите рекомендуют проводить 6-7 раз в день, продолжительностью около 10 минут.
Некоторым пациентам пошла на пользу пластика нижней носовой роговины, подслизистая резекция перегородки носа (септопластика), зондирование слезных протоков.
При врожденном проявлении болезни терапия проводится постепенно, включающая также массаж, продолжительностью 2-3 недели. Новорожденным детям практикуют 2х или 3х недельное промывание слезно-носового канала, ретроградное зондирование протоков, в течении 2-3 недель.
В редких случаях данные методики бывают не эффективны. Тогда по достижении ребенком 2-3 летнего возраста, проводят хирургическое вмешательство, что нежелательно для столь юного организма. Проводить операцию следует только в крайних случаях и при острой необходимости.
Лечение народными средствами
Применять народные средства для лечения врожденного дакриоцистита нежелательно, в связи с ослабленной и неокрепшей иммунной системой новорожденного. Нетрадиционная терапия применима ко взрослым лицам, в возрасте от 30 до 60 лет. В этот промежуток жизни человек может знать реакцию своего организма на различные рода вещества.
При дакриоцистите очень хорошо использовать капли растения каланхоэ. Этот цветок имеет удивительные лечебные свойства. Например, капли способствуют улучшению оттока жидкости, снятию воспаления, покраснения и припухлости. Для того чтобы растение не потеряло свои целебные вещества, необходимо правильно соблюсти рецептуру. Во-первых, листья каланхоэ срезают, оставляют в холодильнике на неделю, предварительно обернув плотной тканью. После 5-7 дней следует получить сок из листьев. Полученный сок нужно разбавить с раствором натрия хлорида в соотношении 1:1. Полученную субстанцию назначают по 1/3 пипетки два раза в день поочередно, в каждую ноздрю.
Существует еще один распространенный народный рецепт из очанки. Необходимо приготовить отвар для протирания глаз или для приема внутрь. Очанка благотворно влияет на органы зрения и носа при воспалительном процессе.
Осложнения при дакриоцистите
Несвоевременное лечение и долгое игнорирование болезни, зачастую, приводит к серьезным осложнениям. Непроходимость слезных каналов и большое скопление жидкости вызывает абсцесс или флегмону. Они, в свою очередь, благоприятно влияют на развитие осложнений в областях головного мозга. Хронический дакриоцистит может способствовать проявлению менингита или гнойного энцефалита.
При первых же признаках дакриоцистита необходимо снизить риск развития осложнений к минимуму. Также возможны осложнения перед полостной операцией на глазном яблоке, в случае неопределённого гнойного дакриоцистита.
Профилактика заболевания
Профилактика дакриоцистита основывается на своевременном и качественном лечении всех заболеваний, связанных с ларингооторинологией. Следует защищать лицо, избегать травм век и лицевого скелета. При обнаружении первых симптомов, срочно обращаться к специалистам для дальнейшего обследования, во избежание перетекания болезни в более опасные стадии.
Источник

