Лимфоциты в очаге воспаления

Клетки участвующие в хроническом воспалении — макрофаги и другие клетки
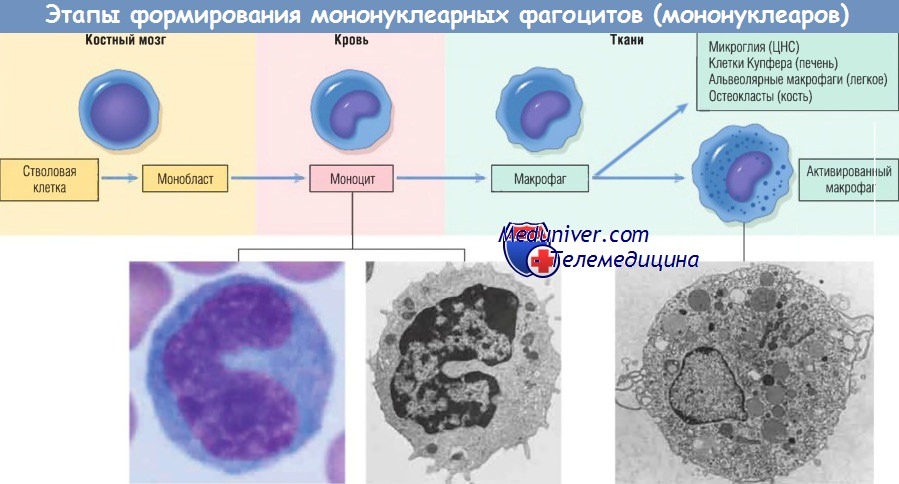
Макрофаг — главная клетка, участвующая в процессе хронического воспаления. Макрофаги являются частью системы мононуклеарных фагоцитов (иногда называемой ретикулоэндотелиальной системой), состоящей из клеток, близкородственных клеткам костного мозга, включая моноциты и тканевые макрофаги.
Тканевые макрофаги диффузно разбросаны по соединительной ткани или расположены в таких органах, как печень (клетки Купфера), селезенка и лимфатические узлы (гистиоциты синусов), легкие (альвеолярные макрофаги), а также в ЦНС (микроглия). Мононуклеарные фагоциты происходят из клеток-предшественников костного мозга, которые дифференцируются в моноциты. Из крови моноциты мигрируют в разные ткани и дифференцируются в макрофаги.
Период полужизни моноцитов длится около 1 дня, когда как период жизни тканевых макрофагов составляет несколько месяцев или лет. Превращение стволовой клетки костного мозга в тканевый макрофаг регулируется различными факторами роста и дифференцировки, цитокинами, молекулами адгезии и клеточными взаимодействиями.
Моноциты начинают мигрировать во внесосудистые ткани на ранних стадиях развития острого воспаления и в течение 48 час могут стать доминирующим типом клеток инфильтрата. Экстравазация моноцитов управляется теми же стимулами, которые участвуют в миграции нейтрофилов и представлены молекулами адгезии и химическими медиаторами с хемотаксическими и активирующими свойствами.
При попадании моноцита во внесосудистую ткань он подвергается трансформации в большую фагоцитарную клетку — макрофаг. Макрофаги активируются различными стимулами, включая микробные продукты, активирующие TLR и другие клеточные рецепторы, цитокины (например, IFN-y), секретированные сенсибилизированными Т-лимфоцитами и естественными клетками-киллерами, и другие химические медиаторы.
В результате активации макрофагов происходят элиминация таких повреждающих агентов, как микробы, и инициация процессов репарации, а также повреждение ткани (при хроническом воспалении).
Активация макрофагов приводит также к повышению уровней лизосомных ферментов и активных форм кислорода и азота, продукции цитокинов, факторов роста и других медиаторов воспаления. Некоторые из этих продуктов токсичны для микробов и организма (например, активные формы кислорода и азота) или ВКМ (протеазы); другие вызывают миграцию клеток (например, цитокины, хемотаксический стимул); третьи влияют на пролиферацию фибробластов, отложение коллагена и ангиогенез (например, факторы роста).
Разные популяции макрофагов выполняют различные функции: некоторые необходимы при киллинге микробов и воспалении, другие очень важны при репарации.
Впечатляющий арсенал медиаторов делает макрофаги мощным союзником организма в защите от непрошеных гостей, но в то же время при неправильной активации макрофаги могут вызывать значительное разрушение ткани, которое является одним из признаков хронического воспаления. Процесс разрушения ткани сам по себе может активировать каскад воспалительной реакции, поэтому одновременно могут присутствовать признаки и острого, и хронического воспаления.
При недолгом процессе воспаления, если стимул удален, макрофаги в итоге либо умирают, либо уходят в лимфатические сосуды и лимфоузлы. При хроническом воспалении происходит накопление макрофагов в результате их мобилизации из кровотока и местной пролиферации в очагах воспаления.
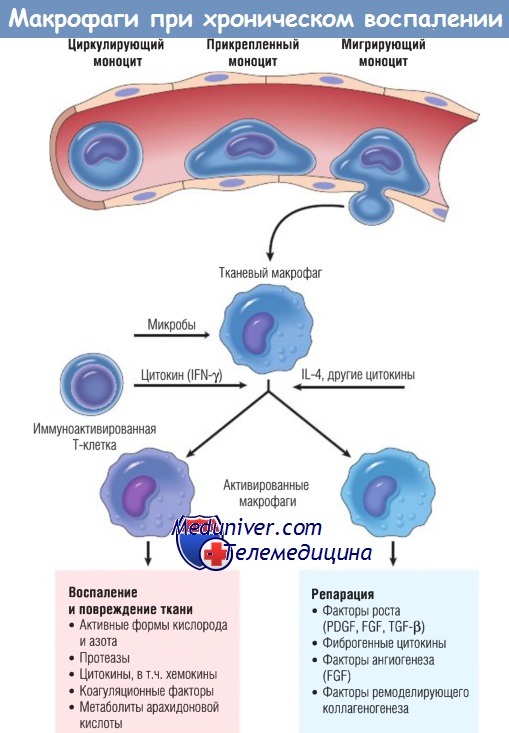
Роль активированных макрофагов при хроническом воспалении.
Макрофаги активируются неиммунными стимулами, например эндотоксином, или цитокинами из иммуноактивированных Т-клеток (особенно IFN-y).
Перечислена продукция активированных макрофагов.
FGF — фактор роста фибробластов; IFN — интерферон; IL — интерлейкин;
PDGF — тромбоцитарный фактор роста; TGF — трансформирующий фактор роста.
В развитии хронического воспаления участвуют и другие типы клеток: лимфоциты, клетки плазмы крови, эозинофилы и тучные клетки:
— лимфоциты мобилизуются в ходе как антителоопосредованных, так и клеточно-опосредованных иммунных реакций. Антиген-стимулированные лимфоциты (эффекторные клетки и клетки памяти) различных типов (Т- и В-клетки) используют разные пары адгезивных молекул (селектинов, интегринов и их лигандов) и хемокины для миграции в очаг воспаления. Цитокины активированных макрофагов, в основном TNF, IL-1 и хемокины, усиливают мобилизацию лейкоцитов, запуская стадию персистенции воспалительной реакции.
Лимфоциты и макрофаги взаимодействуют по реверсивному типу, что играет важную роль в развитии хронического воспаления. Макрофаги презентируют антигены Т-клеткам и продуцируют мембранные молекулы (костимуляторы) и цитокины (например, IL-12), которые стимулируют ответ Т-клеток. Активированные Т-клетки продуцируют цитокины, некоторые из которых мобилизуют моноциты из кровотока, и IFN-y — мощный активатор макрофагов. В результате этих взаимодействий Т-клеток и макрофагов в воспалительную реакцию вовлекается иммунная система, что делает реакцию хронической и тяжелой. Термин «иммунное воспаление» отражает наличие выраженного иммунного компонента в воспалительном процессе, например ответа Т- и В-клеток;
— клетки плазмы крови образуются из активированных В-клеток и продуцируют антитела, направленные либо против персистирующих чужеродных или собственных антигенов в очаге воспаления, либо против компонентов поврежденной ткани. При некоторых сильных воспалительных реакциях скопление лимфоцитов, антигенпрезентирующих клеток и клеток плазмы крови может напоминать морфологическое строение лимфоидного органа, особенно лимфоузла, содержащего хорошо сформированные герминативные центры.
Подобные очаги скопления лимфоцитов называют третичными лимфоидными органами. Такой тип лимфоидного органогенеза часто встречается в синовиальных оболочках у пациентов, длительно страдающих ревматоидным артритом;
— эозинофилами изобилуют иммунные реакции, опосредованные IgE и паразитарными инфекциями. Особо важный хемокин для мобилизации эозинофилов — эотаксин. Эозинофилы содержат гранулы, имеющие главный основной белок (высокоактивный катионный белок), который токсичен для паразитов, но может вызвать лизис эпителиальных клеток млекопитающих. Таким образом, эозинофилы контролируют паразитарные инфекции, но также участвуют в повреждении ткани при иммунных реакциях, например аллергии;
— тучные клетки широко распространены в соединительных тканях по всему телу и могут участвовать как в острых, так и в хронических воспалительных реакциях. Тучные клетки экспрессируют на своей поверхности рецептор FceRI, связывающийся с Fc-фракцией антитела IgE. При реакции гиперчувствительности немедленного типа антитела IgE связываются с клеточными Fc-peцепторами, специфично распознающими антиген, клетка дегранулируется и высвобождает медиаторы — гистамин и простагландины. Этот тип ответа наблюдается при пищевой аллергии, укусах насекомых, лекарственной аллергии, иногда с ужасающими исходами (например, анафилактическим шоком).
Тучные клетки тоже присутствуют при реакциях хронического воспаления и секретируют множество цитокинов, т.е. они способны как усиливать, так и ограничивать воспалительную реакцию в разных ситуациях.
Как правило, присутствие нейтрофилов характерно для острого воспаления, но и при многих формах хронического воспаления, длящегося месяцами, выявляется большое количество нейтрофилов, индуцированных либо персистирующими микробами, либо медиаторами, продуцированными активированными макрофагами и Т-лимфоцитами. При хронических бактериальных инфекциях костей (остеомиелите) нейтрофильный экссудат может сохраняться многие месяцы. Нейтрофилы также важны при хроническом воспалении в легких, индуцированном курением или другим стимулом.
Помимо мононуклеарного характера клеточного инфильтрата при хроническом воспалении часто происходит пролиферация кровеносных и лимфатических сосудов. Этот процесс стимулируют факторы роста, продуцируемые макрофагами и эндотелиальными клетками.
Очаг воспаления с большим количеством эозинофилов (эозинофилия)
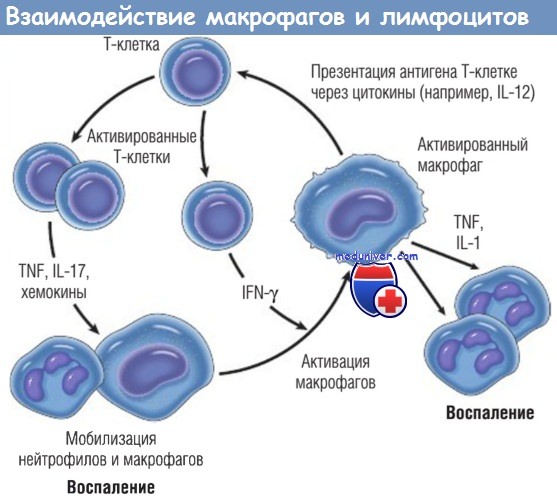
Взаимодействия макрофагов и лимфоцитов при хроническом воспалении.
Активированные Т-клетки продуцируют цитокины, которые мобилизуют макрофаги (TNF, IL-17, хемокины), и IFN-y, который является мощным активатором макрофагов.
Разные типы Т-клеток (Тh1 и Тh17) могут продуцировать различные типы цитокинов.
В свою очередь, активированные макрофаги стимулируют Т-клетки, презентируя им антигены через цитокины (например, IL-12).
IFN — интерферон; IL — интерлейкин; TNF — фактор некроза опухоли.
— Рекомендуем ознакомиться со следующей статьей «Причины и механизмы гранулематозного воспаления. Что такое гранулема?»
Оглавление темы «Патофизиология»:
- Клетки участвующие в хроническом воспалении — макрофаги и другие клетки
- Причины и механизмы гранулематозного воспаления. Что такое гранулема?
- Влияние воспаления на организм в целом (системные симптомы воспаления)
- Варианты воспалительной реакции и ее последствия
- Пути заживления и обновления тканей — репарация, регенерация
- Регуляция деления и пролиферации клеток в тканях
- Виды стволовых клеток и их характеристика
- Эмбриональные стволовые клетки и их характеристика
- Индуцированные плюрипотентные стволовые клетки (ИПСК) и их характеристика
- Где присутствуют стволовые клетки у взрослых?
Источник
1. Воспаление рассматривается как адаптивная реакция организма, потому что:
+ отграничивает место повреждения, препятствуя распространению флогогенного фактора и продуктов альтерации в организме
+ инактивирует флогогенный агент и продукты альтерации тканей
– препятствует аллергизации организма
+ мобилизует специфические и неспецифические факторы защиты организма
+ способствует восстановлению или замещению повреждённых тканевых структур
2. Укажите возможные причины нарушения фагоцитоза на стадии внутриклеточного переваривания:
+ недостаточная активность глюкозо–6‑фосфатдегидрогеназы
– недостаточность пиноцитоза
+ уменьшение образования активных форм кислорода в фагоцитозе
+ недостаточная активность ферментов лизосом
– активация синтеза глюкуронидазы
+ нарушение образования фаголизосом
3. Укажите причины гиперкалийионии в воспалительном экссудате:
+ внеклеточный ацидоз и вытеснение K+ из связи с белками H+
+ усиление гликогенолиза в клетках в очаге воспаления
+ нарушение энергообеспечения клеток в зоне воспаления
+ интенсивная деструкция повреждённых клеток
– активация пролиферативных процессов
– повышение проницаемости стенки капилляров
4. Какие признаки могут свидетельствовать о наличии воспалительного процесса в организме?
+ лейкоцитоз
– тромбоз
– эритроцитоз
+ лихорадка
+ увеличение СОЭ
– гипопротеинемия
+ увеличение содержания глобулинов в сыворотке крови
+ накопление в крови С‑реактивного белка
5. Какие из указанных факторов относят к медиаторам воспаления клеточного происхождения?
– кинины
– компоненты системы комплемента
– ферменты лизосом
+ Пг
+ лейкотриены
+ ИЛ1
+ ИФН
6. Укажите эндогенные агенты, избыток которых вызывает разобщение окисления и фосфорилирования в клетках в очаге воспаления:
+ Са2+
– К+
+ ненасыщенные жирные кислоты
– глюкокортикоиды
+ Н+
– динитрофенол
7. Укажите последовательность изменений кровотока, как правило, наблюдаемую в очаге воспаления:
1) артериальная гиперемия
2) ишемия
3) венозная гиперемия
4) стаз
5) маятникообразное движение в микрососудах:
– 1, 2, 3, 4, 5;
– 2, 3, 1, 4, 5;
+ 2, 1, 3, 5, 4
8. Какие факторы способствуют развитию отёка в очаге воспаления?
– повышение онкотического давления крови
+ повышение онкотического давления межклеточной жидкости
– снижение онкотического давления межклеточной жидкости
+ повышение проницаемости сосудистой стенки
– снижение осмотического давления межклеточной жидкости
+ повышение давления в венозном отделе капилляров и венул
+ повышение осмотического давления межклеточной жидкости
9. Укажите «очерёдность» эмиграции различных видов лейкоцитов в очаг острого гнойного воспаления:
– лимфоциты, моноциты, нейтрофилы
+ нейтрофилы, моноциты, лимфоциты
– моноциты, нейтрофилы, лимфоциты
10. Укажите факторы, обусловливающие боль при воспалении:
+ Пг группы Е
+ гистамин
+ Н+‑гипериония
+ К+‑гипериония
+ кинины
– повышение температуры ткани
+ механическое раздражение нервных окончаний
11. Укажите клетки, обеспечивающие устранение дефекта ткани в очаге воспаления:
– T-лимфоциты
– B-лимфоциты
+ фибробласты
– моноциты
+ гистиоциты
+ паренхиматозные клетки
12. Причинами развития асептического воспаления могут быть:
+ тромбоз венозных сосудов
– транзиторная гипероксия тканей
+ некроз ткани
+ кровоизлияние в ткань
+ хирургическое вмешательство, проведённое в строго асептических условиях
+ парентеральное введение стерильного чужеродного белка
– энтеральное введение нестерильного чужеродного белка
13. Основные различия транссудата и гнойного экссудата при воспалении заключаются в том, что последний содержит:
+ большое количество клеток крови (лейкоцитов и др.)
+ большое количество разрушенных и повреждённых тканевых элементов
– небольшое количество белка
+ большое количество белка
14. Кроме моноцитов и тканевых макрофагов, входящих в систему мононуклеарных фагоцитов, фагоцитоз в очаге воспаления обычно осуществляется:
– ретикулоцитами
– плазматическими клетками
+ нейтрофилами
– B-лимфоцитами
– тромбоцитами
+ эозинофилами
15. Выберите правильный ответ:
– альтерация — изменение структуры клеток тканей и органов
+ альтерация — изменения метаболизма, структуры и функции клеток, приводящие к нарушению нормальных жизненных процессов
16. Какие физико‑химические изменения наблюдаются в очаге острого асептического воспаления?
+ ацидоз
– алкалоз
+ гиперосмия
+ гиперонкия
– гипоонкия
– гипоосмия
+ ионный дисбаланс
17. Какие из перечисленных веществ принято относить к медиаторам воспаления?
+ кинины
+ Пг
+ биогенные амины
– К+
– Н+
+ лимфокины
+ лейкотриены
– нуклеиновые кислоты
18. Какие из перечисленных факторов оказывают стимулирующее влияние на процесс пролиферации клеток в очаге воспаления?
– кейлоны
+ ингибиторы кейлонов
– цАМФ
+ цГМФ
– глюкокортикоиды
+ ИЛ2
19. Укажите вещества, обладающие свойствами хемоаттрактантов для нейтрофилов:
+ ЛПС бактерий
+ лейкотриен В4
+ ИЛ8
+ компонент С5b системы комплемента
+ фактор активации тромбоцитов
– ИЛ2
– ИЛ1
– лизоцим
20. Острое воспаление характеризуется:
– образованием воспалительных гранулём
+ увеличением проницаемости стенок микроциркуляторных сосудов
– накоплением в очаге воспаления гигантских многоядерных клеток
+ накоплением в очаге воспаления нейтрофилов
– инфильтрацией очага воспаления мононуклеарными лейкоцитами
+ отёком очага воспаления
21. Какие из указанных клеток относятся к “клеткам хронического воспаления”?
+ макрофаги
+ лимфоциты
+ эпителиоидные клетки
– тучные клетки
– нейтрофилы
– эозинофилы
Источник
Иммунокомплексный вариант воспаления
Воспаление может быть ответом на образование продуктов протеолиза компонентов комплемента при активации системы комплемента при участии иммунных комплексов.
Среди таких продуктов протеолиза особое место занимают хемоаттрактанты и анафилатоксины (С3а, С4а, С5а), которые стимулируют тучные клетки и гранулоциты к дегрануляции и секреции вазоактивных медиаторов.
Анафилатоксины индуцируют секрецию медиаторов, вызывающих быстрое повышение проницаемости сосудов.
Рецепторы для С3а и С4а экспрессированы на тучных клетках, базофилах, гладко-мышечных клетках, лимфоцитах. Рецепторы для С5а экспрессированы на тучных клетках, базофилах, нейтрофилах, моноцитах/макрофагах, эндотелиальных клетках. Экспрессия С5а-рецепторов была выявлена и на эпителиальных клетках бронхов и легких, и на гладкомышечных клетках и эндотелиальных клетках сосудов легких. При связывании анафилатоксинов со специфическими для них рецепторами на базофилах и тучных клетках индуцируется экзоцитоз гранул, содержащих вазоактивные медиаторы (гистамин и др.).
Пептид С5а обладает дополнительно активностью хемоаттрактанта для гранулоцитов, которых он заставляет мигрировать строго по градиенту его концентрации. Пептид С5а стимулирует окислительный метаболизм нейтрофилов, их дегрануляцию и адгезию к эндотелию, повышая одновременно проницаемость эндотелия. Кроме того, С5а индуцирует секрецию гистамина тучными клетками (рис. 6.4).

Рисунок 6.4. Участие продуктов активации комплемента в патогенезе иммунного воспаления. Связанные с клетками антитела или иммунные комплексы могут инициировать активацию системы комплемента по классическому пути. Образующиеся при этом анафилатоксины С3а и С5а могут непосредственно вызывать дегрануляцию тучных клеток. С5а является хемоаттрактантом для нейтрофилов и обеспечивает их приток в очаг воспаления. Эти клетки секретируют активные медиаторы и разрушающие ферменты. Медиаторы влияют на функции лейкоцитов, эндотелия и гладких мышц сосудистой стенки. Ферменты вызывают повреждение тканей и активацию системы кининов. В результате повышения проницаемости сосудов развивается местный отек. Параллельно активируется система свертывания крови, что вместе с аггрегацией тромбоцитов способствует тромбозу. Продукты повреждения тканей могут усиливать активацию системы комплемента по альтернативному пути.
Сочетание этих эффектов анафилатоксинов обеспечивает аккумуляцию клеток и белков сыворотки, характерную для острого воспаления. Основными воспалительными клетками при этом являются нейтрофилы, которые очищают очаг воспаления от возбудителей и, в то же время, могут повреждать ткани организма секретируемыми продуктами: протеазами, реактивными кислородными радикалами.
Поскольку С3а пептид является хемоаттрактантом и для моноцитов/макрофагов, то продуцируемые этими клетками провоспалительные цитокины вносят свой вклад в развитие воспаления. Показана патогенетическая роль С 5а при опосредованных лейкоцитами легочных дисфункциях при остром респираторном дистресс-синдроме, бактериальных пневмониях, кистозном фиброзе, хронических заболеваниях легких.
В формирующемся на месте отложения иммунных комплексов очаге воспаления иммунных комплексов (ИК) могут связываться с воспалительными клетками через FcR или CR1 рецепторы и индуцировать местную секрецию цитокинов и вазоактивных медиаторов, которые тоже вносят свой вклад в развитие воспаления.
Для воспаления легких, опосредованного иммунными комплексами и активацией комплемента, характерно воспалительное повреждение легочной ткани. При этом последовательность событий может быть следующей: альвеолярные макрофаги активируются при воздействии иммунных комплексов через FcR и активированными компонентами комплемента через CR1, это приводит к усиленной продукции и секреции провоспалительных цитокинов TNF-a, IL-1, которые усиливают экспрессию молекул ICAM-1 и Е-селектина на сосудистом эндотелии, к которому прикрепляются нейтрофилы, и активируются при участии IL-8 и PA F из эндотелиальных клеток.
Их трансмиграция в альвеолы индуцируется С5а, который генерируется в альвеолах при взаимодействии иммунных комплексов с системой комплемента. Рекрутирование гранулоцитов из сосудов идет при участии интегринов LFA-1 и Мас-1. Активация альвеолярных макрофагов с усилением секреции TNF-a приводит к повышению экспрессии адгезионных молекул ICAM-1 на альвеолярном эпителии.
К этим адгезионным молекулам прикрепляются клетки внутри альвеол: макрофаги и нейтрофилы, которые активируются, секретируют повреждающие цитокины и ферменты. Воспалительное повреждение легких при таком типе воспаления опосредуется рекрутированными нейтрофилами.
На модели воспалительного повреждения легких после депозиции иммунных комплексов было показано, что природным регулятором воспаления служит цитокин IL-10, который способен супрессировать продукцию TNF-a, экспрессию адгезионных молекул ICAM-1 и рекрутирование нейтрофилов в очаг. За счет всех этих механизмов IL-10 уменьшает степень повреждения легких. Продукция IL-10 в легких является конститутивной, она усиливается в первые часы развития иммунокомплексного воспаления.
Иммунное воспаление — гиперчувствительность замедленного типа
Иммунное воспаление — гиперчувствительность замедленного типа (ГЗТ) представляет собой эффекторную фазу специфического клеточного иммунного ответа и включает следующие события: активацию цитокинами сосудистого эндотелия, рекрутирование моноцитов и лимфоцитов из кровяного русла и тканей в очаг ГЗТ, активацию функций макрофагов лимфокинами в очаге гиперчувствительности замедленного типа, элиминацию причинного антигена путем очищения очага ГЗТ от возбудителей и/или повреждение тканей секретируемыми продуктами активированных макрофагов и лимфоцитов. Основными участниками иммунного воспаления являются: моноциты/макрофаги, Т-лимфоциты (ТН1) и эндотелиальные клетки (рис. 6.5).

Рисунок 6.5. Реакция гиперчувствительности замедленного типа (ГЗТ). В верхней левой части рисунка — стадия сенсибилизации при первой встрече с антигеном включает: представление антигена антиген-представляющей клеткой (АРС) Т-лимфоциту (ТН) с последующей его активацией, пролиферацией, дифференцировкой в ТН1, продукцией соответствующих цитокинов. В правой нижней части рисунка — стадия ответа на повторную встречу с тем же антигеном включает: представление антигена и его распознавание ТН1, что ведет к его активации, секреции цитокинов и активации макрофагов.
В процессе иммунного воспаления ведущую роль играют следующие цитокины: IFNy, TNF-a, TNF-в, IL-1, IL-6. В реакциях гиперчувствительности замедленного типа различают острую фазу и стадию хронического воспаления. Острая фаза по своим проявлениям сходна с ранним воспалительным неспецифическим ответом, но отличается тем, что макрофаги исходно активируются не микробными продуктами, а IFNy и другими цитокинами (MIF, GM-CSF). Продукты активированных Т-лимфоцитов IL-3, GM-CSF стимулируют и продукцию моноцитов, и их рекрутирование из кровяного русла (TNF-a, TNF-в, МСР). В результате на месте очага иммунного воспаления формируется мононуклеарный инфильтрат.
В стадии хронического воспаления те же провоспалительные цитокины (IL-1, IL-6, TNF-a) стимулируют пролиферацию фибробластов и синтез коллагена как непосредственно, так и через индукцию каскада других цитокинов: PDGF, TGFp, FGF, которые в совокупности еще усиливают ангиогенез.
Сочетанный эффект перечисленных медленно действующих цитокинов и ростовых факторов при длительной неконтролируемой активации макрофагов в очаге хронического иммунного воспаления ведет к замещению тканей органов (в том числе легких) фиброзной тканью. Фиброз, как правило, сопутствует хроническому иммунному воспалению, приходящему на смену неэффективному острому воспалению, которое не привело к элиминации причинного антигена.
При хроническом течении воспаления с персистенцией сдвигов сывороточных белков, описанных выше в связи с ранним воспалительным ответом, повышенный уровень сывороточного амилоида А может вести к его отложению в интерстициальной ткани в форме фибрилл. Развивается амилоидоз, нарушающий жизненно важные функции.
При ГЗТ активированные макрофаги постепенно претерпевают ряд изменений: увеличиваются в размерах, приобретают морфологию «эпителиоидных» клеток или сливаются, образуя многоядерные гигантские клетки. Такие активированные видоизмененные макрофаги собираются в конгломераты вокруг антиген-содержащих частиц или клеток. Образуется узел воспалительной ткани — гранулема. Гранулема — это характерный ответ в виде хронической формы ГЗТ на длительно персистирующую в ткани микробную инфекцию, например, при туберкулезе или микозах, которые препятствуют распространению инфекции. Исходом гранулемы может быть деструкция ткани вплоть до некроза с последующим фиброзом.
Проникающий через респираторный тракт Cryptococcus neoformans в случаях недостаточно эффективного раннего воспалительного ответа не вычищается из ткани легкого и вызывает персистирующую хроническую инфекцию. В этих случаях защитную роль берет на себя Т-клеточный ответ, эффективность которого во многом зависит от вирулентности возбудителя. Высоковирулентные штаммы гриба вырабатывают меланин, который является скавенджером для свободных радикалов и тем самым защищает возбудителя от антимикробного действия супероксидных и нитроксидных радикалов.
При высоком уровне продукции меланина возбудитель индуцирует минимальный воспалительный ответ в легких, отсроченный и неэффективный. В этом случае снижена продукция TNF-a альвеолярными макрофагами и снижен про-лиферативный ответ Т-лимфоцитов. Дефектность клеточного иммунного ответа на меланин-продуцирующие штаммы гриба проявляется низким содержанием в легких СD4+Т-клеток, минимальным рекрутированием воспалительных клеток, сниженной активацией макрофагов, сниженным очищением легких, повышенной диссеминацией гриба в центральную нервную систему, минимальной выраженностью обоих типов ответа: ТН1 и ТН2.
В генезе индуцированной туберкулезным антигеном в ткани легкого гранулемы ведущую роль играют IFNy и TNF-a. Эти два цитокина обеспечивают максимальную выраженность местного воспаления за счет усиления экспрессии адгезионных молекул и хемокинов, необходимых для рекрутирования моноцитов/макрофагов в очаг воспаления. К тому же IFNy активирует функции макрофагов и способствует дифференцировке ТН1 лимфоцитов в региональных лимфоузлах, а также может усиливать адгезию лимфоцитов к эндотелию при их рекрутировании.
Активированные макрофаги продуцируют не только провоспалительные цитокины, но и противовоспалительные, в том числе IL-10. Этот цитокин ингибирует генерацию ТН1 лимфоцитов в региональных лимфоузлах, ингибирует их активность, препятствует формированию гранулемы и тем самым способствует диссеминации инфекции.
Результатом ГЗТ в респираторном тракте может быть развитие эксудативного воспаления и аккумуляция лейкоцитов в просвете дыхательных путей. Экссудация — выход плазмы через ткани дыхательных путей в просвет — происходит в два этапа. Сначала белки плазмы выходят из мелких сосудов через эндотелий в интерстициальную ткань. Трахео-бронхиальные микрососуды образуют густую сеть в подслизистой и проявляют очень высокую чувствительность к действию провоспалительных медиаторов.
Далее жидкость преодолевает слой эпителия и поступает в просвет дыхательных путей, откуда она может удаляться механизмами очищения. Эффекторная фаза легочной реакции ГЗТ, как правило, достигает максимума через 24 часа после повторной встречи с антигеном и проявляется накоплением в просвете жидкости, гранулоцитов и моноцитов, рекрутированных из кровяного русла.
При системной гранулематозной болезни легких — саркоидозе иммуно-гистологическими исследованиями показано совместное отложение в гранулемах фибрина и цитокина IL-1в. Высказано предположение, что в очаге хронического воспаления, где условия способствуют коагуляции и аккумуляции фибрина, взаимодействие между мононуклеарами и фибриновым матриксом ведет к продукции IL-1в.
Федосеев Г.Б.
Опубликовал Константин Моканов
Источник
