Кто лечит воспаление почек у женщин

У женщин почки часто воспаляются из-за инфекционных атак на них. Вследствие этого упомянутые органы сильно увеличиваются, что ведет к значительным последствиям и нарушениям в организме. Вовремя же замеченные симптомы помогут избежать многих проблем при почечном воспалении.
Классификация
Воспалительное протекание заболевания имеет следующие виды:
- острый;
- первичный;
- рецидивирующий;
- хронический;
- односторонний или двусторонний.
Еще процесс воспаления может быть очаговым либо диффузным. При первом затрагиваются лишь некоторые участки органа, а при втором поражающая зона с хроническим или острым протеканием захватывает более обширные области, в том числе и надпочечники.
Провокаторами воспаления являются различные патогены и бактерии. При слабом иммунитете проявления болезни становятся более острыми.
Причины воспаления почек у женщин
К воспалению почек имеют отношение такие возбудители, как:
- нефроптоз;
- амилоидоз;

- нефрит.
Эти причины считаются первичными.
К вторичным приписывают:
- чрезмерное увлечение спиртным;
- болезни аутоиммунные;
- интоксикация тяжелыми веществами и ядохимикатами при их вдыхании;
- вирусные и бактериальные атаки внутренних органов;
- различные опухоли;
- болезни сосудов;
- патологии беременных;
- сахарный диабет;
- аллергия.
Воспаление почек может также возникнуть из-за:
- пренебрежения гигиеной;
- стресса;
- авитаминоза;
- недостаточной или чрезмерной физической нагрузки;
- переохлаждения;
- однотипного питания;
- бесконтрольного лечения антибактериальными средствами.
Иногда пиелонефрит появляется от:
- хирургической операции;
- заражения через половую сферу;

- инструментальной диагностики.
Признаки наличия воспаления
Воспаление почек (симптомы у женщин обычно более выражены, чем у мужчин) или пиелонефрит имеет основные признаки:
- высокая температура;
- сильная лихорадка;
- поясничные и паховые спазмы;
- мочевыведение с жжением и болями;
- мутный цвет и гнилостный запах мочи;
- кровянистые или гнойные выделения;
- частое мочеиспускание.
Вторичными признаками заболевания почек являются:
- помутненное сознание у людей пожилого возраста;
- липкость кожи;
- усталость и утомляемость;
- тошнота и рвотные спазмы;
- озноб с потливостью.
Запущение воспаления почек чревато различными тяжелыми осложнениями.
При протекании воспаления почек поражаются:
- почечные сосуды и канальцы;
- клубочки;
- лоханки и чашечки органов.
Таким образом, пиелонефрит – это чашечно-лоханочное воспаление почек. Им болеют преимущественно женщины. Их недуг мучает сильными болями и высокой температурой. Лечится заболевание при правильной диагностике достаточно легко и быстро.
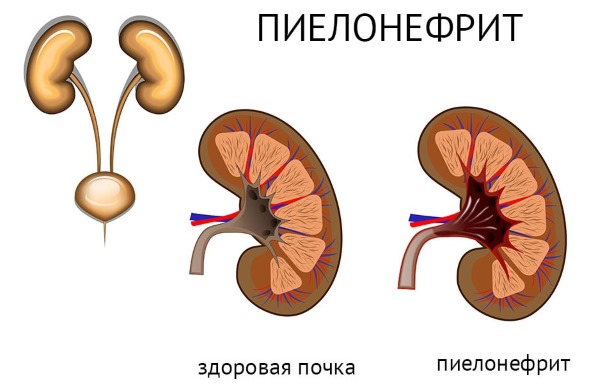
Главное — не упустить начальную стадию такого воспаления.
Женское воспаление почек из-за болезненной микрофлоры поражает сначала половые органы, затем мочевой пузырь и, наконец, сами почки. Иногда инфекция их достигает через внутренний кровоток, проникая в артериальные сосуды и лимфатические узлы, чтобы заразить уже весь организм.
Диагностика
Распознают пиелонефрит с помощью УЗИ почек и общеклинических анализов мочи и крови.
Иногда могут назначить:
- артериальную ангиографию;
- анализ радионуклидов;
- компьютерную томографию;
- рентген;
- экскреторную урографию.
Уролог, после того как к нему обратится пациент, начинает собирать анамнез, проверяя:
- температурный график и подозрительные проявления недомогания;
- были ли раньше гнойные заболевания у обратившегося;
- наличие других урологических проблем в истории болезни;
- делались ли раньше какие-нибудь эндоскопические исследования.
Воспаление почек, которое сопровождается отсутствием признаков, лечится путем назначения больному провокационных анализов на основе пирогенала или преднизолона, чтобы выявить скрытые симптомы, особенно у женщин.
С помощью пальпации определяют боли и состояние органов, а хронический пиелонефрит распознают путем бакпосева и ПЦР на инфекции.
 Воспаление почек имеет ярковыраженные симптомы у женщин. После этого нужно обратится к врачу и сдать соответствующие анализы.
Воспаление почек имеет ярковыраженные симптомы у женщин. После этого нужно обратится к врачу и сдать соответствующие анализы.
Исследования мочи, помимо бактериологического и общего, могут еще быть по методике Ничипоренко или Зимницкого, а анализы крови – биохимическими. Прописывать терапию воспаления почек имеет право лишь доктор.
К нему незамедлительно обращаются, если появляются:
- повышенное давление;
- суставные и мышечные спазмы;
- рвотные позывы;
- тошнота;
- сниженный аппетит.
Все это также сопровождается плохими анализами с измененными показателями СОЭ и лейкоцитов. В более углубленных исследованиях крови появляются высококонцентрированные белковые фракции, а в моче присутствуют эритроциты, бактерии и белок.
Тактика лечения
Терапию проводят непосредственно после диагностирования и определения болезни.
Острый пиелонефрит лечат в стационаре, так как в этот период необходимо:
- соблюдать постельный режим и диету;
- употреблять достаточно жидкости;
- проходить физио- и фитотерапию;
- принимать достаточно много медикаментов.
Самолечение воспаления почек недопустимо, потому что оно неминуемо ведет к осложнениям.
Индивидуальную терапевтическую тактику предписывает только специалист, исходя из общего течения болезни. Антимикробные препараты являются основными в лечении воспаления почек.

Лечебные стадии пиелонефрита:
- Срочное избавление от инфекции.
- Устранение острых болевых симптомов и дезинтоксикация.
- Корректировка дневного режима и питания.
Медикаментозное лечение
Терапия медикаментозными средствами должна идти в комплексе с другими методами лечения. Лекарства купируют источники пиелонефрита и поддерживают почечные функции. Также происходит профилактика рецидивов.
Против воспаления в органах различают такие группы лекарств, как:
- антибактериальные и уросептические средства;
- спазмолитические и гипотензивные препараты;
- мочегонные;
- витаминные препараты;
- средства, блокирующие выработку гистамина;
- цитостатики с глюкокортикостероидами.
Более подробно о медикаментах можно прочитать ниже по тексту. При грамотном лечении улучшение наступает уже через 7 дней. При антибиотиковой терапии следует учитывать все возможные противопоказания. Такие препараты отрицательно влияют на слабые органы.
Диуретики
Мочегонные препараты успешно выводят из организма все вредные вещества. Назначают их при анурии или олигурии. После того, как диурез приходит в норму, их отменяют.

Диуретики бывают:
- петлевыми, например, Фуросемид;
- блокаторами альдестерона (Спироналактон);
- осмотическими: Маннит;
- тиазидными: Индапамид.
Антибиотики
Введение антибактериальных средств должно быть двухэтапным. В первую очередь применяют антибиотики в виде уколов, а потом таблетированные формы препаратов.
Лечение пиелонефрита антибактериальными средствами состоит из:
- макролидов – кларитромицина и азитромицина, которые борются с уреаплазмой и хламидиями;
- аминогликозидов – гентамицина и тобрамицина;
- аминопенициллинов – флемоксина и амоксициллина;
- цефалоспоринов – цефтриаксона и цефотаксима;
- фторхинолов – офлоксацила и левофлоксацина.
Гипотензивные средства
Воспаление почек (симптомы у женщин отличны от признаков заболевания у мужчин) необходимо также лечить и препаратами от высокого давления.
К ним относятся:
- Лекоптин, блокирующий ионы кальция и приводящий в порядок сосуды.
- Ацупамил, который начинает действовать, а именно, понижать давление, уже через полчаса.
- Верапамил – антиаритмический антагонист кальция.
Препараты кальция
Когда почки воспаляются, начинают страдать волосы, ногти, а иногда и кости.
Поэтому пиелонефрит также лечат с применением препаратов кальция:
- Витакальцин, который разжевывают и запивают водой. Также он бывает в виде шипучих таблеток.
- Кальцемин, его принимают перед едой или во время ее.

- Витрум: курс лечения препаратом – 1 или 2 месяца.
Медикаменты, стабилизирующие кровообращение и питание в почечных тканях
Средства, улучшающие почечный кровоток:
- Трентал или пентоксифилин, его дополнительной функцией является также легкое мочегонное действие;
- Венорутон или Троксевазин – избавляет от отеков и капиллярной проницаемости;
- Курантил приводит в норму тромбоциты и усиливает микроциркуляцию.
Цитостатики
Данные препараты ослабляют процесс клеточного деления. Они устраняют и воздействуют именно на причины возникновения воспалительных процессов в почках.
К цитостатикам относятся:
- Азатиоприн избавляет от тканевой несовместимости и воздействует на антитела.
- Метотрексат тератогенно воздействует на клетки и обладает цитотоксическим свойством.
- Флутамид является блокиратором андрогенных клеточных процессов.
Антигистаминные препараты
Эти средства эффективно борются с проявлениями аллергии.
К ним причисляют:
- Супрастин, который быстро действует и не имеет случаев передозировки.
- Диазолин, благотворно влияющий на ЦНС.

- Тавегил – более сильный и продолжительный по воздействию препарат с умеренным седативным характером.
Иммуномодуляторы
Подобные лекарства укрепляют организм и борются с микробами.
Распространенные иммуномодуляторы:
- Интерферон, отлично защищающий организм от инфекций;
- Ликопид – препарат с мощным действием.
- Имудон, предохраняющий от проникновения бактерий.
Глюкокортикостероиды
Такие медикаменты относятся к гормональным средствам.
Вот наиболее известные из них:
- Дексаметазон, противовоспалительное и иммунодепрессивное лекарство.
- Кортизон, эффективный и быстродействующий липолитик.
- Преднизолон уменьшает количество эозинофилов и лимфоцитов в крови и повышает уровень эритроцитов.
Витамины
Воспаление почек (симптомы у женщин несколько иные, чем у мужчин) наряду со всеми перечисленными средствами эффективно лечится с помощью витаминов. Ведь данные препараты отлично поддерживают органы во время их комплексной терапии.

Известны следующие витамины для этого:
- Ретинол, обеспечивающий вещественный обмен и защищающий организм от инфекций.
- Токоферол, который возобновляет правильную работу почек.
- Пиридоксин, участвующий в синтезе веществ.
Лечебная диета
Пищевой рацион при пиелонефрите существенно пересматривают и изменяют. Это наглядно представлено в таблице запрещенных и разрешенных продуктов при остром течении болезни.
| Можно | Нельзя |
| Сахар | Спиртное |
| Каши | Газированные напитки |
| Перетертые и вареные овощи | Грибы |
| Сливочное масло | Кремы и пирожные |
| Несоленый белый хлеб | Бобовые |
| Молочные продукты | Наваристые бульоны |
| Изюм | Специи |
| Урюк | Копчености и консервы |
| Курага | Соленья и закуски |
При острых течениях воспалительного процесса в почках больным прописывают диету номер 7а по Певзнеру, с которой потом плавно переходят на просто 7-ую. В основе первой допускается бессолевая пища с ограничением белка.
Из блюд предпочтительными являются:
- салаты из свежих и отваренных овощей;
- котлеты из круп;
- запеканки, не содержащие яиц.

Животный белок при диете 7а ограничивают до 40 г, а употребление кефира и молока – до 200 г. После снятия обострения пациентам разрешаются тушеные, вареные и приготовленные на пару продукты, слегка присоленные. Белка при диете 7-ой уже можно употреблять чуть больше, чем при строгой 7а.
Больные почки не выносят:
- специй;
- алкоголя;
- шоколада;
- острого.
Лучше, чтобы питание было как можно менее белковым, а питье – наиболее обильным.
Восстановить водный баланс помогают:
- отвары из трав и плодов растений;
- компоты из сухофруктов и морсы из клюквы и брусники;
- некрепкие чаи (зеленый, черный с лимоном);
- негазированная минеральная вода.
Но питьевой режим расширяют только при отсутствии отеков. Выпиваемая за сутки жидкость должна быть в количестве 2-3 л. Для расчета ее нормы необходимо вес больного умножить на 30, а потом на 1,5. Так, ребенку с массой 22 кг в день потребуется выпивать по 1 л жидкости.
Физиотерапия
Физиолечение хронического и острого пиелонефрита:
- восстанавливает мочеиспускание;
- расслабляет гладкие мускулы органов и снимает спазмы;
- устраняет воспаления.
Противопоказания к физиотерапии:
- почечный поликистоз;
- декомпенсационный гидронефроз;
- терминальное хроническое воспаление почек;
- пиелонефрит в активной фазе.

Пациентам с почечным воспалением назначают:
- электрофорез с фурадонином;
- лазеротерапию;
- ультразвук;
- магнито- и амплипульстерапию;
- сверх- и ультравысокочастотное лечение;
- прием вовнутрь минеральных вод;
- лечебные хлоридно-натриевые и углекислые ванны.
Фитотерапия
В комплексе с медикаментами используют фитотерапию. Для облегчения симптомов пиелонефрита применяют отвар овса в количестве 2 кружек каждый день.
От отеков помогут:
- плоды можжевельника;
- хвощовые побеги;
- ягоды и листья земляники;
- плоды шиповника;
- льняное семя;
- черная смородина и толокнянка;
- рыльца кукурузы.
При обнаружении крови в моче широко используют тысячелистник. Из него приготавливают противовоспалительный настой, который потом выпивают в равных количествах в течение дня.
Для фито-лечения применяют:
- самостоятельно собранные растительные средства;
- травяные препараты из аптеки;
- готовые лекарственные сборы.
Растения для фитотерапии должны быть противовоспалительными или мочегонными.
К ним относятся:
- арбуз;
- брусника;

- можжевельник и шиповник.
Народные средства
Воспаление почек (симптомы у женщин проявляются немного быстрее, чем у мужчин) хорошо поддается лечению средствами нетрадиционной медицины.
Рецепт приготовления эффективного народного средства, отвара травы харлая:
- Щепотку мелкопорубленного растения помещают в стакан воды.
- Потом это все необходимо вскипятить на маленьком огне в течение 2-3 мин.
- Сняв с плиты, отвар настаивают в накрытой посуде 30 мин.
- Получившееся средство необходимо процедить и выпить в количестве 1 стакана, разделив эту дозу на 3 приема в день перед едой.
Для приготовления настоя из толокнянки: 1 ст. л. сухого компонента заливают стаканом воды и оставляют при комнатной температуре на ночь. Затем процеженный настой выпивают по 1-2 ст. л. 3 р. в сутки перед приемом пищи.
Еще толокнянку можно смешать в равных дозах с аиром и льном. Получившуюся растительную смесь в количестве 50 г необходимо залить 0,5 л кипятка и проварить 7 мин. Остывшее после этого средство выпивают по 200 г 2-3 р. в сутки.
От обострившегося хронического пиелонефрита поможет такой рецепт:
- Пастушью сумку, лабазник, спорыш и березовые листья измельчают в равных дозах и перемешивают.
- В термос кладут 2 ст. л. получившейся смеси и заливают 0,5 л кипятка.
- Напиток настаивают 8 ч., процеживают и пьют теплым по четверти стакана четырежды в день после приемов пищи.
Тысячелистник в количестве 4 ст. л. заливают 2 стаканами горячей воды, кипятят на пару, а потом проваривают 5 мин. Настоянный в течение часа в тепле и процеженный напиток выпивают по 2 ст. л. 4 р. в сутки за полчаса до еды.
В термосе также можно настаивать:
- корень окопника и золотую розгу;
- солодку и крапиву;
- корень аира.

Народные рецепты удержат воспаление почек в стадии ремиссии, но не избавят от болезнетворных бактерий.
Поэтому нетрадиционные средства всегда чередуют с официальными терапевтическими препаратами.
Операция
Острое и быстро прогрессирующее воспаление почек при плохом кровоснабжении может привести к смерти. При таком состоянии пациентов срочно госпитализируют и оперируют.
При хирургическом вмешательстве:
- удаляют препятствия к мочевыводящим путям;
- дренируют почку;
- декапсулируют орган;
- избавляются от гнойников;
- удаляют почку или производят нефрэктомию при гнойной деструкции.

Осложнение течения заболевания почек влечет за собой удаление инфекционных очагов посредством хирургического вмешательства. При необратимых изменениях в органах применяют гемодиализ, а иногда и трансплантацию почек.
Воспаление почек при беременности
Пиелонефрит очень опасен для вынашивающих ребенка женщин, так как он негативно сказывается на здоровье плода и будущей матери. Данный недуг в стационаре лечат нефролог и гинеколог.
У беременных почки воспаляются при:
- переохлаждении;
- проникновении инфекции из половых органов или кишечника;
- хроническом пиелонефрите;
- сниженном иммунитете.
При обнаружении симптомов болезни гинеколог назначает беременной анализы, по результатам которых потом направит при необходимости к нефрологу. Потом этот специалист пропишет разрешенную в таком состоянии антибиотиковую терапию.
Невылеченный у беременной женщины вовремя пиелонефрит перетекает в хроническое заболевание.
Стремительно же развивающийся гломерулонефрит у ждущих детей женщин лечат в стационаре.

При этом применяют терапию с помощью:
- откорректированного питательного рациона;
- постельного режима;
- ультразвука;
- электрофореза;
- диуретиков.
Осложнения
Игнорирование пиелонефрита грозит:
- нарушением водного обмена;
- сердечной и почечной недостаточностью;
- анурией;
- азотемией;
- уремией;
- стойкой гипертонией;
- гипертрофией левого желудочка;
- отеком легких;
- эклампсией;
- психозом;
- застойными бронхиальными явлениями.
При воспалении почек, особенно у женщин, необходимо применять все доступные средства и методы терапии. От правильного лечения симптомы уходят уже через 2-3 недели, а хроническая форма болезни исчезает уже на 2-м месяце.
Автор статьи: tanyda
Оформление статьи: Лозинский Олег
Видео о воспалении почек
Что такое воспаление почек и чем оно опасно:
Источник
Воспаление почек у женщин — это не одно заболевание, а целая группа. В таких случаях можно использовать термин «нефрит». Так обозначают воспалительные процессы в почках, в которые вовлекаются и почечные клубочки, и интерстициальная ткань.
Нефриты могут быть как первичными, вызванными патологиями почечной ткани, так и вторичными, возникающими на фоне другой патологии — сахарного диабета, амилоидоза и т. д. Нефрит бывает разных видов. Наиболее распространенными являются пиелонефрит и гломерулонефрит.
1
Пиелонефрит
Пиелонефрит — неспецифическое инфекционное воспаление почек. В этом случае в процесс вовлекаются в основном интерстициальные ткани, сами чашечки и лоханка. При отсутствии надлежащего лечения пиелонефрит приводит к нефросклерозу.
Хотя заболевание возникает в любом возрасте, и в основном у взрослых, есть три возрастных пика — раннее детство, до 3 лет, затем активный репродуктивный возраст 18-35 лет. Во всех случаях женщины болеют в несколько раз чаще, чем мужчины. В 60 лет открывается дополнительный возрастной период. Здесь уже соотношение мужчин и женщин выравнивается.
Признаки пиелонефрита в молодом возрасте у слабого пола встречаются чаще, поскольку это обусловлено анатомическими и физиологическими особенностями. Женщины имеют более короткий мочеиспускательный канал. Кроме того, стоит отметить близость половых путей и кишечника. Но есть еще одна особенность — нюансы самого гормонального статуса, который меняется в период менструации и беременности, когда высок риск дискинезии мочевыводящих путей. Развитию пиелонефрита способствует и длительный прием пероральных контрацептивов.
Основные причины возникновения пиелонефрита сводятся к следующему:
- обструкция мочевыводящих путей, в том числе связанная с хирургическими вмешательствами;
- дисфункция мочевого пузыря, характерная для сахарного диабета, заболеваний спинного мозга;
- активная половая жизнь (бактериальный пиелонефрит зачастую имеет именно такую природу, поскольку при незащищенном акте в мочеиспускательный канал могут массово проникать патогенные микробы);
- беременность (пиелонефрит в этом случае бывает как одно-, так и двусторонним, что связано с ослаблением естественной защиты организма).
Заболевание протекает в разных формах – острое или хроническое воспаление. Основные симптомы острого пиелонефрита сводятся к следующему:
- болят почки;
- поднимается температура;
- возникает лихорадка, иногда и озноб.
Заболевание сопровождается и дополнительными признаками — тошнота и рвота, слабость, боль в суставах и мышцах. При острой инфекции возможно развитие бактериемического шока с сильным снижением артериального давления и тахикардией.
При беременности болезнь характеризуется менее выраженными симптомами. Тяжело протекают только гнойные формы пиелонефрита, но они встречаются довольно редко.
Хронический пиелонефрит часто протекает бессимптомно или с очень слабовыраженными признаками. Возможны. Иногда боли возникают даже в копчике. Если они становятся более выраженными, это говорит о том, что в мочеточник попал камень.

Воспаление придатков у женщин: причины, симптомы и методы лечения
1.1
Методы терапии
Лечение пиелонефрита обычно подразумевает прием антибиотиков. Препараты обладают разными свойствами в отношении грамположительных и грамотрицательных бактерий. Так что лекарства врач назначает исходя из того, каким типом возбудителей вызван пиелонефрит, а для этого нужно пройти полноценное обследование.
Для лечения стафилококковых инфекций обычно используются антибиотики из группы цефалоспоринов (Цефадин, Цефалексин).

Самыми эффективными считаются представители третьего и четвертого поколения — Цефтриаксон и Цефпиром, поскольку они борются практически со всеми возбудителями инфекции.

При беременности часто назначают Амоксициллин и Оксациллин, но не из-за их эффективности, а из-за минимальных побочных эффектов.

Снять воспаление можно не только с помощью антибиотиков. Для этого применяются народные средства, описанные ниже. Следует соблюдать щадящую диету — ограничивать количество свободной жидкости, употреблять меньше соли. Кроме того, если консервативное лечение не дает нужного эффекта, и у больного нет противопоказаний, то применяют хирургические методы терапии.

Камни в почках у женщин: причины образования, симптомы и методы лечения
2
Гломерулонефрит
Гломерулонефрит у женщин встречается реже, чем цистит или пиелонефрит. Развитие патологии возможно в любом возрасте, но чаще – до 40 лет. Это заболевание воспалительного характера, поражающее в основном почечные клубочки. Вызвано оно чрезмерным иммунным ответом организма на инфекцию. Бывает также интерстициальный гломерулонефрит, который задевает соответствующие ткани. Эта патология протекает чаще всего как самостоятельное заболевание. Но может развиваться и одновременно с инфекционным эндокардитом, геморрагическим васкулитом или красной волчанкой.
Основные симптомы гломерулонефрита – отечный, мочевой и гипертонический синдромы. Первые признаки появляются спустя 7-21 день после начала инфекционного процесса, вызванного патогенными микробами, чаще всего стрептококками. Это, например, ангина или пиодермия.
Начинается острый гломерулонефрит с повышения температуры, иногда довольно значительного, возможен даже озноб. Появляются симптомы общей интоксикации:
- слабость;
- тошнота;
- снижение аппетита;
- головная боль.
Характерным симптомом являются боли в области поясницы. Кожа у человека бледнеет, веки отекают.
При острой форме отмечается уменьшение диуреза в первые 3-5 дней от начала заболевания. Затем увеличивается объем выделяющейся мочи, но уменьшается ее плотность. Очень часто появляется еще один признак — гематурия, то есть наличие крови в моче. Она практически незаметна. Но в 13-15% случаев проявляется макрогематурия, и в этом случае крови намного больше, так что моча меняет цвет, становится темно-коричневой, иногда даже черной.
Отечность сильнее всего проявляется по утрам. В течение дня она постепенно уменьшается.
Существуют две основные формы гломерулонефрита:
- 1. Типичный (циклический). Для него характерно острое начало и выраженные клинические признаки.
- 2. Латентный (ациклический). Характеризуется постепенным началом и слабо выраженными симптомами. Из-за этого патология постепенно прогрессирует, диагностируют ее достаточно поздно, и патология переходит в хронический гломерулонефрит.
Выделяют нефротический гломерулонефрит, при котором преобладает мочевой синдром, и гипертонический (он сопровождается высоким артериальным давлением).

Кольпит у женщин: причины, симптомы и методы лечения
2.1
Возможное лечение
При своевременной диагностике и начале лечения основные симптомы острого гломерулонефрита уходят за 2-3-й недели. Но терапию продолжать надо, и на полное выздоровление необходимо 2-2,5 месяца.
Лечение гломерулонефрита должно быть комплексным. Недостаточно просто лечиться антибиотиками, ведь в таких случаях возможен рецидив. Так что антибактериальная терапия, предусматривающая прием Ампициллина и Оксациллина и других антибиотиков из группы пенициллинов, сопровождается коррекционной терапией, которая должна повысить иммунитет. Для нее используются негормональные препараты, включая таблетки Азатиоприн.

Некоторые специалисты считают, что стероидные гормоны — более эффективное средство. Они позволяют снять воспаление и болевой синдром. Но единого мнения по этому вопросу у специалистов нет, и гормональное лечение используется не всегда.
Терапия проводится в условиях стационара. На этот период назначается лечебная диета № 7. При ней энергетическая ценность рациона составляет 2200 ккал (впрочем, при постельном режиме и ограничении физической активности это совсем несложно). Соль из рациона убирают вовсе, так же, как и листовую зелень, содержащую щавелевую кислоту. Бессолевая диета позволяет быстро снять воспаление.
3
Народные средства
Пиелонефрит и гломерулонефрит можно лечить и народными средствами, используя их в качестве дополнения к основной терапии. В таком случае рекомендуют настои и отвары целебных трав, обладающих противовоспалительным действием.
Готовят сбор на основе листьев бузины, березы, чистотела, лопуха, одуванчика, брусники, цветков аптечной ромашки, таволги, ивы, малины:
- 1. Смешивают компоненты в равных пропорциях.
- 2. Отбирают 2 ст. л. сбора.
- 3. Заливают литром кипятка.
- 4. Держат на медленном огне 20 минут.
- 5. Настаивают около часа.
- 6. Процеживают.
Пить нужно по 100 мл 4-5 раз в день, не привязываясь к приему пищи.
В состоянии ремиссии, когда у больного нет острых приступов, можно пить травяные чаи и настои, обладающие легким мочегонным свойством. Это сборы на основе толокнянки, листьев брусники, березы. Заваривают эти компоненты традиционным способом — 1 ст. л. сырья на стакан кипятка. Пить можно несколько раз в день вместо чая.
Все перечисленные средства используют в домашних условиях. Но народная медицина предлагает и апитерапию — лечение продуктами пчеловодства и даже пчелиным ядом. Используются маточное молочко, прополис, пыльца и т. д. Такое лечение проводится под контролем специалиста, поскольку вызывает серьезные побочные эффекты, вплоть до ангионевротического шока, опасного для жизни.
Источник
