Кольпит это воспаление шейки матки

Кольпит – это воспаление во влагалище, которое образуется из-за инфекции, травм или эндокринных нарушений. Большая часть кольпитов приходится именно на инфекционные поражения такими бактериями, как стрептококк, стафилококк, кишечная палочка или грибком.
Кольпит может быть острым, подострым или хроническим. В основном кольпит поражает женщин среднего возраста, но бывают такие случаи, когда он появляется в детском или даже пожилом возрасте. Кольпит по-другому может называться вагинит.
Цервицит – это воспаление во влагалище, а если быть точнее, то в шейке матки. Цервицит характеризуется различного характера выделениями, которые могут быть даже гнойными. А также незначительной болью при походе в туалет или половом акте.
Данное заболевание развивается у женщин, которые ведут половую жизнь. Цервицит может быть острой и хронической формы. Если хроническую форму не лечить, то цервицит переходит в эрозию.
Когда у женщины возникает кольпит, она может сначала не обращать внимание на это заболевание. Если кольпит находится в запущенном состоянии, то инфекция может попасть на шейку матки, вызвав тем самым цервицит. Поэтому с уверенностью можно сказать, что кольпит и цервицит очень хорошо связаны между собой.
Причины
Кольпит, также как эндоцервицит и многие другие заболевания представляют собой сильное воспаление той или иной части половых органов. Причины могут кардинально отличаться. Поэтому, необходимо рассмотреть каждое из заболеваний более подробно.
Причины кольпита:
- Воспалительные заболевания матки или ее придатков.
- Инфекции половых органов, которые передаются половым путем. Например, ВИЧ, трихомониаз или хламидиоз.
- Проблемы в эндокринной системе. Если у женщины возникает заболевание щитовидной железы, то ее иммунная система резко падает. После этого любая инфекция гораздо легче может прицепиться к наиболее слабому месту. Таким место может являться и влагалище.
- Аллергия на презервативы или тампоны. Если женщина использует некачественные средства гигиены или контрацептивы, то нежная микрофлора матки может дать сбой.
- Травмы, которые были получены в следствие прерывания беременности, после внутриматочной спирали или спринцевания.
- Нарушение слизистой оболочки влагалища, после которой происходит атрофические процессы.
- Плохая личная гигиена. Гигиена должна быть регулярной, если же женщина делает это не каждый день, то в ее влагалище начинают плодиться различные микроорганизмы, которые могут потом и привести к кольпиту.
- Длительный прием антибиотиков. Антибиотики крайне негативно влияют на микрофлору влагалища.
- Проникновение инфекции во время серьезных заболеваний горла. Такая причина возникает в основном у детей. Вирусы по крови спускаются во влагалище, и таким образом, получается кольпит у ребенка. Явление довольно редкое, но с какой-то периодичностью оно все же встречается.
- Усыхание слизистой влагалища из-за гормонального фонда. Такая причина характера только для людей пожилого возраста. В таком возрасте слизистая матки становится очень сухой, из-за этого появляются небольшие микротрещины и травмы, в которые вследствие и проникает инфекция.
Причины цервицита:
- Инфекционные заболевания, связанные с половой системой. К таким относится и кольпит.
- Частые роды или аборты. Особенно, этот пункт касается сложных родов с разрывами и некачественных прерываниях беременности.
- Частая смена партнеров.
- Некачественные оральные контрацептивы. К этому пункту еще можно отнести оральные контрацептивы, которые просто не подходят женщине, то есть неправильно подобранные.
Можно увидеть, что у кольпита причин гораздо больше, чем у цервицита. Однако данные заболевания встречаются одинаково часто.
Симптомы
Острый кольпит в большинстве случаев проявляется, однако встречаются случаи, когда он проходит бессимптомно. При остром кольпите у женщины возникают болевые ощущения разного характера. Боли могут быть как острыми, так и тупыми. При кольпите женщину начинают беспокоить сильные выделения, слизистого или гнойного характера.
В редких случаях бели могут стать кровянистыми. Все такие выделения обычно сопровождает нестерпимый зуд и жжение, которое особенно проявляется после полового акта. Женщина начинает отказываться от близости с мужчиной. При осмотре женщины можно невооруженным глазом увидеть небольшой отек шейки матки и слизистой влагалища. Женщине становится также больно ходить в туалет, поэтому, многие думают, что это не кольпит, а цистит.
Если кольпит вовремя не излечить, то он переходит в хроническую форму. Хроническая форма по симптоматике схожа с острой формой, одна выделения у женщины становятся другими. Они приобретают мутный оттенок, чего не было до этого. Кольпит в хронической стадии может периодически обостряться, доставляя при этом не мало неудобств. Также такой кольпит переходит в цервицит.
Цервицит, так же как и кольпит бывает острым и хроническим. Вообще, интенсивность проявления симптомов зависит от причины возникновения кольпита. Если у женщины он начался от хламидиоза, то симптоматика будет мало выраженной, а если от гонореи, то тогда симптомы будут все ярко выраженными.
 Средство эффективно использовать для борьбы с цервицитом. Источник: webdiana.ru
Средство эффективно использовать для борьбы с цервицитом. Источник: webdiana.ru
При данном воспалении наблюдаются выделения, которые имеют слизистый характер. В тяжелых случаях они имеют гнойный характер. При осмотре наблюдается отек шейки матки, а также мелкие кровоизлияния на ее слизистой.
При хронической форме у женщины могут появиться псевдоэрозии. Женщину также могут беспокоить выделения, однако, они значительно уменьшаются.
Диагностика
В первую очередь, при кольпите женщину необходимо опросить и осмотреть гинекологу. Уже при осмотре врач может заметить, что слизистая влагалища имеет отечный вид, а также значительную рыхлость. Отечность может быть разной. Иногда она бывает настолько ярко выраженной, что гинеколог не может провести осмотр зеркалами.
Если кольпит существует у женщины не мало времени, то у нее на слизистые влагалища образуется желтоватый налет. При отскабливании этого налета, те места слизистой, начинают немного кровоточить. Уже даже по таким заключениям, врач имеет права поставить диагноз. Однако для твердой уверенности женщина должна будет сдать мазки на изучение микрофлоры.
Эта процедура необходима для того, чтобы исключить или наоборот подтвердить инфекцию. Помимо этого, врач использует кольпоскопию. Данный метод позволяет предельно внимательно осмотреть влагалище при помощи специального приспособления – кольпоскопа. Кольпоскопию назначают далеко не каждой женщине, а только при необходимости.
Цервицит, в отличии, от кольпита в большинстве случаев проходит бессимптомно или имеет мало симптоматики. Поэтому, врачу сложно будет только по одному опросу и осмотру сделать правильное заключение. По осмотру будет хорошо видно, что шейка матки немного изменила цвет и отечность. Женщине назначается сдача бакпосева и микроскопии мазка. Сдача этих анализов позволит с точностью сказать, есть ли у данного заболевания инфекционное начало.
Лечение
Лечение кольпита может быть сугубо индивидуальным, так как оно зависит от общего состояния женщины, степени заболевания и даже возраста. Если кольпит еще только начался, то женщине советую делать промывание влагалища различными отварами трав, например, ромашки, шалфея, хлорфиллипта.
Очень хорошее влияние на лечение кольпита оказывают марлевые тампоны, смоченные облепиховым маслом. Если кольпит был вызван инфекцией, то женщине назначается прием антибиотиков. Каждый антибиотик будет назначаться индивидуально, так как у многих женщин есть непереносимость того или другого компонента. Благоприятное влияние оказывают физиотерапевтические процедуры.
Если кольпит был вызван болезнями, связанными с нарушением эндокринной системы, то врач может назначить иммунные препараты. Во время лечения кольпита необходимо полностью отказаться от половой жизни, иначе заболевание будет проходить гораздо дольше.
Половому партнеру необходимо также пройти лечение и сдать все анализы. Помимо этого, необходимо поменять рацион питания. Следует отказаться от острых, соленых, копченых блюд. Допускается наличие кисломолочной продукции, а также растительной. Необходимо ограничить потребление жидкости, так как большое количество воды вызывает отек слизистой влагалища. После полного излечения от кольпита, еще какое-то время придется принимать препараты, которые будут восстанавливать слизистую влагалища.
Цервицит излечить уже не так просто, как кольпит, потому что, чаще всего он оказывается в запущенном состоянии. В легких степенях цервицита назначается прием антибиотиков, чаще всего тетрациклинового действия. Также хорошее влияние оказывают специальные лечебные крема и свечи.
При цервиците шейку матки обрабатывают хлорфиллиптом или раствором нитрата серебра. Считается, что они оказывают отличное антимикробное действие, не вредя при этом микрофлоре влагалища. В хронической форме от цервицита можно избавиться только хирургическим путем, например, при помощи лазера или диатермокоагуляции. При хирургическом методе лечения должна отсутствовать инфекция, иначе только можно ухудшить ход заболевания.
Осложнения
Кольпит может с легкостью перейти в цервицит. Этот факт является одним из главных видов осложнения. Даже при полном излечении кольпита и цервицита могут возникнуть проблемы с зачатием и вынашиванием ребенка. В некоторых случаях данные заболевания могут вообще привести к бесплодию. Как и кольпит, так и цервицит, могут осложниться возникновением эрозий различного характера. У некоторых женщин после полного излечения данных заболеваний может возникнуть цистит.
Профилактика
Профилактика возникновения кольпита и цервицита:
- Своевременное лечение всех воспалительных процессов половой системы. Тоже самое касается и лечение инфекций, которые передаются половым путем.
- Качественные презервативы и оральные контрацептивы. Не стоит на этом экономить, если у женщины возникают сомнения, то ей следует посоветоваться с врачом.
- Отсутствие прерывания беременностей. Для этого, необходимо предохраняться, а также следить за количеством партнеров.
- Периодический поход к гинекологу. Даже если женщина не ощущает никаких изменений в своем организме, это не означает, что она здорова.
- Соблюдение гигиены. Гигиена должна быть тщательной и ежедневной. Для этого дела не стоит использовать обычные мыла, которые могут пересушить слизистую влагалища. Для этих целей, стоит купить специальные средства, с идеальным pH.
Если соблюдать такие элементарные правила из года в год, то такие серьезные заболевания, как кольпит и цервицит смогут обойти стороной.
Поделиться:
Источник
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.

Кольпит или вагинит – это воспаление слизистой оболочки влагалища. Патология является одним из наиболее распространенных заболеваний женских наружных половых органов. В клинической практике наиболее часто встречается специфический вагинит, вызванный половыми инфекциями. Неспецифический кольпит, являющийся результатом активации условно-патогенной флоры, нечастый диагноз, ассоциированный, в основном, со снижением иммунитета.
Классификация
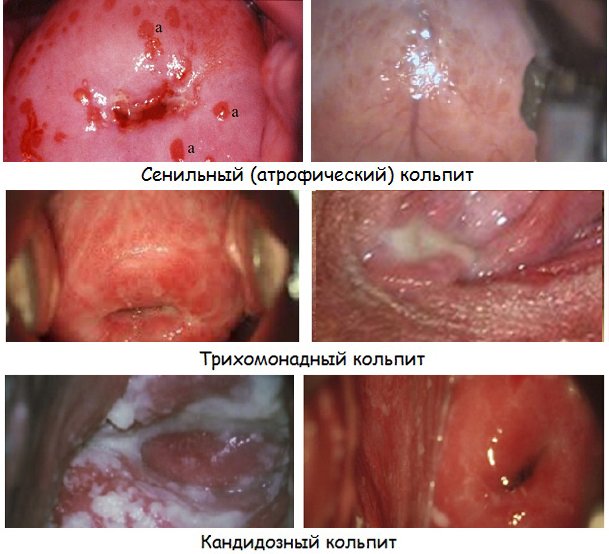 Принципиальное значение имеет разделение воспалительного процесса по причине возникновения:
Принципиальное значение имеет разделение воспалительного процесса по причине возникновения:
Специфический кольпит диагностируется при туберкулезном воспалении влагалища, а также при попадании на его слизистую оболочку бактерий, передающихся половым путем. Он может быть вызван хламидиями, гонококками, трихомонадами, трепонемами, гарднереллами, а также комбинациями этих возбудителей.
Неспецифический кольпит вызывается активацией условно патогенной флоры, которая в норме присутствует в организме. Нарушение нормальной микрофлоры влагалища приводит к тому, что воспаление возникает под воздействием стафилококка, кишечной палочки, протея, грибов рода Кандида и прочих возбудителей.
Неинфекционный кольпит представляет наименее численную группу заболевания. В таких случаях воспаление возникает при аллергии, раздражении латексом, тампонами или растворами для спринцевания.
Исходя из характера протекания воспалительного процесса, различают следующие виды:
Острый кольпит диагностируется при выраженной клинической картине заболевания, которое протекает не больше двух недель. Это наиболее частая форма, диагностируемая у 70-80 процентов пациенток.
Подострый кольпит представляет собой стадию заболевания, через которую процесс переходит в хроническую форму. Данная стадия развития определяется при вялотекущем воспалении сроком от двух недель до двух месяцев.
Хронический кольпит — воспалительный процесс, протекающий более двух месяцев. Особая форма воспаления — хронический рецидивирующий вагинит, симптомы которого появляются больше трех раз за год, чередуясь с периодами ремиссии.
Причины и механизм развития
Непосредственными причинами специфического воспаления являются бактерии, которые передаются половым путем. Это происходит при частой смене партнеров, незащищенном акте и случайных сексуальных связях. Попадая на стенки влагалища, патогенные микроорганизмы проникают внутрь эпителиальный клеток, вызывая характерный воспалительный процесс. Иногда он проявляется не сразу, а через определенный отрезок времени, называемый инкубационным периодом. Это существенно усложняет поиск источника заражения и восстановления всей инфекционной цепочки.
Немного сложнее происходит развитие неспецифического вагинита. Микрофлора влагалища у здоровой женщины представлена сочетанием доброкачественных бактерий (палочек Додерляйна) и условно-патогенных микроорганизмов. Последние представлены в меньшем количестве, поэтому их наличие не сопровождается никакой клинической симптоматикой. Существует целый ряд предрасполагающих факторов, которые приводят к уменьшению количества палочек Додерляйна и активации условно-патогенной флоры. Они и вызывают неспецифический кольпит у женщин:
Механические, химические или физические повреждения слизистой оболочки.
Врожденные или приобретенные анатомические особенности наружных половых путей.
Заболевания эндокринной системы, приводящие к нарушению гормонального баланса.
Длительный бесконтрольный прием антибиотиков, влияющих на нормальную микрофлору.
Нарушения питания слизистой оболочки, что отмечается в старческом возрасте и имеет название атрофического кольпита.
Местные аллергические реакции слизистой оболочки на презерватив, мази, тампоны, свечи.
Несоблюдения правил интимной гигиены.
Нарушения иммунитета различной природы.
Неинфекционный кольпит, который может быть вызван некоторыми перечисленными факторами (раздражение, аллергия), протекает под видом местной воспалительной реакции. При этом не происходит нарушения нормальной микрофлоры влагалища.
Отдельную группу представляет собой воспаление, возникающие после аборта, родов или операций. В его развитии принимает участие раздражение половых путей, которое накладывается на нарушенную микрофлору при ослабленном иммунитете. В некоторых источниках послеродовой кольпит рассматривают как отдельную нозологию, требующею специального подхода.
Симптомы кольпита
Клинические проявления отличаются в зависимости от стадии воспалительного процесса. Наиболее яркой клиническая картина является при острой форме воспаления влагалища, когда женщины обнаруживают следующие симптомы:
Патологические выделения из половых путей. Нередко по их характеру можно предварительно установить природу заболевания. Белые творожистые выделения характерны для грибкового воспаления слизистой оболочки. Оно встречается наиболее часто, поэтому такой симптом знаком практически каждой женщине. Зеленоватые выделения с рыбным запахом присущи гарднерелез, а пенистые желто-зеленые – трихомонаде. При гонорее и хламидиях развивается гнойный кольпит, который в последнем случае может сопровождаться еще и кровянистыми выделениями.
Зуд и жжение во влагалище или его преддверии – части наружных половых органов, располагающейся между малыми половыми губами и входом во влагалище.
Боль внизу живота и области влагалища, которая усиливается после или во время сексуального акта, при физических нагрузках или во время мочеиспускания.
Частые позывы к мочеиспусканию. В тех случаях, когда они являются непродуктивными, их называют ложными или императивными.
При визуальном осмотре женщина может увидеть такие признаки кольпита, как покраснение и отек наружных половых органов.
Тяжелые формы заболевания приводят к глубокому поражению стенок влагалища, распространению воспалительного процесса на шейку матки или мочевой пузырь. Это может сопровождаться повышением температуры тела, общей слабостью, потливостью и недомоганием.
При хроническом течении воспаления клиника острого вагинита чередуется с бессимптомными периодами ремиссии. Нередко повторяющиеся обострения приводят к астено-невротическому синдрому. В таких случаях вагинальный кольпит приводит к раздражительности, бессоннице, упадку сил, а иногда даже к тяжелой депрессии.
Диагностика кольпита
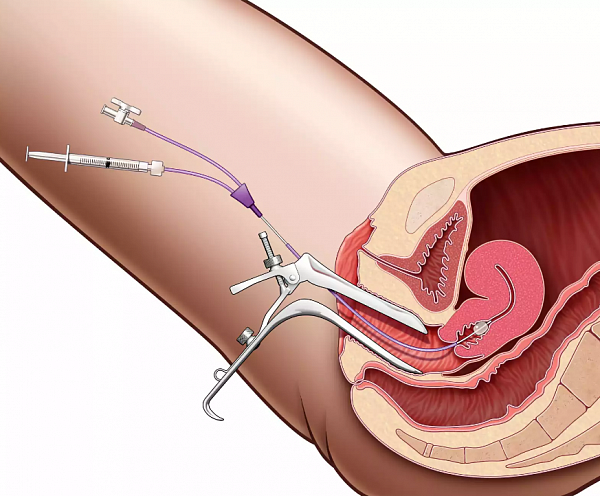 На начальном этапе исследования диагностика заключается в выяснении жалоб пациентки, а также истории ее заболевания. После этого проводится объективное обследование, состоящее из следующих процедур:
На начальном этапе исследования диагностика заключается в выяснении жалоб пациентки, а также истории ее заболевания. После этого проводится объективное обследование, состоящее из следующих процедур:
Визуальный осмотр наружных половых органов (клитора, половых губ, устья мочеиспускательного канала). В пользу вагинита может свидетельствовать наличие отека, покраснения кожи и слизистых оболочек, трещины и изъязвления.
Бимануальное исследование, заключающееся в пальпации матки и ее придатков, проводится для выявления осложнений вагинита, а также сопутствующих заболеваний внутренних половых органов.
Осмотр влагалища и шейки матки в зеркалах. Это базовое исследование в гинекологии позволяет рассмотреть слизистые оболочки, отметить наличие воспаления, а также оценить характер выделений. Осмотр в зеркалах позволяет установить очаговый или диффузный характер вагинита.
Кольпоскопия – осмотр слизистой влагалища под многократным увеличением. Она дает возможность визуализировать незаметные глазу признаки воспалительного процесса и сделать фото пораженной зоны. При кольпоскопии проводится ряд химический реакций с секретом влагалища, благодаря чему можно установить характер воспаления.
Перечисленные методики обследования дают возможность диагностировать воспалительный кольпит и установить предположительную причину заболевания. Для подтверждения последней проводится ряд лабораторных исследований:
Микроскопия влагалищных выделений в некоторых случаях дает возможность установить причину воспаления. Часто на основании ее результатов назначается антибактериальная терапия.
Бактериологический посев выделений на питательную среду. Этот метод позволяет точно определить возбудителя и его чувствительность к антибиотикам. Основной недостаток исследования – продолжительность. Нередко для получения результатов требуется до 7 дней. За это время, при правильном лечении, болезнь может уже регрессировать.
Полимеразная цепная реакция (ПЦР)дает возможность в кратчайшие сроки установить причину воспаления. Точность диагностической процедуры приближается к 100%. Но высокая стоимость исследования не позволяет ему обрести широкое клиническое распространение.
Мазок на цитологию и УЗИ органов малого таза могут быть использованы как вспомогательные процедуры для выявления осложнений.
Помимо специфических методов исследования, женщины должны сдать общий анализ крови, мочи, анализы на ВИЧ и сифилис. Это входит в перечень обязательных исследований и нередко помогает врачу при назначении терапии.
Лечение кольпита
Лечение направлено на ликвидацию возбудителя и восстановление нормальной микрофлоры влагалища. Самолечение часто заканчивается неполным выздоровлением и хронизацией процесса. Это может приводить к серьезным последствиям, вплоть до инфекции внутренних половых органов и развития бесплодия. Курс лечения может быть прописан только гинекологом после комплексного обследования.
Этиотропное лечение
Главным направлением в лечении является устранение возбудителя. Терапию должна получать не только больная женщина, но и ее половой партнер, который, вероятнее всего, является носителем инфекции, даже если она не имеет клинических проявлений.
Бактериальный кольпит, вызванный неспецифической или некоторыми видами специфической флоры, лечится антибиотиками. Поскольку выявление возбудителя на ранних стадиях заболевания затруднено, терапию начинают с антибиотиков широкого спектра действия. В гинекологической практике наиболее распространенными и эффективными считаются азитромицин, доксициклин, тетрациклин, цефапексим.
При клинической картине трихомонадного вагинита используются противопротозойные средства (метронидазол). Нередко их применяют в комплексе с антибиотиками.
Кандидозный вагинит, широко известный как «молочница», хорошо отвечает на терапию противогрибковыми препаратами (флуконазол, кетоконазол).
Редкие случаи вирусного воспаления требуют назначения противовирусных средств (ацикловир, интерферон).
Антибиотики и противовирусные препараты чаще назначаются в виде таблеток, а противогрибковые средства – вагинальных свечей. Тяжелые инфекции половых путей могут требовать инъекционной терапии.
Средства для восстановления микрофлоры
Залогом успешного лечения является не только устранение возбудителя, но и восстановление нормальной микрофлоры влагалища. Это повышает защитные свойства организма и препятствует рецидиву заболевания. Среди множества бактериальных препаратов предпочтение следует отдавать лекарственным средствам в виде свечей. Оказывая местное воздействие, они обладают достаточной эффективностью. Среди распространенных препаратов можно выделить ацилак, вагилак, лактобактерин и бификол.
Немедикаментозное лечение
На стадии выздоровления хорошие результаты наблюдаются после использования физиотерапии. Она уменьшает воспалительный процесс и стимулирует восстановления нормального эпителия слизистой оболочки влагалища. Среди физиотерапевтических процедур используют УФ-облучение, УЧВ, ультрафонофорез и СМВ-терапию.
Во время лечения женщине необходимо придерживаться ряда рекомендаций, которые могут ускорить процесс выздоровления:
Необходимо ежедневно проводить гигиенические процедуры интимной зоны растворами антисептиков. Можно использовать как натуральные компоненты (отвар ромашки), так и лекарственные средства.
Во время лечения необходимо полностью исключить половые контакты, поскольку это служит дополнительным раздражающим фактором для слизистой оболочки влагалища.
Рекомендуется использовать нижнее белье из натуральных материалов, ежедневно менять его, стирать антиаллергенным порошком и обязательно гладить перед надеванием.
В период лечения женщине необходимо придерживаться диеты с исключением острых, соленых продуктов и алкогольных напитков. В рационе должны преобладать кисломолочные продукты, свежие овощи и фрукты, обогащенные витаминами.
При неосложненном течении заболевания, курс лечения не превышает 7 дней. По исчезновению клиники заболевания, на 5 день после менструации должны быть взяты мазки из влагалища. При наличии бактериального роста патогенной флоры, женщинам показан курс профилактического лечения.
Профилактика кольпита
 Специфическая профилактика заболевания не используется, поскольку оно может быть вызвано большим количеством возбудителей. Неспецифическая профилактика заключается в соблюдении ряда мероприятий:
Специфическая профилактика заболевания не используется, поскольку оно может быть вызвано большим количеством возбудителей. Неспецифическая профилактика заключается в соблюдении ряда мероприятий:
Половые отношения должны происходить с постоянным партнером. При смене сексуального партнера обязательно необходимо пользоваться барьерными средствами контрацепции – презервативами.
Соблюдение правил интимной гигиены. Современные гели могут содержать большое количество синтетических веществ, способных вызвать аллергию. Необходимо с осторожностью применять новые интимные гели, отдавая предпочтение натуральным продуктам.
Контрацептивы, тампоны, гели, свечи также могут быть причиной аллергической реакции. Предпочтение следует отдавать натуральным компонентам и производителям с мировым именем.
Регулярные профилактические осмотры у гинеколога являются залогом женского здоровья. Независимо от наличия или отсутствия проблем со здоровьем половых органов, женщины ежегодно должны обследоваться у гинеколога.
Подводя итог, необходимо отметить, что кольпит – частое заболевание половых органов, которое может быть вызвано большим количеством возбудителей, чему способствует еще большее количество факторов риска. Вагинит может вызвать восходящую инфекцию внутренних органов, имеющую серьезные последствия для репродуктивного здоровья. Лечение заболевания не всегда эффективно. Часто оно имеет хроническое течение с постоянными рецидивами. В таких условиях на первое место выходит профилактика кольпита, которая может предостеречь от неприятных симптомов и длительного лечения. Каждая женщина должна следить за своим здоровьем, соблюдать интимную гигиену и проходить регулярные осмотры у гинеколога.
Источник
