Кольпит и воспаление кишечника

Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.

Кольпит или вагинит – это воспаление слизистой оболочки влагалища. Патология является одним из наиболее распространенных заболеваний женских наружных половых органов. В клинической практике наиболее часто встречается специфический вагинит, вызванный половыми инфекциями. Неспецифический кольпит, являющийся результатом активации условно-патогенной флоры, нечастый диагноз, ассоциированный, в основном, со снижением иммунитета.
Классификация
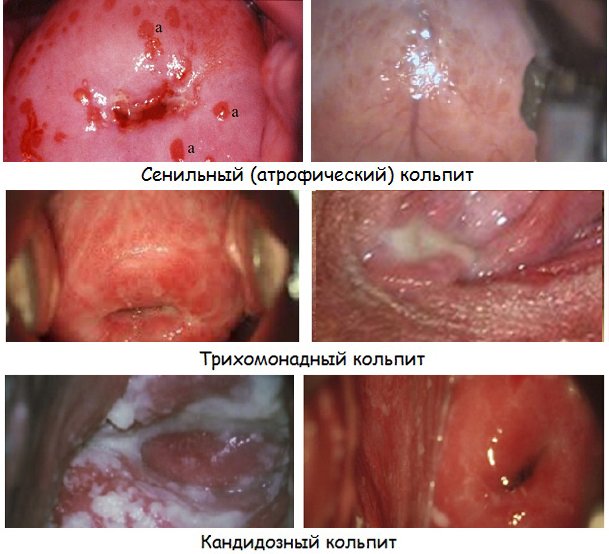 Принципиальное значение имеет разделение воспалительного процесса по причине возникновения:
Принципиальное значение имеет разделение воспалительного процесса по причине возникновения:
Специфический кольпит диагностируется при туберкулезном воспалении влагалища, а также при попадании на его слизистую оболочку бактерий, передающихся половым путем. Он может быть вызван хламидиями, гонококками, трихомонадами, трепонемами, гарднереллами, а также комбинациями этих возбудителей.
Неспецифический кольпит вызывается активацией условно патогенной флоры, которая в норме присутствует в организме. Нарушение нормальной микрофлоры влагалища приводит к тому, что воспаление возникает под воздействием стафилококка, кишечной палочки, протея, грибов рода Кандида и прочих возбудителей.
Неинфекционный кольпит представляет наименее численную группу заболевания. В таких случаях воспаление возникает при аллергии, раздражении латексом, тампонами или растворами для спринцевания.
Исходя из характера протекания воспалительного процесса, различают следующие виды:
Острый кольпит диагностируется при выраженной клинической картине заболевания, которое протекает не больше двух недель. Это наиболее частая форма, диагностируемая у 70-80 процентов пациенток.
Подострый кольпит представляет собой стадию заболевания, через которую процесс переходит в хроническую форму. Данная стадия развития определяется при вялотекущем воспалении сроком от двух недель до двух месяцев.
Хронический кольпит — воспалительный процесс, протекающий более двух месяцев. Особая форма воспаления — хронический рецидивирующий вагинит, симптомы которого появляются больше трех раз за год, чередуясь с периодами ремиссии.
Причины и механизм развития
Непосредственными причинами специфического воспаления являются бактерии, которые передаются половым путем. Это происходит при частой смене партнеров, незащищенном акте и случайных сексуальных связях. Попадая на стенки влагалища, патогенные микроорганизмы проникают внутрь эпителиальный клеток, вызывая характерный воспалительный процесс. Иногда он проявляется не сразу, а через определенный отрезок времени, называемый инкубационным периодом. Это существенно усложняет поиск источника заражения и восстановления всей инфекционной цепочки.
Немного сложнее происходит развитие неспецифического вагинита. Микрофлора влагалища у здоровой женщины представлена сочетанием доброкачественных бактерий (палочек Додерляйна) и условно-патогенных микроорганизмов. Последние представлены в меньшем количестве, поэтому их наличие не сопровождается никакой клинической симптоматикой. Существует целый ряд предрасполагающих факторов, которые приводят к уменьшению количества палочек Додерляйна и активации условно-патогенной флоры. Они и вызывают неспецифический кольпит у женщин:
Механические, химические или физические повреждения слизистой оболочки.
Врожденные или приобретенные анатомические особенности наружных половых путей.
Заболевания эндокринной системы, приводящие к нарушению гормонального баланса.
Длительный бесконтрольный прием антибиотиков, влияющих на нормальную микрофлору.
Нарушения питания слизистой оболочки, что отмечается в старческом возрасте и имеет название атрофического кольпита.
Местные аллергические реакции слизистой оболочки на презерватив, мази, тампоны, свечи.
Несоблюдения правил интимной гигиены.
Нарушения иммунитета различной природы.
Неинфекционный кольпит, который может быть вызван некоторыми перечисленными факторами (раздражение, аллергия), протекает под видом местной воспалительной реакции. При этом не происходит нарушения нормальной микрофлоры влагалища.
Отдельную группу представляет собой воспаление, возникающие после аборта, родов или операций. В его развитии принимает участие раздражение половых путей, которое накладывается на нарушенную микрофлору при ослабленном иммунитете. В некоторых источниках послеродовой кольпит рассматривают как отдельную нозологию, требующею специального подхода.
Симптомы кольпита
Клинические проявления отличаются в зависимости от стадии воспалительного процесса. Наиболее яркой клиническая картина является при острой форме воспаления влагалища, когда женщины обнаруживают следующие симптомы:
Патологические выделения из половых путей. Нередко по их характеру можно предварительно установить природу заболевания. Белые творожистые выделения характерны для грибкового воспаления слизистой оболочки. Оно встречается наиболее часто, поэтому такой симптом знаком практически каждой женщине. Зеленоватые выделения с рыбным запахом присущи гарднерелез, а пенистые желто-зеленые – трихомонаде. При гонорее и хламидиях развивается гнойный кольпит, который в последнем случае может сопровождаться еще и кровянистыми выделениями.
Зуд и жжение во влагалище или его преддверии – части наружных половых органов, располагающейся между малыми половыми губами и входом во влагалище.
Боль внизу живота и области влагалища, которая усиливается после или во время сексуального акта, при физических нагрузках или во время мочеиспускания.
Частые позывы к мочеиспусканию. В тех случаях, когда они являются непродуктивными, их называют ложными или императивными.
При визуальном осмотре женщина может увидеть такие признаки кольпита, как покраснение и отек наружных половых органов.
Тяжелые формы заболевания приводят к глубокому поражению стенок влагалища, распространению воспалительного процесса на шейку матки или мочевой пузырь. Это может сопровождаться повышением температуры тела, общей слабостью, потливостью и недомоганием.
При хроническом течении воспаления клиника острого вагинита чередуется с бессимптомными периодами ремиссии. Нередко повторяющиеся обострения приводят к астено-невротическому синдрому. В таких случаях вагинальный кольпит приводит к раздражительности, бессоннице, упадку сил, а иногда даже к тяжелой депрессии.
Диагностика кольпита
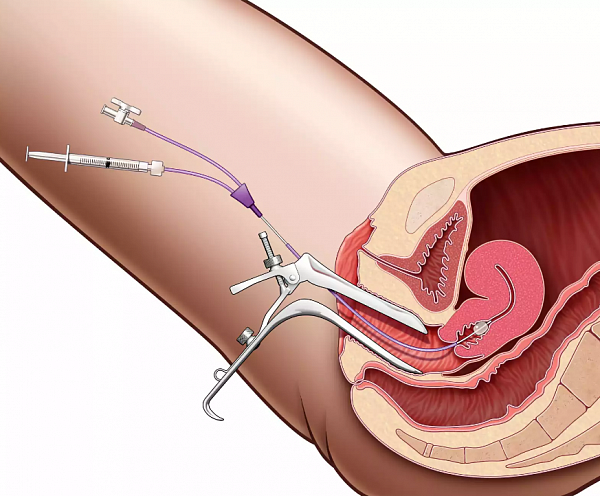 На начальном этапе исследования диагностика заключается в выяснении жалоб пациентки, а также истории ее заболевания. После этого проводится объективное обследование, состоящее из следующих процедур:
На начальном этапе исследования диагностика заключается в выяснении жалоб пациентки, а также истории ее заболевания. После этого проводится объективное обследование, состоящее из следующих процедур:
Визуальный осмотр наружных половых органов (клитора, половых губ, устья мочеиспускательного канала). В пользу вагинита может свидетельствовать наличие отека, покраснения кожи и слизистых оболочек, трещины и изъязвления.
Бимануальное исследование, заключающееся в пальпации матки и ее придатков, проводится для выявления осложнений вагинита, а также сопутствующих заболеваний внутренних половых органов.
Осмотр влагалища и шейки матки в зеркалах. Это базовое исследование в гинекологии позволяет рассмотреть слизистые оболочки, отметить наличие воспаления, а также оценить характер выделений. Осмотр в зеркалах позволяет установить очаговый или диффузный характер вагинита.
Кольпоскопия – осмотр слизистой влагалища под многократным увеличением. Она дает возможность визуализировать незаметные глазу признаки воспалительного процесса и сделать фото пораженной зоны. При кольпоскопии проводится ряд химический реакций с секретом влагалища, благодаря чему можно установить характер воспаления.
Перечисленные методики обследования дают возможность диагностировать воспалительный кольпит и установить предположительную причину заболевания. Для подтверждения последней проводится ряд лабораторных исследований:
Микроскопия влагалищных выделений в некоторых случаях дает возможность установить причину воспаления. Часто на основании ее результатов назначается антибактериальная терапия.
Бактериологический посев выделений на питательную среду. Этот метод позволяет точно определить возбудителя и его чувствительность к антибиотикам. Основной недостаток исследования – продолжительность. Нередко для получения результатов требуется до 7 дней. За это время, при правильном лечении, болезнь может уже регрессировать.
Полимеразная цепная реакция (ПЦР)дает возможность в кратчайшие сроки установить причину воспаления. Точность диагностической процедуры приближается к 100%. Но высокая стоимость исследования не позволяет ему обрести широкое клиническое распространение.
Мазок на цитологию и УЗИ органов малого таза могут быть использованы как вспомогательные процедуры для выявления осложнений.
Помимо специфических методов исследования, женщины должны сдать общий анализ крови, мочи, анализы на ВИЧ и сифилис. Это входит в перечень обязательных исследований и нередко помогает врачу при назначении терапии.
Лечение кольпита
Лечение направлено на ликвидацию возбудителя и восстановление нормальной микрофлоры влагалища. Самолечение часто заканчивается неполным выздоровлением и хронизацией процесса. Это может приводить к серьезным последствиям, вплоть до инфекции внутренних половых органов и развития бесплодия. Курс лечения может быть прописан только гинекологом после комплексного обследования.
Этиотропное лечение
Главным направлением в лечении является устранение возбудителя. Терапию должна получать не только больная женщина, но и ее половой партнер, который, вероятнее всего, является носителем инфекции, даже если она не имеет клинических проявлений.
Бактериальный кольпит, вызванный неспецифической или некоторыми видами специфической флоры, лечится антибиотиками. Поскольку выявление возбудителя на ранних стадиях заболевания затруднено, терапию начинают с антибиотиков широкого спектра действия. В гинекологической практике наиболее распространенными и эффективными считаются азитромицин, доксициклин, тетрациклин, цефапексим.
При клинической картине трихомонадного вагинита используются противопротозойные средства (метронидазол). Нередко их применяют в комплексе с антибиотиками.
Кандидозный вагинит, широко известный как «молочница», хорошо отвечает на терапию противогрибковыми препаратами (флуконазол, кетоконазол).
Редкие случаи вирусного воспаления требуют назначения противовирусных средств (ацикловир, интерферон).
Антибиотики и противовирусные препараты чаще назначаются в виде таблеток, а противогрибковые средства – вагинальных свечей. Тяжелые инфекции половых путей могут требовать инъекционной терапии.
Средства для восстановления микрофлоры
Залогом успешного лечения является не только устранение возбудителя, но и восстановление нормальной микрофлоры влагалища. Это повышает защитные свойства организма и препятствует рецидиву заболевания. Среди множества бактериальных препаратов предпочтение следует отдавать лекарственным средствам в виде свечей. Оказывая местное воздействие, они обладают достаточной эффективностью. Среди распространенных препаратов можно выделить ацилак, вагилак, лактобактерин и бификол.
Немедикаментозное лечение
На стадии выздоровления хорошие результаты наблюдаются после использования физиотерапии. Она уменьшает воспалительный процесс и стимулирует восстановления нормального эпителия слизистой оболочки влагалища. Среди физиотерапевтических процедур используют УФ-облучение, УЧВ, ультрафонофорез и СМВ-терапию.
Во время лечения женщине необходимо придерживаться ряда рекомендаций, которые могут ускорить процесс выздоровления:
Необходимо ежедневно проводить гигиенические процедуры интимной зоны растворами антисептиков. Можно использовать как натуральные компоненты (отвар ромашки), так и лекарственные средства.
Во время лечения необходимо полностью исключить половые контакты, поскольку это служит дополнительным раздражающим фактором для слизистой оболочки влагалища.
Рекомендуется использовать нижнее белье из натуральных материалов, ежедневно менять его, стирать антиаллергенным порошком и обязательно гладить перед надеванием.
В период лечения женщине необходимо придерживаться диеты с исключением острых, соленых продуктов и алкогольных напитков. В рационе должны преобладать кисломолочные продукты, свежие овощи и фрукты, обогащенные витаминами.
При неосложненном течении заболевания, курс лечения не превышает 7 дней. По исчезновению клиники заболевания, на 5 день после менструации должны быть взяты мазки из влагалища. При наличии бактериального роста патогенной флоры, женщинам показан курс профилактического лечения.
Профилактика кольпита
 Специфическая профилактика заболевания не используется, поскольку оно может быть вызвано большим количеством возбудителей. Неспецифическая профилактика заключается в соблюдении ряда мероприятий:
Специфическая профилактика заболевания не используется, поскольку оно может быть вызвано большим количеством возбудителей. Неспецифическая профилактика заключается в соблюдении ряда мероприятий:
Половые отношения должны происходить с постоянным партнером. При смене сексуального партнера обязательно необходимо пользоваться барьерными средствами контрацепции – презервативами.
Соблюдение правил интимной гигиены. Современные гели могут содержать большое количество синтетических веществ, способных вызвать аллергию. Необходимо с осторожностью применять новые интимные гели, отдавая предпочтение натуральным продуктам.
Контрацептивы, тампоны, гели, свечи также могут быть причиной аллергической реакции. Предпочтение следует отдавать натуральным компонентам и производителям с мировым именем.
Регулярные профилактические осмотры у гинеколога являются залогом женского здоровья. Независимо от наличия или отсутствия проблем со здоровьем половых органов, женщины ежегодно должны обследоваться у гинеколога.
Подводя итог, необходимо отметить, что кольпит – частое заболевание половых органов, которое может быть вызвано большим количеством возбудителей, чему способствует еще большее количество факторов риска. Вагинит может вызвать восходящую инфекцию внутренних органов, имеющую серьезные последствия для репродуктивного здоровья. Лечение заболевания не всегда эффективно. Часто оно имеет хроническое течение с постоянными рецидивами. В таких условиях на первое место выходит профилактика кольпита, которая может предостеречь от неприятных симптомов и длительного лечения. Каждая женщина должна следить за своим здоровьем, соблюдать интимную гигиену и проходить регулярные осмотры у гинеколога.
Источник
Здоровье женского организма — это успешная реализация функции, заложенной самой природой. Счастье материнства и продолжение рода напрямую зависят от работы органов репродуктивной сферы. Различные воспалительные процессы могут привести к плачевным последствиям, в том числе, к бесплодию. Среди множества специфических заболеваний, способных лишить женщину её предназначения, есть одно, которое часто недооценивают, относясь к нему с недостаточным вниманием — хронический вагинит.
Характеристика хронического вагинита
Хронический вагинит (кольпит, вагиноз) — это воспаление слизистой оболочки влагалища. Считается самой распространённой патологией среди представительниц прекрасного пола репродуктивного возраста. Иногда может охватывать не только слизистое покрытие влагалища, распространяясь на наружные половые органы.
Так выглядит воспалительный процесс слизистой вагины
Вагинит может быть специфическим, вызванным патогенными микроорганизмами, и неспецифическим, когда причиной его возникновения является рост условно-патогенной микрофлоры, которая в норме присутствует во влагалище.
Так выглядит воспалённая вагина
Хронический вагинит есть не что иное, как следствие нелеченого острого воспаления. Болезнь переходит в затяжную фазу развития. Практически около 70% женщин всего мира, ведущих активную половую жизнь, сталкиваются с данным заболеванием.
Это связано со следующими факторами:
- снижением иммунитета в целом;
- ослаблением функции яичников;
- патологией мочеполовой системы;
- травмами влагалища;
- несоблюдением правил личной гигиены;
- деградацией тканей влагалища на фоне старения;
- инфекционным заболеванием;
- проблемами экологического характера.
Организм любой здоровой женщины устроен так, что при попадании во влагалище различных патогенных микроорганизмов происходит его самоочищение. Микробы просто погибают. Однако всё меньшее количество людей может похвастаться крепостью своего здоровья.
В чём опасность заболевания
Увы, не все женщины, заподозрив неладное, вовремя обращаются за квалифицированной медицинской помощью к врачу. Чаще они прибегают к самолечению, что приводит к переходу болезни в хроническую форму. При этом воспаление распространяется на иные органы:
- матку;
- яичники;
- маточные трубы;
- шейку матки;
- наружные половые органы.
Опасность хронического кольпита заключается в том, что этот недуг почти не имеет ярких симптомов. Картина болезни часто «размыта». Дискомфорт и боли в области женских половых органов отсутствуют, а воспаление проявляет себя вяло и не выражено.
Вагинит: мнение врача о заболевании — видео
Основные причины и факторы возникновения болезни у женщин
Основным поводом для возникновения вагинита могут стать следующие болезни и состояния:
- скарлатина;
- корь;
- сахарный диабет;
- гормональный сбой;
- венерические заболевания:
- гонорея;
- сифилис;
- хламидиоз;
- микоплазмоз;
- кандидоз;
- ВИЧ;
- гипотиреоз;
- злоупотребление антибиотиками;
- менопауза;
- аллергия;
- частые аборты.
Здоровая и патогенная среда влагалища
Симптоматика
Лишь в очень редких случаях хронический вагинит способен проявить себя болью и сухим влагалищем во время занятия сексом.
Единственный явный признак хронического воспаления слизистой влагалища — это необычные обильные выделения, иногда с отвратительным запахом (что зависит от возбудителя инфекции).
Жжение и зуд, покраснение и отёки не всегда беспокоят больных. При отсутствии обострения хронический вагинит не проявляет себя ни болями внизу живота, ни кровянистыми выделениями.
Симптомы хронического вагинита в период обострения
Однако хронический кольпит имеет склонность к периодическим и регулярным рецидивам, которые связаны с некоторыми состояниями организма женщины. Это могут быть:
- менструация;
- беременность;
- переохлаждение;
- злоупотребление алкоголем;
- переутомление;
- сезонные эпидемии.
При этом возможно редкое проявление следующих симптомов:
- покраснение и отёк наружных половых органов;
- жжение и зуд половых органов;
- обильные выделения из влагалища разного типа (творожистые, гнойные, молочные, слизеподобные) с неприятным резким запахом;
- повышение температуры тела;
- учащённое болезненное мочеиспускание;
- ноющие боли в нижней части живота;
- снижение либидо;
- боли и дискомфортные ощущения во время половой близости.
Боли и дискомфорт внизу живота могут быть симптомами обострения вагинита
Это лишь общие для всех видов кольпитов признаки.
Специфические признаки
Существуют также специфические черты заболевания, которые зависят от возбудителей и типа воспалительного процесса слизистой. Иногда встречаются вагиниты, вызванные смешанной болезнетворной флорой.
Признаки в зависимости от формы патологии — таблица
| Разновидности вагинита | Выделения |
| Гонорейный | С резким протухлым запахом, кремообразные, белого или желтоватого цвета |
| Трихомониозный ( трихомонадный) | Пенистые, весьма обильные, зеленовато-жёлтого (иногда коричневого) цвета, сопровождающиеся тяжестью в районе лобка |
| Бактериальный (гарднереллёзный, протейный, стафилококковый, стрептококковый и прочий) | Обильные, прозрачные, желеобразные, со зловонным запахом испорченной рыбы |
| Кандидозный (грибковый) | Творожистые, густые, хлопьями, с кислым запахом, сопровождающиеся зудом и отёчностью наружных половых органов |
| Атрофический (старческий) | Водянистые, иногда с точечными кровоизлияниями, сопровождаются сухостью влагалища |
Диагностика
Только своевременное правильное диагностирование и последующее лечение способно предотвратить возникновение осложнений, так как велик риск развития восходящей инфекции.
Подготовка к обследованию
До обращения к врачу необходимо провести ряд действий по подготовке к обследованию:
- За пару дней до посещения гинеколога требуется отказаться от:
- половых контактов;
- спринцеваний;
- вагинальных свечей и таблеток.
- Провести вечером накануне обращения к доктору обычный туалет половых органов. При этом утром мыться не стоит.
- Воздержаться от мочеиспускания за 2–3 часа до приёма.
Этапы диагностирования
Для диагностики вагинита используют следующие методы исследования:
- Сбор анамнеза.
- Гинекологический осмотр или кольпоскопия.
- Общие анализы: крови и мочи.
- Биохимический анализ крови.
- Мазок на микрофлору
- Бактериологическое исследование.
- При вирусном поражении органов или в случае нормальных показателей всех иных анализов проводится ПЦР.
- В случаях необходимости и при подозрении на другую патологию проводится УЗИ женских органов.
Исследование мазка из влагалища — важный этап диагностики
Что такое кольпоскопия
Кольпоскопия проводится в тех случаях, когда не представляется возможным проведение гинекологического осмотра при помощи зеркал или детальной проверки влагалища и шейки матки на предмет присутствия осложнений:
- перфорации стенок;
- свищей;
- абсцесса;
- язв.
Анализы мочи и крови
Лабораторные анализы мочи и крови необходимы для определения степени воспаления и общего состояния организма.
Общий анализ мочи — сравнительная таблица
| Показатель | Нормальное значение | Изменение при кольпите |
| Удельный вес | 1012—1024 | 1014– 1028 |
| Реакция рН | слабокислая | щелочная или нейтральная |
| Белок | нет | 0,03—1 г/л |
| Эпителий | 1—3 в поле зрения | 25—30 в поле зрения |
| Лейкоциты | 1—2 в поле зрения | 10—15 в поле зрения |
| Эритроциты | Нет | 2—3 в поле зрения |
Анализ крови в сравнении — таблица
| Показатель | Нормальное значение | Изменение при кольпите |
| Эритроциты | 3,2—4,3*1012/л | 3,0—3,5*1012/л |
| СОЭ (скорость оседания эритроцитов) | 1—15 мм/ч | 15—60 мм/ч |
| Ретикулоциты | 0,2—1,2% | 0,3—1% |
| Гемоглобин | 120—140 г/л | 120—130 г/л |
| Лейкоциты | 4—9*109/л | 9—20*109/л |
| Тромбоциты | 180—400*109/л | 170—380*109/л |
Мазок на флору
Исследование помогает выявить наличие и тип возбудителя.
Нормы и отклонения — таблица
| Показатель | Нормальное значение | Изменение при кольпите |
| Лейкоциты | 10 в поле зрения | 30 и более в поле зрения |
| Плоский эпителий | 5—10 в поле зрения | 25—40 и более в поле зрения |
| Слизь | умеренное количество | большое количество |
| Микрофлора | палочки Додерлейна (лактобациллы) в большом количестве | снижение лактобацилл или полное их отсутствие |
| Дрожжи | до 104 КОЕ/мл (Колонии Образующая Единица) | свыше 104 КОЕ/мл указывает на кандидозный кольпит |
| Ключевые клетки | отсутствуют или небольшое количество | большое количество, указывает на гарднереллиоз (кольпит, возбудителями которого являются гарднерелии) |
| Трихомонада | отсутствует | большое количество, указывает на трихомониаз |
| Гонококки | отсутствуют | большое количество, указывает на гонорею |
| Стрептококки | отсутствуют или небольшое количество | большое количество |
| Стафилококки | отсутствуют или небольшое количество | большое количество |
| Энтерококки | отсутствуют или небольшое количество | большое количество |
| Кишечная палочка | отсутствует или небольшое количество | большое количество |
| Лептотрикс | отсутствует | большое количество |
| Мобилункус | отсутствует | большое количество |
Исследование с помощью ПЦР
ПЦР (полимеразная цепная реакция) — метод, определяющий наличие возбудителя инфекции при вагините. Точность правильно выполненного исследования достигает 100%. Выявляет единичные клетки бактерий или вирусов даже тогда, когда другие анализы не позволяют это сделать. Особенно эффективна такая диагностика при скрытом течении патологии.
Как лечить хронический кольпит
Способ лечения зависит от сопутствующего заболевания, вызвавшего кольпит. То есть терапия полностью направлена на исключение провоцирующих факторов.
Медикаментозная терапия: комплексный подход
Любое успешное лечение требует комплексного подхода.
- Требуется применение лекарственных средств, влияющих на возбудителей:
- для лечения трихомонадного кольпита используют:
- Метронидазол;
- Тинидазол;
- Гексикон;
- для лечения кандидозного вагинита применяют:
- Кетоконазол;
- Миконазол;
- Пимафукорт;
- Клотримазол;
- Нистатин;
- Флуконазол;
- для лечения бактериального специфического кольпита:
- Метронидазол;
- макролиды: Эритромицин;
- цефалоспорины: Цефтриаксон;
- Клиндамицин.
- для лечения трихомонадного кольпита используют:
- Для лечения атрофического вагинита используют гормональные препараты:
- Климонорм;
- Овестин.
- Для лечения хронического неспецифического кольпита в качестве местной терапии врачом может быть назначено одно из следующих медикаментозных средств (вагинальных свечей):
- Полижинакс;
- Тержинан;
- Вокадин;
- Микожинакс.
- Для устранения неприятных ощущений и облегчения симптомов используют антисептики и дезинфекторы:
- раствор соды;
- марганцовку;
- борную кислоту;
- Мирамистин;
- Хлоргексидин.
- Параллельно проводят корректировку сопутствующих недугов, способных провоцировать развитие вагинита, таких как сахарный диабет, ожирение, гормональная дисфункция, гипотиреоз.
Восстановление иммунитета и микрофлоры влагалища — один из главных этапов лечения, независимо от вида вагинита. Поэтому на этой стадии терапии интравагинально используют следующие препараты:
- Бифидумбактерин;
- Бификол;
- Лактобактерин;
- Ацилакт;
- Бактисубтил.
Схему терапевтического лечения составляет врач. И только он назначает или отменяет препараты. Самолечение запрещено.
Медикаменты при вагините — фотогалерея
Можно ли вылечить патологию народными методами
Даже использование народных методов лечения должно производиться под контролем и с согласия доктора. Все они — лишь дополнение к основной терапии. Положительный эффект может быть достигнут только при взаимодействии современных антибактериальных препаратов и народных средств.
Для дезинфекции слизистого слоя влагалища и восстановления его микрофлоры часто используют отвары, настои растений.
- Настой из цветков ромашки, календулы и листьев шалфея:
- Берут измельчённое растительное сырьё в одинаковых пропорциях (или уже готовую аптечную травяную смесь).
- Смесь в количестве 2 ст. ложек заливают одним стаканом кипятка, настаивают на пару 30 минут.
- Охлаждают до комнатной температуры, фильтруют, отжимают.
- Полученный отвар доливают до объёма 250 мл. Применяют для подмывания и спринцевания.
- Настой из травы полевого хвоща:
- 2 ст. ложки сухого растительного сырья заливают 500 мл крутого кипятка.
- Настаивают в термосе около трёх часов.
- Процеживают, охлаждают и используют для обработки влагалища.
- Настой из травы чистотела:
- Настой готовится в термосе. Для этого 2 ст. ложки сушёных листьев заливают 1 л свежего кипятка.
- Настаивают в течение трёх часов.
- После остывания фильтруют и применяют готовое средство для спринцевания или ванночек.
- Отвар из молодых сосновых веток:
- Для приготовления раствора 100 г свежезаготовленного сырья заливают литром кипячёной тёплой воды.
- Томят в эмалированной или стеклянной посуде на слабом огне полчаса.
- Затем процеживают, охлаждают и применяют для ежедневных вагинальных спринцеваний.
- Раствор прополиса:
- Небольшой шарик прополиса помещают в неметаллическую посуду.
- Заливают 2 л кипячёной воды и держат на водяной бане в течение часа.
- Остужают и фильтруют.
- Пропитывают ватный тампон в полученном растворе и вводят во влагалище на 5–6 часов. Процедуру повторяют регулярно каждый день в течение недели.
- Настой из ромашки и донника:
- Травы смешивают в одинаковых пропорциях.
- Смесь в количестве 1 ст. ложки заваривают одним стаканом крутого кипятка и настаивают не менее часа.
- Раствор фильтруют.
- Ватный тампон промачивают полученным настоем. Вводят его во влагалище перед сном на всю ночь. Процедуру повторяют регулярно каждый день в течение 10 суток.
- Отвар из свежих листьев грецкого ореха:
- Промытые листья орехового дерева в количестве 100 г заливают одним литром кипятка.
- Доводят до кипения и варят на медленном огне в течение 20 мин.
- Охлаждают и фильтруют. Используют для вагинального спринцевания дважды в день.
- Настой валерианы с мятой, манжеткой и цветками яснотки:
- Растительный сбор (в равных пропорциях всех составных частей) в объёме 30 г заваривают 300 мл кипячёной воды.
- Настаивают 20–30 мин.
- Процеживают.
- Принимают внутрь по 150 мл дважды в сутки на протяжении 10–12 дней.
- Настой шалфея:
- Около 30 г растительного сырья заливают 0.5 л крутого кипятка.
- Настаивают в течение 1–3 часов.
- Процеживают и пьют по 100 мл напитка трижды в день в течение 2 недель.
- Настой лимона с тысячелистником и шиповником:
- Цедру 1 лимона смешивают с шиповником (25–30 г) и тысячелистником (15 г).
- Смесь заливают тремя стаканами кипятка.
- Настаивают в термосе на протяжении 1–3 часов.
- Процеживают. Употребляют этот чай как общеукрепляющее средство при вагините по полстакана ежедневно в течение месяца.
Целебные травы, применяемые в лечении кольпита — фотогалерея
Осложнения и последствия
Независимо от своего типа хронический вагинит требует врачебного вмешательства и обязательного квалифицированного лечения. Иначе инфекция способна распространиться на женские половые внутренние органы или на мочевыводящие пути. Негативными последствиями могут стать:
- воспалительные процессы в матке и яичниках;
- бесплодие;
- эрозия шейки матки;
- внематочная беременность;
- преждевременные роды;
- фригидность;
- развитие онкологии;
- заражение будущего ребёнка и сексуальных партнёров.
Своевременно выявленное заболевание — это полпути на дороге к выздоровлению. Лечение, проведённое рационально и в полном объёме, позволяет рассчитывать на успех в победе над недугом.
Профилактические мероприятия
Незаменимыми мерами в лечении хронического вагинита являются комплексные профилактические мероприятия. Для предотвращения развития заболевания и распространения инфекции необходимо следующее:
- соблюдать правила личной гигиены и санитарии;
- придерживаться всех рекомендаций лечащего врача;
- применять методы рационального и здорового питания;
- отказаться от вредных привычек;
- вести активный образ жизни;
- избегать частой смены половых партнёров;
- выбирать нижнее бельё из натуральных тканей;
- отказаться от влагалищных противозачаточных средств;
- повышать иммунитет, используя поливитамины и иммуномодуляторы.
Чтобы навсегда избавиться от ненавистного заболевания, необходимо набраться терпения и приступить к лечению, используя все возможные методы, которые рекомендует врач. Иначе эта коварная патология создаст множество проблем со здоровьем, став препятствием на пути к женскому счастью.
- Автор: Елена Гостищева
- Распечатать
Оцените статью:
Источник

