Картина при рожистом воспалении
У этого термина существуют и другие значения, см. Рожа.
Ро́жа, ро́жистое воспаление (от польск. róża, лат. erysipelas, греч. ἐρυσίπελας означает «красная кожа») — острое, нередко рецидивирующее инфекционное заболевание, вызываемое бета-гемолитическим стрептококком группы A. Проявляется покраснением участка кожи, обычно на голени или на лице, и сопровождается общей интоксикацией с повышением температуры. В большинстве случаев поддаётся излечению.
По распространенности в современной структуре инфекционной патологии рожа занимает 4-е место — после острых респираторных заболеваний, кишечных инфекций и вирусных гепатитов; особенно часто она регистрируется в старших возрастных группах. Примерно треть пациентов составляют больные рецидивирующей рожей, в основном женщины.
Внешние признаки[править | править код]
Инкубационный период длится от 3 до 5 дней. Начало болезни острое, внезапное. В первые сутки более выражены симптомы общей интоксикации (сильная головная боль, озноб, слабость, возможны тошнота, рвота, повышение температуры до 39—40 °C).
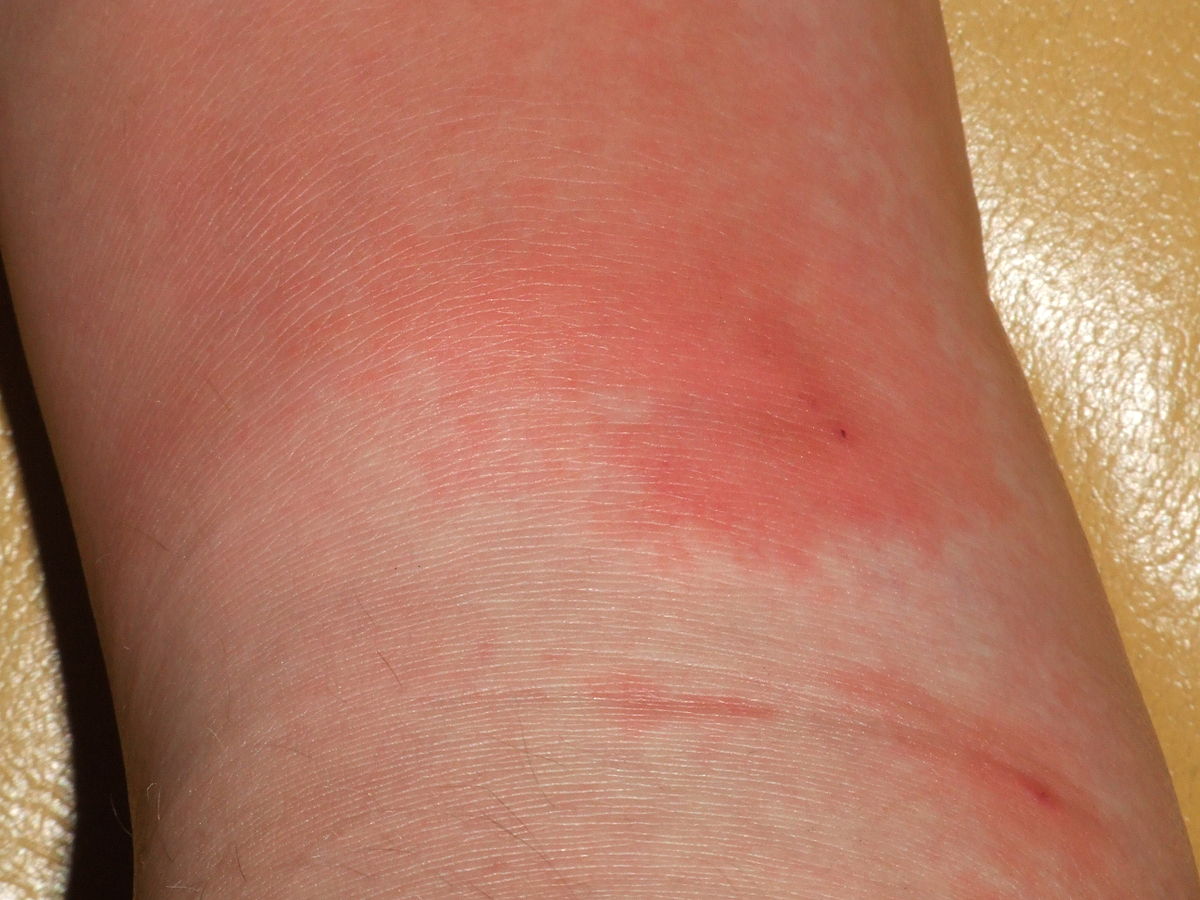
Эритематозная форма. Через 6—12 часов от начала заболевания появляется чувство жжения, боль распирающего характера, на коже — покраснение (эритема) и отёк в месте воспаления. Поражённый рожей участок чётко отделяется от здорового возвышенным резко болезненным валиком. Кожа в области очага горячая на ощупь, напряжена. Если есть мелкоточечные кровоизлияния, то говорят об эритематозно-геморрагической форме рожи.
При буллёзной роже на фоне эритемы в различные сроки после её появления образуются буллёзные элементы — пузыри, содержащие светлую прозрачную жидкость. Позднее они спадают, образуя плотные бурые корки, отторгающиеся через 2—3 недели. На месте пузырей могут образоваться эрозии и трофические язвы.
Все формы рожи сопровождаются поражением лимфатической системы — лимфаденитом, лимфангитом.
Первичная рожа чаще локализуется на лице, рецидивирующая — на нижних конечностях. Различают ранние (до 6 месяцев) и поздние (свыше 6 месяцев) рецидивы. Развитию их способствуют сопутствующие заболевания. Наибольшее значение имеют хронические воспалительные очаги, заболевания лимфатических и кровеносных сосудов нижних конечностей (флебит, тромбофлебит, варикозное расширение вен), заболевания с выраженным аллергическим компонентом (бронхиальная астма, аллергический ринит), заболевания кожи (микозы, периферические язвы). Рецидивы возникают и в результате действия неблагоприятных профессиональных факторов.
Длительность заболевания: местные проявления эритематозной рожи проходят к 5-му — 8-му дню болезни, при других формах могут держаться более 10—14 дней. Остаточные проявления рожи — пигментация, шелушение, пастозность кожи, наличие сухих плотных корок на месте буллёзных элементов. Возможно развитие лимфостаза, приводящее к слоновости конечностей.
Возбудители[править | править код]
Рожа — широко распространённая стрептококковая инфекция мягких тканей. Рожистое воспаление может вызвать любой серовар бета-гемолитического стрептококка группы A. Стрептококки относительно устойчивы к условиям внешней среды. Спорадический рост заболеваемости наблюдается в летне-осенний период, входными воротами инфекции служат мелкие травмы, ссадины, потёртости.
Источником инфекции является больной любой формой стрептококковой инфекции или стрептококконоситель. Отмечается особая избирательная восприимчивость или предрасположенность к роже. Некоторые люди болеют многократно, так как формирующийся иммунитет нестойкий. Проникают стрептококки в организм через небольшие повреждения кожи и слизистых. Возможно экзогенное инфицирование (загрязненные инструменты, перевязочный материал), а также из хронических стрептококковых очагов инфекции (например, у больных с хроническим тонзиллитом). При этом решающее значение имеет состояние реактивности организма, обусловливающее широкие колебания восприимчивости к инфекционным возбудителям, в частности к стрептококкам.
Стрептококки и их токсины, всасываясь, в месте внедрения вызывают развитие воспалительного процесса, который проявляется отёком, эритемой, клеточной инфильтрацией кожи и подкожной клетчатки. При этом часто отмечается ломкость сосудов, приводящая к точечным кровоизлияниям.
В возникновении рецидивов рожи на одном и том же месте имеют значение аллергическая перестройка и сенсибилизация кожи к гемолитическому стрептококку. Снижение общей резистентности организма способствует присоединению сопутствующей микробной флоры, прогрессированию процесса и осложнению рожи. Однако в последние годы выяснено, что важную роль в патогенезе рожи у перенесших первичную и особенно повторную и рецидивирующую рожу имеет стафилококковая флора, что необходимо учитывать при назначении лечения.
Воспалительный процесс может быть на любом участке тела, но чаще локализуется на коже лица и голенях. На слизистых оболочках рожистое воспаление бывает редко.
Классификация[править | править код]
Современная клиническая классификация рожи предусматривает выделение следующих форм болезни.
- По характеру местных поражений:
- эритематозная;
- эритематозно-буллёзная;
- эритематозно-геморрагическая;
- буллёзно-геморрагическая.
- По степени интоксикации (тяжести течения):
- лёгкая;
- средней тяжести;
- тяжёлая.
- По кратности течения:
- первичная;
- повторная;
- рецидивирующая (часто и редко, рано и поздно).
- По распространённости местных проявлений:
- локализованная;
- распространённая;
- блуждающая (ползучая, мигрирующая);
- метастатическая.
Дифференциальная диагностика[править | править код]
Рожу дифференцируют от многих инфекционных, хирургических, кожных и внутренних заболеваний: эризипелоида, сибирской язвы, абсцесса, флегмоны, панариция, флебитов и тромбофлебитов, облитерирующего эндартериита с трофическими нарушениями, экземы, дерматита, токсикодермии и других кожных заболеваний, системной красной волчанки, склеродермии, болезни Лайма (боррелиоз) и др.
При постановке клинического диагноза рожи принимают во внимание острое начало заболевания с лихорадкой и другими проявлениями интоксикации, чаще опережающими возникновение типичных местных явлений (в ряде случаев возникающими одновременно с ними), характерную локализацию местных воспалительных реакций (нижние конечности, лицо, реже — другие области кожных покровов), развитие регионарного лимфаденита, отсутствие выраженных болей в покое.
Клиническая картина[править | править код]
Инкубационный период может быть установлен лишь при посттравматической роже, в этих случаях он продолжается от нескольких часов до 3—5 дней. Более чем в 90 % случаев рожа начинается остро, больные указывают не только день, но и час её возникновения.
Общетоксический синдром предшествует локальным изменениям. Быстрый подъём температуры сопровождается ознобом, нередко сотрясающим. Выявляются выраженные признаки интоксикации — головные боли, головокружение, слабость, тошнота, возможна рвота. В тяжёлых случаях могут быть судороги и бред. Через 10—20 часов от начала болезни появляются местные симптомы.
Сначала больные испытывают на ограниченных участках зуд, чувство потения, стягивание кожи. Затем в этих местах появляются припухлость, боль, соответствующие развитию регионарного лимфаденита, иногда с лимфостазом (на внутренней стороне бедра). Боли больше всего выражены при роже волосистой части головы. Довольно часто возникают боли в области регионарных лимфатических узлов, усиливающиеся при движении. Затем появляется покраснение кожи (эритема) с отёком.
На поражённом участке формируется пятно яркой гиперемии с чёткими неровными границами в виде «языков пламени» или «географической карты», отёком, уплотнением кожи. Очаг горячий и слегка болезненный на ощупь. При расстройствах лимфообращения гиперемия имеет цианотичный оттенок, при трофических нарушениях дермы с лимфовенозной недостаточностью — буроватый. После надавливания пальцами на область эритемы краснота под ними исчезает на 1—2 с. Из-за растяжения эпидермиса эритема лоснится, по её краям кожа несколько приподнята в виде периферического инфильтрационного валика. Одновременно в большинстве случаев, особенно при первичной или повторной роже, наблюдают явления регионарного лимфаденита: уплотнение лимфатических узлов, их болезненность при пальпации, ограничение подвижности. У многих больных проявляется сопутствующий лимфангит в виде узкой бледно-розовой полоски на коже, соединяющей эритему с регионарной группой лимфатических узлов.
Со стороны внутренних органов можно наблюдать приглушённость сердечных тонов, тахикардию, артериальную гипотензию. В редких случаях появляются менингеальные симптомы.
После начала лечения, лихорадка, различная по высоте и характеру температурной кривой, и другие проявления токсикоза обычно сохраняются 5—7 дней, а иногда и несколько дольше. При снижении температуры тела наступает период реконвалесценции. Обратное развитие местных воспалительных реакций возникает после нормализации температуры тела: эритема бледнеет, её границы становятся нечёткими, исчезает краевой инфильтрационный валик. Спадает отёк, уменьшаются и проходят явления регионарного лимфаденита. После исчезновения гиперемии наблюдают мелкочешуйчатое шелушение кожи. Местные проявления рожи исчезают к 10-му — 14-му дню болезни, могут длительно сохраняться пастозность и пигментация кожи. В некоторых случаях регионарный лимфаденит и инфильтрация кожи сохраняются долго, что свидетельствует о риске раннего рецидива рожи. Длительное сохранение стойкого отёка — признак формирования лимфостаза. Приведённая клиническая характеристика свойственна эритематозной роже.
Без лечения процесс быстро прогрессирует, возникают так называемые ползучие или метастатические формы. При этом возникают осложнения септического характера.
Появление на фоне бляшки пузырей, заполненных серозно-желтоватым содержимым, характеризует развитие эритематозно-буллёзной формы болезни. Размеры пузырей могут быть от очень мелких до крупных сливных. После подсыхания пузырей остаются плотные корки. Для эритематозно-геморрагической формы характерно появление точечных или более обширных кровоизлияний. Буллёзные и особенно геморрагические формы характеризуются преимущественной тяжестью течения, чаще приводят к стойкому лимфостазу.
Клиника ранних и поздних рецидивов рожи в основном та же, что и первичной. Особенностью часто рецидивирующей формы является слабая выраженность общетоксического синдрома: температура 37,5—38,5 °C в течение 1—2 дней с весьма умеренными симптомами интоксикации, жирная эритема без отёка, слабо отграниченная от окружающей кожи. Возникновению рецидивирующей формы болезни способствуют сопутствующие заболевания (хроническая венозная недостаточность, лимфостазы, сахарный диабет, хронические очаги стрептококковой инфекции), а также неблагоприятные профессиональные условия (необходимость многочасового стояния, переохлаждение) и пожилой возраст.
К наиболее частым осложнениям рожи относятся язвы, некрозы, абсцессы, флегмоны, а также нарушения лимфообращения, приводящие к лимфостазу, в редких случаях — пневмония и сепсис. Вследствие лимфовенозной недостаточности, прогрессирующей при каждом новом рецидиве заболевания (особенно у больных часто рецидивирующей рожей), в 10—15 % случаев формируются последствия рожи в виде лимфостаза (лимфедемы) и слоновости (фибредемы). При длительном течении слоновости развиваются гиперкератоз, пигментация кожи, папилломы, язвы, экзема, лимфорея.
Особый и очень тяжёлый случай представляет собой возникновение рожи у новорождённых и детей первого года жизни. У новорождённых рожа чаще локализуется в области пупка. Процесс в течение 1—2 суток распространяется на нижние конечности, ягодицы, спину и всё туловище. Быстро нарастают интоксикация и лихорадка, могут быть судороги. Нередко возникает сепсис. Летальность крайне высока.
Лечение[править | править код]
Медикаментозное лечение[править | править код]
Гемолитические стрептококки в настоящее время сохраняют высокую чувствительность к пенициллиновым антибиотикам, сульфаниламидам и нитрофуранам.
Наиболее эффективные антибиотики (внутрь, инъекции) — эритромицин, олеандомицин, пенициллины (например: «ампициллина тригидрат»), клиндамицин в обычных дозировках в течение 5—7 дней.
Очень эффективно назначение сочетания препаратов разных групп, например фуразолидона и феноксиметилпенициллина перорально.
После начала лечения быстро наступает улучшение, падает температура тела. Пограничный валик в зоне поражения бледнеет и исчезает через 1—3 дня.
Бисептол (сульфатон) назначают на 7—10 дней.
Местно, при поверхностных стрептококковых процессах, раневой или ожоговой инфекции назначают энтеросептол в виде присыпок, мази из измельчённых таблеток, мазь эритромициновую.
Одновременно назначают антигистаминные препараты, нестероидные противовоспалительные препараты, однако они могут несколько снижать эффективность лечения.
Химиотерапию тяжёлых форм заболевания дополняют витаминами и биостимуляторами (метилурацил, пентоксил, левамизол), в ряде случаев показаны плацентарный гамма-глобулин, переливание крови и плазмы.
При рецидивирующей роже в целях повышения неспецифической резистентности рекомендуется ретаболил в/м 2 раза по 50 мг через 2—3 недели, продигиозан. Из пероральных препаратов — метилурацил 2—3 г/сутки, пентоксил 0,8—0,9 г/сутки, витамины, общеукрепляющие средства.
Физиотерапия[править | править код]
При эритематозной роже могут назначаться физиотерапевтические процедуры, в частности ультрафиолетовое облучение (которое, однако, иногда нецелесообразно, так как возможно развитие осложнений и рецидивов[источник не указан 830 дней]), действующее на бактерии бактериостатически.
В терапии рецидивирующей рожи рекомендуется физиолечение (местно УВЧ, кварц, лазер). При остром процессе хороший эффект получен при сочетании антибактериальной терапии с криотерапией (кратковременное замораживание поверхностных слоёв кожи струей хлорэтила до побеления).
Хирургическое лечение[править | править код]
Хирургическое вмешательство является основным методом лечения при буллёзной форме рожи, а также при гнойно-некротических осложнениях. Производится вскрытие булл с эвакуацией патологической жидкости и дренированием. При наличии гнойных очагов выполняется их радикальная хирургическая обработка с последующей кожной пластикой раневого дефекта. Больной подлежит госпитализации в гнойное хирургическое отделение.
При лечении пациентов с буллёзными формами рожи местно используют антисептические средства, например раствор фурацилина 1:5000. Повязки же с бальзамом А. В. Вишневского, ихтиоловой мазью, популярные в народе, в данном случае противопоказаны, так как усиливают экссудацию и замедляют процессы заживления.
При эритематозной роже нет необходимости хирургического вмешательства и во многих случаях лечение проводится амбулаторно.
Профилактика[править | править код]
Иммунотерапия при роже не разработана.
Необходимо следить за чистотой кожных покровов. Первичная обработка ран, трещин, лечение гнойничковых заболеваний, строгое соблюдение асептики при медицинских манипуляциях служат средствами предупреждения рожи.
Эмпирические и народные методы[править | править код]
В силу распространённости патологии, давней истории заболевания и относительной устойчивости рожи к традиционным методам терапии в доантибиотиковую эру в различные времена появлялось множество народных методов лечения рожи (обёртывание поражённого участка красной тканью) и эмпирических медицинских методов (обкалывание рожистого участка солями ртути)[3]. Эти методы не давали эффекта и обычно наносили большой вред здоровью пациента. В настоящее время, в связи со снижением общего уровня медико-санитарной грамотности, возможны случаи возвращения к подобным эмпирическим методам терапии рожистых больных до обращения к врачу, что следует учитывать в практике.
Прогноз[править | править код]
За исключением пациентов первого года жизни, прогноз заболевания условно благоприятный: при адекватном своевременном лечении высока вероятность полного излечения и восстановления трудоспособности. В ряде случаев (до трети) возможно формирование рецидивирующих форм заболевания, которые значительно хуже поддаются лечению.
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Проф. И. К. Розенберг. Инфекционные болезни. Л., 1938
Литература[править | править код]
- Черкасов В. Л. Рожа. — Л.: Медицина, 1986.
- Гальперин Э. А. и Рыскинд Р.Р. Рожа. — М., 1976.
- Кортев А. И., Расковалов М. Г., Дроздов В. Н. Рожа. — Кемерово, 1977.
- Фролов В. М. и Рычнев В. Е. Патогенез и диагностика рожистой инфекции. — Воронеж, 1986.
- В. И. Покровский. Инфекционные болезни и эпидемиология. — 2007.
Ссылки[править | править код]
- Клиника рожи Фото и описания случаев рожистого воспаления в «Буднях дерматолога».
- Опыт применения активной хирургической тактики при лечении тяжёлых форм рожи в Санкт-Петербургском Центре по лечению хирургических инфекций, 1994—1998.
- Erysipelas Overview Health in Plain English — with pictures.
Источник
2.1 Классификация и первые симптомы
Инкубационный период длится от нескольких часов до 3-5 дней.
Выделяют следующие клинические формы рожи:
1)эритематозную(рис1);
2)буллезную(рис2);
3)геморрагическую(рис3);
4)буллезные-геморрагическую.
В зависимости от течения она может быть первичной, рецидивирующей, повторной, а от локализации — локализованной, мигрирующей или метастатической.
Болезнь начинается остро с озноба, повышения температуры тела до 39-40 С. Больные жалуются на сильную головную боль, общую слабость, иногда тошноту и рвоту. Местные проявления рожи проявляются одновременно или через несколько часов, иногда на вторые сутки после начала болезни. В участках кожи на местах будущих поражений появляются чувство распирания и боль, а через несколько часов возникает болезненность регионарных лимфатических узлов.
Период разгара болезни совпадает с появлением местных изменений. Воспалительный процесс чаще всего локализуется на нижних конечностях, несколько реже — на лице, редко — на верхних конечностях, очень редко — на туловище, половых органах, в области грудных желез.
2.2 Клинические формы рожи
Эритематозная рожа. Сначала на коже появляется небольшое розовое пятно, которое распространяется в одном или нескольких направлениях, и образуется эритема — основной симптом этой формы болезни. Рожистое эритема — это ограниченный участок гиперемированной кожи с неровными четко контурированные краями в виде зубцов, языков. Кожа в этом участке инфильтрирова, напряжена, горячая на ощупь, умеренно болезненная при пальпации. Иногда можно обнаружить периферический валик в виде инфильтрированных и повышенных краев эритемы. Окраска рожистой эритемы может быть разным — от розового до интенсивно-красного. Гиперемия и болезненность увеличиваются от центра к периферии. В начале болезни покраснение исчезает в месте нажатия пальцем. Позже вследствие инфильтрации кожи и глубокого поражения этот феномен исчезает. Во время поглаживания кожи легким касанием (без давления) одновременно указательным и средним пальцами — одним вдоль края пораженной рожистым процессом участка, а другим — вдоль здоровой — возникает ощущение «давления кожи на палец» на участке рожистого воспаления, чего не наблюдается пальцем на здоровой коже (симптом Андреца). Одновременно с гиперемией и инфильтрацией кожи развивается ее отек, распространяющийся за пределы эритемы, наиболее выраженный в местах с развитой подкожной клетчаткой (участок губ, век, половых органов, передней стенки живота). Приведенные местные признаки рожи присущи другим клиническим формам рожи с эритематозной фоном.
Буллезная рожа.Она развивается в течение нескольких часов до 2-5 дней от начала болезни. На фоне эритемы появляются буллезные элементы различной величины — от мелких пузырьков в крупные пузыри с серозной жидкостью. Развитие пузырей связано с отслоением эпидермиса от дермы экссудатом. Во время подсыхания волдырей образуются бурые корки. При повреждении пузырей из них вытекает экссудат. На их месте появляются эрозии, большие эрозированная поверхности, а в тяжелых случаях — трофические язвы.
Геморрагическая рожа характеризуется развитием на фоне эритемы разных по размеру кровоизлияний в кожу — от петехиальных до сливных, иногда на площади всей эритемы.
Буллезные-геморрагическая рожахарактеризуется геморрагическим синдромом с фибринозно-геморрагическим экссудатом в полости пузырей. Все формы рожи сопровождаются регионарным лимфаденитом и лимфангит. Лихорадка относится к наиболее постоянных проявлений рожи. Температура тела достигает максимума впервые 8-12 ч болезни, продолжительность лихорадочного периода при лечении больных антибиотиками не превышает 3-7 дней. Легкие формы болезни протекают обычно с субфебрильной температурой тела. Тоны сердца приглушены, пульс соответствует температуре тела, артериальное давление снижается. Токсическое поражение нервной системы проявляется головной болью, бессонницей, апатией, рвотой, иногда менингеальным синдромом. Наблюдается олигурия, протеинурия, в осадке мочи возможно наличие эритроцитов, лейкоцитов, гиалиновых и зернистых цилиндров.
Со стороны крови в остром периоде болезни выявляется нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ.
Рожа кожи голени — это наиболее частая локализация болезни. Симптомы общей интоксикации предшествуют развитию местных проявлений воспаления, которое, захватывая большую часть поверхности голени, быстро распространяется ее задней и боковыми поверхностями и медленнее — передней поверхностью, минуя участок надколенника. Рожа лица развивается при первичном и повторных эпизодах болезни. Наиболее значительные изменения наблюдаются, если одновременно поражаются щеки, нос, лоб. Воспалительный процесс распространяется на веки со значительным их отеком, сужением глазных щелей, нередко невозможностью открыть глаза, что приводит к искажению лица. Увеличение и болезненность подчелюстных лимфатических узлов возникают часто еще до развития изменений со стороны кожи. Для рожи волосистой области головы характерен интенсивный боль в области очага воспаления, скрытого волосами, инфильтрация кожи, эритемы часто нет.
Рожа верхних конечностей наблюдается сравнительно редко, развивается преимущественно на фоне послеоперационного лимфостаза (слоновости) руки у женщин, оперированных по поводу опухоли молочной железы. Период между формированием лимфостаза и развитием болезни может быть различным.
Рожа кожи промежности и половых органов протекает со значительным отеком у мужчин — мошонки и полового члена, у женщин — больших половых губ. Эритема может распространяться на лобковую область и живот, реже — на ягодичную область и бедра. На слизистых оболочках рожистое воспаление возникает редко, воспалительный процесс, как правило, переходит на них с прилегающих участков пораженной кожи. Жизненно опасно есть рожа глотки и надгортанника.
Мигрирующая (блуждающая) рожа обусловлена лимфогенным распространением инфекции, является клиническим вариантом распространенной формы болезни и начинается с поражения дистального отдела конечностей. Длится неделями, иногда месяцами, часто воспалительный процесс возвращается на места предыдущей локализации.
Метастатическая рожа — появление очагов воспаления кожи, удаленных от первичного поражения, вследствие гематогенного распространения стрептококковой инфекции.
Периодическая рожа оказывается у некоторых женщин во время каждой менструации, а с началом менопаузы продолжаются эпизоды рецидивов вместо менструации с большой регулярностью.
Рецидивирующая рожа наблюдается довольно часто (в 20-80% случаев). Это повторение болезни с локализацией местного воспалительного процесса в области первичного очага. Некоторые лица переносят десятки рецидивов. Периоды ремиссии между рецидивами колеблются от нескольких недель до двух лет. Часто рецидивы протекают без значительной интоксикации с коротким периодом лихорадки и атипичными местными проявлениями. Прогрессируют проявления лимфостаза. Формированию хронической рецидивирующей рожи способствуют неадекватное лечение при первичном процессе, хронические заболевания кожи, особенно микозы, наличие очагов хронической стрептококковой инфекции, нарушение лимфо-и кровообращения в коже, условия труда с частыми переохлаждениями, микротравмы кожи и другими профессиональными вредностями.
Повторная рожа возникает через два года и более после первичного, обычно с другой локализацией процесса. «Желатиновая» рожа Вирхова — рецидивирующая рожа на фоне слоновости. Кожа белокурая-желтая, багряная или коричневая. Эритема незначительна. Четкой границы между пораженной и здоровой кожей нет.
Белая рожа Розенберга-Унна — клинический разновидность рожи у больных туберкулезом, сифилисом, лепрой, экзему и некоторые другие болезни; основными проявлениями являются болезненность и резкий отек кожи без покраснения. Отсутствие эритемы объясняется интенсивной экссудацией в лимфатических узлах, сдавлением кровеносных сосудов. К остаточных проявлений рожи принадлежит шелушение, пигментация, пастозность кожи. Возможно развитие лимфостаза, который является следствием рожи и может привести к слоновости. Осложнения наблюдаются у 2-10% случаев в виде абсцессов, флегмон, язв, некроза и гангрены кожи, флебита и тромбофлебита, нагноение буллезных элементов. У ослабленных больных и пожилых людей возможны пневмония, сепсис, острая недостаточность кровообращения. Следствием рецидивирующей рожи является вторичная слоновость.
Прогноз для жизни благоприятный в связи с широким применением антибиотиков. При распространенном буллезно-геморрагической роже, некрозе кожи, гнойных осложнениях процессы восстановления в очаге воспаления значительно задерживаются, в связи с чем в ряде случаев требуется хирургическое вмешательство.
2.3 Диагноз и дифференциальный диагноз
Диагноз рожа. Опорными симптомами клинической диагностики рожи является острое начало болезни, лихорадка, четко ограниченное покраснение пораженного участка кожи, иногда с несколько приподнятыми краями, напряженность (инфильтрация) и болезненность кожи в области поражения, позитивный признак Андреца, усиление болезненности и покраснения от центра к периферии, иногда наличие буллезных элементов.
Общий анализ крови при роже:
· снижено общее и относительное количество Т-лимфоцитов, что говорит об угнетении стрептококками иммунной системы;
· повышена СОЕ (скорость оседания эритроцитов) – свидетельство воспалительного процесса;
· повышено количество нейтрофилов, что свидетельствует об аллергической реакции.
Материал для бактериологического исследования из ткани берут в том случае, если возникают трудности с установкой диагноза. Исследуют содержимое ран и язв. Для этого к очагу прикладывают чистое предметное стекло и получают отпечаток, содержащий бактерии, который изучают под микроскопом. Для изучения свойств бактерий и их чувствительности к антибиотикам полученный материал растят на специальных питательных средах.
Дифференциальный диагноз проводится с эризипелоида, сибирской язвой, флегмоной, тромбофлебитом, различными дерматитами, ожогами, опоясывающий герпес. Эризипелоида (рожа свиней) имеет профессиональный или природно-очаговый характер. Процесс обычно локализуется на коже пальцев, температура тела при этом нормальная или субфебрильная, признаков интоксикации нет. В месте входных ворот инфекции развивается эритема, часто в виде различных по размерам бляшек багрово-красного цвета, нередко с светло-фиолетовым оттенком. Края эритемы ярче по сравнению с центром, где кожа может иметь нормальную окраску. Данные анамнеза указывают на микротравмы при обработке мяса, птицы, рыбы. Пребывания в природных относительно эризипелоида ячейках решает диагноз. У больных сибирской язвой, в отличие от рожи, изменения на коже развиваются поэтапно, образуется характерный безболезненный карбункул (черный струп), постепенно нарастают симптомы интоксикации. Процесс чаще локализуется на верхних конечностях. Флегмона характеризуется синюшно-багровым оттенком покраснение кожи без четких границ, сильной болью в месте локализации флегмоны, усилением покраснения и болезненности от периферии к центру, плотным характером глубокого инфильтрата, резкой болезненностью при пальпации и движений, негативным симптомом Андреца. Тромбофлебит начинается с боли по ходу сосудов пораженной конечности, который в дальнейшем усиливается, появляется отек. Наблюдается покраснение кожи в виде пятен и тяготел над пораженными венами. При пальпации они плотные и болезненные, возможны болезненные уплотнения в виде узлов (узелков), иногда с покраснением кожи над ними. У больных дерматитом на фоне эритемы возникают мелкие пузырьки, чешуйки, корочки; ощущение жара в области поражения и жгучей боли нет. В отличие от рожи нет регионарного лимфаденита и признаков интоксикации. В анамнезе болезни часто являются сведения о контакте с различными химическими и физическими раздражителями, некоторые из них могут быть аллергенами, — медикаменты, краски, лаки, стиральные порошки, парфюмерные изделия, дезинфицирующие средства. Опоясывающий герпес начинается с боли или жжения по ходу нервных стволов, лихорадка. Развивается эритема с последующим высыпанием на ее фоне многочисленных пузырьков с серозным или геморрагическим содержимым. Характерна сегментарная, нередко асимметричная локализация сыпи по ходу нервных стволов.
Вывод по главе: Инкубационный период заболевания длится от двух до пяти дней.
В клинике принято различать первичную, рецидивирующую и повторную рожу. Все формы могут протекать как в лёгкой, так и в средней и тяжёлой степенях. По преобладанию морфологического компонента выделяют эритематозную, эритематозно-буллёзную, эритематозно-геморрагическую и буллёзно-геморрагическую рожу.
Заболевание как правило начинается остро. Температура тела поднимается до 38-39 °C. Спустя несколько часов развивается типичное рожистое воспаление в очаге поражение. Чаще всего оно локализуется в области лица, верхних и нижних конечностей. Вначале в месте развития воспаления больной ощущает жжение и боль, потом присоединяются отёк(рис 4) и гиперемия.
Эритематозная форма рожистого воспаления протекает с чётко очерченным покраснением на коже, по виду напоминающим географическую карту. Отёчность поражённого участка наибольшая на лице, пальцах и половых органах. Если заболевание протекает без осложнений, интенсивность гиперемии спадает, развивается шелушение кожи.
Эритематозно-геморрагическая форма рожи отличается от эритематозной наличием кровоизлияний.
При буллёзно-геморрагической форме образовавшие в процессе воспаления пузыри заполняются геморрагическим содержимым. Вскрытие пузырей приводит к образованию эрозий и язв, присоединение вторичной инфекции к которым обуславливает развитие флегмон и глубоких некрозов.
Рожистое воспаление зачастую осложняется воспалением лимфатических сосудов и лимфатических узлов рядом с патологическим очагом.
Первичная рожа – чаще всего поражение лица. Первичная рожа протекает с выраженными симптомами интоксикации – температура держится около 10 дней, наблюдается головная боль, апатия, бессонница, рвота, судороги.
Симптомы поражения сердечно-сосудистой системы — гипотензия и учащение пульса. Со стороны желудочно-кишечного тракта возможны следующие расстройства: снижение аппетита, запор, диспептические расстройства. Поражение почек приводит к олигурии и протеинурии, в моче также появляются эритроциты, лейкоциты, гиалиновые и зернистые цилиндры.
Рецидивирующим рожистое воспаление называют при его развитии в период от нескольких дней до 2 лет от последнего эпизода рожи. Причём новое поражение кожи возникает на участке прошлого воспалительного очага.
Рецидивы заболевания вызывают выраженные изменения лимфообращения, приводя к лимфостазу, слоновости и гиперкератозу. Поражение нижних конечностей приводит к развитию трофических поражений кожи ног, опрелостей, ссадин.
Повторная рожа – заболевание, возникшее спустя 2 года после последнего эпизода рожистого воспаления. По течению и симптомам повторная рожа не отличается от первичной.
Чаще всего в диагностике рожи приходится ориентироваться на клинические признаки – острое начало заболевания, выраженные симптомы интоксикации, четко ограниченное покраснение пораженного участка кожи, иногда с несколько приподнятыми краями, напряженность (инфильтрация) и болезненность кожи в области поражения, позитивный признак Андреца, усиление болезненности и покраснения от центра к периферии.
Рожистое воспаление может привести к появлению флегмон, флебитов, глубоких некрозов кожи, пневмонии. Реже осложнением рожи является сепсис.
Источник

