Капельница при воспалении легких

Для достижения быстрой положительной динамики после госпитализации пациента используют такой способ введения лекарств, как капельное внутривенное вливание (капельницы).
Лекарственные препараты мгновенно поступают в кровь и начинают сразу действовать, избегая попадания в желудочно-кишечный тракт.
Преимущества
Внутривенные капельные инфузии быстро снимают синдром интоксикации при пневмонии. При этом очень легко контролируется дозировка препаратов, поступающих в организм таким путем. При внезапном возникновении нежелательных результатов можно мгновенно отменить введение лекарства. Большинство препаратов тяжело всасываются в кишечник и способны вызвать неприятные, раздражающие действия. Для таких случаев есть надежное подспорье – капельное введение лекарств.
Противопоказания
Внутривенные капельные инфузий нельзя практиковать на дому. Их проводят только в специализированных лечебных учреждениях под строгим наблюдением врача!

Внутривенные капельные вливания противопоказаны если:
- пациент не прошел тщательного обследования в лечебном учреждении,
- возникают аллергические реакции на препарат,
- повышаются показатели артериального давления,
- у пациента сердечная недостаточность, и на фоне этого начался отек легких,
- острая почечная недостаточность, отсутствие мочи,
- очевидны поражения кожи и жировой клетчатки.
Порядок проведения
Вливание (инфузию), как правило, проводит медицинский персонал в стационаре. Перед проведением капельного внутривенного вливания лекарственного средства необходимо сверить назначение врача, удостовериться в том, что пациент проинформирован о предстоящей процедуре и не имеет возражений на ее проведение.
Важно! Необходимо убедиться в отсутствии индивидуальной непереносимости препаратов, особенно это касается антибиотиков. Если таковая имеется, то у пациента может возникнуть анафилактический шок, который представляет угрозу для жизни.
Сама процедура проводится в положении лежа, на пустой мочевой пузырь. Если пациенту необходимо проделать разовую постановку капельницы, то в вену вводится стерильная игла, присоединенная к системе для внутривенного вливания. В случаях, требующих постоянного вливания лекарственных средств, рекомендуется постановка постоянного катетера.
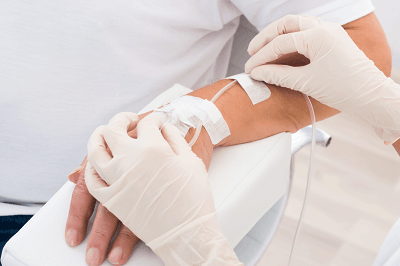 При помощи винтового (роликового) зажима на системе регулируется скорость поступления лекарственного препарата внутривенно. Во избежание осложнений следует наблюдать за самочувствием и состоянием пациента в течение всей процедуры.
При помощи винтового (роликового) зажима на системе регулируется скорость поступления лекарственного препарата внутривенно. Во избежание осложнений следует наблюдать за самочувствием и состоянием пациента в течение всей процедуры.
Поступление лекарств в кровеносное русло должно быть медленным, со скоростью 40-60 капель в минуту. После завершения введения необходимого количества лекарственных препаратов система снимается.
Медицинская сестра обязана убедиться в отсутствии наличия кровотечения в месте пункции вены.
Спешить резко вставать после окончания медицинской манипуляции не следует. Организм получил нагрузку, реакция может возникнуть как на лекарство, так и на объем жидкости, вводимой в кровь. Давление может как повыситься, так и понизиться, вследствие чего возникают головокружение и тошнота.
Во избежание неблагоприятных последствий, после завершения процедуры будет лучше, если больной полежит хотя бы 30-60 минут или даже уснет. Почувствовав, что организм вновь пришел в нормальное состояние, пациенту разрешается потихоньку встать, если есть в этом необходимость.
Лекарства, вводимые при воспалении легких
Воспаление легочной ткани возникает в основном из-за воздействия специфических микроорганизмов. Правильный способ борьбы с возбудителем – введение антибиотиков. Для лечения пневмонии у взрослых ставят макролиды (азитромицин, кларитромицин, мидекамицин, спирамицин) и антибиотики фторхинолонового ряда (моксифлоксацин, левофлоксацин, ципрофлоксацин). При лечении используют также группы цефалоспоринов (цефозолин, цефотаксим, цефтриаксон, цефтозидин) и пенициллины (аугментин).
 Для вывода токсинов из организма больного пневмонией внутривенно вливают дезинтоксикационные средства (физраствор, солевой раствор).
Для вывода токсинов из организма больного пневмонией внутривенно вливают дезинтоксикационные средства (физраствор, солевой раствор).
Для улучшения реологических свойств крови вводят раствор Рингера. Чтобы усилить метаболические процессы ко всем перечисленным препаратам добавляют витамины группы В, С.
Капельное введение лекарств при пневмонии – это срочная мера, которая часто необходима в острый период заболевания. Также без капельниц не обойтись, если больной находится без сознания. Когда состояние пациента улучшается, то препараты назначаются в форме инъекций или таблеток.
Внимание! Лечение может подобрать индивидуально, с учетом особенностей организма, патологий, только лечащий врач.
Заключение
Внутривенное капельное вливание должно быть сделано на профессиональном уровне. Ошибки и неточности в проведении такого достаточно серьезного метода лечения пневмонии недопустимы. Следуйте рекомендациям только опытных и квалифицированных специалистов, тогда введенные лекарственные препараты смогут принести положительный результат.
Загрузка…
Источник
Не следует удивляться, если при лечении такого грозного заболевания, как пневмония, человеку будет достаточно приема таблеток. Но не всегда с воспалением легких можно справиться дома. Если состояние больного ухудшается, то не исключена госпитализация. В условиях стационара пациенту будут оказывать интенсивную медицинскую помощь.
Для чего ставят капельницы
В список процедур и манипуляций при лечении пневмонии входят внутривенные инъекции и капельницы. Введение лекарств капельным или струйным методом позволяет немедленно доставить лекарственные препараты в кровь, минуя желудочно-кишечный тракт. Таким же образом вводят жидкости для:
- очистки организма от токсинов;
- восполнения объема циркулирующей крови;
- нормализации кислотно-щелочного баланса;
- восстановления водно-электролитного равновесия;
- доставки питательных растворов.
Капельный метод может применяться даже у больных, которые находятся в бессознательном состоянии. Кроме того, он обеспечивает быструю доставку лекарственного средства в кровоток, минуя желудочно-кишечный тракт.
Кому показаны внутривенные инъекции
Согласно Национальным рекомендациям по ведению взрослых пациентов с внебольничной пневмонией капельницы ставят тяжелым больным. В мировой практике степень тяжести определяется по шкале CURB65 в сочетании с клинической оценкой. Основные критерии для принятия решения о состоянии пациента указаны в таблице 1.
Решение о назначении вида и формы терапии принимает пульмонолог после постановки диагноза. Основанием для выводов становятся данные рентгенографии. В исключительных случаях, если жизнь пациента находится под угрозой, выбор лекарств проходит исходя из предполагаемого клинического диагноза.
Рентгенография грудной клетки должна быть проведена немедленно – после доставки больного в приемный покой. Первые инъекции ему делают не позже 4 часов с момента поступления в стационар. При воспалении легких выбор антибиотиков в начале терапии проводится эмпирическим путем. Кроме антибактериальных препаратов могут быть назначены детоксиканты и другие лекарства. Решение о парентеральном (внутривенном) введении лекарств пересматривается ежедневно. Если отмечается улучшение состояния больного, то переходят на пероральный прием.
Какие антибиотики вливают инфузионно
В первую очередь тяжелобольным пневмонией прямо в вену капают антибиотики. Дозы таких лекарств значительно больше, чем у пациентов с легкой и средней степенью тяжести воспаления легких. Там, где для одних достаточно внутривенной инъекции, для других потребуется капельное введение.
В Рекомендациях для внебольничного воспаления легких предпочтительными названы комбинации антибиотика широкого спектра действия, устойчивого к действию β-лактамаз с макролидом (амоксициллин/клавуланат с кларитромицином). В качестве альтернативных препаратов назначают цефалоспорин второго («Цефуроксим») или третьего («Цефотаксим» или «Цефтриаксон») поколения (таблица 2). Необходимо напомнить, что при непереносимости антибиотиков из группы пенициллинов цефалоспорины назначать нельзя в связи с возможностью развития перекрестной реакции.
Лечение пневмоний, вызванных золотистым стафилококком, грамотрицательными палочками или легионеллами проводят 7-10 дней, но этот срок может быть продлен до 21 дня. Подробные схемы лечения приведены в таблице 3.
Дезинтоксикация и восстановление кислотно-щелочного баланса
Тяжелые формы пневмонии вызывают интоксикацию организма. Накопление в крови ядовитых продуктов жизнедеятельности паразитов приводит к:
- головной боли;
- повышению температуры;
- спутанности сознания;
- апатии;
- отсутствию аппетита;
- падению артериального давления и пр.
Самым эффективным методом выведения токсинов из крови с последующим восстановлением нормальных функций органов является инфузионная дезинтоксикация. Капельным методом в вену вводят:
- гипериммунную плазму (10-20 мл/кг массы тела);
- гемодез и реополиглюкин (10-20 мл/кг);
- альбумин 5-20 % (10 мл/кг);
- протеин (10-20 мл/кг);
- растворы аминокислот (альвезин, нефрамин и др.);
- изотонический раствор хлорида натрия;
- раствор Рингера-Локка;
- лактосол;
- ацесоль и др.;
- 5-10-процентный раствор глюкозы;
- глюкозо-калиево-новокаиновую смесь.
Патологические изменения в дыхании могут вызвать сдвиг кислотно-щелочного баланса крови. Если показатель рН отклонится на 0,1 в кислую или щелочную сторону, то способность организма к саморегуляции нарушится.
Больные легкие не позволяют крови полноценно очищаться от кислых эквивалентов, но отрицательный эффект сказывается не сразу, а накапливается. В результате развивается ацидоз. Состояние негативно влияет на работу сердца, повышает риск аритмии. Для предотвращения его развития пациентам в отделении пульмонологии капают буферные растворы (бикарбонат натрия, трометамол).
Парентеральное питание
При воспалении легких тяжелым больным капают не только антибиотики, но и другие необходимые лекарства в зависимости от их состояния. Для поддержки жизнедеятельности пациентам вводят следующие питательные растворы:
- моносахариды;
- аминокислоты;
- жировые эмульсии;
- электролиты;
- витамины.
Такой вид питания называют парентеральным. При гиповолемии, например, капают жидкости, схожие по составу с кровью (кристаллоиды).
Существует несколько концепций внутривенного питания. Первую, американскую, разработал в 1966 году S. Dudrick. По ее правилам растворы углеводов и электролитов вводят раздельно. В Европе в 1957 году была принята концепция, предложенная A. Wretlind. Здесь питательные вещества смешивают в одном контейнере непосредственно перед введением. Третий путь – введение пластических и энергетических жидкостей параллельно, через V-образный переходник.
Фармацевтическая промышленность выпускает готовые смеси жировых эмульсий и аминокислот, солевых растворов и других нутриентов. Капельницы ставят на период до 24 часов. Жидкость поступает в кровь со скоростью 30-40 капель в минуту. Зачастую для удобства замены систем используют катетер.
Источник

Редактор
Неля Савчук
Врач высшей категории
Для достижения быстрой положительной динамики после госпитализации пациента используют такой способ введения лекарств, как капельное внутривенное вливание (капельницы).
Лекарственные препараты мгновенно поступают в кровь и начинают сразу действовать, избегая попадания в желудочно-кишечный тракт.
Преимущества
Внутривенные капельные инфузии быстро снимают синдром интоксикации при пневмонии. При этом очень легко контролируется дозировка препаратов, поступающих в организм таким путем. При внезапном возникновении нежелательных результатов можно мгновенно отменить введение лекарства. Большинство препаратов тяжело всасываются в кишечник и способны вызвать неприятные, раздражающие действия. Для таких случаев есть надежное подспорье – капельное введение лекарств.
Противопоказания
Внутривенные капельные инфузий нельзя практиковать на дому. Их проводят только в специализированных лечебных учреждениях под строгим наблюдением врача!

Внутривенные капельные вливания противопоказаны если:
- пациент не прошел тщательного обследования в лечебном учреждении;
- возникают аллергические реакции на препарат;
- повышаются показатели артериального давления;
- у пациента сердечная недостаточность, и на фоне этого начался отек легких;
- острая почечная недостаточность, отсутствие мочи;
- очевидны поражения кожи и жировой клетчатки.
Порядок проведения
Вливание (инфузию), как правило, проводит медицинский персонал в стационаре. Перед проведением капельного внутривенного вливания лекарственного средства необходимо сверить назначение врача, удостовериться в том, что пациент проинформирован о предстоящей процедуре и не имеет возражений на ее проведение.
Важно! Необходимо убедиться в отсутствии индивидуальной непереносимости препаратов, особенно это касается антибиотиков. Если таковая имеется, то у пациента может возникнуть анафилактический шок, который представляет угрозу для жизни.
Сама процедура проводится в положении лежа, на пустой мочевой пузырь. Если пациенту необходимо проделать разовую постановку капельницы, то в вену вводится стерильная игла, присоединенная к системе для внутривенного вливания. В случаях, требующих постоянного вливания лекарственных средств, рекомендуется постановка постоянного катетера.
 При помощи винтового (роликового) зажима на системе регулируется скорость поступления лекарственного препарата внутривенно. Во избежание осложнений следует наблюдать за самочувствием и состоянием пациента в течение всей процедуры.
При помощи винтового (роликового) зажима на системе регулируется скорость поступления лекарственного препарата внутривенно. Во избежание осложнений следует наблюдать за самочувствием и состоянием пациента в течение всей процедуры.
Поступление лекарств в кровеносное русло должно быть медленным, со скоростью 40-60 капель в минуту. После завершения введения необходимого количества лекарственных препаратов система снимается.
Медицинская сестра обязана убедиться в отсутствии наличия кровотечения в месте пункции вены.
Спешить резко вставать после окончания медицинской манипуляции не следует. Организм получил нагрузку, реакция может возникнуть как на лекарство, так и на объем жидкости, вводимой в кровь. Давление может как повыситься, так и понизиться, вследствие чего возникают головокружение и тошнота.
Во избежание неблагоприятных последствий, после завершения процедуры будет лучше, если больной полежит хотя бы 30-60 минут или даже уснет. Почувствовав, что организм вновь пришел в нормальное состояние, пациенту разрешается потихоньку встать, если есть в этом необходимость.
Лекарства, вводимые при воспалении легких
Воспаление легочной ткани возникает в основном из-за воздействия специфических микроорганизмов. Правильный способ борьбы с возбудителем – введение антибиотиков. Для лечения пневмонии у взрослых ставят макролиды (азитромицин, кларитромицин, мидекамицин, спирамицин) и антибиотики фторхинолонового ряда (моксифлоксацин, левофлоксацин, ципрофлоксацин). При лечении используют также группы цефалоспоринов (цефозолин, цефотаксим, цефтриаксон, цефтозидин) и пенициллины (аугментин).
 Для вывода токсинов из организма больного пневмонией внутривенно вливают дезинтоксикационные средства (физраствор, солевой раствор).
Для вывода токсинов из организма больного пневмонией внутривенно вливают дезинтоксикационные средства (физраствор, солевой раствор).
Для улучшения реологических свойств крови вводят раствор Рингера. Чтобы усилить метаболические процессы ко всем перечисленным препаратам добавляют витамины группы В, С.
Капельное введение лекарств при пневмонии – это срочная мера, которая часто необходима в острый период заболевания. Также без капельниц не обойтись, если больной находится без сознания. Когда состояние пациента улучшается, то препараты назначаются в форме инъекций или таблеток.
Внимание! Лечение может подобрать индивидуально, с учетом особенностей организма, патологий, только лечащий врач.
Справочные материалы (скачать)
Для скачивания нажмите мышкой на нужный документ:
Заключение
Внутривенное капельное вливание должно быть сделано на профессиональном уровне. Ошибки и неточности в проведении такого достаточно серьезного метода лечения пневмонии недопустимы. Следуйте рекомендациям только опытных и квалифицированных специалистов, тогда введенные лекарственные препараты смогут принести положительный результат.
Источник
Пневмония, или воспаление легких, — патология легочной ткани, в основном поражающая отделы, где происходит непосредственный кислородный обмен между воздухом и кровью. Именно в этом и состоит главная опасность недуга: заполненные воспалительными выделениями альвеолы не в состоянии выполнять свои функции, и организм перестает получать кислород в должном объеме. Если болезнь захватывает большую часть легких, развивается острая дыхательная недостаточность.
Каждый год в России с пневмонией сталкиваются около 1,5 млн человек[1]. Самая высокая заболеваемость — среди детей младше года (30–50 случаев на 1000 жителей ежегодно) и у взрослых старше 70 лет (50 случаев на 1000 жителей)[2]. Неблагоприятные исходы составляют около 7% случаев[3], но среди возрастных больных вероятность летального исхода увеличивается до 30%. Для справки: до изобретения антибиотиков от пневмонии умирало до 83% пациентов.
Причины пневмонии
Причина любой пневмонии — инфекции. Чаще всего возбудителем болезни становятся бактерии: пневмококк, гемофильная палочка, патогенные стафилококки и стрептококки. Во время эпидемии гриппа на первый план выходят вирусные пневмонии, отличающиеся молниеносным течением. У людей с резко сниженным иммунитетом возможны грибковые пневмонии или воспаления легких, вызванные простейшими, например микоплазмами. Приблизительно в 30% случаев пневмонии имеют смешанную природу, то есть вызваны комплексом из нескольких бактерий или ассоциацией вирусных и бактериальных агентов[4].
Но кроме самой инфекции важны предрасполагающие факторы. Повышает риск заболеваний:
- Острая респираторная вирусная инфекция. Чаще всего такой инфекцией становится грипп.
- Длительное переохлаждение. Оно вызывает нарушения микроциркуляции и угнетает работу реснитчатого эпителия, который очищает бронхи от патогенных микроорганизмов.
- Стресс, гиповитаминозы и переутомление.
- Курение.
Кроме того, повышается вероятность развития пневмонии у пожилых людей и людей с сопутствующими хроническими заболеваниями, а также с ожирением. Такая пневмония может быть первичной вирусной (развиваться после гриппа) или вторичной бактериальной — когда в ослабленный организм проникают патогенные бактерии (см. табл. 1).
Таблица 1. Различия основных разновидностей пневмонии
Признак | Вирусная пневмония | Бактериальная пневмония |
|---|---|---|
Начало | Острое: в ближайшие 24–72 часа с момента появления первых симптомов гриппа | Через 2 недели после первых симптомов |
Проявления интоксикации | Температура выше 38°С, головная боль, боль в мышцах с самого начала болезни | После первой волны симптомов, вызванных вирусом, наступает облегчение, потом снова резко поднимается температура, возникает головная боль, усиливается кашель |
Клинические симптомы | С первых часов — мучительный сухой кашель, мокрота с прожилками крови, боль в груди, одышка | Сначала состояние стабилизируется, затем начинается вторая волна симптомов: кашель становится еще интенсивнее, появляется гнойная мокрота |
Чем можно лечить пневмонию
Пневмония — смертельно опасное заболевание. Поэтому ни в коем случае нельзя заниматься диагностикой и лечением по советам из интернета: при малейшем подозрении на воспаление легких нужно вызывать врача. Если доктор настаивает на госпитализации, не стоит рисковать, отказываясь от нее. Пневмония опасна нарушением работы жизненно важных органов из-за сильной интоксикации, а также дыхательной недостаточностью. В такой ситуации может потребоваться даже экстренная искусственная вентиляция легких.
Говоря о препаратах для лечения пневмонии, в первую очередь вспоминают антибиотики. Действительно, они незаменимы, если воспаление легких имеет бактериальную природу. В этом случае чаще всего назначают препараты на основе комбинации амоксициллина с клавулановой кислотой. При их неэффективности — цефалоспорины, макролиды или так называемые респираторные хинолоны.
Эффективность антибиотикотерапии оценивают через 48–72 часа после назначения. Если за этот период температура снижается, уменьшается интенсивность кашля и выраженность интоксикации (головной боли, слабости, ломоты в мышцах и суставах) — курс лечения продолжают. Если состояние пациента не улучшается, средство меняют на препарат из другой группы.
Рекомендованный курс антибиотиков нужно пройти до конца, не бросая лечение даже при положительной динамике. Иначе высок риск развития антибиотикорезистентности и рецидива болезни.
При вирусной, (гриппозной) пневмонии антибиотики неэффективны и потому не назначаются. В подобной ситуации рекомендуются противовирусные средства, такие как осельтамивир и занамивир. Кроме них, в составе комплексной терапии врач может назначить умифеновир. Эффективность противовирусных препаратов тем выше, чем раньше они назначены. В оптимальном варианте от первых симптомов до начала лечения противовирусными должно пройти 48–76 часов.
Если у врача есть подозрение на смешанную природу воспаления легких, он может назначить и антибактериальные, и противовирусные средства.
В качестве вспомогательной терапии могут быть рекомендованы иммуномодуляторы (иммуноглобулины) и витамины.
Физиотерапия при пневмонии назначается только после нормализации температуры, чтобы ускорить выведение из легких мокроты. Для этого нередко принимают и фитопрепараты, например корень солодки или комплексные грудные сборы.
Профилактика пневмонии
До сих пор самым эффективным методом профилактики воспаления легких остается вакцинация. Существуют вакцины как от самого типичного возбудителя — пневмококка, так и противогриппозные вакцины, предупреждающие развитие вирусной пневмонии.
Вакцинация от пневмококка показана людям из групп повышенного риска развития бактериальной пневмонии, а также тем, для кого высока вероятность развития тяжелых форм болезни. Сюда относятся:
- лица старше 65 лет;
- страдающие от хронической обструктивной патологии легких (хронический бронхит, бронхиальная астма);
- пациенты с хронической сердечно-сосудистой недостаточностью, кардиомиопатиями, ИБС;
- страдающие хроническими заболеваниями печени, в том числе циррозом;
- пациенты с ВИЧ;
- пациенты с кохлеарными имплантатами;
- люди, находящиеся в домах престарелых и инвалидов.
Вакцинация от гриппа рекомендуется людям с повышенным риском осложнений этого заболевания:
- беременным;
- страдающим ожирением при ИМТ>40;
- людям старше 65 лет;
- страдающим хроническими заболеваниями сердечно-сосудистой и бронхолегочной систем, почек, печени;
- пациентам с сахарным диабетом;
- лицам с ВИЧ;
- медицинским работникам.
Если есть показания, обе вакцины можно ввести одномоментно: это не повышает риск осложнений.
К сожалению, возможность провести вакцинацию есть не всегда. В таких ситуациях нужно обратить внимание на медикаментозную профилактику гриппа. Ведь возбудитель этой болезни может как сам по себе вызывать пневмонию, так и способствовать развитию бактериальной инфекции. Для профилактики гриппа применяют противовирусные средства:
- занамивир — детям от 5 лет и взрослым;
- осельтамивир — детям старше 12 лет и взрослым;
- умифеновир — в зависимости от формы выпуска. Арбидол® можно назвать одним из наиболее известных лекарственных средств на основе этого действующего вещества. В виде порошка для приготовления суспензий его можно использовать с 2 лет, таблетки — с 3 лет, капсулы — с 6 лет.
Использовать эти препараты можно как для профилактики во время эпидемии при отсутствии больных в ближайшем окружении, так и для предупреждения заражения после непосредственного контакта с больным.
Пневмония — опасное заболевание, имеющее серьезные осложнения и способное привести к летальному исходу. При первых же признаках недомогания: высокой температуре, обильной мокроте с гноем или прожилками крови — нужно как можно скорее обратиться к врачу. Но любую болезнь легче предупредить, чем лечить. Поэтому не стоит переносить простуду на ногах. Это повышает вероятность развития осложнений, в том числе и пневмонии. По возможности следует сделать прививку от гриппа в начале осени — до начала эпидемического сезона. А уже в период эпидемии принимать в профилактических целях определенные противовирусные средства.
Источник
