Как заработать воспаление почек
Боль в почках может быть смертельно опасной.
Что такое пиелонефрит и чем он опасен
Пиелонефрит — это воспаление почек, которое вызывают некоторые виды бактерий. Чаще всего инфекция начинается в мочевом пузыре или мочеиспускательном канале, а затем поднимается по мочеточникам (трубкам, которые соединяют мочевой пузырь и почки) вверх.
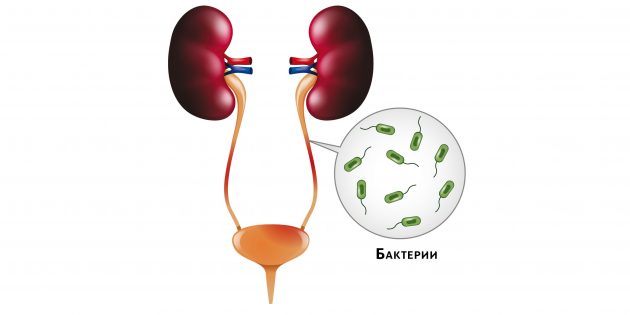 Иллюстрация: BlueRingMedia/Shutterstock
Иллюстрация: BlueRingMedia/Shutterstock
При подозрении на пиелонефрит надо обязательно и как можно скорее обратиться к врачу. Это важно по двум причинам:
- Если не остановить воспаление, оно может навсегда повредить почки. Последствия крайне неприятны — от отёков и гипертонии, связанных с нарушениями оттока жидкости, до почечной недостаточности.
- Есть риск, что бактерии, вызвавшие инфекцию, попадут в кровоток. Может развиться смертельно опасное заражение крови.
Каковы симптомы пиелонефрита
Заподозрить пиелонефрит можно по сильной тянущей боли в районе поясницы. Неприятные ощущения появляются с той стороны, где находится пострадавшая почка. Если воспалены обе, болеть будет вся спина.
Могут быть и другие симптомы :
- Высокая температура (38,9 °C и выше). У детей младше 2 лет лихорадка может быть единственным признаком заболевания.
- Озноб.
- Болезненные ощущения в паху, животе, боку.
- Участившиеся позывы в туалет.
- Режущая, жгучая боль при мочеиспускании.
- Мутная моча. Прозрачности её лишает гной или кровь.
- Моча с неприятным «рыбным» запахом.
- Слабость, быстрая утомляемость.
- Тошнота, иногда рвота.
- Холодный пот.
- Помутнения сознания, спутанность речи. Этот симптом бывает единственным признаком поражения почек у людей старше 65 лет.
Однако симптомов как таковых ещё недостаточно, чтобы установить пиелонефрит: схожим образом проявляют себя другие инфекции мочевых путей, например цистит. Точный диагноз может поставить только квалифицированный врач. И то — не сразу.
Как лечить пиелонефрит
Только с помощью врача. Надеяться, что организм справится с заболеванием самостоятельно, можно — такие случаи действительно бывают. Но опасно: от осложнений пиелонефрита иногда умирают. Поэтому идите к терапевту, урологу или нефрологу.
Врач проведёт осмотр, расспросит вас о симптомах и выдаст направление на анализы — прежде всего анализ мочи и крови. Если важно уточнить, насколько сильно поражены почки, могут потребоваться УЗИ, рентген или компьютерная томография (КТ).
Пиелонефрит лечат антибиотиками. Они могут быть разными, врач подберёт конкретный препарат в зависимости от результатов обследования.
Пациенту кажется, что он выздоровел, уже на 2–3 день приёма антибиотиков. Но употреблять лекарства надо столько, сколько скажет врач. Как правило, это 10–14 дней.
Иногда антибиотики не помогают. Если воспаление почек становится сильнее (в этом случае говорят о тяжёлой почечной инфекции), вас госпитализируют.
В стационаре такой пиелонефрит лечат антибиотиками внутривенно и капельницами. Как долго вы пробудете в больнице, зависит от тяжести заболевания и от того, как ваш организм реагирует на терапию. Как правило, людям становится легче уже через 24–48 часов в стационаре. После этого вас выпишут, но антибиотики нужно будет принимать ещё в течение 1–2 недель.
В редких случаях, если воспаление уничтожило часть почки, понадобится хирургическая операция.
Как облегчить состояние при пиелонефрите в домашних условиях
Не забудьте задать этот вопрос вашему лечащему врачу. Скорее всего, он порекомендует следующее.
Делать тёплые компрессы
Положите грелку с тёплой водой на поясницу, бок или живот — это поможет облегчить боль.
Внимание: ни в коем случае не прогревайте почки без рекомендации врача и особенно если вам ещё не поставили диагноз! Это может быть опасно.
При необходимости принимать безрецептурные обезболивающие
Чтобы сбить температуру и уменьшить дискомфорт, можно принять обезболивающее на основе парацетамола или ибупрофена. Аспирин не подойдёт.
Больше пить
Обильное питьё ускорит выведение болезнетворных бактерий. Но постарайтесь отказаться от кофе и алкоголя: они заставят вас чаще бегать в туалет и терпеть боль при мочеиспускании.
Как предотвратить пиелонефрит
Самое важное — не допустить, чтобы болезнетворные бактерии попали в мочеиспускательный канал (уретру), откуда они затем могут проникнуть в почки.
- Употребляйте достаточное количество жидкости. Когда вы пьёте, вы мочитесь, а при мочеиспускании очищается уретра.
- Если хотите в туалет, не терпите. Необходимость сдерживать мочеиспускание может привести к росту числа бактерий.
- После секса не забывайте сходить в туалет. Это тоже важно, чтобы очистить уретру.
- После дефекации вытирайтесь по направлению спереди назад. Этот совет особенно актуален, если вы женщина.
- Тщательно следите за гигиеной. Принимайте душ и мойте промежность как минимум раз в день.
Источник
Мастер маскировки
Особая опасность пиелонефрита в том, что его не сразу замечают или неправильно лечат. Он часто протекает под маской цистита, простуды, радикулита и даже гастрита. Может годами не давать о себе знать. Замечают его только тогда, когда появляются основные симптомы – подъем температуры и давления, озноб, частое мочеиспускание, тянущие боли в пояснице, отеки под глазами по утрам.
Основная причина пиелонефрита – инфекция, которая развивается в мочеполовых путях. Хронический пиелонефрит чаще всего вызывается обычными бактериями из нашего кишечника, которые под действием неконтролируемого лечения антибиотиками приобрели вредные свойства и сильно размножились. Бороться с ними чрезвычайно сложно, поскольку они очень разнообразны и умеют приспосабливаться к лекарственным препаратам.
В поисках инфекции
Современные методы исследования позволяют выявить пиелонефрит на самых ранних стадиях и действовать прицельно. Для этого надо сдать анализы мочи: общий, по Нечипоренко и на бактерии. Поставить точный диагноз помогут УЗИ и рентген почек.
Самое важное исследование – посев мочи на бактерии, который выявляет возбудителя воспаления. Но, так как этот анализ делается долго, сначала назначают антибиотики широкого спектра действия, которые действуют на большинство микробов. А когда анализ будет готов, врач подберет лекарство точнее.
Удар по врагу
Иногда для подавления смешанной флоры назначаются сразу несколько противомикробных препаратов. Больные с пиелонефритом должны сами научиться определять, помогает ли средство. Если температура не снижается через два дня, а анализы не улучшаются на четвертые сутки, то лекарство слабее микробов и его немедленно следует заменить.
Антибактериальные препараты надо принимать строго в соответствии с аннотацией. Например, сульфаниламиды оседают в почках в виде камней, и, чтобы это предотвратить, их надо запивать молоком или минеральной водой. А вот тетрациклины, напротив, не стоит пить с молоком. Нитрофураны нужно как следует запить водой, тогда не будет тошноты, изжоги и рвоты.
Целебные травы
Альтернатива антибиотикам – фитотерапия. Для лечения пиелонефрита подходят растения, обладающие мочегонным действием: можжевельник, петрушка, березовые листья, клюква, арбуз и почечный чай. Все они обеспечивают постоянное промывание почек. Толокнянка и листья брусники снимают воспаление в почках. Шиповник, василек, крапива двудомная выводят соли из мочевыводящих путей, препятствуя камнеобразованию. Ромашка, зверобой, мать-и‑мачеха обеззараживают мочу, а чеснок и лук к тому же еще и улучшают кровоснабжение почек.
Толокнянка, фиалка, клюква, можжевельник и брусника обладают сразу несколькими полезными действиями на больные почки, поэтому их можно пить отдельно, не включая в лечебные сборы. Однако сбалансированные сборы более эффективны.
В аптеках продаются готовые сборы – «Урологический» и «Бруснивер». Сейчас многие травы выпускаются в пакетиках, как чай.
В продолжении: Травы для почек →
Выводим токсины
При активном воспалении в почках образуются яды, которые необходимо вывести из организма. Раньше это делали с помощью банальных капельниц, а теперь больных ставит на ноги такая процедура, как плазмаферез. Ее суть заключается в замене «зараженной» плазмы крови на свежую.
Во время обострения пиелонефрита следует ограничить острые и соленые блюда. Для лучшей «промывки» почек надо стараться пить побольше чая, соков или другой жидкости. А восстанавливать силы лучше всего в санатории.
Больным пиелонефритом рекомендуются курорты в Трускавце, Ессентуках и Железноводске.
Источник
Инфекционное поражение, травма и другие негативные симптомы могут спровоцировать воспаление почек. Такое состояние проявляется болезненными ощущениями в области поясницы, слабостью и могут возникнуть проблемы с мочеиспусканием, такие симптомы необязательно говорят о пиелонефрите, возможно у вас восходящая инфекция — цистит. Лечение состоит в установлении и устранении первопричины недуга, однако для купирования симптомов могут применяться эффективные и доступные народные средства.
Причины воспаления почек
Спровоцировать развитие воспаления почек могут различные патологические состояния. Наиболее вероятная причина – попадание в ткани и клетки органов патогенных микроорганизмов – кишечной палочки, стрептококка, протеи и др. Реже провоцирующим фактором выступает мочекаменная болезнь, хроническая почечная недостаточность в период обострения и патологии мочеполовой системы. Спровоцировать недуг могут травмы почек или воспаление мужских репродуктивных органов.
Врачи выделяют ряд факторов, которые увеличивают риск развития патологии. Прежде всего это переохлаждение, сдерживание позывов к мочеиспусканию, постельный режим в течение длительного времени или, наоборот, чрезмерная двигательная активность. Повышает риск патологии протекание в организме инфекционных или воспалительных процессов, снижение иммунитета или наличие аутоиммунных болезней.
Спровоцировать воспаление почек может неправильное питание. Так, негативно на состояние ифункционирование органов влияет чрезмерное употребление соли, копченостей, солений и маринадов.
Симптомы воспаления почек
Клиническая картина заболевания зависит от степени поражения почек, причины заболевания и общего состояния здоровья пациента. Однако выделяют и общие признаки воспаление почек:
• Ноющая или распирающая боль в области поясницы.
• Повышение температуры тела, сопровождающееся ознобом или лихорадкой.
• Повышенное потоотделение.
• Частые позывы к мочеиспусканию и боль во время опорожнения мочевого пузыря.
• Изменение оттенка мочи и появление в ней хлопьев.
• Слабость, нарушение сна и отсутствие аппетита.
У представителей сильного пола может наблюдаться задержка мочеиспускания, появление в моче примесей крови и сильные острые боли. В детском возрасте признаки воспаления почек схожи с симптомами патологии у взрослых.
Лечение воспаления почек народными средствами
Облегчить состояния пациента при воспалительном поражении почек помогут средства народной медицины. Однако перед их применением следует проконсультироваться с врачом, дабы такое самолечение не привело к осложнениям.
В качестве лечения применяются средства, которые оказывают мочегонное и очищающее действие. Они способствуют снятию воспаления, улучшают отток мочи и облегчают самочувствие. В качестве мочегонных средств рекомендовано использовать лекарственные травы: бессмертник, можжевельник, цветы василька, березу, ромашку, календулу и прочее. Для приготовления лекарства залейте 1 ст. л. измельченного сырья кипятком и оставьте настаиваться. Остывший напиток процедите и принимайте в течение дня.
Для того чтобы избавиться от воспаления почек рекомендуется применение одного из методов:
• Измельчите корень одуванчика. Столовую ложку сырья залейте 250 мл кипятка и дайте настояться. Полученный напиток процедите, разделите на три равные приема и выпейте в течение дня.
• Соедините и измельчите следующие травы: полевой хвощ, листья брусники и толокнянку. 1 ч. л. сбора залейте 2 л кипятка и оставьте на два часа настаиваться. Дабы ускорить процесс или получить максимально концентрированный напиток воспользуйтесь термосом. К полученному настою добавьте 0,2 г мумие и размешайте. Принимайте лекарственное средство трижды в сутки за полчаса до еды. Курс лечения составляет 21 день.
• Две чайные ложки измельченного растения спорыша залейте 250 мл кипятка и заварите. После остывания процедите напиток и пейте в течение дня небольшими порциями.
• Сто граммов листьев березы залейте полулитром теплой воды и оставьте на 5 часов. Спустя отведенное время процедите лекарство и принимайте по 100 мл перед отходом ко сну.
Справиться с воспалением почек поможет отвар корня алтея лекарственного или гусиной лапчатки на молоке. Данные средства оказывают мочегонное, противовоспалительное и обезболивающее действие.
Полезным станет чай или настой или плодов шиповника. Для приготовления напитка стоит использовать ягоды без косточек.
Воспаление почек приносит боль и ухудшает качество жизни. Такой патологический процесс негативно сказывается на самочувствии человека и его психоэмоциональном состоянии. Чтобы облегчить боль и снять воспаление активно используются методы народной медицины, оказывающие противовоспалительное, очищающее и мочегонное действие. Перед началом приема не забудьте проконсультироваться с лечащим врачом.
Источник
Почки – парный орган, один из главных «фильтров» человеческого организма. Они очищают кровь от продуктов переработки, которые не могут быть использованы организмом. Вместе с мочой почки выводят токсины — отравляющие вещества.
При сбоях в работе почек ядовитые вещества остаются в организме, вследствие чего постепенно нарушается работа других органов. Несмотря на высокий уровень устойчивости, из-за вредных разрушающих факторов работа почек снижается до минимума. Что приводит к тяжелым необратимым последствиям.
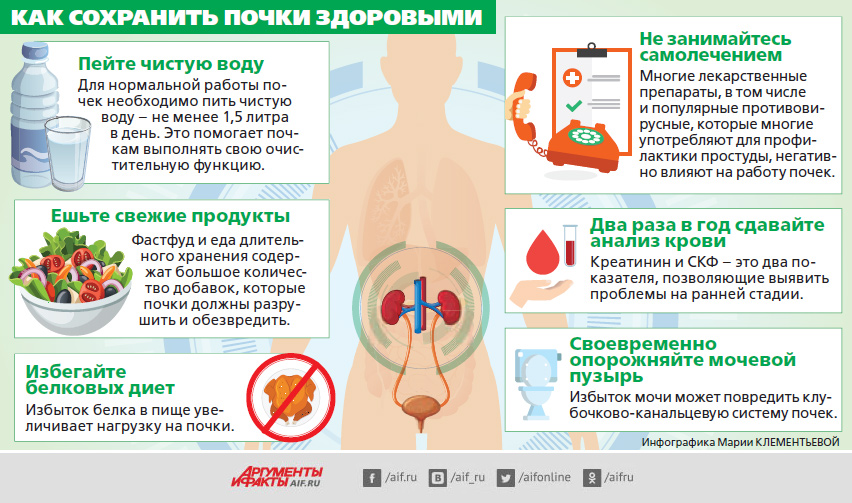
Для сохранения здоровья почек не требуется особых усилий. Всего 7 правил помогут защитить этот орган от разрушения на долгие годы.
1. Следить за весом
У каждого человека свой тип телосложения и норма веса. Но выход за её пределы и набор избыточного веса сопровождается проблемами со здоровьем. В первую очередь, с почками. У людей с лишним весом чаще развивается гипертония и диабет, которые приводят к почечной недостаточности. А также высокий риск мочекаменной болезни.
2. Употреблять минимум соли
Соль – один из главных агрессивных факторов, мишенью для которой выступают почки. В большинстве употребляемых человеком продуктов уже есть соль (или натрий): колбаса, молоко, сыры, яйца, овощи и т.д. А в консервах, копчёной рыбе, наборах специй содержится повышенное содержание соли. Стоит отказаться от употребления таких продуктов в пользу здоровья.
3. Не подвергаться переохлаждению
Проблемы с почками начинаются не только от переохлаждений в области таза. Недостаточно просто «не сидеть на холодном».Легко застудить спину, поясницу, ноги, и всё это повлияет на состояние почек. Воспаление почек – пиелонефрит– опасная болезнь. Её необходимо лечить только под наблюдением у врача. Если не завершить лечение, проблемы с почками могут стать хроническими.
4. Вовремя прислушиваться к естественной нужде
Большинство людей так и поступают. Организм подаёт сигнал – его без промедления нужно выполнить. Но появились сторонники «тренировки мочевого пузыря».Они считают, что организм полезнее приучать как можно дольше терпеть, и что это сможет пригодиться в экстренных ситуациях.
На самом деле задержка мочи приводит к размножению бактерий и воспалительному процессу в мочевыводящих каналах. Мочевой пузырь не должен подвергаться подобной практике.
5. Принимать только необходимые лекарства
Любые препараты оказывают влияние на почки. Даже обычные обезболивающие таблетки. Поэтому каждое лекарство имеет свою дозу и свой срок приёма, а «чем больше лекарств»— не приравнивается к «лучше». Сильные препараты, принимаемые без необходимости, разрушают почки.
6. «Нет»вредным привычкам, «да»— физической активности
Отравляющие вещества, содержащиеся в никотине и алкоголе, в несколько раз ускоряют разрушительный процесс в почках. Почкам приходится выполнять непосильный объем работы. Физическая активность не только снижает риск избыточного веса, но и улучшает общее функционирование органов.
7. Пить больше жидкости
Вода необходима для нормальной работы почек. В среднем взрослому человеку требуется 2 литра воды в день. Также почки любят чаи на основе трав, минеральную воду, свежевыжатые соки. Не советуется злоупотреблять кофеином.
Важный совет для сохранения здоровья почек – регулярные медосмотры. Иногда нарушение может развиваться без симптомов. Поэтому анализ мочи, крови, УЗИ раз в год – необходимые процедуры для благополучной и здоровой жизни.
Отёчность, запах изо рта, слабость и утомляемость, – эти признаки могут свидетельствовать о почечной недостаточности. Как предотвратить разрушительные и воспалительные процессы в почках на раннем этапе – узнайте в книге «Почки. Советы и рекомендации ведущих врачей».
А вам приходилось сталкиваться с заболеваниями почек? Пишите в комментариях!
Понравилась статья? Поддержите канал лайком и подпиской! Вам не сложно, нам приятно!
До новых книг!
Ваш Book24
Источник
Этот орган имеет огромный запас прочности. Первые симптомы болезни могут появиться лишь на 3–4-й стадии хронической почечной недостаточности, когда 50% пациентов уже требуется подготовка к диализной терапии. Что нужно знать, чтобы на пропустить болезнь?
 Рассказывает главный нефролог Москвы, доцент кафедры госпитальной терапии РУДН Олег Котенко.
Рассказывает главный нефролог Москвы, доцент кафедры госпитальной терапии РУДН Олег Котенко.
Немые и терпеливые
Лидия Юдина, «АиФ Здоровье»: Олег Николаевич, насколько распространены болезни почек?
Олег Котенко: По официальной статистике, хроническая болезнь почек есть у 0,6% населения Москвы. Однако об истинной заболеваемости можно только догадываться. Недавно мы провели скрининг – проект, который проводился под руководством Департамента здравоохранения в одном из округов Москвы. В ходе скрининга были обследованы 94 тысячи человек, которые не жаловались на почечные проблемы, а сдавали кровь по поводу других заболеваний. У 4% из них была выявлена хроническая болезнь почки в той или иной стадии.
Почки называют немым и терпеливым органом. Первые проблемы появляются, когда функции почек утрачены уже на 70%. Из-за этого до 2013 года ³⁄₄ пациентов впервые узнали о своём заболевании в реанимационном отделении, когда им уже была показана заместительная почечная терапия. В 2017 году таких пациентов было уже только 50%. Несмотря на позитивную тенденцию, это очень высокий показатель. В Западной Европе начинают диализ по экстренным показаниям не более 20% пациентов.
– Что нужно делать, чтобы выявить возможные проблемы на ранней стадии?
– Не менее двух раз в год сдавать анализ крови на креатинин. Это самый важный показатель работы почек.
– Но анализы крови, мочи и биохимия в этом году были исключены из программы диспансеризации. Теперь они делаются только по показаниям.
– С 1 января 2018 года в Москве при сдаче анализа крови у всех пациентов будут определять показатель СКФ (скорость клубочковой фильтрации, по которой можно выявить даже незначительные нарушения функции почек ещё при нормальном уровне креатинина). Если в анализе будут выявлены отклонения, человека направят на консультацию нефролога. Если показатель окажется пограничным, пациенту расскажут о правилах почечной недостаточности.

Диета XVII века
– Что это за правила?
– Во‑первых, для того чтобы сохранить почки здоровыми, нужно правильно питаться. Самый полезный рацион – диета XVII века, когда даже соль было добывать тяжело, поэтому люди питались только свежими продуктами. В производстве фастфуда, продуктов длительного хранения используется огромное количество различных реагентов, которые должны пройти дезактивацию в организме человека. А для того чтобы разрушить их и сделать безопасными, почки должны работать на пределе своих возможностей. Во‑вторых, нужно соблюдать осторожность при приёме антибиотиков, анальгетиков и противовирусных препаратов. Эти правила нужно знать не только пациентам нефрологов, но и людям из группы риска.
Нажмите для увеличения
– Кто в неё входит?
– Это пациенты с артериальной гипертонией, сахарным диабетом, атеросклерозом, с хроническими заболеваниями, требующими приёма обезболивающих препаратов. Особенно много среди них пациентов с патологией опорно-двигательного аппарата. В группу риска входят люди, которые родились с малой массой тела (в частности, недоношенные), и те, кто злоупотребляет пищевыми добавками и придерживается диет с высокой белковой нагрузкой.
Важно!
Кто в группе риска:
- пациенты с сердечно-сосудистыми заболеваниями, сахарным диабетом, атеросклерозом, ожирением;
- мужчины;
- люди, родившиеся с малым весом;
- пациенты, вынужденные часто принимать обезболивающие;
- люди пожилого возраста.
Стационар на дому
– Правда ли, что почечная недостаточность не лечится и единственное, что могут врачи, – это замедлить её прогрессирование?
– Болезни почек, как и любое хроническое заболевание, предполагают ограничения и повышенное внимание к своему здоровью. Сегодня эффективное лечение возможно даже в запущенных случаях хронической почечной недостаточности. Однако чем раньше пациент обратится к врачу, тем дольше он проживёт со своими почками. А это комфортнее для него и выгоднее для государства. Пациент с хронической болезнью почек обходится государству приблизительно в 25–40 тыс. рублей в год, а пациент на гемодиализе – 2 млн в год.

– Гемодиализ – это не просто лечение, а образ жизни. Пациент три раза в неделю должен по полдня проводить в диализном отделении.
– Диализная служба постоянно совершенствуется. До 2014 года в Москве существовал дефицит диализных мест. Сегодня во многом благодаря развитию частно-государственного партнёрства он полностью преодолён. Во многих московских диализных отделениях существуют ночные смены – и пациент может пройти лечение не днём, в рабочее время, а ночью.
Существует ещё один вид заместительной почечной терапии, о котором не знают даже многие врачи. Хотя перинатальный диализ – это более физиологичный метод лечения, при котором роль мембраны для очищения крови выполняет брюшина пациента. Это не только менее затратный, но и более удобный. Лечение может проводиться дома, на даче – там, где человеку удобнее. Перинатальный диализ реже даёт осложнения, которые требуют госпитализации. Единственный недостаток: он требует более частых процедур – не менее 4–5 по 15 минут ежедневно, что несовместимо с ежедневной работой в офисе или на предприятии. В московском здравоохранении принята большая программа, которая предусматривает перевод таких пациентов на автоматизированный диализ, который может проводиться дома ночью. Перинатальный диализ позволяет решить и ещё одну важную проблему – необходимость транспортировки пациента к месту лечения.
Источник
