Как выявить воспаление придатков анализы
Аднексит — одно- или двухстороннее воспаление яичников и маточных труб, вызываемое различными микроорганизмами. Наиболее частой причиной развития аднексита являются такие бактерии как: стрептококк, гонококк, стафилококк, кишечная палочка.
Существует мнение, что бактериальная активность в организме обусловлена, прежде всего, снижением иммунитета, однако не менее важными причинами могут служить дисбактериоз кишечника, сахарный диабет, инфекция мочевыводящих путей. Многие микроорганизмы присутствуют в женском организме постоянно, и активизируются только при сбое работы в целом.
Выделяют острый и хронический аднексит. Хронический аднексит — одно из самых распространенных гинекологических заболеваний, отличающееся частыми рецидивами. Хронический аднексит развивается в случае недолеченного острого процесса. Периоды его обострения характеризуется ухудшением общего самочувствия.
Стартом для развития аднексита может послужить:
- переохлаждение
- секс без барьерных методов контрацепции и во время менструаций
- несоблюдение правил личной и половой гигиены
- хронические инфекции
- переутомление
- заболевания желудочно-кишечного тракта, запоры
- гиподинамия
- большое количество проблем и процессов в женской половой сфере (эндометриоз, роды, любые внутриматочные вмешательства: аборт, гистеросальпингография (исследование полости матки и маточных труб), диагностическое выскабливание матки).
Симптомы аднексита
Аднексит проявляет себя с разной силой, в зависимости от распространения воспаления и его тяжести, от особенностей возбудителя и состоянием организма в целом.
Острый аднексит
К общим проявлениям острого аднексита и, соответственно, инфекционного процесса относятся:
- высокая температура
- озноб, недомогание
- тошнота, рвота
- головная боль
- нервозность,раздражительность, апатия
- бессонница.
Специфические симптомы острого аднексита:
- ноющие, периодические или постоянные боли в нижних отделах живота, которые могут отдавать в поясницу, прямую кишку, в бедра
- выделения (бели), которые подразделяются на слизистые, серозные, гнойные, часто сопровождающиеся зудом и раздражением в области наружных половых органов.
Хронический аднексит
Общие симптомы хронического аднексита:
- нарушение функции органов пищеварения, обусловленное сочетанной инфекцией
- патология мочевыделительной системы (инфекция мочевых путей, цистит, бактериурия, пиелонефрит).
Специфические симптомы хронического аднексита:
- расстройство половой функции, отсутствие полового влечения (встречается у 35-40 % женщин)
- «тупые», постоянные боли в низу живота, усиливающиеся при физической нагрузке, менструациях, половом акте, после переохлаждения и стрессов
- расстройства менструального цикла в виде сильных кровотечений, или, наоборот, скудные,
- длительные менструации
- бесплодие, обусловленное непроходимостью маточных труб на фоне длительного воспалительного процесса.
Диагностика
Для постановки диагноза аднексита необходима консультация квалифицированного врача гинеколога, который оценит жалобы пациентки и назначит и проанализирует лабораторно-инструментальные исследования:двуручного гинекологического исследования, исследования мазков мочеиспускательного канала, влагалища и шейки матки, микробиологического исследования содержимого маточных труб и брюшной полости, а также УЗИ органов малого таза.
Самый эффективный метод диагностики аднексита — лапароскопия, которая позволяет выявить гнойные образования и провести осмотр маточных труб. Чтобы определить проходимость маточных труб и объем патологического процесса проводится рентгенологическое исследование матки и придатков с введением контрастного вещества — гистеросальпингография. При нарушениях менструального цикла проводят функциональные тесты (измерение ректальной температуры, определение симптома зрачка и натяжения цервикальной слизи).
Лаборатореые анализы крови позволяют определить наличие воспаления по лейкоцитозу, в анализах мочи можно обнаружить повышение количества белка, лейкоцитурию, бактериурию, что связано с поражением уретры и мочевого пузыря.
Лечение аднексита
Для лечения острого аднексита женщина должна быть госпитализирована. Ей показан физический и психический покой, легкая диета без острого, жирного и т.д., достаточное количество жидкости, а также наблюдение за выделительной функцией почек. Обычно назначаются обезболивающие, противовоспалительные, десенсибилизирующие препараты, но главная роль в лечении аднексита принадлежит антибиотикам, причем предпочтение отдается антибиотикам длительного периода действия и выведения.
При тяжелой степени заболевания, грозящего заражением крови (сепсис), применяют антибиотики, препараты для бактерицидного воздействия на анаэробную флору (преимущественно внутривенно). При гнойных формах воспаления проводится лапароскопия, при которой удаляют гной и проводят орошение места воспаления антибиотиками и антисептиками.
Случается, что заболевание запущено настолько, что консервативное лечение уже неэффективно, тогда придатки приходится удалять хирургическим путем. Когда острые симптомы аднексита сняты, назначают физиотерапию (вибромассаж, ультразвук, электрофорез с магнием, калием, цинком на низ живота), а также биостимуляторы. Эти методы уменьшают отек тканей, оказывают рассасывающее и обезболивающее действие, способствуют уменьшению образования спаек.
Как дополнительные методы, эффективны парафинолечение, лечебные грязи (озокерит), ванны и влагалищные орошения с хлоридно-натриевыми, сульфидными минеральными водами, а также курортное лечение (в стадии стойкой ремиссии).
Воспаление придатков необходимо лечить, поскольку в противном случае оно может привести к осложнениям. При возникновении указанных симптомов необходимо срочно обратиться за консультацией гинеколога.
Прогноз
Надо помнить, что если не лечить острый аднексит, он может перейти в хроническое воспаление, лечение которого длится долго. Оно чревато различными серьезными заболеваниями, включая эндометриоз и бесплодие, а его частые рецидивы могут привести к неврозам, снижению трудоспособности, а также полового влечения, и, как следствие, к возникновению конфликтных ситуаций в семье.
Чем раньше начато лечение, тем быстрее и легче лечится это заболевание.
Профилактика
Профилактика аднексита, в первую очередь, необходима женщинам в период после любых медицинских вмешательств на органах малого таза. В целях профилактики необходимо соблюдать ряд условий:
1. Стараться избегать факторов, которые могут спровоцировать появление острого аднексита и рецидивов хронического. К ним относятся:
- переохлаждение
- половые инфекции
- стрессы
- злоупотребление острой пищей и алкоголем.
2. Использовать современные методы контрацепции, а при необходимости прервать беременность — прибегать к нетравматичному прерыванию
3. Своевременно начинать и проводить полный комплекс лечения воспалительных заболеваний органов малого таза, не прерывая его
4. Регулярно посещать гинеколога (не реже 1 раза в 6 месяцев)
5. Соблюдать элементарные правила гигиены — подмывания, своевременная смена прокладок и тампонов, нижнего белья, не носить тесную одежду, затрудняющую кровоток в органах малого таза и пр.
При возникновении любых из перечисленных симптомов женщина должна незамедлительно обратиться к гинекологу, так как от этого зависит не только ее здоровье, но и существование полноценной семьи.
Источник
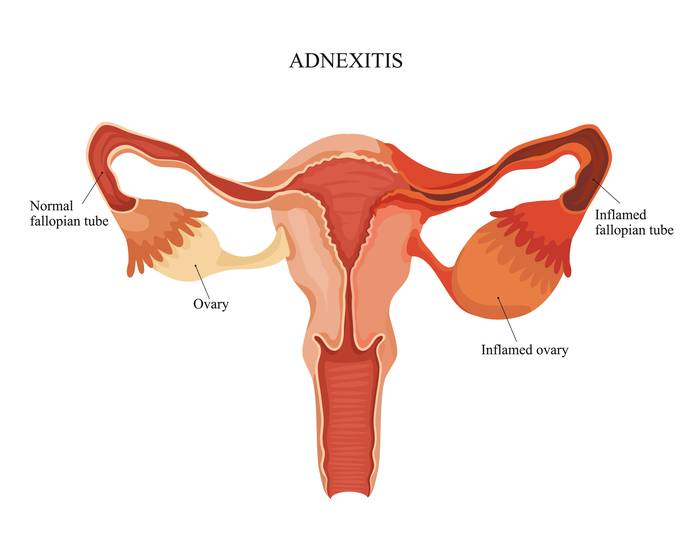
Аднексит — воспаление придатков матки, к которым относятся фаллопиевы трубы и яичники.
В переводе с латыни – сальпинкс означает маточную трубу, а овариум – яичник, поэтому другое название аднексита – сальпингоофорит.
Аднекситом, как правило, болеют женщины репродуктивного возраста (20-35 лет).
Виды аднекситов
По характеру течения выделяют острый, подострый и хронический аднексит.
В зависимости от вовлечения в патологический процесс придатков с обеих или с одной стороны аднексит может быть односторонним или двухсторонним.
По причине, приведшей к возникновению заболевания, различают неспецифический и специфический (например, гонорейный) аднексит.
Причины
Причиной развития аднексита являются патогенные микроорганизмы.
Специфический аднексит вызывается гонококками, туберкулезной палочкой, возбудителями дифтерии.
Неспецифический аднексит развивается при проникновении в придатки матки стрептококков, стафилококков, кишечной палочки, микоплазмы и других бактерий.
Инфекция может распространяться восходящим путем при воспалении влагалища, шейки матки или матки и нисходящим путем из других, вышерасположенных органов (например, при аппендиците).
К предрасполагающим факторам аднексита относятся:
- ослабление иммунитета;
- переохлаждение;
- стрессы;
- частая и беспорядочная смена половых партнеров;
- незащищенный секс во время менструации;
- несоблюдение правил личной гигиены;
- перенесенное инфекционное заболевание;
- хронические общие, в том числе и эндокринные, заболевания;
- аборты и диагностические выскабливания матки;
- внутриматочная спираль;
- гистероскопия матки и метросальпингография.
Симптомы аднексита
Проявления заболевания зависят от его течения.
Признаки острой формы
Острый аднексит и обострение хронического аднексита характеризуется
- резким повышением температуры тела до 38 – 39 градусов,
- появлением признаков интоксикации (тошнота, рвота, слабость, отсутствие аппетита),
- болями внизу живота.
Боли при остром аднексите носят режущий характер, могут отдавать в поясницу и прямую кишку.
Возможно присоединение симптомов расстройства мочеиспускания (рези при мочеиспускании, учащенность).
При пальпации отмечается резкая болезненность и напряжение мышц брюшного пресса.
В запущенных случаях возможно появление признаков раздражения брюшины (признак Щеткина-Блюмберга), что свидетельствует о перитоните.
В тяжелых случаях развивается гнойное расплавление придатков матки (тубоовариальное образование), что требует экстренного оперативного вмешательства.
При несвоевременном или неадекватном лечении острый аднексит переходит в хроническую форму.
Признаки хронической формы
Хронический аднексит характеризуется периодическими ноющими или тянущими болями внизу в живота, в пояснице, которые иррадируют во влагалище, прямую кишку и нижнюю конечность.
Характерным симптомом хронического процесса является диспареуния (боль во время полового акта).
Кроме того, вследствие образования спаек в области малого таза и изменения функции яичников развивается нарушение менструального цикла по типу олигоменореи (редкие и скудные менструации) и аменореи (отсутствие менструаций 6 месяцев и более).
Также при хроническом аднексите месячные становятся болезненными. Боли при хроническом течении заболевания усиливаются после переохлаждения, стрессовых ситуаций, перед началом менструации.
Во время влагалищного исследования при остром или обостренном аднексите в области придатков матки пальпируются болезненные, увеличенные яичники и трубы (за счет скопления в них жидкости).
Хронический аднексит вне обострения характеризуется наличием тяжистости в области придатков матки, плотными неподвижными яичниками, укорочением влагалищных сводов.
Диагностика
Диагностика аднексита основывается на сборе анамнеза, жалоб, гинекологическом осмотре. Также показаны следующие лабораторные анализы:
- общий анализ крови и мочи;
- биохимический анализ крови (С-реактивный белок, сахар крови, общий белок и прочее);
- мазок влагалищных выделений на флору, бак. посев и исследования чувствительности к антибиотикам;
- УЗИ органов малого таза;
- лапароскопия (в затруднительных случаях);
- туберкулиновая проба (при подозрении на туберкулезную инфекцию).
Дифференциальную диагностику аднексита проводят с кистами яичника, наружным эндометриозом, аппендицитом и поясничным остеохондрозом.
Лечение аднексита
Лечением аднексита занимается врач-гинеколог.
Лечение острой формы
Больные с острым и обострением хронического аднексита госпитализируются. Назначается покой, гипоаллергенная диета и холод на низ живота (для ограничения воспалительного процесса и купирования болей).
В первую очередь показано проведение терапии антибиотиками широкого спектра действия:
- цефалоспорины (кефзол, цефтриаксон),
- пенициллины (ампиокс, ампициллин),
- фторхинолоны (ципрофлоксацин),
- тетрациклины (доксициклин),
- аминогликозиды (гентамицин) и другие.
Антибактериальное лечение проводится в течение 7-10 дней.
Кроме этого назначается дезинтоксикационная терапия (внутривенное введение физ. раствора, глюкозы) и противовоспалительные препараты местно (в ректальных свечах) и перорально (индометацин, диклофенак).
Также показан прием витаминов, противоаллергенных и противогрибковых препаратов.
Лечение хронической формы
Хронический аднексит и реабилитация после острого процесса предусматривает
- прием рассасывающих препаратов (трипсин, вобэнзим),
- прием стимуляторов иммунитета (Тактивин, стекловидное тело, экстракт алоэ)
- физиолечение.
Физиотерапия включает лекарственный электрофорез (с лидазой, алоэ, плазмолом и прочими препаратами), УФ-облучение, УВЧ и ультразвук на низ живота.
При хроническом аднексите эффективны лечебные грязи, парафинотерапия, лечебные ванны и орошения с минеральными водами, а также рекомендуется санаторно-курортное лечение.
Осложнения и прогноз
Нелеченый или неадекватно пролеченный острый аднексит приводит к хронизации процесса. Возможные осложнения хронического аднексита:
- бесплодие (развивается за счет непроходимости маточных труб и хронической ановуляции);
- развитие спаечного процесса вплоть до кишечной непроходимости;
- внематочная беременность;
- угроза прерывания беременности и выкидыши;
- воспаление соседних органов (пиелонефрит, цистит, колит).
Прогноз при остром и хроническом аднексите благоприятный для жизни. При хроническом процессе бесплодие возникает у 50% пациенток.
Источник
Воспаление придатков – воспалительный процесс в малом тазу, локализованный в яичниках и трубах (придатках). Причинами патологии являются бактерии и вирусы, проникающие в придатки, а основным провоцирующим факторам — переохлаждение, вследствие чего снижается общий и местный иммунитет. Заболевание проявляется разнообразной симптоматикой: от тянущих болей внизу живота и скудных выделений до сбоев менструального цикла и острых воспалительных явлений. Поэтому только всесторонняя диагностика, включающая лабораторные, дифференциальные и инструментальные методы исследования, помогает поставить правильный диагноз. Главным звеном лечения является специфическая этиотропная терапия, вне острой стадии немаловажную роль играет профилактика. Заболевание имеет и другие медицинские обозначения – аднексит, сальпингоофорит (от сочетания терминов «сальпингит» – воспаление фаллопиевых (маточных) труб и «оофорит» – воспаление яичников).
Общие сведения
Воспаление придатков может быть как двусторонним, так и односторонним, локализованным справа или слева. В настоящее время медики отмечают широкую распространенность заболевания. Среди пациенток чаще встречаются молодые женщины и девушки в возрасте до 30 лет, они же составляют и наибольшую группу риска. В первую очередь, это связано с большей половой свободой, значительным количеством половых партнеров, использованием КОК, заменивших барьерные методы контрацепции, существенно снижавшие риск попадания в половые пути возбудителей заболевания.
Коварность проблемы заключается еще и в возможности протекания воспаления придатков в стертой, скрытой форме. Последствия такого явления самые грозные – внематочные беременности, невынашивание, бесплодие. По мнению практикующих гинекологов и научных экспертов, воспаление придатков является одной из актуальных проблем современной гинекологии и требует самого пристального внимания. Во избежание тяжелых, сложно поддающихся лечению осложнений, в настоящем и будущем каждая женщина должна проходить регулярные осмотры у гинеколога и сообщать ему во время визита обо всех факторах, вызывающих тревогу или сомнения.
Воспаление придатков
Причины воспаления придатков
Причинами болезни являются вирусы, бактерии и другие патогенные микроорганизмы, проникающие в верхние отделы женской половой системы (яичники, фаллопиевы трубы и связки) различными путями. Наиболее часто встречается восходящий путь распространения инфекции. В этом случае возбудитель патологии проникает из нижних отделов женской половой системы – шейки матки, влагалища, а также из инфицированных близко расположенных органов – уретры, мочеточников, прямой кишки. Чаще всего в этом случае возбудителями выступают кишечная палочка, гонококки, хламидии, стрепто-, стафилококки, грибки и их ассоциации. Частой причиной восходящей инфекции являются ЗППП (заболевания передающиеся половым путём), несоблюдение гигиенических норм, беспорядочная половая жизнь, нарушающие нормальную флору и местный защитный иммунитет влагалища.
Намного реже встречается нисходящий или вторичный путь попадания инфекции. Это возможно в случае существования острого воспалительного процесса вблизи от органов малого таза, например аппендицита, осложнённого перитонитом. Ещё одним редким способом распространения инфекции считается гематогенный путь (через зараженную кровь). Он сопряжен с начинающимся или развившимся сепсисом. Также причиной гематогенного инфицирования придатков может стать генитальный туберкулез, вызываемый специфическим возбудителем – палочкой Коха.
Процессы, локализованные с одной стороны, чаще всего вызываются такими возбудителями, как кишечная палочка, стрептококки и стафилококки. Палочка Коха и гонококк чаще приводят к воспалению придатков с двух сторон. Инфекционный агент, проникая в слизистую оболочку фаллопиевых (маточных) труб одним из вышеперечисленных путей, внедряется в нее, затем – быстро распространяется на прилегающие серозные и мышечные волокна. Далее процесс захватывает эпителий яичников и брюшину таза. При более широком поражении, включающем яичник и всю маточную трубу, возможно формирование тубоовариального абсцесса. Следствием воспаления придатков служат множественные спайки, ограничивающие подвижность, нормальную активность реснитчатого эпителия и сократительную способность маточных труб.
Основными факторами, провоцирующими манифестацию аднексита, являются переохлаждения, стрессы, иные состояния, негативно влияющие на иммунитет. Тем не менее, они не выступают первопричиной воспаления придатков и при отсутствии инфекции в организме не могут сами по себе спровоцировать возникновение патологии.
Классификация воспаления придатков
Заболевание может иметь как острое, так и хроническое течение (с возможными рецидивами или без них).
Картина острого воспаления придатков характеризуется выраженными симптомами. Это — острая боль, локализованная на стороне поражения органов или разлитая по всей брюшной полости, отдающая в прямую кишку, крестец, спину, значительное повышение температуры (38-40 градусов), выделения, в том числе гнойные. Данные лабораторных анализов показывают патологическое смещение формулы крови влево с резким возрастанием СОЭ и повышением лейкоцитов. Пальпация при осмотре на кресле выявляет «острый живот», механизм мышечной защиты, сильного напряжения. Возможны общие клинические проявления инфекционного поражения – рвота, диарея, слабость, падение АД и пульса, изменения со стороны сердечно-сосудистой системы, появление симптомов почечной недостаточности.
Клинические признаки хронического воспаления придатков – тянущие, временами усиливающиеся, болезненные ощущения в нижних отделах живота, периодический незначительный или умеренный подъём температуры тела (до 38 градусов), выделения различной степени интенсивности и окрашенности. Признаки появляются и исчезают циклически, рецидивы длятся до семи дней. В половине случаев диагностируется нарушение менструального цикла. Возможны меноррагии – менструации со значительной кровопотерей; метроррагии – кровотечения вне цикла, может развиться олигоменорея.
Симптомы воспаления придатков
Воспаление придатков имеет стадийное течение, как при острой, так и при хронической форме заболевания. Симптоматика и лечение на каждой стадии специфичны. Острое течение, как правило, дает четкую картину воспаления, которую можно отследить по патогномоничным симптомам болезни на каждой стадии.
Токсическая стадия характеризуется симптомами интоксикации организма. Характерны умеренно повышенная, высокая, иногда – очень высокая температура тела (до 40-41 градуса). Наблюдается озноб, вздутие и болезненность живота, дизурические расстройства (нарушенное мочеиспускание), диспепсические явления (понос, рвота). Со стороны половой системы отмечаются обильные выделения, сильные, локализованные или разлитые боли, возможны кровотечения. Симптоматика сохраняется в течение 1-1,5 недель, затем возможен переход заболевания во вторую (септическую стадию), полное выздоровление (при адекватной терапии воспаления придатков) или хронизация патологии (при частичном срабатывании механизмов внутренней иммунной защиты).
Септическая стадия характеризуется усугублением симптомов, слабостью, головокружениями, присоединением анаэробов с формированием гнойного тубоовариального образования с угрозой перфорации. Возможно дальнейшее распространение воспалительного процесса на органы малого таза и брюшины с возникновением пельвиоперитонита, угрожающего жизни пациентки.
Симптомы воспаления придатков в фазе хронизации в ряде случаев имеют невыраженный характер. Тупые, усиливающиеся боли возникают периодически, совпадают с той или иной фазой цикла. Наблюдаются незначительное повышение температуры, расстройства менструальной функции, проблемы в половой сфере (болезненный половой акт, снижение либидо и т. д.), ухудшение общего самочувствия и снижение трудоспособности. При длительно протекающем хроническом воспалении придатков без лечения могут возникать заболевания ЖКТ (колиты и пр.) и выделительной системы (пиелонефриты, рецидивирующие циститы и т. д.).
Осложнения воспаления придатков
Грозным осложнением острого воспаления придатков при несвоевременно начатой терапии может стать перитонит. Хроническое воспаление придатков часто осложняется бесплодием. Бесплодие смешанного генеза, причиной которого также является воспаление придатков, весьма сложно поддается излечению. Это обусловлено тем, что к снижению физиологической функции фаллопиевых труб (сократительной способности, нарушению деятельности реснитчатого слоя) или их полной непроходимости присоединяется гормональная дисфункция вследствие поражения яичников. Сбои в менструальном цикле, отсутствие овуляции приводят к серьезным функциональным и анатомическим изменениям в женской половой системе.
Формирование инфильтратов – частое последствие хронического воспаления придатков может осложниться развитием процессов склерозирования в маточных трубах. Это основная причина эктопической (внематочной) беременности, формирования болезненных спаек. Распространение патологии на соседние органы часто вызывает развитие холецистита (острого и хронического), колита, пиелонефрита.
Диагностика воспаления придатков
Первичная консультация гинеколога направлена на оценку общей картины, присущей воспалению придатков, на основании анамнестических данных пациентки. При этом учитывается наличие абортов, ВМС (внутриматочной спирали), осложнений в родах, неблагополучно завершившихся беременностей, количество половых партнеров, общие сведений о состоянии здоровья, предъявляемые жалобы. Гинекологический осмотр на кресле (двуручное внутреннее исследование) выявляет характерные для воспаления придатков признаки. Они проявляются как одностороннее или 2-стороннее болезненное увеличение придатков матки.
Бактериологический посев на флору с антибиотикограммой и микроскопическое исследование мазка влагалища, цервикального канала и уретры позволяют идентифицировать возбудителей болезни, а также определить их титр (концентрацию). По этим данным можно оценить степень процесса воспаления в малом тазу. Ультразвук (УЗИ органов малого таза) обнаруживает наличие воспалительных образований придатков, их локализацию (гидросальпинкс, пиосальпинкс).
Могут быть применены инструментальные методы диагностики воспаления придатков: диагностическая лапароскопия помогает выявить гнойные образования в фаллопиевых трубах, исключить или подтвердить наличие спаечного процесса. Процедура позволяет объединить диагностическое исследование с проведением лечебных манипуляций. С помощью рентгенографического исследования матки с применением контраста – гистеросальпингографии определяется наличие патологических изменений труб и оценивается их проходимость.
Лечение воспаления придатков
Воспаление придатков в острой фазе лечится в стационарных условиях с соблюдением пациенткой постельного режима, физического и психического покоя, диеты на основе легкоусвояемой пищи, адекватного питьевого режима с оценкой выделительной функции. Основное лечение аднексита – антибактериальная этиотропная терапия в зависимости от диагностированного возбудителя заболевания: пенициллины, тетрациклины, макролиды, аминогликозиды, фторхинолоны. При имеющемся риске присоединения анаэробной инфекции назначается сочетание различных групп антибиотиков, например, к вышеперечисленным препаратам добавляется метронидазол (внутривенно, перорально).
Консервативная терапия также включает обезболивающие препараты, средства, снимающие явления и последствия интоксикации (инфузионная терапия). При гнойном осложнении воспаления придатков применяется оперативное лечение. В первую очередь, предпочтение отдается малотравматичной гинекологической хирургии – лапароскопическим манипуляциям, эвакуации гнойного содержимого мешотчатого образования посредством пункции заднего свода влагалища с возможным последующим введением лекарственных препаратов. При далеко зашедшем воспалении, когда имеется риск гнойного расплавления, показано хирургическое удаление придатков.
После нивелирования острых признаков воспаления придатков назначается курс физиотерапевтических процедур: ультразвук, элекрофорез с применением препаратов Mg, K, Zn, вибромассаж. Эти же методы, наряду с этиотропной антибактериальной терапией, показаны при лечении воспаления придатков в хронической форме. Назначается санаторное реабилитационное лечение, способствующее рассасыванию спаечного процесса и препятствующее образованию спаек. Предпочтительны курорты, на которых в качестве лечебных процедур используется грязетерапия, парафинолечение, лечебные ванны и орошения сульфидными и хлоридно-натриевыми минеральными водами.
Прогноз и профилактика воспаления придатков
При своевременном первичном обращении с симптоматикой острого воспаления придатков и адекватной терапии полное клиническое выздоровление наступает примерно за 10 дней. Аднексит в стадии хронизации требует регулярных осмотров и поддерживающей терапии, санаторных и реабилитационных мероприятий, систематического контроля состояния пациентки.
В целях профилактики возникновения рецидивов воспаления придатков, особенно пациенткам из группы риска (пользующимся ВМС, имеющим неудачные беременности и аборты в анамнезе) необходимо исключать провоцирующие заболевание факторы – переохлаждения, стрессы, инфекции, передающиеся половым путём. Рекомендуется использовать рациональные методы контрацепции, своевременно проводить комплексную адекватную терапию болезней органов малого таза, учитывая возбудителей патологии. Посещение женской консультации минимум один раз в год для профилактического осмотра гинеколога должно стать нормой для каждой женщины, заботящейся о своем здоровье.
Источник

