Как узнать воспаление седалищного нерва
Тонкая сеточка нервных магистралей, насквозь пронизывающая тело человека, определяет работу всего сложного по своему строению организма. Несмотря на важность своей роли, нервная система представляет собой хрупкую структуру, и может в самый неподходящий момент дать сбой. Эти перебои в работе приводят к развитию патологий. Воспалительные явления седалищного нерва — одно из этих заболеваний, которое может спровоцировать серьезные проблемы со здоровьем.
Источник проблемы: суть и причина
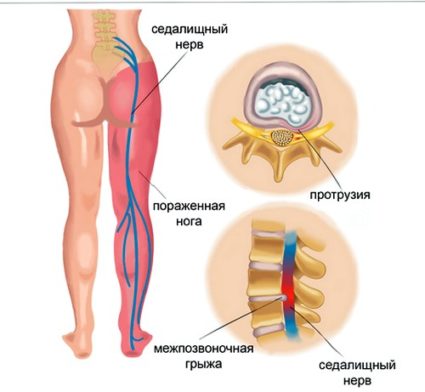
Седалищный нерв является самым длинным: начинается в области пояснично-крестцового отдела позвоночника, далее проходит через копчик, а затем ответвляется в бедра, колени, голень, стопы и фаланги пальцев. Можно сказать, что нерв распространяется на все участки в нижних конечностях, тем самым отвечая за их подвижность и чувствительность. Кроме того, седалищный нерв в пояснично-крестцовом отделе обеспечивает правильное функционирование всех органов малого таза.
Что же собой представляет такая патология, как ишиас (воспаление) самого длинного нерва в организме?
Ишиас — это болезнь, вызванная ущемлением нервного ствола пояснично-крестцового отдела поясницы.
Причины воспаления седалищного нерва обозначают следующим образом:
- Смещение межпозвоночного диска, которое провоцирует защемление нервных окончаний, сужение позвоночного канала.
- Инфекции позвоночного столба.
- Травмы, вызвавшие повреждения мышечного аппарата, органов малого таза.
- Заболевания позвоночника (остеохондроз, межпозвоночная грыжа).
- Различные опухолевые образования.
Возникновение недуга могут провоцировать различные факторы, поэтому симптомы также бывают разными.
Характерные проявления болезни
Симптомы болезни могут выражаться у каждого по-разному. У одних заболевание развивается медленно, у других — поражение происходит стремительно.
Симптомы недуга в основном выражены болью, возникающей на одной стороне ноги. Но в этот момент на противоположной стороне тела больной может испытывать онемение, сменяющееся покалыванием в месте поражения. Иногда в процесс вовлечены сразу обе ноги, и боль тогда различается по интенсивности.
При первых проявлениях патологии болевой синдром слабый, и возникает на фоне сильных физических нагрузок. Боль не следует терпеть, ее необходимо снять. Иначе, в запущенном состоянии, последствия могут быть критическими. При обострении недуга симптомы становятся изнурительными, лишая человека подвижности.
В редких случаях боль появляется в поясничном отделе, затем распространяется по всей длине нерва. Но иногда болевой синдром начинается в области голени, ступни. Также боль может проявляться исключительно на пальцах нижних конечностей.
По мере того как защемление седалищного нерва усиливается, боль нарастает. Интенсивность болезненного синдрома меняется, прогрессируя ночью. При тяжелом течении можно наблюдать ограничение способности двигаться из-за ощущения боли.
Еще одна специфическая особенность заболевания заключается в том, что болевой синдром выражается приступообразно: наступление боли чередуется с затишьем.
Болезнь и ее симптомы проявляются медленно, если причиной ее возникновения стали хронические инфекции, травмы. В таком случае боль усиливается под воздействием побочных факторов, например, переохлаждения.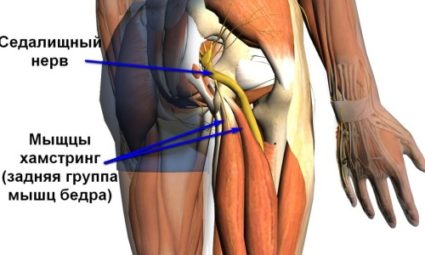
Благодаря седалищному нерву обеспечивается иннервация различных мышечных групп, поэтому его защемление и воспаление приводят к атрофии определенных мышц. Например, больной может почувствовать дискомфорт, сгибая колено. При развитии недуга могут появиться проблемы с функционированием внутренних органов.
Женские особенности заболевания
Защемление седалищного нерва очень часто возникает у женщин во время беременности. Такие явления вызваны увеличением размеров матки, которая давит на нерв. Но такая патология также может проявиться у женщин из-за сопутствующих заболеваний позвоночника, например, грыжи, остеохондроза.
Прием медикаментов при беременности ограничен, а болевой порок у женщин в этот период увеличивается, поэтому недуг переносится тяжело.
В основном у женщин в положении заболевание стараются лечить средствами местного воздействия: мазями, массажем. Применение таблеток может вызвать негативные последствия для здоровья малыша.
Начинаем бороться с болезнью
Если пациент самостоятельно диагностирует симптомы заболевания в области поясницы, следует обратиться к врачу. Очень важно знать к какому специалисту прийти со своей проблемой. В этом случае на помощь придет невропатолог.
Доктор проведет общий осмотр, назначит необходимые обследования. Кроме того, врачу важно определить не только невралгию пораженного нерва, но и определить причину ее появления. Лечение воспаления седалищного нерва будет эффективным только при выявлении его этиологии.
Не стоит затягивать с посещением врача, если у больного появляются такие симптомы:
- отечность;
- повышение температуры до тридцати восьми градусов;
- боль поражает новые участки тела;
- появилось ощущение онемения в области таза, бедер и ногах;
- мочеиспускание сопровождается чувством жжения.
Исцеление недуга с помощью лекарств
Защемление седалищного нерва следует лечить комплексно. На первом этапе врачу необходимо помочь больному снять острую боль и уменьшить степень воспалительного процесса.
Патология сопровождается сильными болевыми ощущениями, поэтому сразу проводят обезболивание. Кроме того, невропатолог может назначить противосудорожные препараты и трициклические антидепрессанты. Такие лекарственные средства отвечают за блокирование болевого сигнала, идущего от очага воспаления к головному мозгу, и способствуют синтезу эндорфинов, которые снижают болевые ощущения. В острых случаях для блокады боли врачи применяют препараты-анестетики.
Выраженное обезболивающее действие оказывают противовоспалительные препараты. Они позволяют снять боль и способствовать расслаблению защемления нерва. Эти препараты эффективны, но после их длительного применения могут возникнуть негативные последствия, особенно в работе почек.
При появлении неприятных ощущений после приема кортикостероидных средств, следует обратиться к врачу, который назначит более щадящие препараты.
Для недопущения подобного осложнения врачи могут рекомендовать применять средства местного воздействия. В основном это мази, обладающие раздражительным воздействием, снимающие спазмы в мышцах, и улучшающие кровообращение в зоне поражения.
Также лечение медикаментами предполагает комбинированное применение лекарственных средств. Так, к противовоспалительной терапии следует подключить витаминные препараты. Снимать напряжение в области поражения помогают препараты, действие которых способно расслабить мышцы и ускорить обменные процессы.
При тяжелом течении заболевания пероральное применение лекарств может не оказать необходимого эффекта. Уменьшить воспаление можно с помощью укола гормонального средства. Инъекции следует делать как можно ближе к нерву, иначе воздействие от укола не достигнет своей цели. Лечить стероидами следует непродолжительный период, поскольку эти препараты вызывают побочные последствия.
Другие методы воздействия на болезнь
Лечение воспаления седалищного нерва можно проводить с помощью физиотерапевтических процедур. Эти меры следует делать дополнительно, как вспомогательное средство на фоне общей терапии. К сожалению, физиотерапевтическое воздействие может только снизить болевые ощущения, но не ликвидировать причину, которая вызвала защемление и воспаление нерва.
Врачи назначают процедуры различного воздействия: электрофорез с использованием спазмолитических препаратов, магнитолазерную терапию, парафиновые аппликации.
После снятия воспалительного процесса можно делать массаж. Врачи рекомендуют такое средство лечения, поскольку массаж способен снизить болевой синдром, нормализовать кровообращение. После снятия обострения можно применять баночный, общий массаж. Наибольшей эффективностью для устранения воспаления седалищного нерва имеет точечный массаж. Благодаря такому лечению происходит механическое воздействие на очаг защемления. Этот массаж заменяет иглоукалывание. Важно помнить, что лечить симптомы заболевания следует длительным курсом массажа.
Известны многие техники, которыми точечный массаж влияет на зону поражения. Это может быть воздействие преимущественно пальцами рук или же локтей и ладоней специалиста.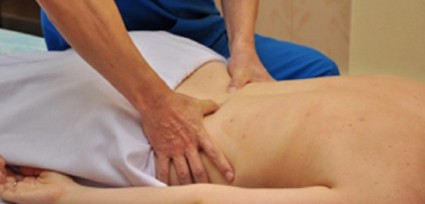
Точечный массаж прицельно стимулирует очаг поражения. При его применении улучшается кровообращение в месте поражения нерва. Массаж оказывает равнонаправленное действие на все группы мышц, что позволяет в целом улучшить состояние пациента. Кроме того, массаж избавляет от негативного последствия заболевания, такого как потеря способности двигаться.
После снятия воспалительных проявлений можно делать лечебную гимнастику. Если лечить заболевание таким способом, то процесс выздоровления ускорится. Даже простые упражнения могут улучшить поступление крови в пораженную область и устранить болевые ощущения. Гимнастические движения следует делать плавно, избегая сильных нагрузок, чтобы не вызвать осложнения.
После наступления ремиссии врачи рекомендуют провести лечение в санаторных условиях. Воспалительные процессы седалищного нерва можно лечить с помощью целебных грязей, курсов вытяжки под водой.
Если не начать своевременное лечение, последствия могут быть тяжелыми. Заболевание в его запущенной форме окажет свое пагубное воздействие на внутренние органы. Продолжительность лечения зависит от того, насколько устранены причины и симптомы патологии. Лечить воспаления седалищного нерва следует комплексно, и тогда болезнь отступит.
Источник
Помочь может простейшая растяжка.
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
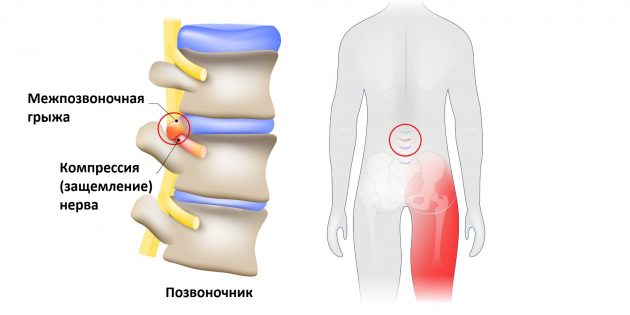 Фото: Designua / Shutterstock
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.
- Делать холодные компрессы. Их можно использовать в первые день‑два после того, как случилось защемление седалищного нерва. Прикладывайте грелку с холодной водой или завёрнутый в тонкую ткань пакет со льдом (замороженными овощами) к болезненной области на 20 минут несколько раз в день.
- Делать тёплые компрессы. Их разрешено применять через 2–3 дня после первого приступа. Приложите к пострадавшему месту грелку с горячей (но не обжигающей) водой на 10–15 минут. Повторяйте несколько раз в течение дня по мере необходимости. Чтобы снизить боль, можно попробовать чередовать холодные и тёплые компрессы.
- Принять безрецептурное обезболивающее. Например, на основе ибупрофена.
- Больше двигаться. Первое желание, которое возникает при ишиасе, — присесть или полежать, но это плохой вариант. Неподвижность усиливает раздражение нерва. А вот движение, напротив, помогает избавиться от защемления.
- Регулярно делать упражнения на растяжку нижней части спины и бёдер. Это самый простой способ. Упражнений существуют десятки, выберите те, от которых становится легче именно вам.
- Попробуйте прогибаться в пояснице, выдвигая грудную клетку вперёд, а плечи отводя назад.
- Делайте растяжку «бабочка»: сядьте на пол, согнув колени так, чтобы ступни плотно прижимались друг к другу; максимально прижмите бёдра к полу и медленно наклоняйтесь вперёд, стараясь лечь на ноги грудью.
- Выполняйте скручивания позвоночника: ноги на ширине плеч, таз неподвижен, корпус разворачивается влево и вправо так далеко, как возможно. Вы должны ощутить, как тянется спина в районе поясницы — именно такие движения помогут облегчить боль.
- Повисите на турнике при максимально расслабленных мышцах ног и туловища.
Источник
Общие сведения
Поражение седалищного нерва (n. Ischiadicus) воспалительного генеза — достаточно часто встречаемая мононевропатия нижних конечностей, особенно среди лиц старшей возрастной группы (50-70 лет). Показатели заболеваемости варьируют на уровне (20-25 случаев/100 тыс. населения), чаще встречается у лиц мужского пола, особенно в группах, чья работа связана со значительными физическими нагрузками. Как правило, невропатия седалищного нерва является односторонней. Зачастую это заболевание обозначают термином ишиалгия, невралгия или нейропатия седалищного нерва, ишиас.
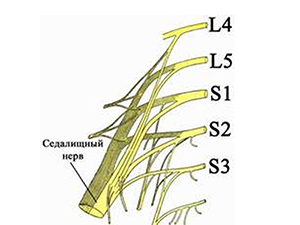
Дадим определение «что такое ишиалгия». Это специфический симптомокомплекс, характеризующийся выраженным стойким болевым синдромом в пояснице на уровне начала седалищного нерва (образован 5 спинномозговыми нервами L4-L5/S1-S3 пояснично-крестцового сплетения — рис. ниже) и по ходу его иннервации (в ягодице, в задне-наружной поверхности бедра) и продолжению — в зоне иннервации большеберцового и малоберцового нервов (голени и стопе), сопровождающийся резким ограничением подвижности. На рисунке ниже.

Чаще всего ишиалгия имеет дискогенное происхождение (вертеброгенная ишиалгия), т.е. образуется в ответ на дистрофически-дегенеративные изменения в пояснично-крестцовом отделе позвоночника, а именно, сдавливание выпячивающимся межпозвонковым диском волокон нерва при выходе их из позвоночного столба в составе спинномозговых корешков (поясничный остеохондроз, спондилез пояснично-крестцового отдела, опухоли и травмы позвоночника). При этом, компрессии может подвергнуться любой из 5 нервных корешков или сдавливаться одномоментно несколько спинномозговых корешков. Однако компрессия и последующее воспаление седалищного нерва могут быть обусловлены и экстравертебральными факторами. По мкб-10 ишиас классифицируется кодом M-54.3.
В целом, воспаление седалищного нерва имеет доброкачественное течение и поддается лечению, однако, у почти 28% пациентов на протяжении двух последующих лет возникает рецидив. В ряде случаев седалищная невропатия может надолго снижать трудоспособность пациента и даже быть причиной его инвалидизации.
Патогенез
Первично боль возникает из-за компрессии нервных волокон при выходе их из позвоночного столба в составе спинномозговых корешков. Компрессия седалищного нерва может происходить и на более низком уровне — между спазмированной грушевидной мышцей и крестцово-остистой связкой. В ответ на боль и раздражение спинномозговых корешков/оболочек седалищного нерва, возникает асептическое воспаление в мягких тканях и защитный мышечный спазм, что и усиливает болевой синдром при ишиалгии.
Классификация
В основу классификации ишиаса положен этиологический фактор, в соответствии с которым выделяют:
- Первичный (симптоматический) ишиас — первично поражается непосредственно седалищный нерв/его производные.
- Вторичный ишиас — первично возникают заболевания/механическое раздражение тканей, прилегающих к нерву с последующим переходом патологического процесса с них непосредственно на седалищный нерв.
По топической классификации выделяют верхний, средний и нижний ишиас.
Причины
Причины воспаления седалищного нерва можно разделить на две группы:
- Вертеброгенная патология (остеохондроз, травмы/опухоли, деформация/дегенерация межпозвоночных дисков, спондилез, искривления позвоночника и возрастные изменения в нем, межпозвоночные грыжи и стеноз пояснично-крестцового отдела позвоночника).
- Вневертебральные факторы (синдром грушевидной мышцы, переохлаждения организма, инфекционно-воспалительные заболевания урогенитальной зоны, статическая/динамическая перегрузка мышц поясницы и таза, избыточная масса тела, беременность, сидячий образ жизни). Воспаление n. ischiadicus может также развиваться на фоне различных инфекционных заболеваниях (ВИЧ-инфекции, туберкулезе, герпетической инфекции, кори, скарлатине). Возможно токсическое поражение нерва как при экзогенных интоксикациях (наркомании, отравлении мышьяком, хроническом алкоголизме) и при нарушении метаболических процессов в организме (при подагре, сахарном диабете, диспротеинемии и др.).
Симптомы воспаления седалищного нерва
Наиболее патогномоничным симптомом неврита седалищного нерва является боль в области поясницы/крестца и ниже по ходу пораженного нервного ствола. Чаще локализуется в области ягодицы, распространяясь по задней поверхности бедра сверху вниз с выраженной иррадиацией по наружно-задней поверхности голени и стопы (до кончиков пальцев). Как правило, пациенты характеризуют ишиалгию как чрезвычайно интенсивный простреливающий/пронизывающий болевой синдром, в ряде случаев не дающий возможности самостоятельно передвигаться. Также, пациенты жалуются на парестезии/онемение на заднелатеральной поверхности голени и участках стопы.
Объективно симптомы ишиалгии дополняются снижение мышечной силы (парез) двуглавой, полусухожильной/полуперепончатой мышцы, что затрудняет сгибание ноги в коленном суставе. При этом характерным является преобладание тонуса мышцы-антагониста (четырехглавой мышцы бедра), что приводит к положению нижней конечности в состояние разогнутого коленного сустава. Поэтому, для таких больных является типичной ходьба в положении с выпрямленной ногой, то есть, нога для следующего шага при ее переносе вперед не сгибается в колене. Характерен также парез стопы и пальцев ног, отсутствие/снижение ахиллова и подошвенного сухожильных рефлексов. При длительном течении заболевания симптомы ишиаса дополняются атрофией паретичных мышц.
Признаки невралгии седалищного нерва часто дополняются расстройствами болевой чувствительности, особенно в области заднелатеральной поверхность голени и стопы. Характерно ослабление мышечно-суставного чувства в суставах голеностопа и межфаланговых суставах. Типичной является боль при надавливании на точку места выхода n. ischiadicus на бедро (крестцово-ягодичную точку) и триггерные точки Гара и Валле. К характерным симптомам седалищной невропатии относятся положительные симптомы натяжения:
- Лассега (выраженная боль из положения лежа на спине при поднятии прямой ноги).
- Бонне (сильная простреливающая боль у лежащего на спине больного при пассивном отведении согнутой в тазобедренном и колене суставе ноги).
Реже невропатия n. ischiadicus сопровождается вазомоторными и трофическими изменениями (гиперкератоз, гипотрихоз, ангидроз, гипергидроз) на латеральной поверхности стопы, пятке и тыльной стороне пальцев, изменение роста ногтей. Вазомоторные нарушения проявляются цианозом и похолоданием стопы. Такие характерные симптомы позволяют определить и провести дифференциальную диагностику седалищной мононевропатии с пояснично-крестцовой радикулопатией уровня L5-S2 и плексопатией.
Анализы и диагностика
Диагноз устанавливается на основании характерной клинической картины и данных инструментального обследования (рентгенография, магнитно-резонансная и компьютерная томография позвоночника; электронейромиография).
Лечение воспаления седалищного нерва
Как лечить воспаление седалищного нерва и можно ли проводить лечение ишиалгии седалищного нерва дома? Прежде всего, ишиалгия, сопровождающаяся болью требует:
- полного покоя на протяжении нескольких дней при интенсивной боли;
- частичного ограничения двигательной активности при умеренно выраженной боли.
Медикаментозное лечение ишиаса седалищного нерва
 Принципами медикаментозной терапии являются купирование болевого синдрома, восстановление нормальной биомеханики движений. Основой патогенетического лечения ишиаса бедра является применение анальгетиков и НПВП, эффективно блокирующих механизмы продуцирования медиаторов воспаления (простагландинов) путем ингибирования фермента циклооксигеназы. С этой целью при невыраженном болевом синдроме могут назначаться анальгезирующие препараты — ненаркотические анальгетики (Седальгин, Парацетамол, Феназон, Метамизол). В случаях болей умеренной/выраженной интенсивности назначаются НПВС. К ним относят: Ибупрофен, Диклофенак, Кетопрофен, Мелоксикам, Нимесулид, Индометацин, Пироксикам и др.
Принципами медикаментозной терапии являются купирование болевого синдрома, восстановление нормальной биомеханики движений. Основой патогенетического лечения ишиаса бедра является применение анальгетиков и НПВП, эффективно блокирующих механизмы продуцирования медиаторов воспаления (простагландинов) путем ингибирования фермента циклооксигеназы. С этой целью при невыраженном болевом синдроме могут назначаться анальгезирующие препараты — ненаркотические анальгетики (Седальгин, Парацетамол, Феназон, Метамизол). В случаях болей умеренной/выраженной интенсивности назначаются НПВС. К ним относят: Ибупрофен, Диклофенак, Кетопрофен, Мелоксикам, Нимесулид, Индометацин, Пироксикам и др.
При недостаточной эффективности препаратов этой группы и сильных болях может возникать необходимость в 1-2 разовом назначении наркотических анальгетиков (Трамал, Трамадол). Если невралгия седалищного нерва сопровождается стойким напряжением мышц и наличием миофасциальных болей облигатным компонентом терапии должен быть 2 недельный курс миорелаксантов (Баклофен, Толперизон, Тизанидин) или их назначение в комбинации с анальгетиками.
Предпочтительным является их парентеральное введение (уколы), однако, в качестве вспомогательного средства могут использоваться и мази/гели, содержащие противовоспалительный компонент — кетопрофен/диклофенак (мазь Индометацин, Кетопрофен гель, Фастум гель, Диклоран гель, Диклак гель, Кетопром гель, Вольтарен, крем Ибупрофен и др.). Необходимо понимать, что купировать боль за 2 дня, как многие желают, нереально. Длительность лечения составляет не менее 10 дней.
При проявившихся острых корешковых болей показана блокада триггерных точек для чего в паравертебральные точки на уровне пораженного ПДС вводится раствор лидокаина/новокаина с возможным добавлением раствора гидрокортизона и витамина В12 (цианокобаламина). В тяжелых случаях растворы вводятся в эпидуральное пространство.
Как лечить ишиас седалищного нерва при отсутствии/слабой эффективности НПВС? При недостаточной эффективности препаратов для купирования болевого синдрома могут назначаться коротким курсом (3-5 дней) кортикостероиды в инъекциях (Преднизолон, Дексаметазон, Депос). Повышения эффективности консервативного лечения можно добиться путем назначения терапевтически высоких доз витаминов группы В (Мильгамма, витамин В1, В6 и В12, Нейробион) и ускорять процессы регенерации нервных волокон.
Лечение неврита седалищного нерва при необходимости может включать назначение антигистаминных и десенсибилизирующих средств.
Какие уколы назначают для снижения сроков лечения? Медикаментозное лечение может быть расширено за счет назначения антиоксидантов (Альфа-липоевая кислота), репарантов, улучшающих трофику (Актовегин, Солкосерил), ингибиторов холинестеразы (Ипидакрин, Прозерин) и группы вазоактивных препаратов (Пентоксифиллин).
Как правило, длительный сильный болевой синдром является стрессором и способствует развитию невротических реакций, а иногда приводит и к депрессивным состояниям. Поэтому в комплексное лечение рекомендуется включать седативные препараты или транквилизаторы (Диазепам, Алпразолам), а в тяжелых случаях — антидепрессанты (Имипрамин, Амитриптилин, Мапротилин, Доксепин, Тразодон, Пароксетин и др.).
Немедикаментозное лечение
В период ремиссии для восстановления физиологически нормальной биомеханики движений используются классический, сегментарный и соединительнотканный миофасциальной массаж и специальные упражнения на растяжение/расслабление и укрепление мышц поясницы, таза, бедра и нижних конечностей. Показана гимнастика по Уильямсу, видео упражнений которой можно найти в интернете. Хорошие отзывы и высокую эффективность восстановления биомеханики движений обеспечивают йоговские упражнения, лечебное плавание, плавание брассом, тренинг на специальных тренажерах.
Лечение воспаление седалищного нерва в домашних условиях
Лечение ишиаса в домашних условиях проводить безусловно можно согласно назначенному лечению врачом. Что касается лечения воспаление седалищного нерва народными средствами, то необходимо отметить, что народные средства (компрессы из натертого корня хрена, черной редьки, конского каштана, фитотерапевтические средства на основе скипидара, камфоры, горького перца и др.) не обладают необходимым уровнем эффективности и могут использоваться лишь в качестве вспомогательных методов.
Поэтому самостоятельное лечение ишиаса народными средствами в домашних условиях использовать в качестве основной терапии не рекомендуется, поскольку это может способствовать хронизации патологического процесса и стойкому нарушению двигательной активности.
Доктора
Лекарства
- Местные анастетики (Прокаин, Новокаин, Лидокаин).
- Ненаркотические анальгетики (Парацетамол, Седалгин, Феназон, Метамизол, Анальгин, Дексалгин).
- НПВС (Ибупрофен, Нимесулид, Диклофенак, Кетопрофен, Мелоксикам, Индометацин, Пироксикам, Диклоберл, Фламакс).
- Миорелаксанты (Баклофен, Баклосан, Мидокалм, Толперизон).
- Селективные ингибиторы ЦОГ (Целебрекс, Кеторол, Целекоксиб).
- Витамины (Нейробион, Мильгамма, В1, В6, В12).
- Ингибиторы холинестеразы (Ипидакрин, Прозерин).
- Кортикостероидные препараты (Гидрокортизон, Депо-Медрол, Дексаметазон, Депос).
- Вазоактивные препараты (Пентоксифиллин).
- Препараты, улучшающие трофику (Актовегин, Нейробион, Солкосерил).
- Транквилизаторы (Диазепам, Алпразолам).
- Антидепрессанты (Имипрамин, Амитриптилин, Мапротилин, Доксепин, Тразодон, Пароксетин).
Процедуры и операции
В остром периоде/обострении назначается магнитотерапия, электрофорез, диадинамические токи, фонорез, поля СВЧ, иглорефлексотерапия, УФ-облучение. Во время ремиссии — иглорефлексотерапия, тепловые процедуры (грязи/озокерит), массаж, лазеромагнитотерпия, кинезотерапия, подводный массаж, светолечение, электрофорез АТФ, ЛФК.
Диета
Специальной диеты при неврите седалищного нерва нет.
Профилактика
Профилактика сводится к минимизации риска развития неврита седалищного нерва и включает:
- Избегание резких мышечных перегрузок.
- Своевременное и адекватное лечение остеохондроза позвоночника, травматических повреждений мышц крестцово-поясничной области/таза и других вертеброгенных заболеваний.
- Нормализацию избыточной массы тела.
- Избегание частых/сильных переохлаждений организма.
- Укрепление иммунитета с целью избегания инфекционных и простудных заболеваний.
- Регулярные занятия гимнастикой, прохождение курсов массажа.
Последствия и осложнения
При хронизации заболевания — частые рецидивы с умеренным болевым синдромом, который может провоцировать эмоциональную лабильность, депрессию, нарушение сна, повышенную утомляемость, ограничение трудоспособности, а в случаях развития атрофических изменений в мышцах ног и формировании стойкого пареза — ограничение трудоспособности вплоть до инвалидизации пациента.
Прогноз
В большинстве случаев благоприятный с полным восстановлением биомеханики движений и трудоспособности.
Список источников
- Путилина М.В. Невропатия седалищного нерва. Синдром грушевидной мышцы // Лечащий врач. 2006. № 2. с.58-67.
- Яхно Н.Н., Баринов А.Н., Подчуфарова Е.В. Невропатическая и скелетно-мышечная боль. Современные подходы к диагностике и лечению // Клиническая медицина. — 2008. — Т. 86, № 11. — С. 9-15.
- Карлов В.А. Неврология. Руководство для врачей. М.: МИА, 1999; 620.
- Белова А. Н., Шепетова О. Н. Руководство по реабилитации больных с двигательными нарушениями. М., 1998. С. 221.
- Болевые синдромы в неврологической практике / Под ред. проф. В.Л. Голубева. – 3-е изд., перераб. и доп.– М.: МЕДпресс-информ, 2010. 336 с.
