Как снят воспаление почек при гломерулонефрите
Что делать при болях в почках, пиелонефрите, гломерулонефрите и нефроптозе
Пациенты часто жалуются на боли в почках, обращаясь к нам в клинику. При этом они показывают на место на спине, где почек нет, – как правило, это поясница или чуть выше нее, сбоку от позвоночника, на несколько пальцев ниже ребер. И болит в основном не там – болят мышцы вдоль позвоночника, как правило длинные мышцы спины, особенно если они хорошо развиты (например, у спортсменов). У таких людей, как правило, истерты межпозвонковые диски, зажаты корешки. При раздражении корешков происходит защитная реакция: отключаются межпозвонковые мышцы, которые как бы растягивают позвонки, и благодаря этому к дискам поступает лимфа, а вышележащие мышцы включаются на всю глубину и стягивают весь корсет, окружающий позвоночник. При этом сдавливаются сосуды, несущие кровь к корешкам, спинному мозгу и позвонкам. Начинает страдать питание и спинного мозга, и ганглиев, и межпозвонковых корешков. Этот длительный спазм мышц приводит к сдавливанию капилляров. В них перестает поступать свежая кровь, а следовательно, кислород. Получается так, что в мышцу попадает только лимфа (она превращается в рубцовую ткань, так как лимфатические сосуды прорастают очень активно и быстро), и только она питает эти ткани. Это, конечно, защитная, спасительная реакция. Если бы ее не было, произошел бы некроз – гибель этой мышцы. Но в лимфе мало кислорода, питание мышцы обедненное, в результате возникают микроспайки, а затем рубцовая ткань. Таким образом, вдоль спинного мозга образуются плотные фиброзно-спаечные конгломераты, которые вызывают болевые корешковые ощущения – корешковые синдромы. Они могут быть локальными или распространяться по всему позвоночнику. Боли в этом случае могут начинаться со среднегрудного отдела позвоночника (видимо, потому что мышечный корсет там больше всего развит) и доходить до копчика. Эти сильнейшие боли стягивают позвоночник, корешки, скручивают человека. На основе этих изменений в последствии развивается торсионный синдром – в результате раздражения корешков и нарушений проводников спинного мозга по ходу всего позвоночника тело начинает скручивать все мышцы, и человек даже не может ходить.
Раз мы говорим о простудных заболеваниях, я должен отметить, что все, о чем я рассказал выше, часто вызвано инфекционным поражением межпозвонковых корешков. Когда вокруг них образуется фиброзно-спаечный процесс (сначала ми-кроспаечный, потом макроспаечный), фибрознорубцовые изменения, то возникает такая клиника: локальные боли в области почек и ниже них. Чем раньше мы уберем болевой синдром, тем меньше будет осложнений, в том числе тяжелых вторичных, когда начинают страдать почки, потому что в результате сдавливания корешков нарушаются их иннервация и питание. А так как рефлекторно поражаются сосуды, из которых состоит почечный клубочек, то поражается и он тоже. Возникает гломерулонефрит, который сегодня считается одним из самых тяжелых и опасных заболеваний почек.
Гломерулонефрит – это воспаление почек при преимущественном поражении сосудов клубочков. Он протекает в виде острого или хронического процесса с повторными обострениями и ремиссиями. Острый гломерулонефрит может развиться в любом возрасте, однако большинство больных составляют лица до 40 лет. Возникает заболевание чаще всего на фоне острых простудных заболеваний – после ангин, тонзиллитов, инфекций верхних дыхательных путей, скарлатины. Важную роль в возникновении гломерулонефрита играет стрептококк. Заболевание может также развиваться после пневмоний (в том числе стафилококковых), дифтерии, сыпного и брюшного тифа, бруцеллеза, малярии и некоторых других инфекций. Возможно возникновение гломеруло-нефрита под влиянием вирусной инфекции, после введения вакцин и сывороток (сывороточный, вакцинный нефрит). Гломерулонефрит может возникнуть при охлаждении организма во влажной среде (окопный нефрит), но все это возможно при наличии компрессионного, корешкового синдрома.
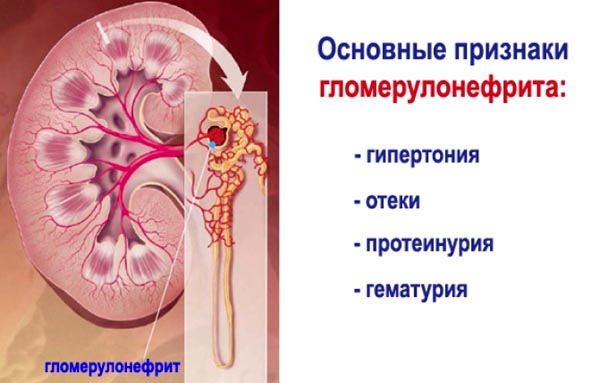
Острый гломерулонефрит характеризуется тремя основными симптомами – это отеки, повышение артериального давления и изменения в моче. В моче находят главным образом белок и эритроциты. Один из первых симптомов острого нефрита – уменьшение количества мочи до 400–700 мл в сутки. В некоторых случаях в течение нескольких дней наблюдается отсутствие мочи. Большое значение в клинической картине острого гломерулонефрита имеют отеки, которые служат ранним признаком заболевания у 80–90 % больных. Располагаются они преимущественно на лице и вместе с бледностью кожи создают характерное «лицо нефритика». Часто жидкость накапливается в полостях (плевральной, брюшной, полости перикарда).
В трети случаев острый гломерулонефрит переходит в хронический, а вернее, его переводят из острого в хронический в поликлинике. Хронический гломерулонефрит – длительно (не менее года) протекающее двустороннее заболевание почек, которое заканчивается (иногда спустя многие годы) сморщиванием почек и смертью больных от хронической почечной недостаточности. Хронический гломерулонефрит может развиваться после острого гломерулонефрита. Все формы хронического гломерулонефрита могут периодически обостряться. Особенно часто обострения наблюдаются осенью и весной. При любом течении хронический диффузный гломерулонефрит переходит в свою конечную стадию, то есть приводит к сморщенной почке.
Почему это заболевание может возникнуть именно на фоне острой простуды? Потому что инфекция, проникшая в организм в результате острого простудного заболевания, начинает свободно «гулять» по крови, поражая сосуды и ткани. В результате на фоне корешкового синдрома развивается гломерулонефрит. Если нет корешкового синдрома, то иннервация и питание почек, а также почечных клубочков не нарушены, и никакой грипп, никакая инфекция до почек не доберутся. Они поражаются уже тогда, когда имеют место осложнения острого простудного заболевания в виде нарушения иннервации, воспаления мелких сосудов почки. Если добавляется воздействие инфекции, то мы получаем гломерулонефрит или пиелонефрит.
Надо сказать, что пиелонефрит лечится довольно легко – достаточно попить отвары трав. Но если мы хотим не только убрать синдром, но вылечить заболевание, то должны сочетать неврологический, сосудистый, мышечный и почечный компоненты лечения. Кроме того, надо применять тепло и специальные гимнастики. Такой комплексный подход позволяет быстро остановить процесс поражения почек и ганглиев.
Самое интересное – как только клон-клетка какого-то внутреннего органа получает нормальные электрические импульсы, нормальное питание, орган восстанавливается – в нем регенерируются здоровые клетки. Поэтому важно уметь правильно работать с теми местами, где есть околопозвоночные фиброзно-спаечные конгломераты. Этого нигде, кроме нашей клиники, делать не умеют. Надо добиваться, чтобы мышца стала мягкой, чтобы она расслаблялась; чтобы она, как положено, напрягалась (при этом убираются все застойные явления); чтобы в ней при ее продавливании не осталось никаких болезненных уплотнений или, наоборот, ямок, что свидетельствует об атрофии мышечной ткани и разрушении ее в результате нарушения питания. А так как наши органы имеют такую чудесную способность – восстанавливаться за счет активации клон-клетки, то при нормализации ее жизнедеятельности она начинает нормально размножаться и продуцировать здоровые клетки органа.
Таким образом, уважаемые читатели, вы должны четко представлять себе, как развивается гломерулонефрит и почему болят почки (это бывает в самых запущенных случаях, потому что почка очень хорошо организована). К тому же паренхиматозные органы, к которым относятся почки, печень, поджелудочная железа, сами по себе не болят – болит капсула, которая отекает и увеличивается. В ней находятся болевые вегетативные окончания, поэтому возникают неприятные ноющие боли. Понимание того, как протекает процесс, позволяет не только правильно лечить простудные заболевания с учетом осложнений, но и быстро избавить пациента от пиелонефрита и даже от гломерулонефрита, если при лечении ранее не применялись гормоны. Гормоны же, действуя через гипоталамус, лишают организм способности к саморегуляции. Когда мы работаем по нашим методикам с электрическим потенциалом, то восстанавливаем саморегулирующую способность организма – «вставляем» «выпавший» орган в систему, добиваясь ее целостности.
Итак, появление на фоне простуды болей в почках или в области почек – серьезный симптом, на который надо немедленно реагировать.
Лечение
1. Выполнение всех процедур, рекомендованных при лечении острых простудных заболеваний.
2. Коррекция электрического тока через межпозвонковые ганглии, межпозвонковые корешки, которые выходят из сегментов спинного мозга, иннервирующего этот орган.
3. Коррекция всех отделов позвоночника для того, чтобы импульс, который мы активируем с любого места спинного мозга, мог равнозначно и плавно идти вверх и нести информацию. Для того чтобы это происходило, напряжение, сила тока, электрическое и магнитное поле по всему спинному мозгу должны быть рабочими, а протекание электрического тока нигде не должно быть нарушено. У современного человека довольно часто поражен шейный отдел, поэтому при работе с локальными системами иннервации надо обязательно учитывать состояние этого отдела.
4. Сосудистая коррекция – прессотерапия. Нажатие с помощью специальных приемов на область почек сбоку и на спине. В подреберье с каждой стороны мы продавливаем почку на выдохе, выдавливая из нее жидкость. Тем самым мы прокачиваем почечные канальцы, туда закачивается свежая оксигенированная кровь, и почки начинают выздоравливать.
5. Биохимическая коррекция. Используются, как правило, печеночно-почечные сборы диких трав, потому что при нарушениях работы почек страдает и печень, возникает печеночно-почечная недостаточность.
6. Согревание различными способами области паравертебральных корешков (не на позвоночнике!) и области почек – сзади, сбоку и спереди. Баня действует как локально (на рецепторы кожи, выведенные для иннервации и регуляции почек), так и комплексно (общее согревание и прогревание). Когда легкие дышат горячим воздухом, кровь согревается, что резко активирует способности жизнедеятельности всех тканей, особенно больных органов, в том числе и почек.
7. Продавливание живота. Пациент руками опирается на сиденье низкого стула, а животом ложится на его спинку. Надо давить на живот до появления боли, затем сделать паузу и дождаться ее исчезновения. Так следует отработать весь живот, особенно область почек.
8. Применение восточных методик: у пациента, лежащего на коврике на полу, продавливается область почек сбоку и сзади (руками, локтями или коленом).
Такая терапия при почечном синдроме позволяет вылечить пациента очень быстро. Надо сказать, что при длительных корешковых синдромах могут ослабевать связки, на которых подвешена почка, и возникает опущение почки – нефроптоз с перегибом мочеточника и нарушением оттока. Отмечу, что редко кто назначает пациенту с больными почками комплексы специальных упражнений, как это делаем мы в нашей клинике. При этом мы рекомендуем :
1) перевернутые позы (стойка на лопатках, но не на голове! – см. с. 10);
2) упражнение для живота «3 х 6» (см. с. 15) в стойке на лопатках, что как бы подталкивает опущенные почки вверх;
3) наклоны вперед, при которых за счет надавливания коленями живота почки выдвигаются вверх;
4) гимнастика для тазобедренных суставов;
5) упражнения-скрутки, при которых ноги скручены внизу, при этом скрученный живот начинает как бы выдавливать почки вверх (см. с. 16).
Данный текст является ознакомительным фрагментом.
Следующая глава >
Похожие главы из других книг:
Как часто нужно делать массаж при болях в спине?
Действительно, сколько раз в году надо обращаться за услугой к массажисту? Это определяется индивидуально в каждом конкретном случае. Что имеет в виду автор? Вспомним, на чем основан положительный эффект обычного массажа,
Что делать при мышечных болях?
Если вы абсолютно точно уверены, что боли в мышце связаны с физической перегрузкой или травмой, лучшее, что вы можете сделать до обращения к врачу, — по возможности дать поврежденной мышце отдых.• Если боль слишком сильная и вам даже трудно
Что делать при болях в суставах?
До того, как вы пройдете обследование и вам поставят диагноз, врачи не рекомендуют самолечение (в том числе и лечение народными средствами).Ошибочная оценка состояния и неправильное применение лекарств могут вылиться в необратимые
Вывела камни из почек при гломерулонефрите
«Мне 59 лет. При гломерулонефрите у меня были еще и камни в почках. Я смогла их вывести, а заодно и снять болезненные ощущения с помощью травяного сбора. Собирать компоненты самой у меня нет возможности, поэтому все покупаю в
Вывела камни из почек при гломерулонефрите
Мне 59 лет. При гломерулонефрите у меня были еще и камни в почках. Я смогла их вывести, а заодно и снять болезненные ощущения, с помощью травяного сбора. Собирать компоненты самой у меня нет возможности, поэтому все покупаю в
Смогла вылечить почки при гломерулонефрите
Мне 54 года. Три года назад смогла вылечить почки при гломерулонефрите с помощью рецепта, который мне посоветовали, когда я была в Белоруссии, в гостях у своих друзей. Взять 2 ч. ложки листьев березы повислой, по 1 ч. ложке листьев
ЛФК при диффузном гломерулонефрите
Гломерулонефрит – диффузное воспалительное заболевание почек аутоиммунного характера, при котором преимущественно поражаются почечные нефроны.Гломерулонефрит является одной из наиболее частых форм заболеваний почек. Различают
ЛФК при пиелонефрите
Пиелонефрит принадлежит к числу инфекционно–воспалительных заболеваний, обусловленных непосредственным внедрением патогенных микробов в почечные лоханки и почечную ткань.Пиелонефрит практически никогда не возникает сам по себе, ему непременно
Что делать при болях в сердце
1. Расслабиться, успокоиться, перейти на поверхностное дыхание (короткий вдох через нос, при этом диафрагма в дыхательном процессе участия не принимает). Субъективное ощущение таково, что воздух набирается только до уровня гортани. Пауза (2–3
Что запрещено делать при болях в пояснице
1. Подтягиваться на турнике, выполнять упражнения на брусьях и кольцах.2. Обливаться холодной водой.3. Плавать в бассейне.4. Ставить горчичники на позвоночник, на больное место.5. Выполнять упор сидя с отрывом прямых ног от пола и
Что делать при болях в суставах
Важно понять, что при простудных заболеваниях суставы могут просто болеть и у относительно здорового человека. Правда, если он простудился, он уже нездоров: возможно, у него в результате накопившейся усталости, иммунологического истощения,
Диета и рецепты блюд при гломерулонефрите
Это заболевание очень серьезно, и диета при нем должна соблюдаться неукоснительно.В стационаре соблюдается принцип 4-разового питания: завтрак, обед, ужин и на выбор полдник или второй завтрак, как удобнее больному. Перерывы
Что нельзя делать при болях в коленном суставе
При заболеваниях коленного сустава есть определенные ограничения, о которых необходимо помнить всем, кто хоть раз сталкивался с болезненными ощущениями в нем.Нельзя переохлаждаться, особенно в период обострения. В этом
Камни в почках (отложение кальция в почках)
— Удалить бобы фасоли из стручка, затем нарезать стручок кусочками, залить 60 г таких стручков 4 л горячей воды и кипятить в течение 4 часов на медленном огне. Процедить через хороший муслин и охлаждать около 8 часов, добавить 50 мл
Источник
Гломерулонефрит — это двустороннее поражение почек аутоиммунного характера. В патологический процесс вовлекаются почечные клубочки, в меньшей степени страдают канальцы и межуточная ткань.
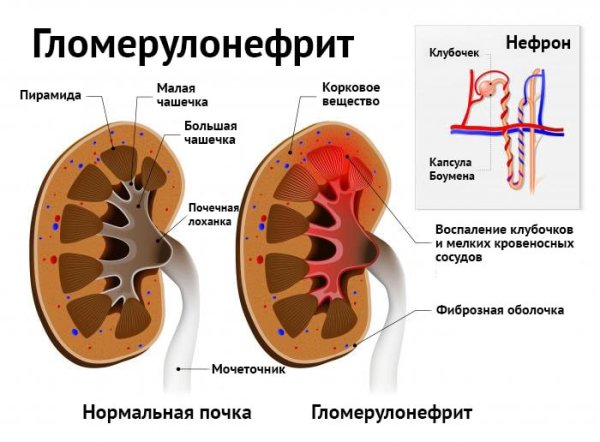
Иногда гломерулонефрит почек протекает как первичное заболевание, но чаще имеет вторичную природу и возникает под воздействием системных патологий. При развитии хронической формы пациенту требуется дорогостоящее лечение и длительная реабилитация.
Распространенность
По данным отечественной статистики, гломерулонефрит у взрослых занимает 3 место в группе болезней почек и нередко становится причиной инвалидизации пациента.
При этом наблюдается очень интересная картина — в связи с эффективностью антибактериальной терапии доля острого гломерулонефрита быстро снижается. В то же время количество страдающих хроническим диффузным гломерулонефритом нарастает в геометрической прогрессии. Медики объясняют такую ситуацию ухудшением экологической обстановки и некачественным питанием.
Клубочковый нефрит поражает людей любого возраста и социальной прослойки, но в большинстве случаев диагностируется у работоспособных лиц до 50 лет. Мужчины страдают от заболевания намного чаще представительниц прекрасного пола.
В последнее время клиническая картина гломерулонефрита значительно изменилась. Патологический процесс приобрел новые симптомы и нередко протекает под маской других недомоганий.
Причины
Этиология и патогенез гломерулонефрита до конца неясны. Потенциальным виновником поражения почек считается стрептококковая инфекция. Реже возбудителями заболевания выступают стафилококки и пневмококки.
Основные причины гломерулонефрита:
- острая вирусная инфекция (скарлатина, грипп, ангина, пневмония);
- вакцинация;
- аллергия;
- системные заболевания организма (красная волчанка, васкулиты).
Спровоцировать диффузный гломерулонефрит могут следующие неблагоприятные факторы:
- переохлаждение;
- хроническая инфекция (кариес, вирусный гепатит, аднексит, гайморит, тонзиллит);
- употребление высокотоксичных лекарств;
- алкоголь, наркотики;
- чрезмерное увлечение солеными блюдами;
- ослабление иммунитета.
Острый гломерулонефрит появляется через 14–20 суток после перенесенной инфекции. Хроническая форма может развиваться месяцами и даже годами, ничем не проявляя себя.
Симптомы
Признаки гломерулонефрита у взрослых довольно разнообразны и зависят от сложности заболевания. Существует общий нефритический синдром, объединяющий основные симптомы поражения:
- церебральный признак — проявляется интоксикацией головного мозга;
- мочевой — характерно повышенное содержание белка и эритроцитов в моче;
- гипертонический — высокое АД, не поддающееся медикаментозной терапии;
- отечность, одышка, сердечная недостаточность.
Большое влияние на симптомы гломерулонефрита оказывает скорость развития патологических нарушений.
Классификация
В основу классификации гломерулонефрита положен характер течения болезни. Различают:
- Острое поражение — стремительно развивающийся нефритический синдром. При грамотной и своевременной терапии полностью излечивается.
- Быстропрогрессирующий гломерулонефрит — протекает с острым началом и развитием почечной недостаточности через 2,5–3 месяца.
- Хронический диффузный гломерулонефрит — проявляется в виде вялотекущего процесса с постоянными ремиссиями и обострениями. Встречается чаще всего.
Для каждой формы гломерулонефрита характерно свои особенности и присущие только ей симптомы.
Острая форма

Проявляется весьма многолико и с разной интенсивностью. К основным признакам данной формы заболевания причисляют:
- гематурию (сгустки крови в моче);
- повышение АД;
- сильную жажду;
- упадок сил, слабость, лихорадку;
- снижение продукции мочи;
- отеки.
Всякий острый диффузный гломерулонефрит почек, не излеченный в течение 12 месяцев, следует причислять к хроническому.
Подострая форма
Симптомы этой формы недомогания напоминают острое поражение почек. Единственным отличием является невысокая, но более продолжительная лихорадка.
Быстропрогрессирующий (подострый) гломерулонефрит считается самой опасной и сложной формой заболевания. Зачастую сопровождается серьезными последствиями и нередко вызывает утрату работоспособности, необходимость диализа и пересадки почек.
Хроническая форма
При хроническом гломерулонефрите симптоматика прогрессирует в течение нескольких месяцев или лет, поэтому диагностировать ее своевременно удается редко. Длительно текущая патология приводит к медленному отмиранию почечных клубочков и их замещению соединительной тканью.
Примерно у 18–20% больных хронический диффузный гломерулонефрит возникает на фоне острого, но у остальной части пациентов патология развивается по неизвестным причинам. При этом человек может предъявлять жалобы на ухудшение зрения, вялость, сухость во рту, судороги, сонливость, запах мочи от слизистых.
При такой форме патологии больным требуется длительное лечение и серьезная реабилитация.
Какой врач лечит гломерулонефрит?
При подозрении на развитие гломерулонефрита необходимо срочно подойти к нефрологу. Затягивать с посещением доктора нельзя. Если такой врач в местной поликлинике отсутствует, необходимо обратиться к терапевту для назначения лечения.
Диагностика
Диагностика острого гломерулонефрита при выраженной симптоматике не вызывает затруднений. При этом следует знать, что у некоторых пациентов на первый план выходят проявления сердечной недостаточности.
Намного сложнее дифференцировать острый гломерулонефрит от быстропрогрессирующего. В этом случае для подтверждения диагноза назначают ряд исследований:
- УЗИ почек;
- биопсию;
- серологический анализ крови;
- нефросцинтиграфию;
- рентген.
Диагностика гломерулонефрита включает в себя исследование глазного дна и экскреторную урографию.
Лечение
Необходимо помнить, что при любой форме заболевания терапия проводится только в стационаре. Продолжительность госпитального периода зависит от тяжести патологии. В общем случае он составляет 6–8 недель, больничный дается на 1,5–2 месяца.
Лечение и реабилитация при гломерулонефрите включают в себя употребление лекарств, дозированные физические тренировки, приемы психологической помощи, посещение санаториев.
Пациентам с заболеванием почек назначают следующие медикаменты:
- антибиотики — Бензилпенициллин, Бициллин, Азитромицин, Цефуроксим, Цефотаксим;
- диуретики — Фуросемид, Торасемид, Буметанид, Этакриновая кислота;
- глюкокортикоиды — Преднизолон:
- цитостатики — Циклофосфамид, Хлорбутин, Азатиоприн;
- ИАПФ и БРА-ІІ — Каптоприл, Моноприл, Эналаприл, Моэксиприл, Лизиноприл;
- антиагреганты — Гепарин, Фраксипарин, Ревипарин, Трентал, Клексан;
- статины — Симвастатин, Ловастатин, Аторвастатин.
Для оценки результативности терапии гломерулонефрита применяют следующие понятия: полная ремиссия, частичная и отсутствие эффекта. При остаточных симптомах патологии или затянувшемся течении заболевания пациенту рекомендована реабилитация в условиях санатория.
Народная терапия

Лечение гломерулонефрита народными средствами довольно эффективно. Фитотерапия помогает устранить отеки и улучшить мочеотделение. Для приготовления чаев и настоев рекомендуется использовать семя льна, листья березы, подмор пчел.
Хорошо помогает такое средство:
- ядра грецкого ореха — 100 г;
- ягоды инжира — 100 г;
- лимон с кожурой — 3 шт.;
- стакан меда.
Все компоненты измельчают и соединяют с медом. Настаивают сутки и принимают по ложке перед каждым приемом пищи. Но прежде чем употреблять снадобье, необходимо посоветоваться с доктором.
Осложнения
Осложнения чаще всего вызывает хронический гломерулонефрит. При этом последствия заболевания довольны серьезны:
- уремическая кома;
- сердечная недостаточность;
- нефритическая энцефалопатия;
- почечная недостаточность.
Хронический диффузный гломерулонефрит с прогрессирующим течением и исходом в почечную недостаточность (ХПН) может быть основанием для назначения инвалидности.
Больные с 1 стадией ХПН получают III группу нетрудоспособности, при средней степени ХПН определяется II группа инвалидности. Развитие терминальной ХПН является показанием к назначению I группы нетрудоспособности.
Профилактика
Первичная профилактика гломерулонефрита заключается в раннем устранении вирусных и бактериальных инфекции, повышении иммунитета, периодическом посещении стоматолога и других специалистов.
Основные меры по предупреждению гломерулонефрита:
- избегать переохлаждения;
- ограничить употребление соли;
- отказаться от спиртного и наркотиков;
- при сахарном диабете контролировать уровень сахара в крови;
- поддерживать двигательную активность.
При развитии хронического гломерулонефрита успешная реабилитация и профилактика осложнений зависят от соблюдения режима труда и отдыха, сбалансированного питания. Следует учитывать, что чрезмерные психологические и физические нагрузки крайне отрицательно влияют на состояние почек.
Гломерулонефрит — это всегда прогрессирующее заболевание. Остановить развитие процесса можно при устранении причинного или провокационного факторов. При невозможности выявить этиологию патологии все силы следует направить на стабилизацию состояния пациента.
Источник

