Как снять воспаление на ягодице
Фурункул на любом участке тела – штука довольно неприятная и болезненная. Особые неудобства доставляет чирей на ягодицах.
Нарыв в таком месте легко повредить, что чревато распространением воспаления на соседние области. К тому же пациент лишается возможности сидеть, лежать, испытывает боли при ходьбе.
В Международной классификации болезней МКБ-10 заболевание отнесено к блоку инфекций кожи и подкожной клетчатки. Оно имеет код L02.3 (кроме фурункула ягодицы, сюда входят карбункул этой части тела и абсцесс кожи).
Причины появления
 Чирей в ягодичной области в большинстве случаев возникает в результате вредоносного действия золотистого стафилококка.
Чирей в ягодичной области в большинстве случаев возникает в результате вредоносного действия золотистого стафилококка.
Реже болезнь вызывают другие патогенные бактерии – стрептококки, синегнойная палочка, протей вульгарный.
Эти микроорганизмы обитают на коже человека, но не могут причинить вреда, пока им противостоят защитные силы организма. Препятствует проникновению патогенов целостность кожных покровов и обитающая на них полезная микрофлора.
Но при определенных условиях вредные бактерии способны активизироваться и спровоцировать развитие гнойничковых заболеваний.
Ослабление иммунитета – главный фактор риска.
Иммунная система дает сбой в результате:
- физического переутомления, эмоционального или умственного перенапряжения;
- длительного приема антибактериальных и гормональных препаратов;
- чрезмерного увлечения диетами;
- хронических стрессов.
Патоген проникает в волосяную луковицу и начинает активно размножаться. Поражаются соседние сальные железы, ткани подкожной жировой клетчатки. В нарывах на ягодицах всегда образуется гной – это результат жизнедеятельности бактерий.

Фурункулы не могут возникнуть на участках тела, лишенных волосяных фолликулов (это подошвы и ладони).
Частые места локализации чирьев – на лице, бедрах, копчике, между ягодицами, возле заднего прохода.
Фурункулы чаще возникают у мужчин, одним из предрасполагающих к болезни факторов является наличие большего количества волосяных фолликулов, чем у женщин и у девушек.
Причинами образования фурункулов на ягодице могут стать:
- перенесенные инфекционные заболевания;
- болезни пищеварительного тракта;
- патологии эндокринной системы;
- интоксикации организма;
- гормональные изменения;
- авитаминоз;
- температурные перепады;
- несоблюдение личной гигиены – смесь пота с грязью создает благоприятные условия для деятельности бактерий;
- раздражение кожных покровов, в том числе около анального отверстия, из-за ношения тесной одежды и белья из синтетических тканей;
- повреждения кожи – порезы, ссадины, царапины, трещины;
- чувствительность кожи и склонность к раздражениям;
- с точки зрения психосоматики, развитие заболевания провоцируют отрицательные эмоции, стрессы и депрессивные состояния.
Симптомы
Образование фурункулов на попе сопровождается характерными симптомами:
- в области поражения появляется зуд и локальное покраснение. Пятно плотное, достаточно болезненное, особенно при надавливании;
- очаг воспаления быстро увеличивается в размерах, ткани в этом месте горячие, уплотненные, отечные. Общее состояние заболевшего ухудшается – беспокоит слабость, головная боль, высокая температура. Болевые ощущения усиливаются;
- в центре очага поражения образуется гнойный стержень, который может достигать в диаметре до 2 см. Гнойник дает о себе знать пульсирующими и стреляющими болями;
- в течение нескольких дней чирей созревает и вскрывается. Из полости выходит гной, затем стержень отторгается. Отечность уменьшается, снижаются болевые ощущения, температура достигает нормы;
- на месте фурункула формируется довольно глубокая язва, которая заживает в течение 5 – 7 дней. Но шрам в виде углубления может оставаться в течение длительного времени.
Какой выбор шампуня от себорейного дерматита предлагают производители? Обзор эффективных средств представлен в этом материале.
Если вас интересует, как начинается ветрянка у детей, прочтите эту статью.
Как выглядит фурункул на ягодице (фото)
Этапы созревания
Процесс развития чирья в среднем длится порядка 10 дней, иногда – до 2 недель. Созревание фурункула происходит в несколько этапов или стадий:
- На стадии инфильтрации вокруг волосяного фолликула образуется пятно красного цвета, болезненное при надавливании. Границы пятна увеличиваются, отекают соседние ткани. Отеки наиболее выражены, если чирей вскочил на губах, веках, щеке.
- С момента образования чирья до начала стадии нагноения и некроза проходит от 3 до 5 дней. Диаметр фурункула может достигать 3 см, в центре появляется стержень с белой головкой на конце. Кожа вокруг нарыва гладкая, блестящая, плотная. Клиническую картину заболевания дополняют симптомы общей интоксикации – недомогание, ощущение разбитости, температура, отсутствие аппетита. Когда происходит вскрытие фурункула, из него вытекает гнойное содержимое и отделяется стержень. Самочувствие больного начинает быстро улучшаться.
- Заживление – завершающая стадия в развитии фурункула на ягодицах. На месте чирья образуется своеобразный кратер, который за 3 – 4 дня затягивается. После этого там формируется заметный рубец (цвет его сине-красный), но постепенно он становится более бледным и сливается с кожей.
Как лечить чирей на попе
Лечить фурункул на ягодицах лучше всего под наблюдением врача, чтобы ускорить процесс и избежать нежелательных осложнений. Особенно это актуально, когда образуется внутренний чирей.
 Начать лечение в домашних условиях можно, как только появились первые симптомы воспаления. Область формирующегося чирья нужно обрабатывать йодом.
Начать лечение в домашних условиях можно, как только появились первые симптомы воспаления. Область формирующегося чирья нужно обрабатывать йодом.
Это средство обладает дезинфицирующим свойством и способно проникать вглубь тканей, борясь с воспалительными процессами.
На ранней стадии очаг воспаления можно обрабатывать тампоном, смоченным в медицинском спирте, перекиси водорода, борном спирте.
После нанесения антисептика чирей накрывают стерильным бинтом и фиксируют повязку лейкопластырем.
Бывает, что при своевременной тщательной обработке кожных покровов удается предотвратить развитие фурункулеза.
Для ускорения созревания нарыва на больное место накладывают повязки:
- с мазью Вишневского, которая помогает гнойникам быстрее созревать и выходить наружу;
- ихтиоловую мазь, способствующую выходу гноя;
- Левомеколь – применяют и на стадии созревания чирьев, и на этапе их заживления.
Повязки с лечебными мазями меняют несколько раз в день. Перед их наложением кожу обрабатывают салициловым спиртом, хлоргексидином, перекисью водорода.
Более основательно о вытягивающих мазях мы писали здесь.
По поводу прикладывания сухого тепла к фурункулу на ранней стадии его формирования – делать это следует с большой осторожностью.
Тепло может спровоцировать распространение патологического процесса в глубокие подкожные слои и жировую ткань.

Нельзя избавиться от чирьев путем их выдавливания. Инфекция легко может перейти на соседние ткани.
Пока фурункул созревает, запрещено принимать душ и горячие ванны. Ранки после вскрытия чирьев нельзя мочить.
Антибиотики назначают, если фурункулы крупные и плохо поддаются лечению. Используют такие препараты (их принимают в таблетках, а также вводят внутримышечно и внутривенно):
-
 Оксициллин;
Оксициллин; - Эритромицин;
- Линкомицин;
- Цефалексин;
- Фуцидин;
- Амоксиклав.
Когда гной уже начал отходить, помочь очищению раны может применение гипертонического раствора соли поваренной.
2 чайных ложки нужно растворить в стакане теплой воды, смочить в растворе салфетку и приложить ее к воспаленному месту.
Заживлению ранок после вскрытия чирьев и выхода гноя способствуют средства, содержащие антибиотики. Об антибиотиках подробно мы писали здесь.
Помазать больное место можно такими мазями:
- Тетрациклиновой;
- Эритромициновой;
- Левомеколем;
- Банеоцином;
- Офлокаином;
- Бактробаном;
- Бондермом.

Если фурункулы постоянные, причину следует искать в понижении иммунитета. В таком случае назначается иммуномоделирующая терапия, применение антибиотиков, коррекция сопутствующих болезней.
Чирьи у взрослого лечатся ультрафиолетовым излучением, нескольких процедур достаточно, чтобы вывести эту патологию.
У больных нередко возникает желание выдавить фурункул, но делать этого нельзя. В домашних условиях трудно обеспечить полную стерильность, а вот занести дополнительную инфекцию очень легко.
Хирургическое лечение фурункулов применяют, если консервативная терапия не дала результатов. Крупные нарывы глубоко в тканях лечат путем вскрытия гнойника, удаления его содержимого и накладывания повязки. Об этом мы более детально писали здесь.
Для размягчения и рассасывания рубцов применяют Контрактубекс. Этот препарат содержит компоненты, которые способствуют заживлению дефектов кожи.
В каких случаях самолечение недопустимо:
- если гнойники обнаружены на ягодицах у ребенка. Это чревато серьезными осложнениями, так как развитие патологических процессов у детей происходит очень быстро;
- в случае образования фурункулов в перианальной области или в прямой кишке;
- при ухудшении общего состояния и усилении болей в пораженной области.
Народные средства лечения чиряка в домашних условиях
Убрать фурункулы только народными средствами проблематично, но в комплексной терапии заболевании их применение вполне допустимо.
Чиряк в домашних условиях лечат с помощью лука, чеснока, меда, столетника, черного хлеба. Они способствуют вытягиванию гноя, лечению воспаления, снятию боли, заживлению ран.
Вот некоторые из часто применяемых народных рецептов:
-
 На всю ночь к ране прикладывают компресс из меда, смешанного с мукой до густоты теста, и животного жира (подойдет утиный, гусиный, свиной).
На всю ночь к ране прикладывают компресс из меда, смешанного с мукой до густоты теста, и животного жира (подойдет утиный, гусиный, свиной). - Приложить к больному месту смесь из меда, сливочного масла и стружки хозяйственного мыла. Все ингредиенты берут в равных пропорциях. Прикрыть сверху пленкой, утеплить и оставить на несколько часов.
- Измельчить чеснок, завернуть массу в тканевую салфетку, пропитанную подсолнечным маслом, зафиксировать на ране. Меняют компресс 2 раза в сутки. Это средство помогает вытягиванию гноя из фурункула, не сжигая кожу.
- Измельченный лист алоэ завернуть в стерильную повязку, приложить к чирью и оставить на 5 – 6 часов.
- Чтобы ускорить выход гнойного содержимого, к чирью прикладывают половинку запеченной луковицы, такие аппликации повторяют каждые 3 часа.
- Для промывания уже вскрывшихся нарывов используют солевые растворы (на стакан воды берут полную чайную ложку соли – лучше морской, но можно и обычной поваренной).
Вопрос домашнего лечения фурункулов мы детально рассматривали в данной публикации.
В этом материале представлена инструкция по применению эмульсии для тела Эмолиум.
Инструкция по применению мази Синафлан подробно рассмотрена в данной публикации.
Симптомы и лечение пиодермии у детей описаны здесь: https://udermatologa.com/zabol/pio/simptomy-i-lechenie-piodermii-u-detey-i-vzroslyh/
К чему он может привести
Нельзя недооценивать опасность такой патологии, как чирей. При травмировании болячки может разрушиться гнойная капсула и инфекция распространится на внутренние ткани.
Токсические вещества, которые вырабатывают возбудители фурункулов (в основном стафилококки) отравляют организм, провоцируют аллергические реакции и могут способствовать развитию аутоиммунных заболеваний.

Действие патогенов приводит к возникновению фурункулеза – то есть, рецидивов гнойников, которые будут возникать постоянно. Далее патология может перерасти в карбункулез — более сложную форму гнойничкового заболевания кожи, подробнее об этом здесь.
Какие еще опасные последствия способен вызвать чирей на ягодицах:
- если нагноение сильное, то инфекция грозит проникновением в расположенные рядом лимфатические узлы, провоцируя лимфаденит. Также есть риск развития лимфангита – воспаления лимфатических сосудов;
- фурункул на анусе чреват проктитом (воспалением стенок прямой кишки) или свищом заднего прохода;
- несвоевременное лечение чирья может привести к его трансформации, когда на месте поражения образуется флегмона или абсцесс;
- возможно и развитие сепсиса, с поражением жизненно важных органов. Такое заболевание может привести к летальному исходу.
Профилактика
Появление фурункулов – это своеобразный «звоночек» – сигнал организма о проблемах с иммунной системой.
Чтобы восстановить защитные силы, необходимо:
-
 соблюдать режим труда и отдыха, хорошо высыпаться;
соблюдать режим труда и отдыха, хорошо высыпаться; - придерживаться рационального питания, употреблять витамины и пищу, богатую необходимыми микроэлементами;
- больше двигаться, заниматься физкультурой, чаще бывать на свежем воздухе;
- по возможности избегать стрессов и нервного перенапряжения;
- заняться лечением хронических заболеваний.
К важным мерам профилактики фурункулов относятся:
- соблюдение личной гигиены;
- тщательный уход за кожей, склонной к гипергидрозу;
- своевременная обработка любых кожных повреждений антисептиками.

Если чирьи выскакивают регулярно, необходимо пройти обследование и терапию в стационаре, чтобы избавиться от этой патологии и вывести фурункулы.
Но даже, если выскочил одиночный чирей на попе, нельзя пускать болезнь на самотек. Лечение нужно начинать незамедлительно, лучше под наблюдением врача.
Источник
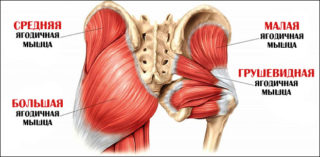
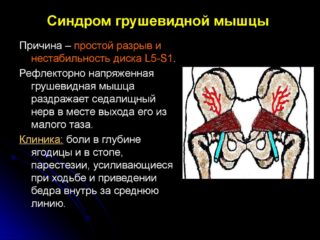
Немного анатомии возникновения cиндрома грушевидной мышцы.
Грушевидная мышца расположена под ягодичной мышцей. Место ее расположения знакомо всем, кому хоть раз делали инъекцию в ягодицу. Рядом с грушевидной мышцей расположены связка, ягодичная артерия (кровеносный сосуд) и седалищный нерв. При возникновении в мышце воспалительного процесса появляется отек тканей (это характерно для любого воспаления), то есть грушевидная мышца увеличивается в размерах. Естественно, появляется давление на ягодичную артерию и седалищный нерв.
Следовательно мышца уже не так хорошо снабжается кислородом как раньше и наступает кисло годное голодание – ишемия. Ишемия всегда сопровождается болевыми ощущениями – сигналом о появлении проблем. С другой стороны сдавливание седалищного нерва также сопровождается болевым синдромом.
Какие же симптомы характерны для синдрома грушевидной мышцы:
1. сильные болевые ощущения в области ягодиц, которые могут отдавать в область паха, бедра и голени;
2. тупая ноющая боль в области ягодицы, усиливающаяся при движении, попытке сделать приседание;
3. если свести ноги вместе, то боль усиливается;
4. кажется, что ноги мерзнут;
5. наблюдается слабость в голени или стопе;
6. наблюдается реакция на перемену погоды;
7. онемение наружного края голени или стопы;
8. резкая боль при ходьбе, поэтому приходиться остановиться и постоять немного, а еще лучше присесть. После отдыха можно возобновить движение, но приступы боли могут повторяться;
9. при ощупывании ягодиц можно почувствовать уплотненную и болезненную грушевидную мышцу.
Каковы же причины заболевания?
Причины возникновения синдрома грушевидной мышцы могут быть как самыми простыми так и иметь сложную природу. Даже резкое усиление нагрузки на поясничную или ягодичную область может вызвать возникновение синдрома грушевидной мышцы. Вы можете поднять что-то тяжелое, или длительное время находится в неудобной позе и потом не вспомнить о таком пустяке и гадать, откуда же взялись боли в ягодичной области.
Итак, все причины возникновения синдрома делятся на две основные группы:
1. Непосредственное воздействие на грушевидную мышцу: растяжение, травма ягодичной области, последствия инъекции, переохлаждение.
2. Осложнения основного заболевания: пояснично-крестцового радикулита, опухоли или травмы позвоночника, поясничного стеноза, гинекологические заболевания.
Методы лечения синдрома грушевидной мышцы
Первостепенной задачей при лечении синдрома грушевидной мышцы является уменьшение воспалительного процесса в мышце. Так как при уменьшении воспаления уменьшается и отек, следовательно, уменьшается давление на ягодичную артерию и седалищный нерв. Таким образом улучшается кровоснабжение мышцы, уменьшаются ишемия (кислородное голодание) мышцы. Естественно параллельно применяются обезболивающие и спазмолитические средства. Из рефлекторных методов используются:
Иглоукалывание (раздражение при помощи специальных игл биологически активных точек на теле человека).
Мокса-терапия (тепловое воздействие на биологически-активные точки моксами, крошечными сигаретами из полыни).
Вакуум-терапия ( лечение с использованием вакуумных баночек, позволяющее быстро облегчить боль, улучшить кровоснабжение мышц).
Лазеропунктура (снимает воспаление, улучшает кровоснабжение, снимает спазм, повышает регенерацию).
Самое главное не затягивать с визитом к врачу при возникновении перечисленных выше симптомов. При своевременно проведенном обследовании, для установления причины возникновения синдрома, и назначенном лечении положительная динамика заметна уже в первые дни.
Хотите читать полезные статьи о здоровье?
Ставьте лайк и подписывайтесь на мой канал
Всегда на связи Ваш доктор Евдокимов www.gyga.ru
Источник
Спазм ягодичной или грушевидной мышцы требует лечения. Боль и дискомфорт возникает, когда человек защемляет седалищный нерв. Туннельный синдром затрудняет движения, может распространиться на спину, пах, нижнюю конечность. Причинами нарушений становятся травмы связок, заболевания поясничного или тазобедренного отдела, а также патологии органов малого таза.
Классификация заболеваний ягодичной мышцы
 Грушевидная — одна из мышц таза. Сухожилия служат рычагом отведения бедра в сторону, возвращения ноги в исходное положение, выполнения круговых движений. В теле человека три пары ягодичных сплетения: большая, средняя и малая мышцы. Ткани проходят через верхний эпифиз бедренной кости, седалищное отверстие и крестцовый отдел, образуя треугольник.
Грушевидная — одна из мышц таза. Сухожилия служат рычагом отведения бедра в сторону, возвращения ноги в исходное положение, выполнения круговых движений. В теле человека три пары ягодичных сплетения: большая, средняя и малая мышцы. Ткани проходят через верхний эпифиз бедренной кости, седалищное отверстие и крестцовый отдел, образуя треугольник.
Иногда повышенное напряжение вызывает нарушения: раздражение или защемление корешков седалищного нерва. Повреждения тканей приводят к дисфункциям мускулатуры и болевым ощущениям в левой или правой части тела.
Спазмы классифицируют по механизму развития:
- первичный или самостоятельно появившийся симптом;
- вторичный — вызванный течением патологии.
В 80% случаев диагностируют вторичный синдром нарушений, состоянию подвергался практически каждый. Причинами становятся: гинекологические заболевания, дисфункции поясничного отдела, воспалительные процессы. Иногда болевые ощущения вызваны неудачным уколом, переохлаждением или долгим нахождением в одной позе.
Характерные симптомы патологий
Защемление грушевидной мышцы затрудняет кровоснабжение органов, что приводит к неврологическим расстройствам. Требуется правильно определить признаки нарушений, чтобы избежать патологических последствий.
 Проявления, указывающие на растяжение связок или разрыв ягодичной мышцы:
Проявления, указывающие на растяжение связок или разрыв ягодичной мышцы:
- характерный щелчок при надрыве сухожилия;
- боль, усиливающаяся при пальпации и ходьбе, может отдавать в ногу;
- приступ шока, обездвиживание возникает при тяжёлых травмах;
- гематома, отёк говорят о нарушении целостности.
В зависимости от места ушиба и степени повреждения появляются сопутствующие признаки. Если пациент частично надрывает связки грушевидной мышцы, наблюдается проседание конечности. Вмятина на повреждённом месте говорит о полном разрыве и смещении соединительных элементов.
Симптомы, вызванные воспалением ягодичных мышц, при миозите сакроилеите, последствии травм:
- раздражение, зуд, высыпания;
- покраснение, гематома, отёк, припухлость;
- слабость мышечных тканей и суставов;
- дисфункции внутренних органов: аритмия, одышка, боль в груди.
Воспаление не только вызывает ущемление нервных окончаний, но и распространяется на остальные мышцы скелета. Это провоцирует нарушения в работе систем.
Отсутствие правильного лечения вызывает фиброз ягодичной мышцы — разрастание соединительных тканей, препятствующих дальнейшей инфекции. Патология характеризуется рубцами, затрудняющими движение.
Частое защемление или судороги у ребёнка говорят о серьезных нарушениях. Выделяют дисплазию тазобедренных суставов, вызванную дефицитом витаминов группы B. Тянущие боли в области ягодиц появляются и при беременности. Дискомфорт вызван растяжением тканей при развитии плода.
Первая помощь: как снять болевой спазм

Упражнение Кошка освобождает седалищный нерв
Иногда спазм, вызванный защемлением грушевидной мышцы, застигает внезапно. Это случается при физических тренировках, резком движении или смене позы. В таком случае снимать болевой синдром помогут специальные упражнения, основанные на чередовании расслабления и напряжения мышц:
- Если боль отдаёт в поясницу, поможет упражнение кошка. Опускаются на четвереньки, в таком положении вгибают и выгибают спину, фиксируясь в позе на 5 сек. Движения делают 5–7 раз.
- В таком же исходном положении расслабляют тазовые связки. На выдохе опускают ягодицы к ступням — растягивают мышцы поясничного и тазобедренного отдела. Упражнение повторяют 6–7 раз.
- Избавиться от болей в области ягодиц можно, если потянуть и расслабить грушевидную мышцу. Ложатся на спину, руки кладут за голову, колени сгибают. В таком положении максимально сжимают ягодичные мышцы, фиксируют напряжение 5 сек, затем расслабляются. Повторяют действие 6–8 раз.
Занятия в домашних условиях лишь временно снимают боль. При постоянном дискомфорте нужно обратиться в клинику. Тянуть связки в упражнениях можно только для снятия спазма, вызванного немотивированным сокращением мышц.
Первая помощь при травмах сухожилий предусматривает следующие действия:
- Пострадавшего укладывают на спину и помещают под повреждённый участок подушку, чтобы уменьшить дальнейшее натяжение волокон.
- К поражённому очагу прикладывают холод. Лёд или мокрое полотенце снимают боль, а также препятствуют появлению гематомы.
- Накладывают тугую повязку. Жгут останавливает распространение отёчности тканей.
В лежачем положении пострадавшего доставляют в больницу для диагностики и назначения терапии. При сильном болевом синдроме используются обезболивающие медикаменты. Важно своевременно обратиться за лечением, даже если симптомы слабые. Некоторые патологии проявляются не сразу.
Диагностика
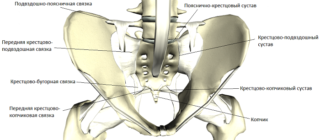 Болевой синдром при повреждениях ягодичной мышцы носит ярко выраженный характер. Однако подобными симптомами могут сопровождаться патологии тазобедренного сустава или поясничного отдела. Основной приём выявления нарушений — пальпация болезненной зоны и прилегающих участков.
Болевой синдром при повреждениях ягодичной мышцы носит ярко выраженный характер. Однако подобными симптомами могут сопровождаться патологии тазобедренного сустава или поясничного отдела. Основной приём выявления нарушений — пальпация болезненной зоны и прилегающих участков.
На осмотре врач прощупывает:
- внутреннюю сторону бедренной кости;
- крестцово-подвздошный сустав;
- крестцово-остистое соединение;
- тазобедренное сочленение;
- грушевидную мышцу.
Для уточнения диагноза иногда назначается трансректальная пальпация. При травматических повреждениях дополнительно отправляют на рентген, компьютерную томографию или МРТ. После исследований ставят точный диагноз с кодом по МКБ-10 — международной классификации болезней.
Методы терапии
Спазм грушевидной мышцы лечат в зависимости от причины, вызывающей симптомы. Для снятия болевого синдрома и восстановления тканей врач назначает лекарственные препараты, ЛФК, физиотерапию, массаж. Пока связки заживают, показано ограничение в действиях.
Медикаментозное лечение

Тейпирование ягодичной мышцы
Главная задача лекарственных средств — заблокировать боль, предотвратить развитие осложнений, обеспечить быстрое восстановление. Для ускорения воздействия обезболивающие препараты вводят инъекционно.
Пациентам со спазмами ягодичной мышцы назначают:
- анальгетики;
- спазмолитики;
- миорелаксирующие средства;
- препараты, улучшающие кровообращение;
- нестероидные, противовоспалительные медикаменты;
- комплекс витаминов группы В.
Пациентам с растяжениями связок накладывают тугую повязку. В отдельных случаях назначается тейпирование или кинезиотейпирование — наложение фиксирующих лент или лечебного пластыря. При разрыве мышц показано ограничение нагрузок. Реабилитация длится от 2 недель до 6 месяцев в зависимости от формы нарушений.
Народные способы
 Средства народной медицины применяют только в комплексе с основным лечением. Методы рекомендуется согласовывать с врачом.
Средства народной медицины применяют только в комплексе с основным лечением. Методы рекомендуется согласовывать с врачом.
- Настойка из мухоморов. Небольшую банку с ядовитыми грибами заполняют водкой, настаивают 7 дней в тёмном месте. Для снятия боли делают примочки 2 раза в день в течение недели.
- Дегтярно-медовый компресс. Ингредиенты смешивают в равных пропорциях и прикладывают к поражённому участку на ночь. Средство обладает антибактериальным и противовоспалительным свойством, а также регенерирует ткани. Применяют до снятия симптомов.
- Капустный лист или примочки с соком. В зависимости от места локации на ночь фиксируют лист или пропитанный компресс. Метод снимает отёк и воспаление, восстанавливает двигательные функции. Используют до полного выздоровления.
При наличии отёка неприменимы тёплые компрессы. Остановить развитие припухлости помогут только холодные примочки.
Дополнительные процедуры
Для лечения, реабилитации и профилактики осложнений пациенту требуются дополнительные процедуры. Мероприятия входят в терапевтический комплекс.
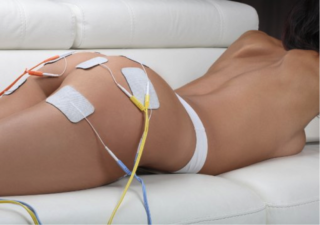
Электростимуляция приводит мышцы в тонус, восстанавливает их функциональность
При синдроме нарушений грушевидной мышцы назначается:
- ЛФК. Лечебная физкультура помогает восстановить мышечный каркас, служит профилактикой рецидивов.
- Физиотерапия. Снимает неприятные симптомы, устраняет воспаление, ускоряет процесс реабилитации.
- Массаж. Способствует снятию болей, укреплению мускулатуры и заживлению тканей. Эффективна также домашняя процедура с использованием теннисного мячика.
- Электростимуляция. Воздействие низкочастотными импульсами тока на определённые триггерные точки восстанавливает функции тканей и органов.
- Акупунктура или иглорефлексотерапия. Назначается в отдельных случаях, когда другие методы не помогают. В биологические зоны тела вводят специальные тонкие иглы.
Длительность и комплекс процедур назначается врачом. При необратимых последствиях пациенту требуется хирургическое вмешательство. Зачастую проблемы решаются малоинвазивным путём или лазерной терапией.
Спазм ягодичной мышцы — распространённая причина, по которой пациенты обращаются к ортопеду. Дискомфорт ограничивает активность, а в отдельных случаях — обездвиживает. Объяснением симптомов становится перенапряжение и немотивированное сокращение тканей. Болевой синдром может также говорить о патологиях тазобедренного или крестцового отдела. Хронические формы носят опасность для жизни. Важно диагностировать нарушения на начальном этапе и пройти комплексную терапию.
Источник
