Как называется воспаление желудка и двенадцатиперстной кишки
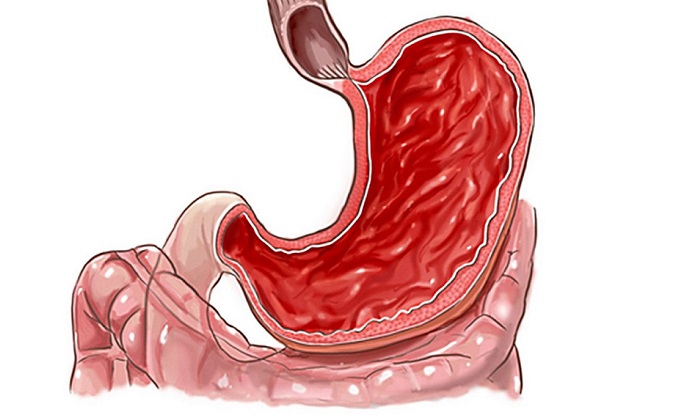
Для того чтобы составить наиболее полное представление о воспалительных процессах в желудке и в желудочно-кишечном тракте, рассмотрим понятие воспаления.
Термин «воспаление» имеет, как и большинство всех медицинских терминов, латинское происхождение, — от слова «inflammatio». Под воспалением, подразумевается некоторый процесс в организме, вызванный защитными функциями организма, который, как правило, возникает при повреждении структуры клеток.
Воспаление в желудке может быть местного характера, а также общего и патологического, и зависит от многих факторов, например, таких как место повреждения, степень повреждения и т.п.
Ответное воздействие организма, направлено на устранение указанного повреждения и его продуктов, часто возможно на устранение агентов (причин) вызывающих это раздражение. Защитная реакция направлена на создание условий для полного восстановления поврежденных участков организма.
Впервые были определены и сформулированы внешние признаки воспалительного процесса — писателем древнего Рима, известным нам как Авл Корнелий Цельс. Это самые основные признаки, которые проявляются сразу при появлении воспаления и определяются визуально, к ним относятся такие как:
- покраснение на месте нарушения клеточных структур, гиперемия (лат. rubor-краснота);
- отеки и припухлости тканей в местах повреждения или даже значительные опухоли, гиперосмия (лат. tumor-опухоль);
- местное повышение температуры в местах повреждения, гипертермия. (лат. calor-жар);
- местные боли — постоянные или при воздействии внешних раздражителей. (лат. dolor-боль).
Впоследствии этот перечень был дополнен Клавдием Галеном, он добавил пункт о функциональном нарушении органов подвергшихся воспалительному процессу, (лат. functio laesa — нарушение функции).
Так были сделаны первые шаги для определения способов преодоления воспалительных процессов. Впоследствии, в более детальное изучение воспалительных процессов, был внесен большой вклад такими известными в 18 — 19 веках учеными как — А.С.Шкляревский, И.И.Мечников, Хенли, Конхейм, Broussais, Джон Хантер, Пауль Эрлих, Рудольф Вирхов, Самюэль.
Механизм воспаления желудка можно описать следующим образом — в местах клеточного повреждения тканей, прежде всего, начинаются изменения в работе сосудов, это проявляется в их расширении вследствие повышенного притока крови.
Одновременно с этим, кровоснабжение приостанавливается в связи с нарушением функциональной способности сосудов пропускать кровь, соответственно возникают застойные явления кровотока в локальных местах подвергшихся воздействиям.
Так возникает первичный внешний признак — покраснение. Далее происходит увеличение температуры (местное), связанное также с нарушением в деятельности сосудов. Процесс продолжается тем, что для вывода лейкоцитов, макрофагов и плазмы (жидкая часть крови) — используются стенки капилляров, так как кровеносные сосуды в это время не функциональны полностью.
Такие локальные выделения организма приводят к возникновению отеков, которые в свою очередь оказывают механическое воздействие своими размерами на нервные окончания. Таким образом, организм испытывает боль в локальных частях поврежденных тканей. Кроме того, как следствие приведенных выше нарушений, воспалительный процесс приводит к нарушению функциональной способности органа.
На воспаление, его появление и развитие большое влияние оказывают так называемые медиаторы (посредники при обмене биологически активных веществ), к ним относятся: серотонин и гистамин.
Также участвуют циктоны: калликреин, IL-1 и TNF и брадикинин и уникальная система обеспечивающая свертываемость крови, включающая в себя: макрофаги, лейкоциты, фибрин, лимфоциты — Т и В, система комплемента, фактор Хагемана. Поврежденные ткани способствуют образованию свободных радикалов.
Типы воспалительных заболеваний
По своему характеру, воспалительные процессы подразделяются на несколько типов:
острые воспалительные процессы, характеризуются тем, что быстро возникают и также быстро проходят, как правило, по времени длятся всего несколько часов или даже минут. Способ локализации таких процессов не требует особого медицинского вмешательства, и применяются подручные средства, такие как лед, примочки, мази и т.п.;
подострые воспалительные процессы, это разновидность острых воспалений, срок протекания которых длится несколько более длительное время, от нескольких дней до нескольких недель. В этом случае применяются медицинские средства специального назначения и зависят от причин, вызвавших воспалительный процесс, его степень и т.п.;
хронические воспалительные процессы, те которые по длительности продолжаются от нескольких лет до конца жизни с момента возникновения. При этом такие процессы требуют постоянной профилактики, и сопровождаются постоянным дискомфортом вызванным наличием воспалительных факторов, перечисленных выше.
Воспалительный процесс, в своем развитии, проходит три обязательных стадии:
- причина, вызвавшая воспалительный процесс — альтерация — повреждение клеток тканей;
- экссудация — процесс, при котором происходит вывод жидкостей в ткани организма из сосудов сквозь стенки капилляров;
- пролиферация — восстановительный процесс поврежденных тканей, продуктивная стадия, в результате которой происходи процесс, известный нам под названием заживление. При этом процессе ткани разрастаются в результате размножения клеток — репарация ДНК.
По статистическим данным примерно около 50% взрослого населения России страдают воспалительными заболеваниями в области пищеварительного тракта. К таким заболеваниям относятся воспаление желудка, двенадцатиперстной кишки и пищевода.
Желудок представляет собой орган, который находится между пищеводом — каналом по которому поступает не переваренная пища с одной стороны. И, с дугой стороны — двенадцатиперстной кишкой — каналом, по которому происходит вывод отработанной, переваренной пищей.
На ранних этапах проведения диагностики выявляется микроорганизм, который вызывает постоянный воспалительный процесс в различных отделах пищеварительного тракта. Этот микроб находится в подслизистой части отдела желудка и двенадцатиперстной кишки.
В настоящее время известны различные заболевания желудка, к ним относятся такие заболевания как:
- гастрит, самое распространенное заболевание. Гастрит проходит по своему развитию в двух стадиях — острый и хронический;
- рак желудка;
- хронический холецистит;
- ГЭРБ — гастро эзофагеальная рефлюксная болезнь;
- панкреатит;
- язва желудка;
- язва двенадцатиперстной кишки;
- хронический гастродуоденит.
Проявления гастрита выражаются в виде изжоги, отрыжки, дискомфортом и болями в подложечной части желудка. Как правило, такие проявления, симптомы проявляются через некоторое время после приема пищи, через 2-3 часа. Самый распространенный вид лечения гастрита — это санитарно-курортный отдых.
Нарушения двигательной функции желудка, препятствующие свободному прохождению пищи, известны как ГЭРБ (Гастро-Эзофагеальная Рефлюксная Болезнь). Такие нарушения функции желудка проходят, как правило, с применением медикаментозных назначений, при этом необходимо строго придерживаться диет и правильного режима питания. Иногда соблюдение таких элементарных правил способствует излечению от ГЭРБ в значительной степени.
Рак желудка наиболее тяжелое заболевание, которое в большой степени приводит к смертельному исходу среди населения. Это онкологическое заболевание, занимает по своей распространенности второе место среди прочих онкологических заболеваний. Для лечения рака желудка проводится его резекция или хирургическая операция.
Хронический гастродуоденит — результат воспалительных процессов в двенадцатиперстной кишке или желудке, точнее воспаление слизистой оболочки этих отделов желудочно-кишечного тракта. Лечение данного заболевания проходит с применением антибактериальных средств, так как часто это заболевание вызвано особой бактерией (микробом) под названием — хеликлбактер. Кроме того часто гастродуоденит вызван наследственными предрасположенностями пациента.
Застой желчи, всевозможные бактерии, попавшие в организм, вызывают такое заболевание как хронический холецистит. Также возникновению этого заболевания способствует нарушение обмена веществ и неправильное питание, несоблюдение режима питания, употребление острой и соленой пищи.
Язвенные болезни желудка и двенадцатиперстной кишки, также занимают большое место среди заболеваний желудка в настоящее время. Лечение этого заболевания происходят посредством хирургического вмешательства, а также при помощи медикаментов. Первопричинами, вызывающими возникновение язвенной болезни также могут быть неправильное питание, употребление в пищу большого количества всевозможных консервированных продуктов, острых приправ, нарушение режима питания и т.п.
Чтобы вовремя обнаружить и провести правильную оценку риска возникновения воспаления желудка, двенадцатиперстной кишки, пищевода, возникновения рака желудка и других заболеваний желудочно-кишечного тракта, необходимо записаться на консультацию к врачу-гастроэнтерологу Поликлиники Отрадное (САО Москвы).
Источник
Дуоденит представляет собой воспаление слизистой оболочки двенадцатиперстной кишки и постепенную её структурную перестройку. При развитии одиночного поражения луковицы двенадцатиперстной кишки развивается бульбит, если паталогические изменения происходят в области фатерова соска (большой дуоденальный сосок), заболевание называется сфинктерит или оддит. Дуоденит может быть самостоятельной патологией, однако чаще он сочетается с другими патологическими процессами в желудочно-кишечном тракте. Часто воспаление распространяется не только на кишечник, но и на желудок, вследствие чего развивается гастродуоденит.
Причины развития данной патологии скрываются часто в образе жизни человека. Грубая пища, нерегулярность питания, курение, употребление алкоголя, частые психо-эмоциональные стрессы и нервные напряжения – все это приводит к запуску процессов, в результате которых и развивается воспаление. Также дуоденит развивается и прогрессирует на фоне язвенной болезни желудка, дивертикулеза двенадцатиперстной кишки, при заболеваниях печени и желчевыводящих путей, при панкреатите.
К патологическим факторам относятся: повышение содержания пепсина и соляной кислоты в желудочном соке, недостаточное количество секретина (ухудшается процесс нейтрализации соляной кислоты), увеличение задержки эвакуации дуоденального содержимого.
Различают острый, хронический и флегмонозный дуоденит.
Для клиники острого воспаления двенадцатиперстной кишки характерны: боли в эпигастрии, чувство распирания, тошнота, рвота, слюнотечение. Может наблюдаться снижение аппетита и повышение температуры тела. Еще более редкие, но возможные клинические проявления: гипотензия артериальная, головная боль. Часто пациент ощущает общую слабость.
Выставляется диагноз на основании клиники и проведенной диагностики. Дуоденальное зондирование выявляет при дуаденоскопии слизь и слущенный эпителий, при гастроскопии — воспалительные изменения слизистой. Обязательно проводится дифференциальная диагностика с заболеваниями пищеварительной системы в частности с гастритом.
При воспалении двенадцатиперстной кишки лечение проводится консервативное. В зависимости от тяжести состояния и выраженности симптомов терапия проводится амбулаторно либо стационарно. При усиливающихся болях применяются спазмолитики и анальгетики. Назначаются противовоспалительные, репаранты и обволакивающие препараты. Обязательна диетотерапия.
Хронический дуоденит достаточно разнообразен в своих клинических проявлениях. Для облегчения задачи диагностики выделяют несколько форм:
- Язвенно-подобная. Для этой формы характерны боли напоминающие проявление язвенной болезни, но меньшей интенсивности и не связанные с сезонностью.
- Гастрит-подобная форма отличается клиникой диспепсических расстройств. Рвота, понос, вздутие живота — частые спутники данной формы.
- Панкреатит- или холецистит-подобные формы характеризуются тянущими болями в правом подреберье, опоясывающими болями. Проявления усиливаются после употребления жирной пищи.
- Нервно-вегетативная форма чаще встречается у молодых женщин и сопровождается общей соматической клиникой. Повышенная утомляемость, раздражительность, общая слабость, головные боли часто приводят пациента к неврологам и психотерапевтам, а воспалительный процесс пищеварительного тракта упускается из вида.
- Для смешанной формы характерна комбинация различных клинических проявлений всех перечисленных выше форм.
- Бессимптомная форма никак себя не проявляет, за исключением нарастающей общей слабости. Чаще встречается у лиц пожилого возраста.
В результате хронический дуоденит может перейти в эрозивный, что часто приводит к развитию скрытых желудочно-кишечных кровотечений и анемии. В этом случае появляются общая слабость, головокружение, мелена, снижение артериального давления, иногда до коллапса.
Диагноз хронического воспаления двенадцатиперстной кишки и сопутствующие симптомы определяют лечение. Обязательной является диетотерапия. Исключается соленое, жареное, копченое, жирное — все то, что может давать раздражающее и канцерогенное действие на слизистую желудочно-кишечного тракта. В медикаментозной терапии чаще используются антацидные препараты, для защиты от секреторной деятельности желудка и репаранты. Вся остальная терапия проводится с учетом формы хронического дуоденита.
Флегмонозный дуоденит – это форма, требующая обязательной госпитализации в гастроэнтерологический стационар. Первичный флегмонозный дуоденит развивается при проникновении бактериальной флоры через слизистую оболочку в глубокие слои, обширных язвенных дефектах. Вторичный флегмонозный дуоденит возникает при заносе бактериальной флоры гематогенным путем из других очагов (абсцессов различной локализации, фурункулов, гангрен).
Клиническая картина достаточно яркая, характеризуется гектической температурной реакцией, ознобом. Часто беспокоят мучительные боли в верхних отделах живота, чаще справа. На фоне общей интоксикации развивается общая слабость, головная боль, чувство ломоты во всем теле. Появляется клиника «острого» живота: доскообразный живот, сухой щеткоподобный язык, положительный симптом Щеткина-Блюмберга. Частое осложнение флегмонозного дуоденита – перитонит, под диафрагмальный абсцесс, медиастинит, гнойный плеврит, сепсис. Для предотвращения развития осложнений пациент нуждается в срочном оперативном лечении, которое и является основным при данной форме.
Диагноз воспаления двенадцатиперстной кишки (дуоденит) выставляется на основании клинических проявлений, анамнеза и диагностики. Одним из основных методов исследования является гастроскопия с биопсией.
Гастроскопия относится к эндоскопическим методам исследования. Благодаря данной процедуре создается возможным визуализировать слизистую пищеварительного тракта и обнаружить дефекты. Проводится манипуляция при помощи гастроскопа, оснащенного волоконно-оптической системой и щипцами. Данный прибор представляет собой гибкую трубку, вводимую через рот и пищевод в желудок. Оптическая система дает достаточно яркую детализированную картинку, которая выводится на экран. При необходимости делаются фотографии и прикрепляются к истории болезни пациента. Гастроскопия помогает рассмотреть все видимые дефекты слизистой и взять пробы с подозрительных образований на биопсию с последующим гистологическим и цитологическим исследованием. Проводится исследование в гастероэнторологическом стационаре специально обученным врачом-эндоскопистом. Интерпретацию и заключение дает тот же врач. При обнаружении патологии, лечащий врач, опираясь на клинику и на данные эндоскопического исследования, выставляет диагноз и назначает адекватную медикаментозную терапию. Разновидностью гастроскопии является ФЭГДС (фиброэзофагогастродуоденоскопия), которая позволяет визуализировать слизистую не только пищевода и желудка, но и двенадцатиперстной кишки.
Источник


Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
«Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день…
Читать далее »
Все органы пищеварительной системы человека важны, так как каждый выполняет определенную функцию. Одним из важнейших кроме желудка называют и двенадцатиперстную кишку. Её роль – выработка особого секрета, который способствует усвоению питательных элементов, имеет эвакуаторную и моторную функции.
Необходимость лечения

Двенадцатиперстная кишка – это своего рода резервуар, в который попадает пища из желудка, перетекают из поджелудочной железы соки. Именно здесь пища переваривается полностью.
Двенадцатиперстная кишка вот уже около ста лет признана органом эндокринным. В ней можно найти многие гормоны, способствующие пищеварению и регулирующие работу остальных органов желудочно-кишечной системы. Именно поэтому воспаление желудка и заболевания двенадцатиперстной кишки важно своевременно определить и лечить.
Даже на первый взгляд незначительные заболевания, которые легко поддаются лечению, нужно быстро диагностировать. Ведь болезнь перерастает в хроническую, а некоторые заболевания могут быть причиной серьезных осложнений.
Основные причины развития заболеваний

Основная причина заболеваний – воспаление слизистой двенадцатиперстной кишки. Способствует этому пища с повышенной кислотностью, которая негативно влияет на слизистую кишки и желудка.
Довольно часто провоцируют заболевания пищеварительных органов следующие проблемы:
- Частое употребление острых, кислых, копченых блюд.
- Злоупотребление алкогольными напитками.
- Повреждение слизистой.
- Ожоги слизистой.
- Нерегулярное питание
- Непродуманная диета.
- Заражение бактериями Helicobacter, которые вызывают раздражение в органах пищеварения. При отличном иммунитете бактерии не доставят хлопот человеку, даже если проникнут в организм с пищей или водой. А вот при ослабленном иммунитете быстро дадут о себе знать не самым приятным образом.
- Гормональные сбои организма.
- Внутренние особенности строения кишечника и желудка. Опущение органов брюшной полости к причинам развития воспалительных заболеваний не относится. Такая проблема вызвать воспаление не способна.
Какой бы ни была причина развития, воспаления слизистой желудка и заболевания двенадцатиперстной кишки нельзя оставлять без внимания. Их нужно срочно лечить, причем строго в соответствии с рекомендациями доктора и с контролем состояния до момента полного выздоровления.
Основные симптомы

Воспалений есть несколько видов, они могут иметь разную локализацию и протекать по-разному.
Основные симптомы, которые наблюдаются практически при любой форме, следующие:
- Плохое пищеварение, снижение или полное отсутствие аппетита.
- Чувство тяжести в животе, ощущение переедания после употребления пищи.
- Диарея, отрыжка и метеоризм, которые возникают достаточно часто.
- Боли в животе в верхней центральной области.
- Ноющие болевые ощущения. Они появляются, когда человек проголодался или ночью, могут отдавать в грудную клетку.
- Рвота и кровяные выделения в каловых массах.
- Малокровие, которое может намекать на вероятность кровотечений в органах.
- Слабость.
При разных воспалительных процессах симптомы отличаются.
Чтобы поставить диагноз нужно уточнить еще некоторые моменты:
- Сильные боли в эпигастральной области, в особенности в правом подреберье намекают на сильное воспаление двенадцатиперстной кишки. Еда в таком случае по кишке проходит медленно, отчего у пациента появляется неприятное ощущение вздутия, метеоризм, могут отмечаться урчания в желудке. Также некоторые пациенты говорят о наличии горького привкуса во рту.
- Если к воспалению слизистой присоединяется язва, натощак у человека будут возникать очень сильные желудочные боли. Присутствуют и другие признаки воспаления, но характерным симптомом язвенной болезни и проблем двенадцатиперстной кишки отмечены докторами именно болевые ощущения.
- При воспалении в нижних отделах желудка, боли также будут локализованы ниже. При этом могут наблюдаться проблемы, которые больше напоминают симптомы колита – вздутие, повышенная перистальтика кишечника и понос.
Диагностика заболеваний двенадцатиперстной кишки и желудка

Какими бы ни были симптомы, диагностировать заболевание на основании жалоб пациента и осмотра не способен ни один врач. Доктор может только предположить диагноз, а для принятия окончательного решения потребуется пройти обследование.
Точный диагноз помогут поставить дополнительные методы обследования пациентов:
- УЗИ – выполняют УЗИ желудка и органов пищеварения.
- Осмотр с использованием гастроскопа. В желудок вводится зонт, оснащенный камерой и подсветкой, благодаря чему врач может изучить верхнюю часть желудка на предмет патологий.
- Анализ кислотности желудочного сока.
- Анализы кала. Обычно рекомендуют сдать копрограмму – это специфический анализ, позволяющий оценить работу пищеварительной системы. Также обязательно проводят анализ кала на наличие скрытой крови.
- Анализы крови.
- Тест на наличие бактерии Helicobacter.
- Биопсия слизистой.
- Рентген желудка и двенадцатиперстной кишки – осуществляется благодаря введению специального вещества, которое позволяет подсветить органы для снимка.
Доктор отправляет пациента на все или некоторые исследования из приведенного выше списка, а после получения и анализа всех результатов ставит окончательный диагноз. Именно благодаря квалифицированному подходу к определению проблемы удается назначить максимально эффективное лечение.
Как лечить?
Лечение заболеваний, как и лечение большинства проблем пищеварительной системы, в первую очередь основано на соблюдении специальной диеты. Если пациент будет питаться неправильно и необдуманно, продолжать употреблять вредную пищу, проблему решить не удастся.
Диета предусматривает полное исключение пищи копченой, соленой, острой и жареной. Прием пищи 5-6 раз в день небольшими порциями. Еда должна быть теплой, жидкой, иметь мягкую консистенцию. Обычно рекомендуют готовить на пару, варить или тушить продукты.
Первые 10-14 дней нужно придерживаться строжайшей диеты – за это время должен пройти острый воспалительный период. После этого можно добавлять постепенно некоторые другие продукты, чтобы выходить из диеты. Пациентам с хронической формой воспаления желудка и двенадцатиперстной кишки придерживаться диетического питания необходимо постоянно.
Важна и правильная медикаментозная терапия. Для лечения воспалений назначают препараты, способствующие облегчению состояния пациента и восстановлению слизистой:
- Спазмолитики – рекомендуют для снятия сильных болей на начальном этапе лечения.
- Антацидные средства помогают снизить кислотность желудка.
- Обволакивающие лекарственные препараты помогут защитить слизистую двенадцатиперстной кишки и желудка.
- Препараты противоглистные дополнят список, если результаты анализов показывают наличие глистной инвазии у пациента.
- Антибиотикотерапия имеет смысл в тех случаях, если анализы показали присутствие в организме бактерии Helicobacter.
- Лекарства, способствующие стимулированию моторики, помогут улучшить состояние пациента при труднопроходимости двенадцатиперстной кишки.
Источник

