Как лечить воспаление остеохондроза
Почти 80% людей ежегодно испытывают боли в пояснице. В этот процент попадают все люди вне зависимости от их возраста и рода занятий. Этиология болевого синдрома может быть разнообразной, но основная причина возникновения боли в позвоночнике – это развитие у человека остеохондроза. С каждым годом этому заболеванию подвергается все большее количество человек. Связано это с тем, что в современном мире люди ведут малоподвижный образ жизни и занимаются сидячей работой. Также нужно заметить, что это заболевание с каждым годом «молодеет», и справиться с ним становится все труднее.
Воспаление остеохондроза
Болезнь осложняется, когда возникает воспаление при остеохондрозе. Симптомы становятся более неприятными. В статье разберемся, как лечить такое явление.
Остеохондроз – что это такое?
Многие специалисты утверждают, что наиболее частым симптомом при этой патологии является дорсалгия – периодические неспецифические боли в области спины. Сложность описания этого заболевания возникает от того, что для полного обследования и эффективного лечения остеохондроза необходимо большое количество специалистов разнообразных профилей – нейрохирургов, неврологов, ортопедов. Нередко встречаются случаи, когда пациент, имеющий остеохондроз, обращается к врачу-кардиологу и жалуется на сердце — это связано с тем, что проявления остеохондроза могут быть похожи даже на нарушения работы сердца.
Остеохондроз позвоночника впервые был назван так в начале двадцатого века. Под этим термином подразумевались дегенеративно-воспалительные процессы, происходящие в двигательном сегменте позвоночника — это два соседних позвонка с прилегающим к ним позвоночным диском. Такая конструкция помогает человеку сгибать, разгибать и вращать туловище вовсе стороны.
Остеохондроз – заболевание достаточно распространенное, могущее поразить любого человека
Благодаря разнообразным факторам межпозвоночные диски теряют свою эластичность, что приводит к затруднению движения, а также к болевому синдрому. Дегенеративное разрушение начинается с межпозвоночного диска. Если пациент вовремя не обратит внимания на заболевание, разрушение и воспалительный процесс переходят на близлежащие позвонки. В этом случае лечение будет проходить более длительно и сложно.
Такие дегенеративно-воспалительные процессы могут начаться абсолютно в любой части хребта. Наиболее часто наблюдается остеохондроз поясничной части, поскольку именно на этот отдел приходится наибольшая нагрузка.
Симптомы
Признаки остеохондроза в области поясницы.
- Основной симптом – боли в области поясницы. Болевой синдром при этом может быть выражен как резкими, так и периодическими ноющими болями в пояснице. При этом он может быть усиливаться во время движения.
- При запущенном остеохондрозе, когда воспалительные процессы начинают поражать близлежащие ткани, у пациента могут наблюдаться онемение и потеря чувствительности в нижних конечностях, а в самых тяжелых случаях – атрофия мышц.

Остеохондроз в пояснице характеризуется болями в этой области, а также потерей чувствительности в ногах
Следующий по распространенности вид этой патологии – остеохондроз шейного отдела позвоночника. Такая высокая «встречаемость» этого вида остеохондроза связана с тем, что все больше людей выбирают для себя сидячую работу, находясь при этом в дискомфортном для шеи положении. Такие нагрузки приводят к развитию воспалительного процесса в шейном отделе.
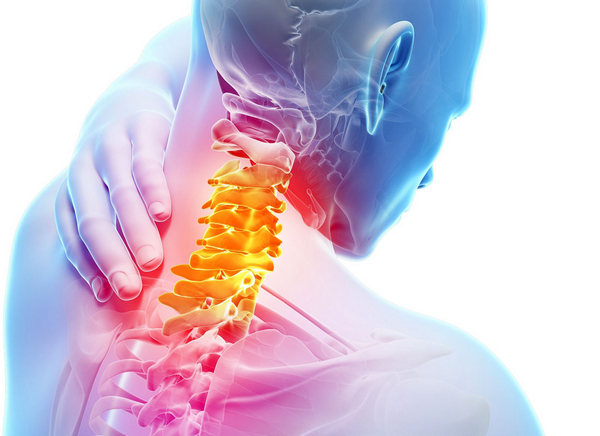
Такая патология в шее развивается довольно часто, поскольку это самая подвижная часть хребта
Развивающийся остеохондроз шеи имеет несколько основных признаков:
- периодические головные боли;
- головокружения;
- нарушения резкости зрения, а также ухудшение слуха;
- появление перед глазами эффекта затуманенности или мелькающих мушек;
- болевые синдромы, переходящие в области затылка, иногда — в область ключиц или плеч;
- ощущение покалывания в верхних конечностях, а также потеря чувствительности.
В области грудной клетки дегенеративно-воспалительные процессы встречаются редко. Связано это с тем, что этот отдел является менее подвижным, нежели поясничный или шейный, а также на него не оказывается особенно сильной нагрузки даже при длительном нахождении в положении сидя. Несмотря на это, остеохондроз грудного отдела все же встречается, и как правило пациенты принимают это заболевание за нарушения работы сердца из-за сильной схожести симптомов:
- болевой синдром возникает под грудиной или между лопаток – такие боли чаще всего усиливаются во время двигательной активности, а иногда даже при дыхании;
- возможны нарушения чувствительности кожи.
Прямым симптомом, указывающим на остеохондроз, является возникновение сильных болей при надавливании на пораженные участки позвоночника и область вокруг них.
На фоне остеохондроза любого отдела нередко возникают воспаления, которые, как правило, связаны с нервными корешками, отходящими от спинного мозга. При каких-либо нарушениях хребта они могут пережаться, что и вызывает воспалительный процесс, сопровождающийся довольно сильной болью.
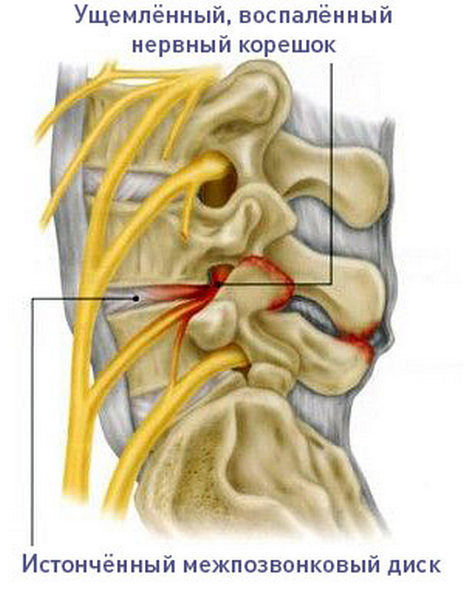
На фоне остеохондроза могут развиться воспаления нервных корешков
Случается, что воспаляется и сам позвоночник, однако с остеохондрозом это не связано. Воспаление позвоночного столба иначе называют болезнью Бехтерева, которая в свою очередь развивается из-за нарушений на генетическом уровне, и никакие процессы извне не могут повлиять на начало ее развития.
Причины развития и группы риска
Человеческий позвоночник является достаточно прочным механизмом, и для того, чтобы его повредить, необходимо сильное и длительное воздействие на него. Если пациент, имеющий остеохондроз на начальной стадии, будет проинформирован о возможных причинах и факторах риска, то он сможет предотвратить дальнейшее развитие его болезни.
Вероятные причины развития остеохондроза.
- Отсутствие двигательной активности. Если человек ведет малоактивный образ жизни, в его теле замедляется кровообращение, и кровь не может достаточно питать все элементы позвоночного столба.
- Слишком серьезные физические нагрузки, которые не контролируются специалистом, также очень вредны для позвоночника и могут привести к дальнейшему развитию остеохондроза, так как чрезмерная нагрузка может травмировать межпозвоночный диск.
- Долгое нахождение в некомфортном положении также сильно нагружает позвоночник. Человек, имеющий сидячую работу, должен тщательно организовывать свое рабочее место, чтобы ему было максимально удобно.
- Частые стрессы могут стать причиной остеохондроза – постоянно напряженные мышцы могут стать причиной спазмов, вследствие которых пережимаются сосуды позвоночника, не давая им достаточно питать позвоночный столб кровью.
- Наличие лишнего веса и вредных привычек могут стать причиной нарушения микроциркуляции в сосудах, что в свою очередь будет влиять на недостаточное питание кровью позвоночного столба.
- Употребление малого количества воды может негативно повлиять на эластичность межпозвоночных дисков, что со временем приведет к их травматизации.
- Наследственный фактор – у человека может быть генетически заложено преждевременное изнашивание ткани кости и хряща. Если несколько поколений в семье человека страдали от этого заболевания, значит, он находится в группе риска.
- Травмы спины и шеи – если пациент перенес какие-либо травмы позвоночника, они могут дать всевозможные осложнения, в числе которых – развитие остеохондроза в месте травматизации.
- Перенесенные инфекции или прием каких-либо лекарственных средств может негативно повлиять на состояние позвоночника.
Группа риска развития остеохондроза очень обширна, и в нее входят люди самых различных профессий. Главным образом в группе риска находятся те, кто постоянно подвержен сильным нагрузкам на позвоночник – это спортсмены, грузчики, строители, а также люди, имеющие сидячую работу.
Стадии заболевания и осложнения
Все стадии остеохондроза впервые были подробно описаны в 1971 году. Это описание помогает понять, как именно ведет себя заболевание на разных стадиях.
Таблица. Стадии остеохондроза.
| Стадия | Описание |
|---|---|
| Стадия первая | Начинается постепенная деформация межпозвоночных дисков. На этой стадии деформация является незначительной, ядро сдвигается только в пределах самого диска, который в свою очередь теряет свою упругость. На этом этапе боли бывают редкими и незначительными, пациент может не обратить на это никакого внимания, так как болевой синдром его не беспокоит. |
| Стадия вторая | На этой стадии происходит постепенное ослабление связок, окружающих пораженный диск. В самом диске могут появляться микротрещины. Соседние позвонки начинают постепенно наседать друг на друга, из-за чего пациент может испытывать сильную острую боль, особенно во время движения. |
| Третья стадия | На этой стадии межпозвоночный диск подвергается полному повреждению, ядро диска при этом выпячивается за пределы позвонков, образуя межпозвоночную грыжу. На этом этапе чаще всего начинается ущемление близлежащих нервных пучков, что делает болевой синдром более выраженным. |
| Четвертая стадия | На последней стадии заболевания дегенеративно-воспалительный процесс затрагивает все имеющиеся вблизи поражения ткани. Чаще всего пораженный сегмент позвоночника полностью теряет свою подвижность. |
Остеохондроз может вызвать ряд осложнений. Деформация межпозвоночного диска и выпячивание грыжи может приводить к сдавливанию спинного мозга. Это состояние является очень тяжелым, так как такое давление может привести человека к обездвиживанию и инвалидности.
Также достаточно часто встречаются поражения нервных корешков вследствие их компрессии или вовлечения их в воспалительный процесс. При этом процессе могут возникнуть такие проблемы, как межреберная невралгия, потеря чувствительности в верхних и нижних конечностях, нарушения движений и даже неправильная работа различных внутренних органов.
Также воспалительный процесс может затронуть крупные нервы, например, седалищный. Это осложнение может привести к возникновению различных заболеваний мочеполовой системы и даже бесплодию.
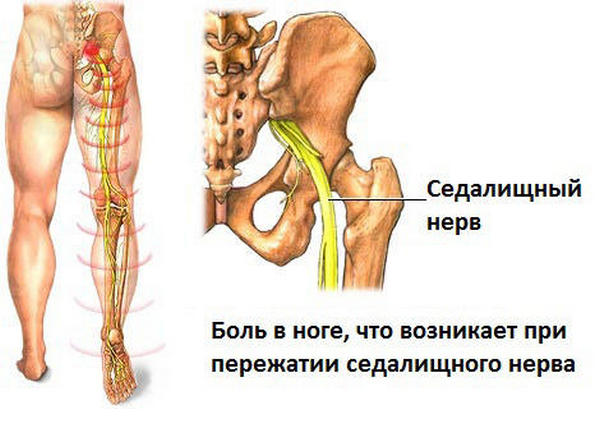
Воспаление может затронуть и седалищный нерв, что часто приводит к очень тяжелым осложнениям
Сдавление кровеносных сосудов при выпячивании грыжи может также повлечь за собой ряд различных осложнений. В таком случае больше всего страдает головной мозг человека, так как он недополучает достаточное количество кислорода, которое должно поступать вместе с кровотоком. При таком состоянии пациент может наблюдать ухудшения слуха, падение зрения и другие нарушения, связанные с работой мозга. В особенно сложных случаях пациент испытывает затруднения при дыхании и ощущает сбои в сердечном ритме.
Что человек может сделать самостоятельно?
Обычно человек испытывает симптоматику остеохондроза и воспаления после сильного переохлаждения, высокой физической активности, неудобного сна или длительного нахождения в неудобном положении. В этих случаях пациент может испытать симптомы остеохондроза, даже если раньше это заболевание его не беспокоило. Если патология оставлена без внимания, дегенеративно-воспалительные процессы начинают активно прогрессировать, а симптоматика усиливаться. Пациент начинает испытывать постоянные боли, из-за чего снижается его работоспособность. Именно поэтому человеку необходимо обратиться за лечением еще при самых ранних признаках развития остеохондроза.
Если не лечить остеохондроз, воспаление будет усиливаться
Если остеохондроз уже начал развиваться, то полностью вылечить патологию уже невозможно. Но при своевременном и должном лечении процесс разрушения можно остановить.
Диагностика заболевания
Полная и тщательная диагностика остеохондроза проходит в несколько этапов.
Для начала пациента должен осмотреть врач-невролог — он выявляет степень поражения нервных корешков. Также неврологу необходимо проверить рефлексы пациента и оценить его кожную чувствительность.
Далее пациента направляют на УЗИ сосудов, чтобы обнаружить возможное нарушение кровотока. Рентген позвоночника позволит определить степень поражения позвонков, а также выявить наличие или отсутствие межпозвоночной грыжи. Компьютерная томография позволяет более тщательно рассмотреть позвоночник в виде трехмерной модели. Такая процедура позволит выявить самые мельчайшие нарушения. Магнитно-резонансная томография (МРТ) используется для того, чтобы подробнее изучить мягкие ткани. С помощью этой процедуры специалисты могут тщательно рассмотреть спинной мозг и оценить его состояние, а также более детально рассмотреть пораженный межпозвоночный диск.

Для постановки диагноза необходимо пройти диагностику
Также пациенту необходимо пройти лабораторные исследования – сдать кровь и мочу на анализы, чтобы оценить показатель кальциевого обмена в организме.
Для определения состояния нервных корешков, а также мышечной ткани, которые могли воспалиться, необходимо пройти электромиографию.

Электромиография
Терапия воспаления остеохондроза
Терапия этого заболевания проводится только комплексно — только так лечение может дать результаты.
Для начала пациент должен обратить внимание на свой образ жизни. Необходимо соблюдать режим труда и отдыха, заниматься щадящими, но регулярными физическими нагрузками, своевременно и полноценно питаться, а также спать достаточное количество часов. Выполнение этих правил заметно улучшит состояние человека.
Пациенту также назначается медикаментозная терапия. Основными препаратами при остеохондрозе являются НПВС. Эти средства не только избавляют пациента от болевого синдрома, заметно улучшая качество жизни, но и уменьшают воспалительные процессы. Также для расслабления спазмированных мышц пациенту могут быть прописаны миорелаксанты.
Необходимо помнить, что любые лекарственные средства имеют свои побочные действия, поэтому необходимо принимать их, четко следуя инструкции. В основном препараты очень сильно влияют на состояние ЖКТ.
Лечение остеохондроза не может обойтись без физиотерапии. Очень эффективным в этом случае является прохождение курса массажа или же мануальной терапии. Если длительное лечение на последних стадиях не приносит никаких эффектов, пациенту назначается хирургическое вмешательство.
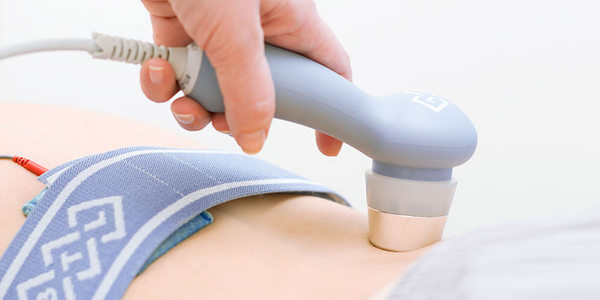
Физиотерапия – неотъемлемая часть терапии остеохондроза
Иглоукалывание при воспалении остеохондроза
Иглоукалывание, или акупунктура – это процедура воздействия на различные точки человеческого тела с помощью игл. Каждая точка отвечает за работу какого-либо отдельного органа. Также иглоукалывание положительно действует на мышцы, позволяя им расслабляться. С помощью акупунктуры можно добиться уменьшения болевого синдрома. Сама процедура является абсолютно безвредной для организма человека, но ощущения во время постановки игл могут быть различными. Многие люди ощущают покалывания или легкое онемение в области постановки иглы. Самое главное, чтобы процедура проводилась опытным специалистом, ведь при неправильной постановке игл процедура будет просто бесполезной и не принесет желаемого эффекта.
Существует похожая процедура, которая достаточно часто используется в терапии воспаления остеохондроза – моксотерапия. Она подразумевает воздействие на активные точки специальными сигарами из полыни. Очень часто две эти процедуры проводятся комплексно.

Моксотерапия
Профилактика воспаления остеохондроза
Существует несколько основных рекомендаций, которые необходимо выполнять для профилактики возникновения воспаления остеохондроза. В особенности этими правилами должны пользоваться люди, находящиеся в группе риска.
Спальное место человека должно хорошо поддерживать правильное физиологическое положение тела. Матрас должен быть жестким или полужестким, а подушка не должна сильно поднимать голову человека, прогибая в этом положении шею.
Необходимо стараться не поднимать слишком тяжелые предметы, чтобы не перегружать позвоночник.
Очень эффективной профилактикой остеохондроза являются занятия в бассейне. Они помогают укрепить мышцы спины и шеи, а также разрабатывают подвижность позвоночника.

Одним из видов эффективной профилактики остеохондроза является плавание
Если нет возможности посещать бассейн, то нельзя забывать о ежедневных щадящих физических нагрузках.
Необходимо избегать длительного сидячего положения. Если из-за работы человек вынужден постоянно сидеть за своим рабочим столом, то необходимо периодически подниматься и делать небольшую гимнастику, растягивать и разминать все тело, в особенности спину и шею.
При первых признаках воспаления остеохондроза нельзя заниматься самолечением. В первую очередь человеку необходимо пройти дополнительные исследования и узнать точный диагноз. Терапия также должна быть согласована с врачом, так как неправильное лечение может не только не дать результатов, но и сильнее навредить организму.
Подводим итоги
Если не заниматься терапией остеохондроза, он будет активно прогрессировать, что в итоге рано или поздно приведет к различным воспалениям. Они в свою очередь могут стать причиной как минимум сильных болей, а в дальнейшем и вовсе привести к необратимым осложнениям. Именно поэтому нельзя игнорировать проявления развития патологии, не пытаться лечиться самостоятельно, а обратиться за консультацией к врачу.
Видео — Врач о том, что такое остеохондроз
Остеохондроз — клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Остеохондроз — специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Рекомендуем статьи по теме
Источник
Остеохондроз может доставить немало неприятных ощущений и способен заметно снизить качество жизни, а потому требует обязательного и специализированного лечения.
Лечение остеохондроза…
Запущенный остеохондроз вызывает серьезные осложнения, которые могут привести к частичной и даже полной утрате трудоспособности.
Как можно вылечить остеохондроз?
Благодаря курсу процедур из иглорефлексотерапии, массажа и физиотерапии можно достичь снижения боли, улучшения подвижности, нормализации общего состояния.
Где можно пройти курс?
Комплексный подход при лечении шейного остеохондроза предполагает снятие избыточной нагрузки на межпозвоночные диски, нормализацию кровообращения, устранение болезненных ощущений в мышцах.
Подробнее…
Проходить восстановительное лечение рекомендуется в профильных стационарах и реабилитационных центрах, специализирующихся на комплексной реабилитации и консервативном лечении остеохондроза.
Узнать cтоимость реабилитации…
Остеохондроз позвоночника, как болезнь человеческого вида, или «болезнь цивилизации», связана с прямохождением, при котором нагрузка на всю конструкцию позвоночника и межпозвоночные диски существенно повышается. Современный, малоподвижный образ жизни только усугубляет положение дел. Вряд ли найдется взрослый человек, который не испытывал проявления остеохондроза в той или иной форме. По этой причине вопросы о том, как, чем и где лечить остеохондроз не теряют своей актуальности.
Четыре пятых всех болей в спине вызваны остеохондрозом. А с точки зрения расходования на его лечение денежных средств он не уступает сердечнососудистым заболеваниям или гриппу.
Причины возникновения
По достижении среднего возраста у человека в межпозвонковых дисках формируется сосудистое русло, в связи с чем, их питание происходит по принципу диффузии. Это, в частности, затрудняет регенерацию межпозвонковых дисков после чрезмерных или несимметричных нагрузок, а так же микро- и макротравм.
Неполноценное, или нерациональное, питание добавляет «масла в огонь», и межпозвоночные хрящи, не получая нужных питательных веществ, начинают постепенно истончаться, терять прочность и эластичность, деформироваться.
Точные причины появления остеохондроза, к сожалению, на сегодняшний день не установлены, поэтому принято считать, что это некая совокупность факторов риска, среди которых:
- Нарушения метаболических процессов в организме;
- Генетическая предрасположенность;
- Слабое физическое развитие, нарушение осанки и плоскостопие, другие нарушения костно-мышечной системы;
- Инфекционные заболевания и интоксикации;
- Микротравмы позвоночника вследствие падений, ударов, резких движений и избыточных нагрузок, однотипных несимметричных движений;
- Макротравмы позвоночника вследствие переломов и ушибов;
- Неправильное питание, малоподвижный образ жизни и избыточный вес, приводящие к недостатку жидкости, витаминов и микроэлементов;
- Стрессовые состояния и курение, приводящие к спазмам и сужению сосудов;
- Метеорологические условия, при которых наблюдается низкая температура и высокая влажность воздуха.
Существует множество причин развития остеохондроза, и все они так или иначе являются следствием неправильного образа жизни, заложниками которого становится все большее количество людей современного общества.
Профилактика остеохондроза
Очевидно, что лучшей профилактикой остеохондроза являются рациональное питание и физкультура, в числе занятий которой показаны:
- Утренний самомассаж поясницы, спины и конечностей.
- Гигиеническая гимнастика с маховыми движениями рук и ног, прыжками на месте, вращением головы, подтягиванием на турнике.
- Пятиминутная физкультурная пауза на рабочем месте с набором из 7-9 упражнений.
- Плавание в бассейне, в особенности, на спине.
Конечно, если время для профилактики упущено, этот список упражнений придется расширить лечебной гимнастикой, в которой предусмотрены приемы на вытяжение позвоночника.
Питание при остеохондрозе должно включать большое количество белков, за исключением блюд из грибов, из животных жиров остается сливочное масло, первые блюда – преимущественно вегетарианские, вторые блюда – на пару или в духовке, закуски – главным образом заливные, нежирные соусы, пряности и специи – приветствуются. Резко ограничивается потребление соли и засоленных продуктов (сельди, лосося, домашних заготовок на зиму), сахара, мучных, сдобных и других кондитерских изделий, винограда и сока из него, крепких кофе и чая, алкоголя и курения.
Масса дневного рациона обычно не должна превышать 2 кг, жидкости – 1 литра, а килокалорий – 2600 единиц. Дневной рацион питания рассчитывается на частый прием пищи – 5-7 приемов в день.
В случае если анализы показывают нехватку тех или иных витаминов и микроэлементов, они назначаются дополнительно.
Диагностика остеохондроза
В зависимости от места локализации остеохондроз может быть:
- Шейным (25% случаев) – сопровождается болями в руках и плечах, головными болями с дальнейшим возможным развитием синдрома позвоночной артерии, когда появляются шум в ушах, возникают «мушки» и цветные пятна перед глазами, легкое головокружение.
- Грудного отдела позвоночника, – возникают болевые ощущения наподобие «кола» в груди, боль «простреливает» в другие органы: сердце, легкие, желудок.
- Пояснично-крестцового отдела позвоночника (50% случаев) – боль в области поясницы, отдающая в ноги, крестец, а порой и в область паха, может сопровождаться синдромами нарушения функций и чувствительности мышц нижних конечностей.
- Распространенным (12% случаев) – является сочетанием остеохондроза позвоночника сразу нескольких отделов, а потому – самой тяжелой формой этого заболевания.
Помимо ноющих болей в соответствующих отделах позвоночника, чувства ломоты и онемения в конечностях, болевых «прострелов» в различные органы и мышцы при остеохондрозе наблюдаются другие симптомы: спазмы мышц, снижение свободы движений и усиление болей при кашле или чихании, дополнительных нагрузках и резких поворотах или наклонах.
Предварительный диагноз ставится, основываясь как на вышеперечисленных симптомах, так и на первичном осмотре у врача, который проверяет позвоночник пациента в различных положениях – лежа, стоя, сидя, – в состояниях движения и покоя, после чего пациент отправляется на аппаратную диагностику с целью подтверждения и уточнения или опровержения диагноза. К основным видам исследования позвоночника относится МРТ, компьютерная томография, рентгенография и ультразвуковая доплерография магистральных артерий головного мозга, по-другому – УЗДГ МАГ.
Бывает, что после тщательного обследования дополнительно выявляют сопутствующие заболевания, являющиеся осложнениями остеохондроза: грыжи – позвоночника и межпозвонковая, протрузия межпозвонкового диска, радикулит и кифоз.
Качество диагностики имеет первостепенное значение, ведь многие симптомы остеохондроза абсолютно идентичны с симптомами других заболеваний, а источниками боли могут быть как спинномозговой корешок, так и поврежденный межпозвоночный диск.
Лечение остеохондроза
Но за диагностикой следует лечение, которое может быть двух видов – консервативное и оперативное – в зависимости от запущенности и тяжести заболевания и наличия внутренних ресурсов к выздоровлению, других показаний и противопоказаний.
В ряде тяжелых случаев без операции обойтись нельзя, в других – оправдано консервативное лечение. Однако сделать правильный выбор смогут лишь высококвалифицированные врачи, а иногда – их консилиум.
При консервативном лечении, а так же последующей реабилитации, необходим комплексный подход, который означает применение множества методик из различных отраслей медицины. Современная российская медицина в большинстве случаев сводит консервативное лечение и послеоперационную реабилитацию к двум вещам: медикаментозной терапии и аппаратному лечению. При этом наблюдается тотальная недооценка собственных ресурсов организма, происходит лечение как бы «в отсутствие» самого пациента, как будто активного участия пациента в излечении происходить не может или не должно. Такое «пассивное» лечение и реабилитация всегда оказываются более длительными, а иногда – безуспешными.
При этом консервативное лечение и послеоперационная реабилитация должны включать несколько различных методик, таких как:
- ЛФК – упражнения лечебной гимнастики;
- Изометрическая кинезиотерапия;
- Мануальная терапия;
- Рефлексотерапия;
- Подводный гидромассаж;
- Тракционное лечение (или разгрузочное лечение на основе вытяжения позвоночника);
- Магнито-, электро- и вибростимуляция;
- Ультразвуковая и лазерная терапия;
- Мобилизационно-вакуумная терапия;
- Лечебная диета
- Психотерапия;
- Медикаментозная терапия.
При правильном подборе и сочетании множества лечебных методик медикаментозное лечение можно отодвинуть на последнее место и прибегать к нему в минимальном объеме или в фазах обострения.
Занятия с психологом в сочетании с ЛФК заставляют человека поверить в собственные силы и принять самое активное участие в выздоровлении или послеоперационном восстановлении.
Мануальный и гидромассаж, рефлексотерапия не только улучшают кровообращение, снимают болевые синдромы, но и пробуждают внутренние силы организма.
Недооценка роли диетологии может свести к минимуму эффективность медикаментозного лечения, ведь индивидуально и правильно подобранный рацион питания, позволяет насыщать клетки организма необходимыми питательными веществами, микроэлементами и витаминами, предупреждая сопутствующие осложнения на другие органы и не усугубляя протекания таких заболеваний, как диабет, ожирение, сердечнососудистые болезни и заболевания желудочно-кишечного тракта.
И, тем не менее, медикаментозная терапия все же необходима, обычно она включает в себя несколько терапий:
- Анальгезирующую (анальгетики и местные обезболивающие);
- Противовоспалительную (пантогематоген, карипазим, ибупрофен, найз, реоприн и другие препараты);
- Спазмолитическую (дротоверин, сирдалуд, баклофен, миоластан, ботокс и др.);
- Антиоксидантную (токоферол, витамин С, тиоктовая кислота, мексидол и др.);
- Стимуляцию микроциркуляции крови (трентал, теоникол, актовегин, никотиновая кислота и др.);
- Коррекцию психосоматических расстройств и профилактику дегенерации хрящевой ткани (гликозамина сульфат, хондроитина сульфат, гиалуроновая кислота, алфлутоп, диацерин, эстрогены, пиаскледин и др.).
Итак, подведем итоги: послеоперационная реабилитация и консервативное лечение остеохондроза в специальных отделениях государственных клиник в большинстве случаев лишает возможности пациентов прохождения комплексного восстановительного лечения, а подобное лечение в домашних условиях добавляет еще несколько проблем. Дело в том, что пытаясь реабилитироваться на дому, пациент сталкивается, как минимум с тем, что:
- испытывает дефицит медицинского оборудования – ортопедических кроватей, тренажеров, приборов физиотерапии или просто необходимого пространства для занятий лечебной физкультурой;
- обнаруживает у себя неспособность к самоорганизации и самодисциплине, которые являются квинтэссенцией любых оздоровительных методик: не может элементарно соблюдать режимы сна, бодрствования, приема лекарств, прохождения лечебных процедур и питания на протяжении длительного периода времени.
- чувствует нехватку навыков диетологии и кулинарии, позволяющих составлять рецептуры и правильно подбирать и распределять дневной рацион питания, нарушение которого может свести на нет эффективность других оздоровительных методик.
Таким образом, проходить восстановительное лечение лучше всего в профильных стационарах и реабилитационных центрах, специализирующихся на комплексной реабилитации и консервативном лечении остеохондроза.
* Лицензия Министерства здравоохранения Московской области № ЛО-50-01-011140, выдана ООО «РЦ «Три сестры» 02 августа 2019 года.
Источник