К формам воспаления относятся
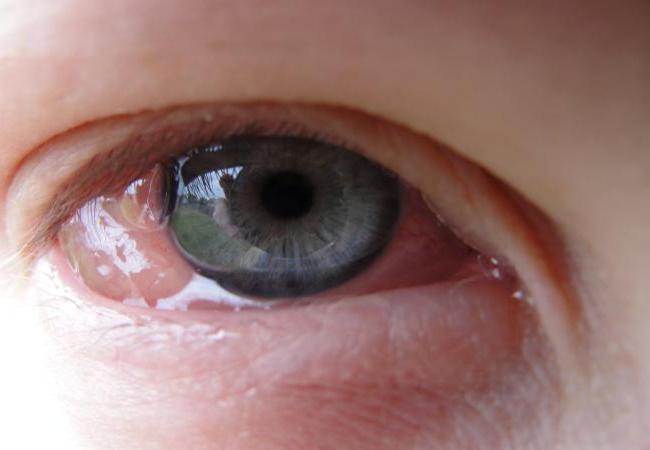
Наверное, каждый из нас испытал на себе, что такое воспаление, будь то рана или патологический процесс в каком-либо органе. Такая ответная реакция организма может быть очень опасна и в то же время она необходима как защита. О том, какие бывают формы, виды воспаления поговорим далее. А также рассмотрим, как протекает этот процесс, и попробуем выяснить причины его появления. Не забудем про методы лечения.
Воспаление — что это такое?
Принято считать, что это ответная реакция организма на действие всевозможных болезнетворных организмов и чужеродных агентов. Повреждение тканей часто также заканчивается данной патологией. Это защитная реакция организма в виде процесса, который направлен на сосредоточение, уничтожение агента, вызвавшего повреждение тканей.
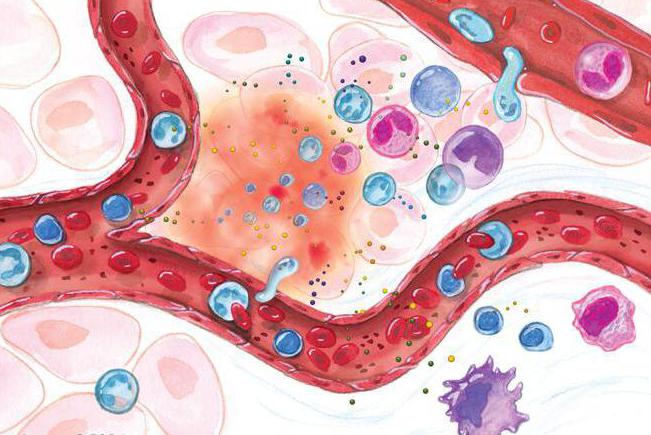
Воспаление может развиваться в органах, тканях. Как оно будет протекать, зависит от общего состояния человека, и этот процесс оказывает влияние на весь организм, независимо от того, в каком месте или органе он происходит.
Регуляция данного процесса осуществляется через центральную нервную систему. Болезнетворные микробы агрессивно воздействуют на орган или ткань, вызывая в пораженном месте воспалительный процесс. Он направлен на устранение повреждений и исцеление от болезни.
Даже местную патологию нельзя рассматривать, не оценивая состояния всего организма.
Воспаление присутствует при многих заболеваниях. В названиях некоторых даже принято добавлять окончание «ит», если имеется данный патологический процесс в органах. Так, например: бронхит, плеврит, гастрит. Но такие болезни, как пневмония, ангина, эмпиема сохранили свое название.
Этапы развития воспаления
Любое заболевание в своем развитии проходит несколько этапов. В воспалительном процессе их можно выделить три:
- Повреждение.
- Экссудация.
- Продуктивный этап.
Далее рассмотрим их более подробно.
Суть повреждения
Первый этап — повреждение. Это основа, с которой начинается любой процесс. Оно появляется в результате влияния внешнего или внутреннего патогенного фактора, а далее присоединятся нарушения в соседних тканях и во всем организме в целом. На этом этапе необходимо учитывать два пункта:
- Первичное повреждение тканей.
- Местные реакции и общие изменения в организме. Они могут влиять как положительно, так и отрицательно на повреждение.
Принято выделять первичное и вторичное повреждение. Первичное возникает под влиянием патогенных факторов, развивается в центре воспаления. Для него характерно выраженное нарушение функций и структуры клеток. Вторичное повреждение характеризуется влиянием тех же факторов и ответной реакцией прилегающих тканей и организма в целом. Для него характерны изменения структуры и функции клеток, сосудов, а также изменения вокруг очага воспаления.
При повреждении гибнут клетки и высвобождаются протео-, глико-, липолитические ферменты, они и способствуют разрушению мембран. В пораженном месте накапливаются кислые продукты и нарушаются окислительно-восстановительные процессы. На этом этапе процесс переходит в стадию экссудации.
Экссудация
На начальном этапе экссудации происходит рефлекторное расширение капилляров. К воспаленному участку приливает кровь, он заметно краснеет. Стенки сосудов становятся очень проницаемыми, и в прилегающую ткань проникает белок и ферменты крови. Как результат, образуется воспалительный выпот – экссудат. В этот момент становится заметной припухлость поврежденного участка.
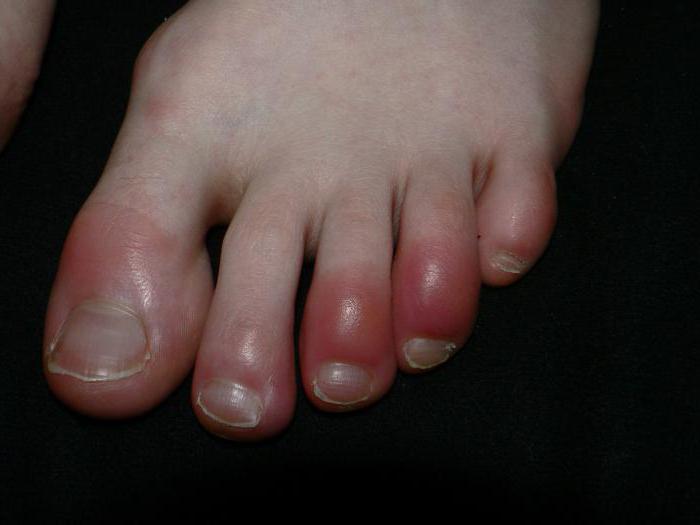
Также происходит поглощение фагоцитами тел живого или неживого происхождения, это есть процесс фагоцитоза. Он может быть завершенным или незавершенным. В первом случае поглощенные частицы перевариваются внутри клеток. Если процесс не завершен, клетки не перевариваются, а долго сохраняются и размножаются.
На конечном этапе происходит накопление в тканях клеточных элементов с примесью крови и лимфы. Затем процесс переходит в третью стадию воспаления.
Продуктивный этап
Этот этап начинается после экссудации, когда процесс фагоцитоза является незавершенным. Макрофаги в очаге воспаления активно размножаются и выделяют монокины, которые способствуют их размножению и образованию новых кровеносных сосудов. В этом месте преобладают лимфоциты и плазмоциты. Постепенно они разрушаются и преобладают уже фибробласты.
В результате происходит формирование новой соединительной ткани.
Классифицируем воспаление
Для того чтобы классифицировать виды воспаления, необходимо учитывать следующее:
- Характер протекания процесса.
- Фазу воспаления.
Характер протекания может быть:
- Острым, он длится не более 4-6 недель.
- Подострым.
- Хроническим.
Фазы воспалительного процесса:
- Экссудативная.
- Продуктивная.
Далее рассмотрим, какие существуют разновидности, каковы причины, вызывающие воспаление.
Виды, причины патологии
Для того чтобы выяснить вид воспаления и его причину, назначить эффективное лечение, необходимо знать, в какой стадии оно находится, а именно в экссудации или в продуктивной стадии.

Существуют такие виды острого воспаления:
- Серозное. Причиной развития являются химические факторы, токсины, яды. Может развиваться на коже, в соединительных тканях, слизистых и серозных оболочках.
- Фибринозное. Причиной развития могут быть кокковая флора, микобактерии, некоторые вирусы, дифтерийная палочка, коринебактерия, токсические факторы. Процесс может локализоваться на коже, в зеве, на слизистых, в ранах, в мочевом пузыре, кишечнике, матке, влагалище, желудке.
- Гнойное. Провокаторами являются гноеродные микробы, которые могут поселиться в любом органе или ткани. Может быть острым или хроническим. Существуют такие виды гнойного воспаления:
- Абсцесс.
- Флегмона.
- Эмпиема.
- Гнойная рана.
4. Гнилостное. Причиной развития становится гнилостная микрофлора, которая может попасть в очаг воспаления. Такой процесс может легко развиться у ослабленного человека, с хроническим воспалением, незаживающими абсцессами.
5. Геморрагическое. Причиной становится высокая проницаемость сосудов на фоне развития серозного или гнойного воспаления. Часто развивается на фоне вирусной инфекции.
6. Смешанное. Развивается на фоне любой инфекции, аллергической реакции, химического и термического повреждения.
На коже может развиться любая разновидность из вышеперечисленного списка, но преимущественно развиваются такие виды воспалений кожи:
- Воспаление при экземе.
- Воспалительный процесс при дерматите.
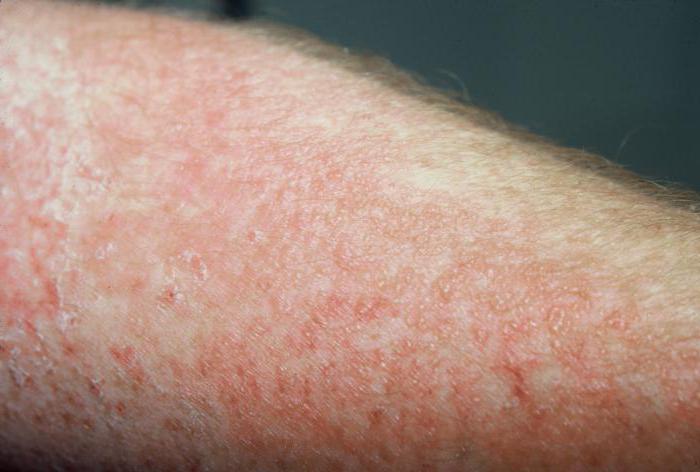
- Пиодермия, или гнойные воспаления.
- Рожистое воспаление.
Признаки
Виды воспаления отличаются тем, что у них может быть разный возбудитель. Но существуют признаки, которые характерны при любом виде данного процесса в организме. Вот некоторые из них.
Признаки местные:
- Участок повреждения приобретает красный оттенок.
- Появляется припухлость и отек.
- Повышается температура тела. Место воспаления становится горячим.
- Появляется боль.
- Нарушаются функции поврежденных тканей.
Общие признаки:
- Повышен уровень лейкоцитов в крови.
- Повышена температура тела.
- Меняется количество и качество состава белков плазмы крови.
- Увеличивается СОЭ.
- Изменяется количество гормонов в крови.
Эти признаки будут иметь любые виды воспаления. Патология органов и тканей возникает в период протекания долгих хронических воспалительных процессов. Об этом далее.
Особенности хронического воспаления
В зависимости от того, каковы причины развития данного процесса, существуют разные виды хронического воспаления. Они полностью зависят от агента, который их вызвал.
Причиной развития могут стать:
- Наличие микробов и грибов, которые имеют хорошую выживаемость в организме человека.
- Продолжительное воздействие на органы или ткани повреждающих факторов, чужеродных организмов.
- Хроническое повышение в крови уровня глюкокортикоидов и катехоламинов при хронических стрессах.
- Иммунная аутоагрессия. Это такие заболевания, как волчанка, ревматоидный артрит.
- Неспособность клеток, поглощающих инородные и вредные частицы, вирусы и бактерии, выполнять свои функции. Возможно из-за врожденной патологии, приобретенной или из-за наследственного генеза.
Хроническое воспаление может протекать в виде повторяющихся острых процессов.
Существует так называемое первично хроническое воспаление, которое протекает вяло, поскольку ослабленный иммунитет не реагирует на чужеродные бактерии.
Особенность патологии хронического характера состоит в том, что именно она становится основой развития болезней, которые приводят людей к инвалидности и к появлению очень серьезных осложнений.
Принципы лечения
Имеются различные виды воспаления, это мы выяснили ранее. Но принцип лечения, который используется для разных случаев, одинаков.

Итак, рассмотрим принципы терапии:
- Первоначально необходимо оказать влияние на повреждающий фактор, чтобы прекратить процесс разрушения клеток. Для этого используют антибиотики, иммунные сыворотки.
- Проводится противовоспалительная терапия местно или с воздействием на весь организм. Это вакцинотерапия, аутогемотерапия.
- Используются противовоспалительные препараты.
- Применяют антагонисты и ингибиторы БАВ.
- При местном воспалении используют сосудосуживающие препараты.
- Также местно воздействуют на очаги воспалительного процесса. Например, прикладывают холод.
- Соблюдение диеты, здорового образа жизни необходимо для повышения защитных сил организма.
Берегите себя, укрепляйте иммунитет и ведите здоровый образ жизни, тогда никакому воспалению не останется шансов для развития. Но при первых проявлениях симптомов данной патологии необходимо не дожидаясь осложнений обратиться к врачу.
Источник
В зависимости от причин, вызывающих воспалительный процесс, различают банальное и специфическое воспаление. Банальноемогут вызывать различные микроорганизмы, физические и химические факторы. Специфическоевызывают возбудители определенных инфекций (туберкулез, сифилис, проказа). По течению воспаление может быть острым, подострым и хроническим. В зависимости от причин, вызывающих воспалительный процесс и от условий, может преобладать какая – то одна из стадий воспаления. Поэтому выделяют :
1. альтеративное
2. экссудативное
3. пролиферативное
1. При альтеративномвоспалении преобладает процесс альтерации клеток, а экссудация и пролиферация выражены слабо (сердце, печень, почки, головной мозг), поэтому такое воспаление называют паренхиматозным. Если дистрофические изменения приводят к гибели клеток и тканей, такое воспаление – некротическое. Оно развивается при действии на ткани высокоактивных токсических веществ (кислота, щелочь).
2. При экссудативном воспалении преобладает процесс экссудации. В зависимости от состава экссудата выделяют:
· Серозное
· Фибринозное
· Гнойное
· Геморрагическое
· Смешанное
Если в серозном или гнойном экссудате присутствует слизь, называется катаральное воспаление. Если воспаление сопровождается гниением ткани, называется гнилостное.
Серозное воспаление характеризуется присутствием серозного экссудата, который содержит 3% белка и не содержит слущенных клеток. Он прозрачен, но если к нему примешиваются погибшие лейкоциты, то он мутнеет. Серозное воспаление развивается в паренхиматозных органах, на серозных оболочках полостей и слизистых оболочках органов (при серозном плеврите экссудат скапливается в плевральной полости. Листки плевры становятся мутными, полнокровными; при серозном миокардите экссудат скапливается между мышечных волокон сердца, которые теряют поперечную исчерченность и распадаются; в почках экссудат накапливается в полостях клубочковых капсул). Серозное воспаление в коже при ожоге протекает с образованием пузырей, т.к. экссудат накапливается под эпидермисом и отслаивает его. Если экссудат накапливается на слизистой оболочке, то часто примешивается слизь – серозный катаральный. Обычно серозное воспаление протекает остро и заканчивается благополучно. После него восстанавливается исходная ткань. Редко разрастается соединительная ткань, и развивается склероз органа, а в полостях образуются спайки.
Фибринозное воспаление характеризуется содержанием экссудата, в котором содержится белок фибриноген. Попадая в ткань, фибриноген переходит в фибрин, свертывается в тонкие белые нити. При этом на органах образуется белесоватая пленка. Фибринозное воспаление может быть крупозное и дифтеритическое. Если пленка рыхло связана с подлежащими тканями и легко отделяется от них – крупозное. Если пленка плотно сращена с подлежащими тканями , а при отделении ее образуются язвы – дифтеритическое. Крупозное фибринозное воспаление часто развивается у детей при дифтерии, при этом пленка легко отделяется и может закупорить просвет трахеи, что приводит к асфиксии.
При крупозном воспалении перикарда возникает эффект «волосатое сердце». По окончании крупозного воспаления обычно восстанавливается исходная ткань. При дифтеритическое воспалении всегда возникает некроз слизистой и подслизистой оболочек. По окончании такого воспаления в краях язв образуется грануляционная ткань, которая созревает в рубец. Это вызывает образование спаек между листками плевры, между эпикардом и перикардом, между серозной оболочкой кишки и пристеночной брюшиной.
Гнойное воспаление характеризуется присутствием большого количества белка и лейкоцитов, в том числе и погибших (гнойные тельца). Гной – сливкообразная масса желто – зеленого цвета с неприятным запахом. Всегда возникает некроз воспаленной ткани под действием ферментов лизосом нейтрофильных лейкоцитов при их распаде.
В результате расплавления ткани в ней образуется полость, заполненная гноем и содержащая микроорганизмы. Вокруг полости образуется клеточный вал из лейкоцитов и макрофагов – абсцесс – ограниченное гнойное воспаление. В мышцах гнойный экссудат может диффузно распространяться – флегмон – неограниченное гнойное воспаление. При скоплении гноя образуется канал, через который гной периодически удаляется наружу. При хроническом течении этот канал выстилается грануляционной тканью – постоянный свищ. Гнойное воспаление может протекать остро, подостро и хронически. Оно вызывается гноеродными микроорганизмами. Такое воспаление опасно своей локализацией (головной мозг). В случае прорыва гноя в кровоток микроорганизмы распространяются – сепсис.
Геморрагическое воспаление характеризуется присутствием в экссудате эритроцитов. Развивается при микробных и вирусных заболеваниях ( вирусный грипп, сибирская язва, чума). Протекает остро и тяжело, исход зависит от типа возбудителя.
Гнилостное воспаление характеризуется присутствием гнилостных бактерий. Ткани при этом воспалении приобретают темный цвет и неприятный запах. Протекает очень тяжело и заканчивается смертью больного.
3. Пролиферативное (продуктивное) характеризуется процессом размножения клеток.
Межуточное (интерстициальное) воспаление развивается в межуточной ткани паренхиматозных органов. Воспалительный инфильтрат содержит лимфоциты, моноциты и плазматические клетки. Часть их переходит в фибробласты, которые образуют белок протоколлаген. Он служит основой для построения коллагеновых волокон соединительной ткани . В исходе воспаления развивается диффузный склероз органа.
Продуктивное воспаление вокруг животных – паразитов связано с тем, что они, попадая в орган, вызывают в нем некротические и экссудативные изменения, которые быстро сменяются продуктивным воспалением, в результате вокруг животного разрастается грануляционная ткань . Она созревает в соединительную ткань (капсула), а погибший паразит инфильтруется солями кальция (петрифицируется).
Гранулематозное воспаление характеризуется скоплением в воспаленной ткани клеток, способных к фагоцитозу. Они образуют группы в виде узелков (гранулемы). Они видны только под микроскопом. Возникают при брюшном тифе, сыпном тифе, ревматизме, туберкулезе, сифилисе, проказе. Гранулемы разрастаются в легких у людей, которые длительное время работают на вредном производстве. Часто в центре гранулемы образуется очаг некроза. Созревание гранулемы заканчивается ее склерозом. Нередко в них откладывается известь, т.е. происходит петрифицирование.
Специфическое воспаление развивается при туберкулезе и сифилисе (хроническое течение). Воспаление носит характер специфического с образованием гранулем. По ходу воспаления гранулемы подвергаются специфическому творожистому некрозу.
Течение этих болезней сопровождается значительной иммунной перестройкой организма . При туберкулезе острое воспаление начинается с альтеративной реакции, в результате чего образуется очаг творожистого некроза. Затем образуются туберкулезные гранулемы – мелкие, с булавочную головку, белесоватые бугорки. Творожистый некроз содержит микобактерии туберкулеза. При прогрессировании специфического воспаления клеточные бугорки сливаются, образуя крупные творожистые узлы – солитарные туберкулы. При затихании процесса фибробласты формируют вокруг гранулемы соединительно – тканную капсулу. Гранулема склерозируется, в очаг некроза откладывается известь, и гранулема переходит в петрификат.
При сифилисе, вызываемом бледной трепонемой, во внутренних органах также образуются гранулемы. Сифилитические гранулемы – гуммы.
Они могут быть единичные и множественные, в диаметре 3 – 5 см. Чаще локализуются в костях и печени. При стихании процесса гумма склерозируется в грубый звездчатый рубец.
Источник
Введение.
Воспаление является одним из сложных патологических процессов, встречающихся в организме человека и являющихся причиной многих функциональных нарушений в нем. Однако не только сам воспалительный процесс вызывает нарушение функций организма. Эти нарушения могут развиваться в результате последствий воспалительного процесса. Все это заставляет серьезно и вдумчиво отнестись к его изучению.
Проблема воспаления привлекала к себе внимание исследователей с древних времен. Описание внешних признаков воспаления, которые позволили выделить его из числа других патологических процессов, было дано К.Цельсом и Галеном (I-II вв н.э.). «К.Цельс указал на четыре признака воспаления: красноту, припухлость, жар, боль. Позже Гален к этим признакам добавил пятый – нарушение функций».[1] Эти признаки воспаления не утратили своего значения в клинической практике и в настоящее время.
Открытие кровообращения В.Гарвеем явилось основой для объяснения физиологических и патологических процессов в организме. Оно позволило с новых позиций рассмотреть и вопросы воспаления. Теория воспаления, созданная на основе учения В.Гарвея, выдвигала в качестве основного фактора при воспалении нарушение количества содержания крови в сосудах. На основании ряда экспериментов Гунтер пришел к выводу, что при воспалении происходит расширение как венозных, так и артериальных сосудов, объем которых увеличивается.
Первоначально все исследователи, изучавшие процесс воспаления, сводили его исключительно к нарушению кровообращения в тканях и не замечали других явлений при нем. Однако такой односторонний взгляд на процесс воспаления не мог долго держаться в медицине, так как он не отражал действительных изменений в тканях при воспалении и не определял биологической сущности этого процесса.
Вскоре было установлено, что при воспалении наблюдается выход форменных элементов из кровеносных сосудов в очаг воспаления. В самом очаге воспаления было обнаружено наличие нарушений клеточных элементов, которые могли быть активными и пассивными (Р.Вирхов). В понимании Р. Вирхова воспаление представляет собой процесс повреждения клеток с последующим восстановлением их целостности.
«И.И. Мечников существенной стороной процесса воспаления считал фагоцитарную реакцию живого организма на вредные раздражения. Развитие физической и коллоидной химии позволило установить, что в очаге воспаления имеет место ряд физико-химических изменений, которые и определяют развитие основных симптомов воспаления.»[2]
Больные с гнойно-воспалительными заболеваниями составляют треть всех хирургических больных, большинство послеоперационных осложнений связано с гнойной инфекцией.
Современный диапазон хирургических вмешательств (операции на органах брюшной и грудной полости, костях и суставах, сосудах и др.) создаёт опасность нагноений послеоперационных ран, которые нередко приводят к прямой угрозе жизни оперируемых. Более половины всех летальных исходов после операции связано с развитием инфекционных (гнойных) осложнений.
Факторы, определяющие начало развития, особенности течения и исход заболеваний, связанных с воспалением и инфекцией в хирургии:
а) состояние иммунобиологических сил макроорганизма;
б) количество, вирулентность, лекарственная устойчивость и другие биологические свойства микробов, проникших во внутреннюю среду организма человека;
в) анатомо-физиологические особенности очага внедрения микрофлоры;
г) состояние общего и местного кровообращения;
д) степень аллергизации больного.
«За последние годы отмечаются значительные изменения иммунобиологической реактивности населения, вызванные как аллергизирующим влиянием факторов окружающей среды, так и широким применением лечебно-профилактических мероприятий (например, прививки, переливание крови и кровезамещающих жидкостей, лекарственные препараты и т.д.)»[3].
Отмечающееся во всех странах увеличение частоты гнойно-воспалительных заболеваний и послеоперационных осложнений, снижение эффективности их лечения объясняются также быстрым увеличением числа штаммов микроорганизмов, устойчивых к воздействию антибактериальных препаратов.
«Для возникновения гнойного воспаления важно наличие в очаге внедрения микрофлоры мёртвых тканей, т.е. питательной среды для бактерий, и нарушения местного и общего кровообращения (вызванные шоком, острой анемией, сердечной слабостью или другими причинами), затрудняющие доставку в очаг клеточных и химических структур, необходимых для борьбы организма с микробами, создают условия для более тяжёлого течения гнойного процесса»[4].
Выявляется определённая зависимость характера гнойно-воспалительных заболеваний от возраста больных. В молодом возрасте (17- 35 лет) чаще встречаются флегмона, абсцесс, гнойный лимфаденит, мастит, остеомиелит; в возрасте 36-55 лет преобладают заболевания мочевыводящей системы — пиелит, цистит, пиелонефрит, а также парапроктит, перитонит; в возрасте старше 65 лет — карбункул, некротическая флегмона, постинъекционный абсцесс, гангрена и др. У детей гнойная инфекция протекает по типу флегмоны новорождённых, сепсиса, нагноительных заболеваний лёгких и плевры, острого гематогенного остеомиелита, перитонита.
Цель моей курсовой работы – рассмотреть и изучить воспалительные процессы, их классификацию и патогенез; а так же осветить основные принципы местного и общего лечения воспалительных процессов.
Я поставила перед собой задачу: изучить основные методы лечения воспалительных процессов в зависимости от классификации.
Глава 1. Общая патология
Воспаление.
Воспаление — сложный патологический процесс, при котором происходит повреждение тканей с перерождением и отмиранием клеток (альтерация), сосудистые расстройства с выхождением в окружающую ткань жидкой части крови и форменных элементов (экссудация), размножение клеток (пролиферация) в пораженном участке.
В зависимости от свойства и силы воздействующего фактора, величины строения и свойств пораженной ткани и ее реактивности при воспалении могут иметь место самые различные повреждения и изменения в тканях.
«При альтерации может произойти полное омертвение клеток (тканей), нарушение питания тканей или дистрофии различной формы и степени. Одним из первых и основных процессов воспаления является рефлекторное расширение мелких артерий и капилляров, вызванное раздражением нервных окончаний, заложенных в стенках сосудов, или рефлекторно через центральную нервную систему. Вследствие расширения сосудов происходит переполнение их кровью и замедление в них тока крови, что ведет к воспалительной гиперемии. В кровеносных сосудах давление крови повышается, стенки растягиваются и становятся более проходимыми (порозными) для жидкой части крови. Порозность стенок сосудов увеличивается вследствие вызванного воспалительным процессом их изменения.»[5]
Через измененные стенки сосудов в окружающую ткань проникает жидкая часть крови. Этот процесс называется экссудацией, а сама воспалительная жидкость — экссудатом. Чем сильнее повреждена стенка сосуда, тем более крупные белковые частицы она пропускает. Таким образом, от степени повреждения стенки сосудов зависит большее или меньшее содержание белка в экссудате. Известно, что при быстром движении жидкости в трубке взвешенные твердые частицы находятся в середине тока жидкости, а при его замедлении они начинают оседать по стенкам сосуда. То же происходит и с кровью: при нормальном токе крови в сосудах взвешенные форменные элементы крови находятся в середине русла сосуда, а при замедлении тока располагаются ближе к стенкам сосуда. Расположенные у стенки сосуда лейкоциты выпускают, подобно амебам, тончайшие отростки (псевдоподии), проникающие через поры сосудов (мельчайшие щели между клетками эндотелия капилляров).
Через эти отростки все тело лейкоцитов как бы переливается из сосуда в окружающую ткань. Вместе с экссудатом в очаге воспаления скапливается большее или меньшее количество лейкоцитов. Эти лейкоциты, называемые фагоцитами, поглощают отмершие клетки, уничтожают бактерии и продукты их распада; часть лейкоцитов при этом погибает, выделяя при своем распаде особые вещества, которые обезвреживают бактерийные токсины и продукты тканевого распада.
«Значение лейкоцитов в воспалительном процессе и их роль в восстановлении поврежденных тканей открыл известный русский ученый И. И. Мечников. Он говорил, что воспаление нужно рассматривать как фагоцитарную реакцию организма»[6].
В ответ на воспалительный процесс, особенно если последний вызван инфекцией, организм рефлекторно повышает функцию кроветворных органов, которые усиленно вырабатывают лейкоциты, необходимые для осуществления восстановительных процессов.
Кроме лейкоцитов, в воспаленную ткань выходят тромбоциты, а при значительном повреждении сосудистой стенки и эритроциты, которые в момент прохождения через стенку тоже уплощаются и удлиняются. Таким образом, экссудат состоит из белковой жидкости и форменных элементов крови.
Эти примеры еще раз подтверждают основное положение павловского учения о взаимосвязи всех органов между собою в едином целостном организме.
Экссудат отличается от транссудата тем, что возникновение экссудата обусловливается артериальной (а не застойной, венозной) гиперемией и повышенной порозностью кровеносных сосудов, вследствие чего в экссудате обнаруживается большее количество белка (2—4% и больше) и форменных элементов крови.
Формы воспаления и его исходы
В зависимости от характера воспалительного процесса в пораженном органе различают три основные формы воспаления: альтеративное, экссудативное и пролиферативное (или продуктивное).
Альтеративное воспаление характеризуется преимущественно дистрофическими, атрофическими и некротическими процессами. Обычно эта форма встречается в паренхиматозных органах (печени, сердце, почках и др.).
Экссудативная фаза воспаления может иметь следующие виды:
— серозное воспаление (экссудат содержит белок и не содержит форменных элементов крови);
— фибринозное воспаление (экссудат содержит значительное количество фибрина, выпавшего в осадок на ткани);
— гнойное воспаление (в экссудате большое количество лейкоцитов в основном погибших лейкоцитов);
— геморрагическое воспаление (в экссудате много эритроцитов);
— ихорозное воспаление (в экссудате поселяется гнилостная флора).
В процессе развития фазы экссудации в очаге воспаления возникают различные метаболические нарушения. В зоне воспаления:
а)- изменяется газовый обмен, что сопровождается повышением потребления тканями кислорода и уменьшением выделения тканями угольной кислоты, вследствие чего уменьшается дыхательный коэффициент тканей (отношение СО2 к О2). Это свидетельствует о нарушении окислительных процессов в зоне очага воспаления.
б)- нарушается углеводный обмен, что приводит к увеличению в ней содержания глюкозы. Усиление гликолиза способствует накоплению в зоне воспаления молочной кислоты.
в)- повышается содержание свободных жирных кислот, что обусловлено усилением процессов липолиза. Одновременно в тканях накапливаются кетоновые тела.
г)- нарушается белковый обмен, что проявляется накоплением в тканях полипептидов, появлением альбумозы и пептонов.
д)- нарушается минеральный обмен. В экссудате отмечается повышенная концентрация К+, а это способствует еще большему выходу жидкой части крови в ткани и увеличению отека их.
Серозное воспаление сопровождается выделением воспаленной тканью серозного экссудата, состоящего из прозрачной жидкости желтого цвета, иногда с зеленоватым оттенком, содержащей сравнительно небольшое количество лейкоцитов. При воспалении серозных оболочек в плевральной и брюшной полостях может скопляться большое количество жидкости — до нескольких литров.
Гнойный экссудат состоит из богатой белком жидкости, содержащей большое количество лейкоцитов. От примеси лейкоцитов экссудат становится мутным, желтого цвета, а иногда зеленовато- или серовато-желтым. Густой сливкообразный экссудат называется гноем; лейкоциты в гною часто носят название гнойных телец; они являются уже отмершими клетками.
Геморрагический экссудат характеризуется большим содержанием эритроцитов, которых может быть больше, чем лейкоцитов. От примеси красных кровяных телец экссудат бывает розового и даже красного цвета. «Геморрагический экссудат свидетельствует о значительном поражении сосудистой стенки болезнетворным фактором, вследствие чего и происходит выхождение большого количества эритроцитов из кровеносных сосудов»[7].
Гнилостное, или гангренозное, воспаление возникает вследствие проникания в ткань гнилостных бактерий, которые вызывают гнилостный распад тканей с образованием газов зловонного запаха.
Еще один вид воспаления – катаральное; так называют воспаление слизистых оболочек. Катар может быть слизистый, серозный и гнойный. При слизистом катаре воспаленная слизистая оболочка выделяет преимущественно слизь; при серозном катаре на поверхность слизистой оболочки выделяется серозный экссудат, «стекающий» по поверхности слизистой оболочки; при гнойном катаре слизистая оболочка поражается гнойным воспалительным процессом и на ее поверхности выделяется гнойный экссудат.
Фибринозным называется экссудат, богатый белком — фибриногеном, который по выходе из кровеносного сосуда свертывается, образуя фибрин. Часто фибринозный экссудат выделяется на поверхности слизистых и серозных оболочек, образуя фибринозные наложения.
Крупозное и дифтеритическое воспаление является разновидностью фибринозного воспаления, при котором часто наблюдаются довольно значительные повреждения ткани с отложением на их поверхности фибрина в виде отдельных пленок. Экссудативные воспаления встречаются часто не в чистом, а в смешанном виде: серозно-гнойное, серозно-геморрагическое, фибринозно-гнойное, серозно-слизистое и т. д.
В зоне воспаления в результате развивающегося нарушения кровообращения (сдавление тканей в результате отека) и трофических расстройств нервной системы происходит изменение тканевого обмена веществ. Вышедшие из сосудистого русла лейкоциты гибнут, освобождая при этом ферменты, которые начинают переваривать некротизированные ткани. В итоге образуется гнойный экссудат, содержащий большое количество форменных элементов (преимущественно погибших нейтрофильных лейкоцитов) и расплавленные некротизированные ткани. Вследствие развивающего некроза тканей при наличии отграничительного вала вокруг очага воспаления, в центре очага воспаления образуется наполненная гнойным экссудатом полость – абсцесс.
При отсутствии отграничительного вала возникает разлитое нагноение рыхлой клетчатки (флегмона). Гной по межтканевым промежуткам может распространиться в соседние участки, образуя так называемые затеки и натечные абсцессы. При скоплении гноя в естественных полостях организма образуются эмпиемы (эмпиема плевры, желчного пузыря и пр.).
«Для оценки явления, происходящих при воспалении, следует различать те из них, которые носят защитный (приспособительный) характер, и те, которые носят патологический (разрушительный) характер, определяя тем самым вредное действие воспаления»[8].
К защитным реакциям организма на воспаление относятся: 1) артериальная гипертермия; 2) повышение тканевого обмена; 3) эмиграция лейкоцитов; 4) фагоцитоз; 5) общий лейкоцитоз; 6) создание лейкоцитарного и грануляционного вала вокруг очага инфекции; 7) выработка иммунных тел; 8) пролиферация тканей; 9) повышение температуры тканей и пр. Большая часть этих реакций возникает по механизму безусловных рефлексов.
К патологическим реакциям относятся: а) повреждение тканей; б) качественные нарушения тканевого обмена; в) венозная гиперемия и стаз; г) нарушение функции пораженного и отдаленных органов. Эти реакции являются результатом действия патогенного агента и нарушения нервной регуляции тканевого обмена и кровообращения в очаге воспаления.
Благодаря приспособительным реакциям организм в участке воспаления наряду с разрушением клеток и тканей одновременно происходят и восстановительные процессы — восстановление разрушенной ткани за счет размножения новых клеток.
Вследствие указанных процессов («пожирание» фагоцитами отмерших клеток и бактерий, размножение новых клеток) в участке воспаления рефлекторно повышается обмен веществ.
При размножении новых клеток образуется новая соединительная ткань, восполняющая разрушенную ткань; в некоторых случаях такое разрастание бывает чрезмерным. Образование молодой соединительной ткани, так называемой грануляционной, тоже относится к пролиферативным воспалительным процессам.
«Пролиферативная (или продуктивная) форма чаще наблюдается при воспалении межуточной соединительной ткани. Такие воспалительные процессы ведут сначала к увеличению воспаленного органа за счет экссудати

