Экзофтальм при воспалении пазух носа
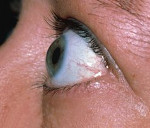
Острые и хронические воспаления полости носа (ринит) и его придаточных пазух (гайморит, этмоидит, фронтит) могут вызвать ряд глазничных и внутричерепных осложнений, которые нередко ведут к потере зрения, а иногда заканчиваются смертью больного.
Глазница, за исключением наружной стенки, со всех сторон окружена тонкими костными стенками придаточных пазух носа. Тонкая, как бумага, пластинка, отделяющая решётчатый лабиринт от глазницы, так же как и верхняя стенка верхнечелюстной пазухи, во многих случаях имеет врождённые костные дефекты (дегисценции).
Мукоцеле в полости глазницы и носа визуализируется на МРТ головного мозга.
Основная пазуха, задние клетки решётчатого лабиринта нередко примыкают к каналу зрительного нерва. Эти полости, а также иногда лобная пазуха, распространяясь далеко кзади, могут близко прилежать к верхней глазничной щели, через которую проходят глазодвигательный, блоковый, отводящий нервы, а также первая и вторая ветви, тройничного нерва. Названные костные стенки также могут иметь врождённые дефекты.
Кроме непосредственного соприкосновения между придаточными пазухами и стенками орбиты, существует тесная сосудистая связь, главным образом венозная, широко анастомозирующая между полостью носа с её придаточными пазухами и глазницей. Через глазницу в полость носа поступают передние и задние решётчатые артерии и нервы, а обратно теми же путями идут вены, которые впадают в глазничную вену.
Глазница и глаз могут страдать не только в результате перехода воспалительных заболеваний, но и от механического давления со стороны придаточных пазух, стенки которых распираются изнутри в сторону глазницы, смещая в большей или меньшей степени глазное яблоко. К таким смещающим глаз заболеваниям придаточных пазух могут быть отнесены:
- опухоли кости (рак, саркома, остеома),
- кистозные растяжения придаточных пазух при закрытии их выводных отверстий, (мукоцеле, пиоцеле).
Зрение при заболевании придаточных пазух может ещё страдать в результате расстройств при так называемых ретробульбарных невритах, которые иногда вызываются непосредственным распространением патологического процесса из придаточных пазух и полости носа на зрительный нерв, нередко же патогенез их остаётся невыясненным.
Острый фронтит (воспаление лобной пазухи) сопровождается головной болью в области лба и за глазами, повышением температуры тела.
Самой частой причиной риногенных осложнений в орбите служат заболевания лобной пазухи, среди последних острые и обострения хронических фронтитов.
При остром фронтите нередко возникает субпериостальный абсцесс, располагающийся в верхнем и верхнемедиальном углу глазницы. При этом нередко происходит смещение глаза, обычно вниз, и резкое ограничение его подвижности. Характерно резкое покраснение и отёчность верхнего века.
При хроническом фронтите нередко наблюдается периостит, выражающийся в лёгкой отёчности мягких тканей передней и глазничной стенок лобной пазухи. При улучшении оттока из лобной пазухи исчезает болезненность, уменьшается отёчность.
Орбитальные осложнения при гайморите возникают реже. Многократные обострения гайморита иногда приводят к разрушению верхней стенки верхнечелюстной пазухи и к образованию надкостничного абсцесса, иногда даже к флегмоне глазницы. Нередко наблюдается и образование свища в нижнем орбитальном крае.
Орбитальные осложнения при заболевании передних клеток решётчатого лабиринта встречаются несколько чаще, особенно у детей младшего возраста. Их не следует смешивать с осложнениями, вызванными оститами и периоститами верхней челюсти.
На МРТ головного мозга с контрастированием (гадолиний) при тромбозе кавернозного синуса визуализируется гетерогенное усиление (указано стрелкой) на Т1-взвешенной аксиальной томограмме. Наблюдается экзофтальм (выстояние) правого глазного яблока, отек век и утолщение глазодвигательных (экстраокулярных) мышц.
Магнитно-резонансная томография головного мозга во фронтальной плоскости визуализирует тромбоз кавернозного синуса. Видны области множественных нерегулярных дефектов наполнения на участке расширения кавернозного синуса справа, указывающих на наличие тромбов.
Некоторыми особенностями отличаются осложнения при заболевании задних клеток решетчатого лабиринта. Осложнения возникают чаще, чем при заболеваниях передних придаточных пазух носа. Наблюдается инфильтрация в глубине глазницы, и поэтому возникает экзофтальм. При нагноении клетчатки здесь редко отмечается осумкование гнойника, чаще развивается флегмона, которая приводит к синусфлебиту пещеристого синуса и менингиту.
При поражениях основной пазухи и задних клеток решетчатого лабиринта очень часто наблюдаются функциональные нарушения зрения:
- понижение остроты зрения
- сужение поля зрения
- увеличение скотомы слепого пятна и т. д.
Источник
Экзофтальм — выпячивание одного или двух органов зрения, иногда со смещением вбок, встречается в любом возрасте и не зависит от пола человека. Заболевание характеризуется непроизвольным выпиранием глазных яблок вперед, редко вызывает нарушение зрительной способности. Другие названия болезни — протрузия или проптоз.
Чаще всего экзофтальм провоцируют различные патологии, связанные с глазами, нарушение гормональной системы, а также некоторые повреждения черепной коробки. Лечение направлено в первую очередь на устранение основного фактора, следствием которого является данный дефект. Изредка заболевание может быть врождённым.
Виды
Экзофтальм подразделяется на следующие формы:
- Мнимый — возникает при значительной близорукости либо врожденных аномалиях, таких как глаукома глаза, аномальная структура черепа, асимметричное расположение глазницы.
При такой форме наблюдается увеличение глазного яблока в размерах.
- Истинный – обнаруживается при гормональных, онкологических болезнях глаз. Данный вид может развиваться в острой и хронической форме.
Истинный экзофтальм классифицируется на подвиды:
- Стационарный — образуется при опухолевидных разрастаниях, являющихся первичными, либо при проникновении в полость глаза опухоли через носовые пазухи, травмах различного происхождения, кистообразных новообразованиях, воспалении тканей органов зрения, грыжи мозга, а также дизостозах.
- Пульсирующий — возникает при повреждениях черепа и мозга, тромбообразовании, аневризмах, травмах глаза. При этом характерно появление пульсирующих ощущений и наличие шума.
- Интермиттирующий – появляется в результате нарушения функционирования сосудистой системы, наблюдается при поворотах и наклонах головы. Имеет тенденцию возникать совместно с пульсирующим видом заболевания.
- Прогрессирующий — формируется вследствие сбоя в системе работы гипоталамуса и гипофиза, а также в результате удаления эндокринных желез.
Также экзофтальм может наблюдаться с одной стороны либо затрагивать оба органа зрения. Заболевание бывает сильно выраженным и маловыраженным. При заметной форме может возникнуть нарушение двигательной способности глазных яблок, приводящее к ухудшению зрительных способностей глаза.
Симптомы
Главным симптомом является выпячивание яблок глаз, при котором их подвижность может быть не затронута. Экзофтальм характеризуется краснотой век, припухлостью соединительной оболочки, отклонением глазной сферы вперед или вбок. Может возникать подвижность века при взоре вниз — синдром Грефе. Такая особенность проявляется при диффузном токсическом зобе, характеризующемся диплопией. При этом возможно ухудшение зрительных способностей, однако патология не затрагивает глазное дно.
Чаще всего экзофтальм возникает совместно с невритом, отеком диска зрительного нерва, геморрагическим состоянием глазной сетчатки, а также разрушением нервных волокон глаза. Могут наблюдаться болевые симптомы в зрительной системе, слезоотделение, светочувствительность. Иногда у больного полностью не закрываются глаза, что приводит к их пересушенности и провоцирует дистрофию роговых оболочек.
Диагностика
Офтальмологи патологию диагностируют при помощи экзофтальмометрии, которая определяет расположение глазных яблок. Данный способ подразумевает использование специального прибора – проптозометра, измеряющего степень выпячивания.
Диагноз ставится на основе полученных результатов измерения: при выступании глаза более чем на 20 мм, заключение может быть подтверждено. Незначительное отклонение достигает отметки 23 мм, среднее — до 27 мм, сильно выраженное — более 28 мм.
Для определения степени тяжести процесса исследуют анамнез, изучаются симптомы, а также применяются лабораторные методы диагностики. При наличии каких-либо нарушений в глазной области требуется проведение компьютерной и магнитно-резонансной томографии, а также различные исследования щитовидной железы, диагностика общего состояния организма, рентген внутренних органов, обследование на гормоны.
При серьезных отклонениях — онкологических болезнях, аневризмах, тромбозе сосудов, переломах головы, воспалении пазух носа, проведение исследования на выявление экзофтальма обязательно.
Причины
Заболеванию подвержены люди всех возрастных категорий. Экзофтальм может служить признаком других нарушений в организме, как врождённых, так и приобретенных. Поражение одного глаза возникает при болезнях органов зрения, двусторонняя форма обычно не связана с офтальмологическими проблемами.
Причины двухсторонней формы болезни следующие:
- сбой в гормональной системе;
- врожденная глаукома;
- водянка головного мозга;
- отсутствие двигательной способности мышц, повреждения глаз, провоцирующие кровоизлияния;
- воспалительные процессы в железах, выделяющих слюну, околоносовой зоны;
- патология гипоталамуса;
- варикоз глаз, воспаление стенок кровеносных сосудов;
- Базедова болезнь;
- башнеобразная форма черепа;
- припухлость глазниц;
- лимфатическая лейкемия;
- нарушение функционирования крови.
Чаще всего экзофтальм наблюдается при увеличении в объеме тканей орбиты в результате каких-либо патологических процессов различного характера, как общего, так и локального, при котором дефект затрагивает глазницу или область, располагающуюся рядом.
Лечение
В зависимости от факторов, вызвавших выступание глазных яблок, степени выпячивания и характера патологического процесса применяют определенное лечение. Может потребоваться консультация узконаправленных специалистов – невролога, эндокринолога, ЛОРа, нейрохирурга и онколога.
Если воспаление затронуло диэнцефальный отдел, используют противовоспалительные лекарственные средства. К ним относятся антибиотики стрептомицин, бензилпенициллин, сульфаниламиды, внутривенное введение глюкозы. Также показаны успокоительные препараты, витамины для укрепления общего состояния организма, лечение рентгеновским излучением.
Поражение одного органа зрения выявляет только специалист, так как односторонний экзофтальм является последствием различных глазных повреждений и воспалительных процессов. Именно офтальмолог назначает лечение заболевания, вызвавшего данный дефект.
При Базедовой болезни применяются диоксидин, мерказолил, радиоактивный йод и другие препараты. При возникновении отеков проводят общее лечение. Выявленная язва роговицы глаза при экзофтальме подлежит устранению.
Пульсирующая форма подразумевает использование рентгенотерапии, наложение специальной повязки либо перевязывание сонной артерии. Лечение болезни и исход патологического процесса целиком зависят от причины, спровоцировавшей выпячивание глаз. В некоторых случаях применяется пластический способ устранения дефекта.
Профилактика
Меры профилактики экзофтальма включают в себя соблюдение личной гигиены глаз, избегание различных повреждений и травм головы и зрительных органов. Также необходимо своевременно проходить диагностику и лечение гормональных нарушений в организме, заболеваний носовой полости.
Следует исключить употребление алкогольных напитков, воздерживаться от курения, рационально питаться, не допускать стрессовых ситуаций, укреплять иммунную систему с помощью витаминов.
Советы врачей
Источник

Экзофтальм – это моно или бинокулярное смещение глазного яблока вперед. Общими симптомами для большинства форм являются затрудненные движения глазами, диплопия, ощущение жжения и рези в связи с повышенной сухостью конъюнктивы. Диагностика экзофтальма базируется на сборе анамнеза, проведении наружного осмотра, экзофтальмометрии, офтальмоскопии, визометрии, тонометрии, биомикроскопии, УЗД, ОКТ. Тактика лечения зависит от этиологии заболевания. При травматическом генезе рекомендована кантотомия, дренирование ретробульбарного пространства. Эндокринный экзофтальм является показанием к приему тиреостатиков и гормонов, при низкой эффективности проводится тиреоидэктомия.
Общие сведения
Экзофтальм представляет собой патологическое выпячивание глазного яблока из полости орбиты, не сопровождающееся увеличением его продольного размера. Впервые патология была описана в качестве симптома эндокринной офтальмопатии в 1776 году ирландским хирургом Р. Дж. Грейвсом. В 1960 году советскими нейрохирургами И. М. Иргером и Л. А. Корейшем были представлены сведения о том, что смещение глазных яблок кпереди может возникать при патологических новообразованиях мозжечка. Экзофтальм эндокринной природы в 6-8 раз чаще встречается среди лиц женского пола, посттравматический генез заболевания более характерен для мужчин. Клинические проявления экзофтальма широко распространены во всех возрастных группах.
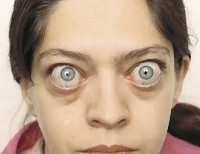
Экзофтальм
Причины экзофтальма
Строго говоря, экзофтальм не является самостоятельным заболеванием, а обычно выступает симптомом другой первичной патологии. К протрузии глазного яблока могут приводить как системные (аутоиммунные, эндокринные), так и местные (глазные) патологии:
- Эндокринная офтальмопатия. В основе механизма развития патологии лежит дисфункция иммунной системы, при которой возникает отек подкожно-жировой клетчатки орбиты и наружных мышц глазного яблока (отечная форма). На этом этапе проявления экзофтальма могут подвергаться обратному развитию. Прогрессирование заболевания приводит к образованию рубцовых дефектов в области глазодвигательных мышц, что провоцирует необратимые изменения. Аутоиммунное поражение ретробульбарной клетчатки при болезни Грейвса обусловлено механизмом перекрестного реагирования антител организма на антигены щитовидной железы и ткани глазницы. Подтверждением тиреотоксической теории патогенеза является повышенный титр антител к рТТГ.
- Местные аутоиммунные процессы. Реже развитие экзофтальма обусловлено изолированным аутоиммунным поражением ретробульбарной ткани. При этом патологические антитела синтезируются к мышцам глазодвигательного аппарата, фибробластам и клетчатке глазницы. Специфическим маркером заболевания являются антитела к периорбитальной клетчатке, т. к. иммуноглобулины к миоцитам определяются только у части пациентов. Воздействие таких факторов, как стресс, вирусы, токсические вещества и радиация у генетически скомпрометированных лиц стимулирует продукцию антигенов.
- Механические факторы. При воспалении жировой клетчатки или васкулите сосудов глазницы возникает механическая причина выпирания глазного яблока. Реже этиологическим фактором экзофтальма становится дакриоаденит, доброкачественные или злокачественные новообразования. Варикозное расширение вен, ангиопатия или травматические повреждения могут приводить к смещению костных обломков или кровоизлиянию в полость орбиты, что провоцирует развитие клинической картины патологии.
Классификация
Согласно клинической классификации, различают постоянный, пульсирующий и перемежающийся экзофтальм. Патология чаще протекает бинокулярно, однако на начальных стадиях возможно монокулярное поражение. По динамике развития выделяют непрогрессирующее, медленно и быстро прогрессирующее, регрессирующее смещение глазного яблока кпереди:
- о медленном нарастании клинической картины свидетельствует увеличение размера глазного яблока на 1-2 мм на протяжении 1 месяца;
- при быстром прогрессировании размер глаза увеличивается более чем на 2 мм менее чем за 30 дней.
Симптомы экзофтальма
Экзофтальм может являться симптомом множества заболеваний. Клиническая картина определяется степенью смещения глазного яблока кпереди. Диаметр глазного яблока 21-23 мм соответствует I степени, 24-26 – ІІ степени, 27 и более – III степени экзофтальма.
При I степени заболевание может протекать бессимптомно. Выявить патологические изменения органа зрения можно только при специальном обследовании. При экзофтальме ІІ степени пациенты предъявляют жалобы на затруднённые движения глазными яблоками, двоение перед глазами. При одностороннем поражении развивается клиническая картина страбизма. Специфический симптом перемежающейся формы заболевания – нарастание проявлений экзофтальма при задержке дыхания, наклонах головы, компрессии яремной вены.
III степень патологического процесса значительно осложняет процесс смыкания век. Вследствие этого нарушается продукция секрета мейбомиевыми железами, что в совокупности с невозможностью моргания и закрытия глаз приводит к повышенной сухости орбитальной конъюнктивы. При этом пациенты предъявляют жалобы на ощущение жжения и рези в глазах. Прогрессирование экзофтальма осложняется вторичной кератопатией с последующим образованием участков изъязвления. Клиническими проявлениями являются гиперемия, болезненность, фотофобия. Также возможно повышенное слезотечение, что усиливает травматизацию роговицы.
При ІІІ степени поражения происходит компрессия диска зрительного нерва, поэтому распространенными симптомами выраженного экзофтальма являются прогрессирующее снижение остроты зрения вплоть до полной слепоты, болевой синдром с иррадиацией в лобные доли и надбровные дуги.
Диагностика
Диагностика экзофтальма основывается на анамнестических данных, результатах наружного осмотра, экзофтальмометрии, офтальмоскопии, визометрии, тонометрии, биомикроскопии, ультразвуковой диагностики (УЗД) в В-режиме, оптической когерентной томографии (ОКТ). Анамнестические сведения зачастую указывают на этиологию заболевания (травматические повреждения, аллергические реакции, патологические новообразования). При наружном осмотре определяется выпирание глазных яблок из глазницы, монокулярное поражение сопровождается страбизмом. Инструментальное обследование:
- Экзофтальмометрия. Проводится при помощи экзофтальмометра Гертеля. Данный способ позволяет установить степень выраженности экзофтальма.
- Офтальмоскопия. При III степени патологии офтальмоскопическая картина соответствует компрессии диска зрительного нерва (ДЗН). При этом визуализируется бледный или отечный ДЗН, реже наблюдаются небольшие участки кровоизлияния.
- Биомикроскопия. С помощью данного метода можно выявить поверхностные кератопатии, зоны изъязвления роговой оболочки.
- Тонометрия. При проведении тонометрии определяется уровень повышения внутриглазного давления, которое, как правило, отклоняется от референтных значений при ІІ-ІІІ степени заболевания. При развитии вторичных осложнений экзофтальма (компрессия ДЗН) происходит прогрессивное снижение остроты зрения.
- ОКТ. По данным оптической когерентной томографии визуализируются отечность периорбитальной клетчатки, патологические новообразования внутри глазницы, участки кровоизлияния.
- УЗД глаза. Эхография в В-режиме позволяет определить степень экзофтальма, оценить состояние окружающих тканей. Метод ультразвукового исследования рекомендован в офтальмологии для наблюдения за прогрессией или регрессией заболевания в динамике.
Если экзофтальм является одним из симптомов патологии щитовидной железы, рекомендовано определить уровень тироксина, трийодтиронина, тиреотропного гормона, а также провести ультразвуковое исследование железы.
Лечение экзофтальма
Тактика лечения экзофтальма определяется этиологией и степенью выраженности заболевания. При травматическом происхождении в случае отсутствия движений глазного яблока рекомендовано проведение кантотомии в зоне наружной спайки век для достижения декомпрессии. В качестве региональной анестезии используется 0,5 мл 2% раствора новокаина. Перед рассечением связки ее фиксируют специальным кровоостанавливающим зажимом. Линию разреза продлевают до костного края орбиты. Если подвижность глазного яблока сохранена, но вследствие массивного кровоизлияния быстро нарастает внутриглазное давление, требуется выполнить дренирование ретробульбарного пространства.
При развитии экзофтальма у пациентов с эндокринной офтальмопатией целью терапии является достижение эутиреоидного состояния. Для этого осуществляется коррекция гормонального баланса при помощи тиреостатиков и гормонов. В период лечения необходимо своевременно увлажнять конъюнктиву при помощи препаратов искусственной слезы, проводить ежедневный контроль и при необходимости коррекцию внутриглазного давления.
В случае аутоиммунной природы экзофтальма в комплекс лечебных мероприятий входит прием глюкокортикоидов. Если медикаментозная терапия не оказывает должного эффекта, рекомендовано удаление щитовидной железы с последующей заместительной гормональной терапией.
Прогноз и профилактика
Прогноз при экзофтальме зависит от этиологии. При эндокринной природе течение заболевания после коррекции гормонального фона благоприятное. Смещение глазного яблока при злокачественных внутриорбитальных новообразованиях, опухолях мозжечка ассоциировано с неблагоприятным прогнозом.
Специфических мер по профилактике экзофтальма в офтальмологии не разработано. Неспецифические превентивные меры сводятся к коррекции гормонального дисбаланса, соблюдению техники безопасности на производстве. Всем пациентам с подозрением на экзофтальм необходимо пройти обследование у офтальмолога. Нарушение зрительных функций при данной патологии определяется степенью компрессии диска зрительного нерва.
Источник
