Экссудативное воспаление его виды
Экссудативное воспаление характеризуется преобладанием процессов экссудации в зоне воспаления . В зависимости от характера экссудата выделяют следующие виды экссудативного воспаления:
- серозное;
- фибринозное;
- гнойное;
- гнилостное;
- геморрагическое;
- катаральное;
- смешанное;
Серозное воспаление[править | править код]
При серозном воспалении образуется серозный экссудат, содержащий 2-2,5 % белка и некоторые клеточные элементы: лейкоцитов, лимфоцитов и клеток эпителия. Серозное воспаление вызывается следующими причинами:
- воздействие химических либо физических повреждающих факторов, например, при термическом ожоге
- воздействие ядов и токсинов, вызывающих плазморрагию, например, ящура или натуральной оспы, приводящих к образованию пустул
- интоксикацией организма, приводящей к серозному воспалению в строме паренхиматозных органов
Серозное воспаление как правило локализуется в слизистых и серозных оболочках, коже, интерстициальной ткани и др. Прогноз обычно благоприятный — воспаление завершается рассасыванием экссудата и восстановлением структуры и функции повреждённых тканей. Однако при осложнениях серозного воспаления экссудат может сдавливать органы и ткани, приводя к соответствующим нарушениям их функций, например, сдавливание мозговых оболочек при серозном лептоменингите.
Фибринозное воспаление[править | править код]
При фибринозном воспалении наблюдается образование фибринозного экссудата, в котором помимо лейкоцитов, моноцитов, макрофагов и мёртвых клеток воспалённой ткани содержится значительное количество свёртков фибрина. Разновидности: крупозное воспаление слизистых и серозных оболочек, дифтеритическое воспаление эпителиальной ткани, выстланной плоским или переходным эпителием. Причины фибринозного воспаления: микробная флора, эндо- и экзогенные токсические факторы.
Вначале развивается некроз ткани и агрегация тромбоцитов в зоне воспаления. Мёртвые ткани пропитываются фибринозным экссудатом и покрываются фибринозной плёнкой, под которой размножаются микробы. При крупозном воспалении на поверхности слизистой оболочки трахеи, бронхов, альвеол, плевры, брюшины, перикарда образуется тонкая фибринозная плёнка, которая легко снимается, при этом дефекта подлежащих тканей не происходит. При дифтеритическом воспалении слизистых оболочек зева, пищевода, желудка, кишечника, матки и влагалища образуется толстая и трудно удаляемая фибринозная плёнка, при снятии которой образуются язвы.
При благоприятном исходе фибринозные плёнки растворяются действием гидролаз лейкоцитов, а исходная ткань полностью восстанавливается. При неблагоприятном завершении экссудат подвергается организации с образованием спаек между листками серозных полостей и даже их облитерацией.
Гнойное воспаление[править | править код]
Гнойное воспаление характеризуется образованием гнойного экссудата. Он содержит различные активные ферменты, в т.ч. протеазы, поэтому гнойное воспаление сопровождается лизисом тканей. Гнойное воспаление вызывается действием различных гноеродных микроорганизмов: стафилококков, стрептококков, гонококков и др., оно может развиваться в любых органах и тканях. Среди форм гнойного воспаления различают абсцесс, флегмону и эмпиему, а также гнойные раны.
Гнилостное (ихорозное) воспаление[править | править код]
Гнилостное воспаление развивается вследствие попадания гнилостной микрофлоры в очаг гнойного воспаления, что наблюдается у ослабленных больных с обширными гнойными ранами или хроническими абсцессами. В случае гнилостного воспаления преобладает некроз тканей с тенденцией к увеличению объема поражения тканей и нарастанием интоксикации организма. При этом некротизированные ткани представляют собой зловонную массу с запахом гниения.
Геморрагическое воспаление[править | править код]
Геморрагическое воспаление развивается как продолжение серозного, фибринозного или гнойного воспаления вследствие высокой интоксикации организма и вызванной ей значительной проницаемости сосудов (например, при заболевании чумой, сибирской язвой, натуральной оспой, тяжёлой формой гриппа и некоторыми вирусными инфекциями). При этом в очаг воспаления проникают эритроциты, вследствие чего экссудат приобретает чёрный цвет. Завершение данного вида воспаления (серозно-геморрагического, гнойно-геморрагического) зависит от его этиологии.
Катаральное воспаление[править | править код]
Катаральное воспаление также не является самостоятельной формой воспаления, поскольку характеризуется присоединением слизи к другому экссудату. Катаральное воспаление вызывается различной инфекцией, термическими и химическими факторами, продуктами нарушенного метаболизма: например, аллергический ринит сопровождается присоединением слизи к серозному экссудату, гнойно-катаральный бронхит наблюдается при гнойном воспалении слизистой оболочки трахеи и бронхов.
Острое катаральное воспаление, как правило, заканчивается полным выздоровлением, хроническое катаральное воспаление может привести к атрофии или гипертрофии слизистой оболочки.
Литература[править | править код]
- Пауков В. С., Литвицкий П. Ф. Патология: Учебник. — М.: Медицина, 2004. — 400 с. — ISBN 5-225-04860-9.
Источник
Воспаление является местной реакцией организма, которая направлена на уничтожение причины, вызывающей повреждение и восстановление организма. В зависимости от его фазы выделяют 2 вида: экссудативное и пролиферативное.
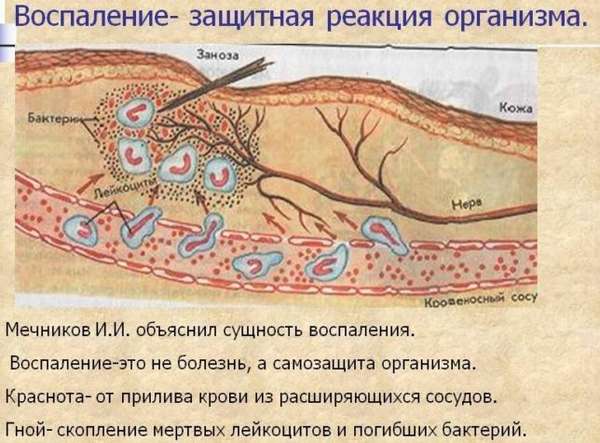
Что такое экссудативное воспаление
Экссудативное воспаление характеризуется скоплением в полостях организма и тканях жидкости – экссудата.
Классификация
В зависимости от вида экссудата и локализации различают следующие виды:
- гнойное,
- серозное,
- гнилостное,
- катаральное,
- фибринозное,
- геморрагическое,
- смешанное.
По течению воспаление может носить острый или хронический характер.
Оно локализуется чаще в слизистых оболочках, серозных полостях (плевральная, перикард, брюшная), реже в мозговых оболочках, внутренних органах.
Причины появления
У видов экссудативного воспаления причины развития могут отличаться.
Гнойное воспаление вызвано гноеродными микроорганизмами. К ним относят стафилококки, стрептококки, сальмонеллы. В большинстве случаев его развитие провоцирует попадание химических веществ в ткани (керосин, ртуть, таллий).
Серозный воспалительный процесс может появиться в результате воздействия агентов инфекционной природы (микобактерии, менингококк), термических и химических ожогов, интоксикации организма тяжелыми металлами или при уремии и гипертиреозе.
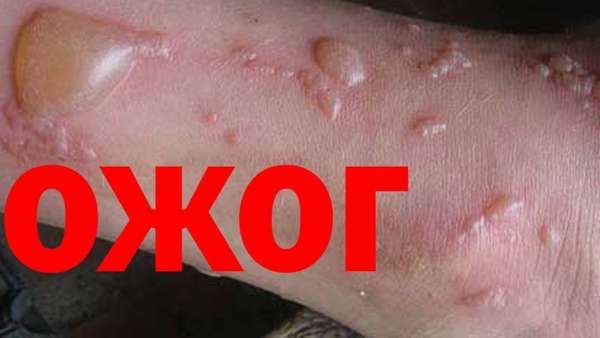
Гнилостный вид появляется при воздействии анаэробной микрофлоры, а именно клостридий. В человеческий организм эти микробы могут попасть с землей. Такой тип воспаления часто встречается в зонах боевых действий, катастрофах и авариях.
Катаральное воспаление возникает из-за воздействия вирусных и бактериальных агентов, аллергий, химических веществ и токсинов в организме.
Фибринозное обусловлено персистированием в организме вирусов, бактерий и химических агентов. Наиболее часто встречаемые возбудители – дифтерийная палочка, стрептококки, микобактерия туберкулеза.
Геморрагическое развивается при присоединении к серозному воспалению респираторной вирусной инфекции, вызывая изменения экссудата и выделения прожилок крови, фибрина и эритроцитов.
Смешанный характер включает в себя сразу несколько причин развития и приводит к образованию геморрагическо-гнойного, фибринозно-катарального, и других видов экссудата.
Формы экссудативного воспаления и основные симптомы
Самый часто встречающийся вид воспаления – гнойный. Основными формами являются абсцесс, флегмона, эмпиема плевры.
- Абсцесс представляет собой ограниченный воспалительный участок в виде полости, в которой собирается гной.
- Флегмона – диффузный разлитой процесс, при котором гнойный экссудат занимает промежуточное положение между тканями, сосудисто-нервными пучками, сухожилиями и т. д.
- Эмпиема – скопление гноя в полости органа.
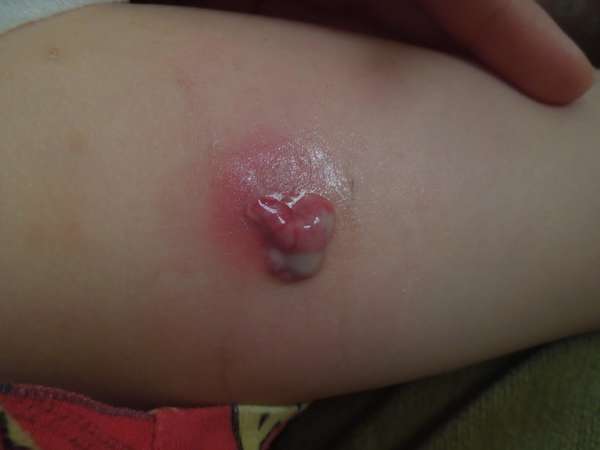
Клиническими симптомами гнойного воспаления являются тяжелый интоксикационный синдром (лихорадка, повышенная потливость, тошнота, общая слабость), наличие пульсации в области гнойного очага (флюктуация), увеличение частоты сердечных сокращений, одышка, снижение физической активности.
Второстепенные формы заболевания
Серозное воспаление – сопровождается образованием в полостях организма мутной жидкости, состоящей из большого количества нейтрофилов и спущенных клеток мезотелия. С прогрессированием воспалительных процессов, слизистые оболочки набухают, развивается полнокровие. При поражении кожных покровов, чаще всего при ожогах, формируются пузыри или волдыри в толще эпидермального слоя. Они заполнены мутным экссудатом, который способен отслаивать близлежащие ткани и увеличивать область поражения.
Клиническая картина зависит от локализации воспалительного процесса. При наличии жидкости в плевральной полости возникают боли в грудной клетке, одышка, кашель. Поражение сердца и скопление экссудата в перикарде провоцируют:
- появление боли в его области,
- сдавливание близлежащих органов,
- развитие сердечной недостаточности,
- набухание вен шейного отдела,
- одышку,
- отеки на конечностях.
При поражении печени и почек могут появиться признаки острой печеночной и почечной недостаточности. Поражение мозговых оболочек развивает менингит, и появляются нестерпимые головные боли, тошнота, мышцы становятся ригидными.
Фибринозная форма – характеризуется тем, что в экссудате находится большое количество фибриногена. Находясь в некротических тканях он трансформируется в фибрин. Наиболее распространенными такого рода воспалениями являются крупозное и дифтеритическое.
При крупозном возникает рыхлая пленка, располагающаяся в поверхностных очагах некроза. Слизистая оболочка превращается в толстую, набухающую структуру, покрытую слоями фибриновых нитей. При ее отделении образуется неглубокий дефект. Страдающим органом являются легкие. Развитие крупозной пневмонии приводит к таким симптомам, как кашель с отделением мокроты ржавого цвета, одышка, боль в груди, лихорадка.
При дифтеритическом пленка образуется в глубоких слоях некротизированной ткани. Она крепко сращена с окружающими тканями. При ее отрыве дефект достигает большого размера и глубины. Чаще всего страдают полость рта, миндалины, пищевод, кишечник и шейка матки. Основными симптомами являются болезненность в зависимости от участка воспаления (боли при глотании, в животе), нарушение стула, гипертермия.
Гнилостная форма – возникает при миграции гноеродных бактерий в существующий дефект кожных покровов. Характерны общие симптомы воспаления, а также выделение неприятного запаха.
Важно! При отсутствии антимикробной терапии гнилостное воспаление может привести к развитию гангрены, а в последующем к ампутации конечности.
Тактика лечения
Консервативное лечение заключается в устранении причины воспаления. Так как чаще всего его развитие вызывает патогенная микрофлора, то базисная терапия основывается на антибактериальных средствах. Наиболее эффективными являются антибиотики пенициллинового ряда (ампициллин, аугментин), цефалоспоринов (цефтриаксон, цефипим), сульфаниламидов (бисептол, сульфасалазин).
Кроме терапии, направленной на устранение возбудителя, проводят противовоспалительное лечение. Для купирования болевого и гипертермического синдрома используют НПВС (нестероидные противовоспалительные средства). К ним относят ибупрофен, нурофен, аспирин.
Также при гнойных процессах осуществляют хирургическое лечение.
Полость гнойника вскрывают скальпелем, производят выгон гнойного содержимого, затем промывают антисептиками и антибиотиками. В конце устанавливают дренаж и накладывают асептическую повязку.
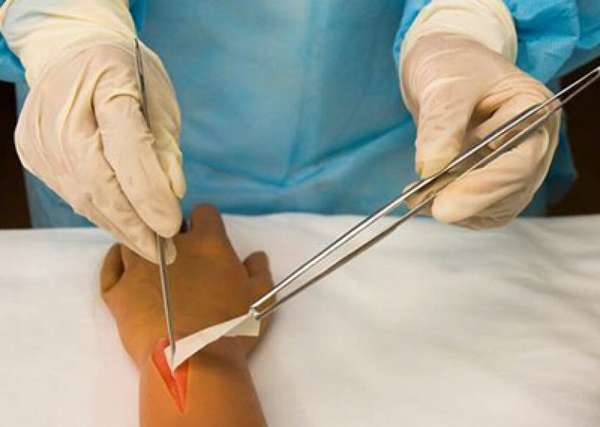
При скоплении гноя в плевральной полости или перикарде производят пункцию, с помощью которой выводят гнойный экссудат.
Профилактика
Профилактические мероприятия при разных видах воспалительных процессов заключаются в соблюдении всех рекомендаций врача, ведении здорового образа жизни и правильном распределении физической нагрузки. Кроме этого, необходимо употреблять большое количество фруктов и витаминов.
Источник
С воспалениями того или иного рода сталкивался каждый из нас. И если его серьезные формы, например пневмония или колит, приключаются в особых случаях, то такие мелкие неприятности, как порез или ссадина – явление обыденное. На них многие вообще внимания не обращают. Но даже самые незначительные травмы могут вызвать экссудативное воспаление. По сути, это такое состояние пораженной зоны, при котором в ней собираются специфические жидкости, а затем просачиваются сквозь стенки капилляров наружу. Этот процесс довольно сложный, основанный на законах гидродинамики и способный привести к осложнениям течения заболевания. В данной статье мы подробно разберем, какие вызывают экссудативное воспаление причины. Виды (исходы при каждом из них неравнозначны) такого рода воспалительных процессов также рассмотрим, а попутно объясним, от чего они зависят, как протекают, какого требуют лечения.
Воспаление – это зло или благо?
Многие скажут, что, конечно, воспаление – это зло, ведь оно является составной частью почти любого заболевания и приносит человеку страдания. Но на самом деле в процессе эволюции наш организм долгие годы вырабатывал в себе механизмы воспалительных процессов, чтобы они помогали выжить при вредных воздействиях, в медицине называемых раздражителями. Ими могут быть вирусы, бактерии, любые ранения кожи, химические вещества (например, яды, токсины), неблагоприятные факторы внешней среды. Защищать нас от патологической деятельности всех этих раздражителей как раз и должно экссудативное воспаление. Что это такое? Если не углубляться в подробности, объяснить его довольно просто. Любой раздражитель, попав в тело человека, повреждает его клетки. Это называется альтерацией. Она дает старт воспалительному процессу. Его симптомы, в зависимости от типа раздражителя и места его внедрения, могут отличаться. Среди общих выделяют:
- подъем температуры либо во всем теле, либо только в поврежденном участке;
- припухлость больного места;
- болезненность;
- покраснение травмированного участка.
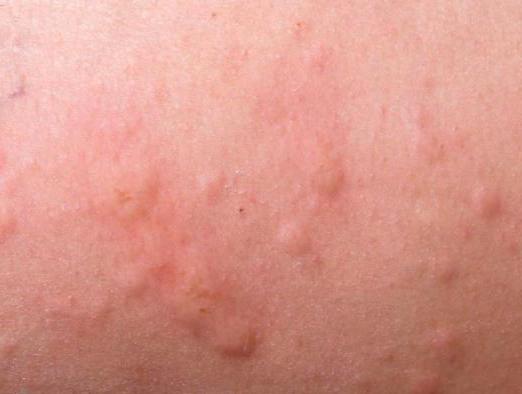
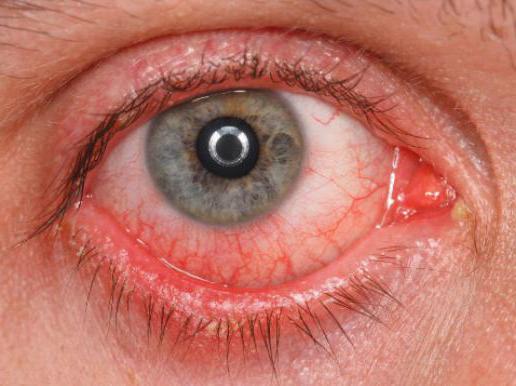
Это основные признаки, по которым можно понять, что уже началось экссудативное воспаление. Фото выше наглядно демонстрирует проявление симптомов — покраснение, припухлость.
На каком-то этапе воспалительного процесса в сосудах начинают скапливаться жидкости (экссудат). Когда они проникают сквозь стенки капилляров в межклеточное пространство, воспаление становится экссудативным. На первый взгляд кажется, что это усугубление проблемы. Но на самом деле выход экссудата, или, как говорят медики, экссудация, тоже нужна. Благодаря ей из капилляров в ткани попадают очень важные вещества – иммуноглобулины, кинины, ферменты плазмы, лейкоциты, которые сразу же устремляются к очагу воспаления, чтобы заняться там ликвидацией раздражителей и заживлением поврежденных участков.
Процесс экссудации
Объясняя, что такое экссудативное воспаление, патологическая анатомия (дисциплина, занимающаяся изучением патологических процессов) особое внимание уделяет процессу экссудации, «виновницы» данного типа воспалений. Он состоит из трех этапов:
- Произошла альтерация. Она запустила в работу специальные органические соединения — медиаторы воспаления (кинины, гистамины, серотонины, лимфокины и другие). Под их действием русла микрососудов начали расширяться, и как следствие, возросла проницаемость стенок сосудов.
- В более широких участках русел кровяной поток начал двигаться интенсивнее. Возникла так называемая гиперемия, которая, в свою очередь, привела к увеличению в сосудах кровяного (гидродинамического) давления.
- Под давлением жидкости из микрососудов через увеличившиеся межэндотелиальные щели и поры, порой достигшие размеров канальцев, в ткани начал просачиваться экссудат. Частицы, его составляющие, двинулись в очаг воспаления.
Виды экссудатов
Правильнее называть экссудатом жидкости, выходящие из сосудов в ткани, а те же жидкости, выделяющиеся в полости, — выпотом. Но в медицине часто эти два понятия объединяют. Экссудативный тип воспаления определяется составом секрета, который может быть:
- серозным;
- фиброзным;
- гнойным;
- гнилостным;
- геморрагическим;
- слизистым;
- хилёзным;
- хилусоподобным;
- псевдохилезным;
- холестериновым;
- нейтрофильным;
- эозинофильным;
- лимфоцитарным;
- мононуклеарным;
- смешанным.
Рассмотрим более подробно наиболее часто встречающиеся виды экссудативного воспаления, причины его возникновения и симптомы.
Форма серозного экссудативного воспаления
В теле человека брюшину, плевру, перикард покрывают серозные оболочки, названные так от латинского слова «серум», что означает «сыворотка», потому что они вырабатывают и поглощают жидкости, напоминающие сыворотку крови или из нее образующиеся. Серозные оболочки в обычном состоянии гладкие, почти прозрачные, очень эластичные. Когда начинается экссудативное воспаление, они становятся шероховатыми и мутными, а в тканях и органах появляется экссудат серозного характера. В нем обнаруживаются белки (более 2 %), лимфоциты, лейкоциты, эпителиальные клетки.
Причинами экссудативного воспаления могут стать:
- травмы различной этиологии (нарушения целостности кожи, ожоги, укусы насекомых, обморожения);
- интоксикации;
- вирусные и бактериальные инфекции (туберкулез, менингит, герпес, ветрянка и прочие);
- аллергия.
Серозный экссудат помогает выводить из очага воспаления токсины и раздражителей. Наряду с его положительными функциями есть и отрицательные. Так, если серозное экссудативное воспаление возникло в паренхиме легких, может развиться дыхательная недостаточность, в перикарде – сердечная недостаточность, в мозговых оболочках – отек мозга, в почках – почечная недостаточность, в коже под эпидермисом – отслаивание его от дермы и образование серозных пузырей. Симптомы при каждом заболевании свои. Из общих можно выделить подъем температуры и болевые ощущения. Несмотря на кажущуюся очень опасной патологию, прогноз в подавляющем большинстве случаев благоприятный, так как экссудат рассасывается, не оставляя следов, а серозные оболочки восстанавливаются.

Фиброзное воспаление
Как уже отмечалось выше, все виды экссудативного воспаления определяются составом секрета, при них выделяющегося из микрососудов. Так, фиброзный экссудат получается, когда под действием раздражителей воспаления (травмы, инфекции) образуется повышенное количество белка фибриногена. В норме у взрослого человека его должно быть 2-4 г/л. В поврежденных тканях это вещество превращается в фибрин. Это тоже белок, который имеет волокнистую структуру и составляет основу тромбов. Кроме того, в фиброзном экссудате есть лейкоциты, макрофаги, моноциты. На каком-то этапе воспаления развивается некроз пострадавших от раздражителя тканей. Они пропитываются фиброзным экссудатом, в результате чего на их поверхности образуется фиброзная пленка. Под ней активно развиваются микробы, что осложняет ход заболевания. В зависимости от локализации пленки и от ее особенностей различают дифтерическое и крупозное фиброзное экссудативное воспаление. Патологическая анатомия так описывает их различия:
- Дифтерическое воспаление может возникнуть в тех органах, которые покрыты многослойной оболочкой – в зеве, матке, влагалище, мочевом пузыре, органах ЖКТ. При этом фиброзная пленка образуется толстая, как бы вросшая в оболочку органов. Поэтому снимается она трудно, а после себя оставляет язвы. Со временем они заживают, но рубцы могут остаться. Есть и другое зло – под этой пленкой микробы размножаются наиболее активно, вследствие чего у больного наблюдается высокая интоксикация продуктами их жизнедеятельности. Самое известное заболевание такого типа воспаления – дифтерия.
- Крупозное воспаление образуется на слизистых органов, покрытых однослойной оболочкой: в бронхах, брюшине, трахее, перикарде. При этом фиброзная пленка получается тонкой, снимающейся легко, без значительных дефектов слизистых. Однако в некоторых случаях она может создать серьезные проблемы, например, при воспалении трахеи может затруднить поступление в легкие воздуха.
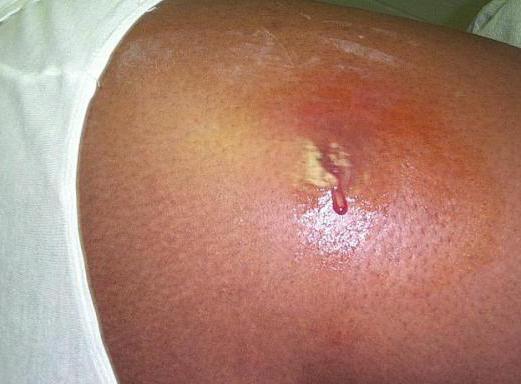
Экссудативное гнойное воспаление
Данная патология наблюдается, когда экссудат представляет собой гной – вязкую зеленовато-желтую массу, в большинстве случаев имеющую характерный запах. Его состав примерно такой: лейкоциты, большая часть которых разрушена, альбумины, нити фибрина, ферменты микробного происхождения, холестерин, жиры, фрагменты ДНК, лецитин, глобулины. Эти вещества образуют гнойную сыворотку. Помимо нее, в гнойном экссудате присутствуют тканевой детрит, живые и/или дегенерированные микроорганизмы, гнойные тельца. Гнойное воспаление может иметь место в любых органах. «Виновниками» нагноения чаще всего становятся пиогенные бактерии (различные кокки, кишечные палочки, протеи), а также кандиды, шигеллы, сальмонеллы, бруцеллы. Формы экссудативного воспаления гнойного характера бывают такими:
- Абсцесс. Представляет собой очаг с барьерной капсулой, препятствующей попаданию гноя в соседние ткани. В полости очага скапливается гнойный экссудат, поступающий туда через капилляры барьерной капсулы.
- Флегмона. При этой форме у очага воспаления четких границ нет, а гнойный экссудат растекается в соседние ткани и полости. Такая картина может наблюдаться в подкожных слоях, например, в жировой клетчатке, в забрюшинной и околопочечной зонах, везде, где морфологическое строение тканей позволяет гною выходить за пределы очага воспаления.
- Эмпиема. Эта форма похожа на абсцесс и наблюдается в полостях, рядом с которыми имеется очаг воспаления.
Если в гное присутствует много дегенеративных нейтрофилов, экссудат называется гнойным нейтрофильным. Вообще, роль нейтрофилов заключается в уничтожении бактерий и грибков. Они, как смелые стражи, самыми первыми бросаются на врагов, проникших в наш организм. Поэтому на начальной стадии воспаления большинство нейтрофилов целые, неразрушенные, а экссудат называется микрогнойным. По мере прогрессирования недуга лейкоциты разрушаются, и в гное большая часть их уже дегенерированная.
Если в воспалительный очаг попадают гнилостные микроорганизмы (в большинстве случаев анаэробные бактерии), гнойный экссудат перерастает в гнилостный. Он имеет характерные запах и цвет и способствует разложению тканей. Это чревато высокой интоксикацией организма и имеет весьма неблагоприятный исход.
Лечение гнойного воспаления основывается на применении антибиотиков и обеспечении оттока секрета из очага. Иногда для этого требуется хирургическое вмешательство. Профилактикой такого воспаления является дезинфекция ран. Лечение данной патологии может иметь благоприятный исход только при интенсивной химиотерапии с одновременным хирургическим удалением гниющих фрагментов.

Геморрагическое воспаление
При некоторых очень опасных заболеваниях, таких как сибирская язва, черная оспа, чума, токсический грипп, диагностируется геморрагическое экссудативное воспаление. Причины его состоят в повышающейся проницаемости микрососудов вплоть до их разрывов. В экссудате при этом преобладают эритроциты, благодаря чему его цвет варьируется от розового до темно-красного. Внешнее проявление геморрагического воспаления схоже с кровоизлиянием, но, в отличие от последнего, в экссудате обнаруживаются не только эритроциты, но и малая доля нейтрофилов с макрофагами. Лечение геморрагического экссудативного воспаления назначается с учетом типа микроорганизмов, которые к нему привели. Исход заболевания может быть крайне неблагоприятным, если терапия начата несвоевременно и если организм больного не имеет достаточно сил противостоять недугу.
Катаральное воспаление
Особенностью данной патологии является то, что экссудат при ней может быть и серозным, и гнойным, и геморрагическим, но обязательно со слизью. В таких случаях образуется слизистый секрет. В отличие от серозного, в нем обнаруживается больше муцина, антибактериального агента лизоцима и иммуноглобулинов А-класса. Образуется он по следующим причинам:
- инфекции вирусные или бактериальные;
- воздействие на организм химических веществ, высоких температур;
- нарушения в обмене веществ;
- аллергические реакции (например, аллергический ринит).
Катаральное экссудативное воспаление диагностируется при бронхите, катаре, рините, гастрите, катаральном колите, ОРЗ, фарингите и может протекать в острой и хронической формах. В первом случае оно полностью вылечивается за 2-3 недели. Во втором происходят изменения в слизистой – атрофия, при которой оболочка истончается, или гипертрофия, при которой, наоборот, слизистая становится утолщенной и может выпячиваться в полость органа.
Роль слизистого экссудата двояка. С одной стороны, он помогает бороться с инфекцией, а с другой, его скапливание в полостях приводит к дополнительным патологическим процессам, например, слизь в пазухах носа способствует развитию синусита.
Лечение катарального экссудативного воспаления проводится антибактериальными препаратами, физиотерапевтическими процедурами и народными методами, такими как прогревание, полоскание различными растворами, прием внутрь настоев и отваров трав.

Экссудативное воспаление: характеристика специфических экссудативных жидкостей
Выше упоминались хилезный и псевдохилезный экссудаты, появляющиеся при травмах лимфатических сосудов. Например, в груди это может быть при разрыве грудного протока. Хилезный экссудат по цвету белый из-за наличия в нем повышенного количества жира.
Псевдохилезный тоже имеет беловатый оттенок, но жира в нем не более 0,15 %, зато присутствуют мукоидные вещества, белковые тела, нуклеины, лецитины. Наблюдается он при липоидном нефрозе.
Белого цвета и хилусоподобный экссудат, только ему цвет придают распавшиеся перерожденные клетки. Он образуется при хронических воспалениях серозных оболочек. В брюшной полости это бывает при циррозе печени, в плевральной — при туберкулезе, раке плевры, сифилисе.
Если в экссудате слишком много лимфоцитов (более 90 %), его называют лимфоцитарным. Он выделяется из сосудов при плевральном туберкулезе. Если же в секрете присутствует холестерин, по аналогии его называют холестериновым. Он имеет густую консистенцию, желтоватый либо буроватый цвет и может образовываться из любой другой экссудативной жидкости при условии, что из полости, в которой она скапливается на длительное время, идет обратное всасывание воды и минеральных частиц.
Как видим, существует множество типов экссудатов, каждый из которых характерен для определенного вида экссудативного воспаления. Также бывают случаи, когда при каком-либо одном заболевании диагностируется смешанное экссудативное воспаление, например, серозно-фиброзное или серозно-гнойное.
Острая и хроническая формы
Экссудативное воспаление может протекать в острой либо в хронической форме. В первом случае оно является мгновенным ответом на раздражитель и призвано этот раздражитель устранить. Причин такой формы воспалительного процесса может быть очень много. Наиболее часто встречающиеся:
- травмирование;
- инфекции;
- отравление химическими веществами;
- нарушения работы любых органов и систем.
Острое экссудативное воспаление характеризуется покраснением и опуханием травмированного участка, болью, повышением температуры. Иногда, особенно по причине инфицирования, у больных отмечаются симптомы вегетативных расстройств и интоксикации.
Острое воспаление протекает сравнительно недолго, и если терапия проведена правильно, полностью излечивается.
Хроническое экссудативное воспаление может тянуться годами. Оно представлено гнойным и катаральным типами воспалительного процесса. При этом одновременно с заживлением развивается деструкция тканей. И хотя в стадии ремиссии хроническое воспаление больного почти не беспокоит, оно в конечном итоге способно привести к истощению (кахексии), склеротическим изменениям в сосудах, необратимому нарушению работы органов и даже к образованию опухолей. Лечение направлено главным образом на поддержание фазы ремиссии. В данном случае большое значение придается правильному образу жизни, диете, укреплению иммунитета.
Источник

