Инфекционное воспаление в десне
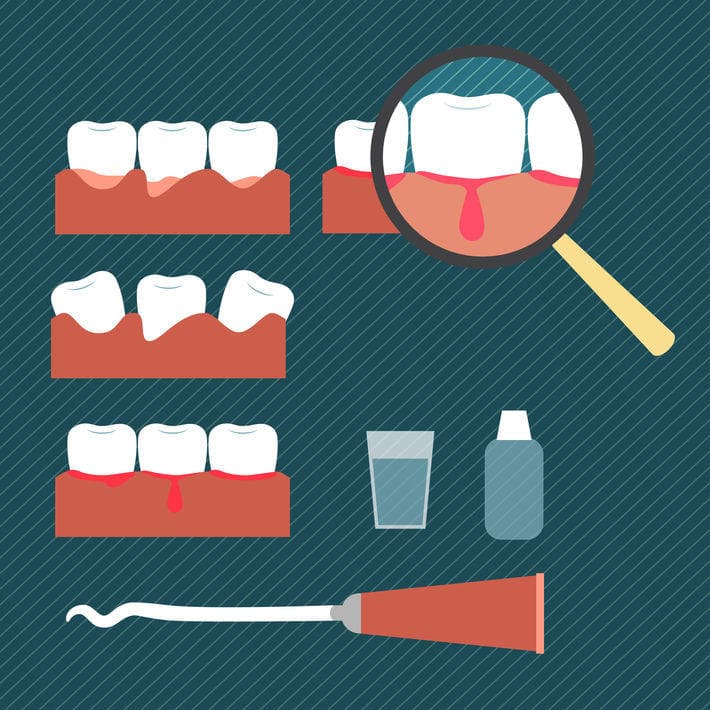
Инфекционные заболевания десен – одна из основных причин, по которой человек может лишиться совершенно здоровых зубов. С этой проблемой сталкиваются до 80% людей, а тяжелые формы заболеваний, которые приводят к потере зуба, обнаруживают у 20% граждан (возрастная категория 35-44). Как же сберечь зубы и что делать, если у вас обнаружилась инфекция? Давайте разбираться.
Причины появления инфекции
Основными причинами возникновения инфекций является пренебрежение своим здоровьем и недостаточный уход за зубами. В полости рта «проживает» множество микроорганизмов, благодаря которым на зубах образуется налет, он со временем превращается в зубной камень. Главными «провокаторами» развития инфекционных заболеваний являются:
- заражение, когда возбудитель попадает непосредственно на слизистую. Этот фактор особенно опасен на фоне ослабленного иммунитета, гиповитаминоза;
- слишком уязвимая слизистая. Это может возникать по разным причинам, от ношения брекетов и неправильно подобранного протеза, до ожога горячей пищей;
- аллергия;
- неправильное питание – недостаточность потребления с пищей калия, кальция, других минералов, витаминов, особенно группы B. Отсутствие в рационе сырой пищи.
- наследственная предрасположенность к данным заболеваниям;
- заболевания эндокринного характера, сахарный диабет.
Дополнительными факторами может являться курение, частое употребление алкоголя. Кроме этого есть отдельные категории граждан, что находятся в зоне риска:
- женщины в период беременности, менструального цикла, менопаузы и часто принимающие таблетированные контрацептивы;
- детки-сладкоежки и подростки в период активного полового созревания;
- люди, на зубах которых много коронок, пломб, скобы.
Часты случаи, когда болезнь десен провоцируют лекарственные средства, что снижают слюноотделение (их назначают, к примеру, при эпилепсии), ведь слюна – главный защитник десен.
Десна очень чутко реагирует на процессы, происходящие в организме, поэтому она может и самостоятельно прийти в норму, если вы избавитесь от основной болезни (чаще всего это заболевания ЖКТ или сердечно-сосудистой системы).
Давайте подробней остановимся на самых распространенных заболеваниях десен.

Дополнительно рекомендуем прочитать статью про боль в деснах. Из нее вы узнаете о причинах, лечении и профилактике болей в деснах.
Гингивит
Это заболевание вызывает воспалительные процессы в краевых частях десен (тех, что примыкают непосредственно к зубу) и в межзубных сосочках. Воспаление носит поверхностей характер, оно затрагивает только слизистую.
Симптомы гингивита
Основные симптомы, относящиеся ко всем формам данного заболевания, это – покраснение десен, отекшая слизистая, десна кровоточит. Выделяют три основные формы заболевания и соответствующие им симптомы:
- Катаральный (самая частая форма) – неприятные ощущения и запах, потеря вкуса, зуд, во время гигиенических процедур и приема пищи десна кровоточит, ротовая жидкость розового цвета. При острой форме – появление болевых ощущений при воздействии механических раздражителей.
- Гипертрофический – ткани десны атрофируются, уменьшаются в объеме, болевые ощущение при попадании на зуб горячей или холодной пищи.
- Гингивит Плаута-Винсета (язвенно-некротический) одна из самых тяжелых форм заболевания. Характеризуется ярко-красным цветом десен, они становятся блестящими и гладкими, на слизистой образуются язвочки, дёсна болезненные, может подниматься температура до 39 °C, лимфатические узлы увеличены.
Диагностика заболевания
Данное заболевание чаще всего диагностируется у пациентов в возрасте до 30 лет, детей и подростков. Также ему подвержены женщины в период менопаузы и беременности. Болезнь диагностируется визуально и с помощью осмотра с инструментами. Дополнительных процедур не требуется.
Чтобы выявить причину возникновения гингивита проводится подробный опрос пациента пародонтологом.
Лечение
Лечение заболевания нужно начинать с посещения стоматолога. Проводится оно в несколько этапов:
- Удаление зубных отложений. Проводится ультразвуковая чистка, зуб полируется специальной щеткой и пастой, десны обрабатываются гелем – весь комплекс процедур занимает около часа, повторный осмотр через 10 дней.
- Терапевтическое лечение, противовоспалительное. Применяют антибиотики местного воздействия, иммуномодуляторы, противовоспалительные препараты. При инфекционно-воспалительных процессах врач назначает антибактериальное или антигрибковое средство.
- В домашних условиях пациент проводит антисептическое полоскание 3 раза в день, накладывает лечебный гель и применяет пасту, рекомендованную при воспалительных процессах десен.
Прежде чем приступать к лечению гингивита, обязательно необходимо снять зубные камни у стоматолога. Не убрав основную причину заболевания, вылечить гингивит невозможно.
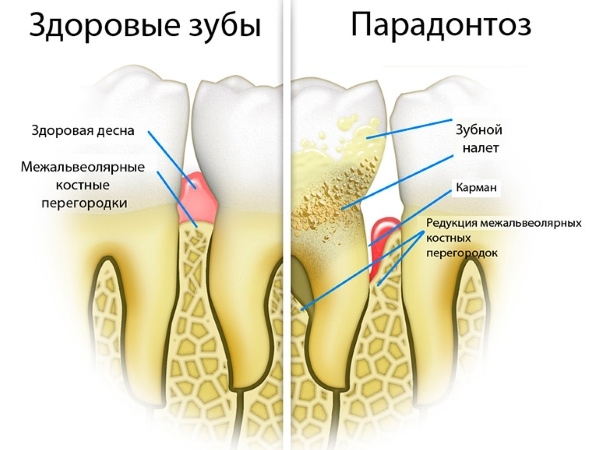
Пародонтоз
Нативная реклама
Заболевание, которое может привести к потере зуба. Имеет длительных характер течения, в начале развития болезни очень сложно его диагностировать. Проявляется болезнь атрофией зубных ячеек, что приводит к уменьшению высоты перегородок между зубами.
Симптомы заболевания
В начальной стадии зубы имеет отличную фиксацию, зубных отложений мало. Первыми проявлениями заболевания являются неприятные ощущения в области десен, зуд, ткани зуба чувствительны к температурным перепадам. Основная симптоматика следующая:
- десна с признаками воспаления, бледного цвета;
- зуб выглядит удлиненным, за счет ретракции десны;
- десна не кровоточит (может появляться выделение кровы на втором-третьем этапе);
- может появляться эрозия эмали, зуб стирается;
Диагностика пародонтоза
Современные методы диагностики позволяют определять данное заболевания на ранних стадиях, что позволяет быстрее устранить очаг воспаления и провести комплексное лечение.
Диагностика проводится:
- клиническая: внешний и инструментальный осмотр;
- рентгенографический: позволяет увидеть изменения, происшедшие в костных тканях, убыль межзубных перегородок и пр.;
- лабораторная: берутся анализы мочи и крови, которые показывают степень и тяжесть заболевания по уровню в крови лимонной кислоты, а в моче оксипролина.
Лечение пародонтоза
Несмотря на последние достижения стоматологии, лечить пародонтоз достаточно трудно. Прежде всего следует заметить, что эффективным является только комплексное лечение. Оно включает следующие мероприятия:
- назначается прием витаминов (группы С и В), гормональных средств, противовоспалительных препаратов;
- врач проводит санацию ротовой полости: удаление корней, неподлежащих лечению зубов, лечение кариеса, удаление зубных отложений;
- физиотерапия: сеансы электрофореза, КУФ, обработка ультразвуком.
Когда эти средства не приводят к должному результату, проводится хирургическое, ортопедическое вмешательство.
В период лечения и для профилактики заболевания рекомендовано полоскания ротовой полости отварами шалфея, ромашки, мяты, которые обладают антибактериальными свойствами.
Десквамативный гингивит
Это заболевание диагностируется у взрослых людей. Различают три стадии заболевания. Для них характерны следующие симптомы:
- Легкая (I стадия) проходит безболезненно, кровоточивость не наблюдается, поэтому люди не часто обращаются к врачу. Характерными признаками болезни является появления на деснах пятен, довольно ярко выраженных, слизистая слегка отечная.
- Средняя (II стадия) проявляется появлением болевых ощущений, жжения. Десна становятся блестящими из-за отечности, при массаже эпителий отслаивается.
- Тяжелая форма (III стадия) – возникает боль в области пятен, пузыри и язвы на деснах, пищу принимать сложно, нарушается сон, появляется раздражительность.
Пациентов ставят на диспансерный учет, так как болезнь имеет цикличный характер, к тому же болезнь может переходить в достаточно серьезные заболевания, как пемфигоид, плоский лишай (красный) и т.д.
Диагностика заболевания
Для опытного стоматолога диагностировать десквамативный гингивит не составляет труда, так как клиническая картина достаточно ясная. Большая сложность состоит в выявлении причины возникновения заболевания. Для этого делают следующее:
- оценивается общее состояния здоровья пациента, путем опроса;
- врач обязательно выяснит, осуществлялся ли прием больным лекарственных препаратов и каких, ведь это одна из причин возникновения воспаления;
- осуществляется визуальный осмотр;
- при необходимости, назначается консультация у дерматолога;
- иногда необходимо провести лабораторные исследования: гистология биоптата десны, мазок и посев на выявления туберкулезной или грибковой инфекции.
Лечение
Проводят лечение общее и местное. Местное заключается в следующем:
- назначают полоскания раствором перекиси водорода с водой (1:3) – 2 раза в день;
- 1 раз в день полость полощут раствором хлоргексидина биглюконата (0,06%);
- устраняют микротравмы, меняют протезы (некачественные), проводят коррекцию пломб.
Для общего оздоровления организма, назначают противовоспалительные средства, иммуностимулирующий препарат (к примеру, Имудон), средства для нормализации состояния сосудистых стенок (аскорбиновая или никотиновая кислота, рутин).
Перикоронарит
Заболевание связано с зубом мудрости. Воспаление обуславливается наличием зубного камня на месте, где прорезается зуб, или возникает из-за повреждения десны и костных тканей соседних зубов, если крайний зуб прорезается тяжело и давит на зубы.
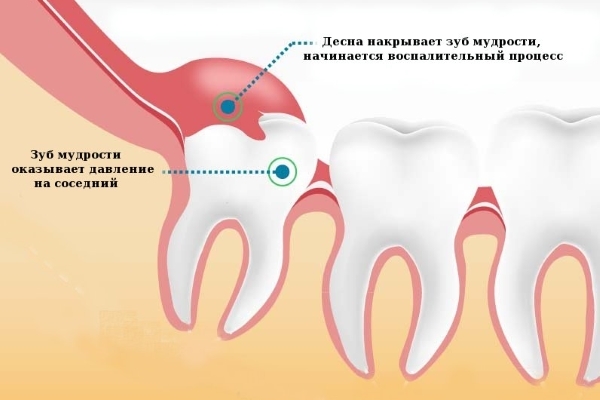
Симптомы заболевания
Главным проявлением болезни является боль в области прорезающегося зуба. Кроме этого, часты следующие симптомы:
- затруднено глотание и жевание пищи;
- боль может возникать в области уха, доходить до височной части;
- повреждение десны соседнего зуба, его разрушение;
- возможно повышение температуры в области воспаления, иногда может повышаться температура тела;
- неприятный запах изо рта.
При отсутствии лечения может образоваться поднадкостничный абсцесс, постоянное гноетечение, флегмон и остеомиелит.
Диагностика и лечение заболевания
Диагностируется перикоронарит стоматологом, после следующих диагностических процедур:
- опрос больного;
- осмотр визуальный и инструментальный;
- рентгенологическое обследование (для определения направления роста зуба).
Лечение назначается индивидуально, исходя из общего состояния пациента и течения заболевания. Так в случае, если имеется сильная отечность, применяют тригемино симпатическую блокаду. При болезни без осложнений:
- карман (под капюшоном) промывают раствором фурацилина (слабым);
- туда же вводят йодоформный тампон;
- полость рта полощут сульфаниламидными препаратами;
- необходимо пить 3 раза в день кальций хлорид 10% (по 15 кап.) и обезболивающие препараты;
Если вышеперечисленное лечение не дает видимых результатов, показано хирургическое вмешательство.
Периодонтит
Когда инфекция проникает через отверстие, что находится на вершине корня, к оболочке зуба, возникает периодонтит. Еще одной частой причиной этого заболевания является кариес.
Симптомы заболевания и диагностика
Главным признаком периодонтита является локализированная пульсирующая боль, которая постепенно нарастает. При этом становится затруднительно принимать пищу, может подниматься температура. Кроме этого наблюдаются следующие симптомы:
- губа и щека припухшие;
- отечность десны, иногда зуб может шататься;
- увеличение лимфоузлов (подчелюстных);
- хроническая форма заболевания протекает вяло, имеет плохо выраженную клиническую картину.
При этом заболевании наиболее точную картину дает рентгеновский снимок. При лечении детей применяют метод панорамной рентгенографии.
Лечение заболевания
Лечением хронической и острой формы заболевания должен заниматься высококвалифицированный специалист. Первым делом врач обеспечивает отток гноя и очищает корень от воспаленной пульпы. Место воспаление обрабатывается и на неделю устанавливается временная пломба. После повторного рентгена, если воспаление спало, устанавливают пломбу постоянную. Если зуб спасти не удается, чаще всего это происходит, когда слишком узкий канал не позволяет произвести медицинские манипуляции, его придется удалить.
Стоматит
Это заболевание поражает слизистую ротовой полости. Считается, что таким образом иммунная система человека реагирует на неопознанные молекулы. Язвочки образуются по всей ротовой полости.
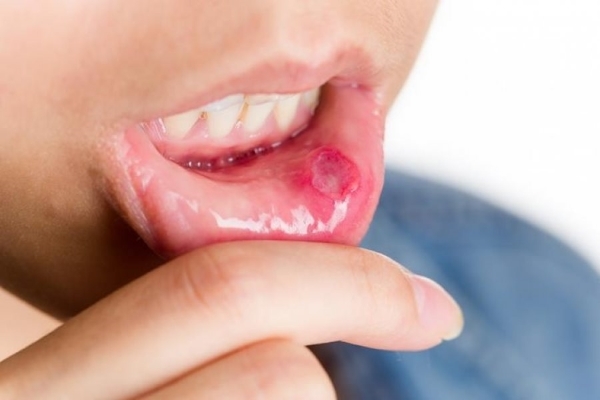
Признаки стоматита и диагностика заболевания
Если на начальном периоде заболевания во рту на слизистой появляются только покраснения и легкая припухлость, то дальше болезнь выражается в появлении полноценных язв. В зависимости от возбудителя, стоматит может быть бактериальным, вирусным, грибковым, лучевым и химическим. Симптомы следующие:
- неглубокие язвы с ровными краями и красным ореолом вокруг, довольно болезненные;
- повышенное слюноотделение;
- при острой форме возможно повышение температуры;
- лимфоузлы увеличены;
- чаще всего язвы появляются на внутренней стороне губ и щек, на нёбе, языке, под языком.
Диагностика заключается только в визуальном осмотре, тестов для диагностирования стоматита на данное время не существует.
Лечение заболевания
Для скорейшего избавления пациента от боли и дискомфорта, применяют комплексное лечение. Оно включает применение следующих средств:
- обезболивающие препараты: Анестезин, Лидокаин, Лидохлор и др.;
- антисептики и противовоспалительные: Холисал, Камистад, Стоматидин, Актовегин;
- противовирусные назначают в зависимости от причины возникновения заболевания. Применяют противогрибковые (гель Миконазол, Микозон, Нистатиновая мазь), противовирусные (к примеру, Ацикловир) и антигистаминные препараты (Фенистил, Цетрин и пр.);
- заживляющие средства, к примеру, заживляющую стоматологическую пасту Солкосерил.
Лечение должен назначать только врач, самолечение запрещено.
Подробнее о стоматите у взрослых и детей — читать тут.
Профилактика инфекций
Инфекции десен не только неприятные, часто болезненные заболевания, но и опасные своими осложнениями. Чтобы избежать этого, следует соблюдать всего лишь три основных правила:
- Первое – проводить регулярно и правильно гигиеническую очистку полости рта. Все знают, что два раза в день необходимо чистить зубы, но многие забывают, что зубную щетку следует менять не реже чем каждые три месяца.
- Второе – посещение стоматолога. Многие идут к врачу только тогда, когда уже нет сил терпеть боль. В таких случаях, довольно часто спасти зуб уже невозможно. Возьмите за правило — раз в полгода проходить профилактический осмотр. Профессиональная гигиена ротовой полости даст вам то, что никакие домашние процедуры не смогут: чистка зубов от камня, фторирование. Кроме этого, врач сможет диагностировать заболевание на ранней стадии и помочь вам избежать более серьезных проблем.
- Третье – обратите внимание на питание. Оно должно быть здоровым и сбалансированным. В вашем рационе должны присутствовать: достаточно воды, сырые овощи и фрукты, меню сбалансированное. Уменьшите потребление «быстрых» углеводов.
Соблюдая эти простые правила, вы сможете избежать инфекции десен и надолго сберечь здоровье зубов. Профилактика и предупреждение заболевания обойдется дешевле и вашему здоровью, и кошельку, чем лечение инфекции. Если же такой проблемы не удалось избежать, обратитесь к своему стоматологу.
0 комментариев
Источник
Воспаление десен — общее понятие, которое подразумевает и поверхностные, и глубокие воспалительные процессы. С этой проблемой в той или иной мере сталкивается каждый, и при отсутствии должного внимания к состоянию полости рта воспаление может привести к серьезным последствиям вплоть до потери здоровых зубов. Важно вовремя распознать не только начавшееся воспаление, но и оценить глубину его распространения, получить квалифицированную помощь стоматолога и предупредить осложнения.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной — все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.

Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений — зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.

Полоскание рта
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется — каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Местные средства: мази, гели
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
- противовоспалительные: в их состав входят антибактериальные препараты, антисептики, такие как метронидазол, хлоргексидин и пр. Они призваны остановить размножение болезнетворных бактерий и уничтожить их;
- заживляющие и ускоряющие регенерацию: основываются на регенерантах и репарантах в составе, стимулируют процесс восстановления нормальной структуры тканей;
- противогрибковые: это специфические средства, используемые в стоматологической практике реже. Они применяются в случае диагностирования грибковой или сочетанной инфекции, с которой связано воспаление десен;
- обезболивающие: некоторые мази содержат лидокаин или другие местные анестетики, которые позволяют эффективно справиться не только с болью, но и с зудом, а также повышенной чувствительностью.
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин — антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Препараты системного действия
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого — при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Лечебно-профилактические мероприятия в клинике
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
- Профессиональная гигиена полости рта. Чистку зубов у гигиениста дважды в год необходимо проходить даже здоровым людям. При остром воспалении процедуру придется отложить, но после того как болезненные симптомы утихнут, важно избавиться от зубного налета и камня. Сегодня широко применяется ультразвуковая чистка для устранения твердых зубных отложений, а также метод Air Flow для ликвидации мягкого налета.
- Физиотерапия. Есть несколько видов физиопроцедур, помогающих закрепить результаты основного курса лечения:
- дарсонвализация: ее используют при отсутствии гнойных процессов. Воздействие на ткани токами высокой частоты позволяет улучшить кровоснабжение и скорее справиться с недугом;
- электрофорез: метод сочетает в себе воздействие тока и применение лекарственных препаратов. Могут быть использованы растворы витаминов для укрепления сосудистой стенки, улучшения кровотока;
- массаж: воздействие на ткани выполняется путем применения вакуумного аппарата. Это необходимо для улучшения кровотока и оттока лимфы, устранения отечности.
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.
Назначать препараты может только врач. Мы не рекомендуем заниматься самолечением — обращение к квалифицированному стоматологу поможет быстрее и эффективнее справиться с недугом и предупредить осложнения. Точная диагностика и комплексный подход — важнейшие условия быстрого выздоровления. Записаться на прием к врачу в клинику «СТОМА» вы можете по телефону или через специальную форму на сайте.
Источник

