Инфекционное воспаление легких лечение
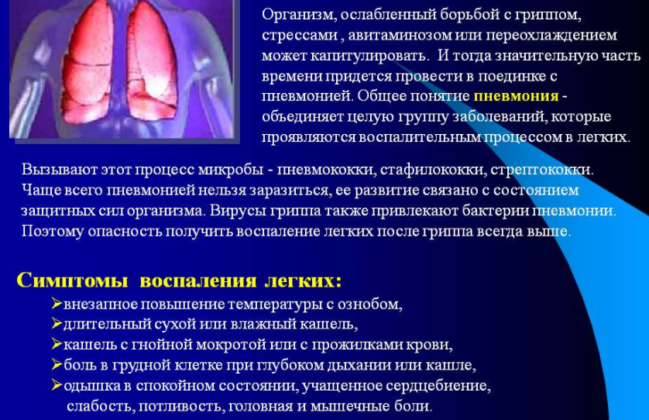
Инфекционная пневмония – воспаление легких, обусловленное патогенной активностью бактерий, вирусов, грибов в полости легких. Инфекционная пневмония нередко становится осложнением сопутствующих заболеваний респираторного тракта, воспаления органов дыхания.
В зависимости от типа возбудителя проявляется и симптоматическая картина инфекционной пневмонии. Любой тип воспаления легких требует обязательного лечения во избежание серьезных осложнений у детей и взрослых.
Причины возникновения
Основная причина возникновения инфекционной пневмонии – поражение организма патогенными средами, преимущественно, бактериальной природы. Среди основных возбудителей выделяют кокковые инфекции, хламидии, аденовирусы, респираторные штаммы вирусов, туберкулезную палочку. Инфекция передается воздушно-капельным путем и отличается высокой контагиозностью.
Воспаление легких спровоцировано такими факторами:
Слабый иммунитет
- сниженный иммунитет, врожденные или приобретенные аутоиммунные заболевания;
- длительный стаж курения;
- хронические интоксикации организма на фоне нарушения функции почек, печени;
- рецидивирующие респираторные инфекции;
- недоношенные дети, пожилые и часто болеющие пациенты;
- постоперационный период;
- длительная медикаментозная терапия;
- хронические обструктивные патологии легких;
- переохлаждение.
Способствовать развитию пневмонии могут аномалии строения или развития внутренних органов. Так, при нарушении анатомической нормы легких или при сдавливании полости легочных структур другими органами может изменяться качество вентиляции легких. Если легкие полностью не наполняются кислородом, происходит оседание и инфицирование слизи в нижних отделах легочных полостей.
Клинические проявления
Течение инфекционного воспаления легких характеризуется стадией развития болезни. Заболевание имеет несколько этапов развития:
- инкубационный период от 2-3 дней с момента воспаления;
- активная фаза и появление специфических симптомов;
- угасание признаков (при адекватной терапии);
- период восстановление организма и легочной ткани.
При ослабленном иммунитете, воспаление легких нередко отличается волнообразным течением. Если воспаление является самостоятельным патологическим процессом, первые симптомы появляются на 2-3 день с момента инфицирования. Признаками инфекционной пневмонии являются:
Болезненность в груди
- нарушение дыхательной функции;
- общее недомогание, вялость, сонливость;
- высокая температура тела;
- учащенное дыхание;
- румянец на щеках, синюшность кожных покровов в области носогубных складок;
- болезненность в груди, усиливающаяся при дыхании, кашле, глубоком вдохе.
Течение пневмонии у детей разного возраста и взрослых резко отличается. У новорожденных может отсутствовать температура, однако стремительно развиваются симптомы хронической интоксикации, дыхательной недостаточности. У взрослых, напротив, симптомы дыхательной недостаточности проявляются на стадии прогрессирующего воспаления легких, а сначала пациенты жалуются на высокую температуру, боли в грудине, недомогание.
Диагностические процедуры
Диагностика заболевания заключается в изучении жалоб пациента, физикальном осмотре, аускультации легких, выслушивании сердечных тонов. Другими важными диагностическими мероприятиями являются:
Флюорография
- анализы крови, мочи;
- рентген органов грудной клетки;
- флюорография (для определения грубых морфологических изменений легких);
- анализ мокроты для дифференциации туберкулезной болезни.
При сомнительных анализах и данных инструментальных исследований могут потребоваться магнитно-резонансная томография, проба Манту, рентгеноконтрастные методы исследования легочного рисунка. Одновременно проводится консультация кардиолога для исключения миокардита, перикардита у больного человека.
Методы лечения заболевания
Лечение начинают с назначения антибиотиков цефалоспоринового ряда широкого спектра действия. После получения данных о типе возбудителя инфекции принимают решение о необходимости коррекции лечения.
Нередко назначаются несколько типов антибиотиков. Если возбудителем являются грибы или вирусные штаммы, антибактериальная терапия сочетается с противовирусными или антигрибковыми препаратами. Курс терапии против инфекционного воспалительного процесса в легких выглядит следующим образом:
Суспензия для ингаляций Пульмикорт
- антибактериальная терапия (антибиотики широкого спектра воздействия или направленного действия против выявленного возбудителя);
- бронхолитические средства для купирования кашля, спазмов бронхиального дерева (Беродуал, Беротек, Лазолван, Пульмикорт);
- гормональные препараты при остром течении пневмонии наряду с другими воспалительными заболеваниями респираторной системы (адренокортикотропный гормон, Кортизон);
- отхаркивающие и муколитики для наилучшего выведения мокроты из легких (Амбробене, АЦЦ);
- средства от боли и жара (Ибупрофен, Кетопрофен, Нурофен, Миг, Цитрамон Ц);
- витаминные комплексы для повышения сопротивляемости организма.
Дополнительно снижают нагрузку на пищеварительный тракт при помощи диеты. Во время болезни исключаются агрессивные и тяжелые для переваривания продукты. Важно соблюдать активный питьевой режим и все врачебные рекомендации.
Терапия инфекционной пневмонии всегда комплексная, направлена на устранение основной причины воспаления, подавление патогенной активности бактерий, восстановление организма. Лечение заболевания обычно проходит в стационарных условиях, но после улучшения состояния и положительной динамики терапию можно продолжить в домашних условиях или амбулаторно. После курса антибактериальной терапии необходимо лечение пробиотиками для восстановления микрофлоры желудочно-кишечного тракта.
Профилактические меры
Основная профилактика против воспаления легких заключается в своевременном лечении и устранении провоцирующих факторов. Соблюдая нехитрые правила, можно значительно уменьшить риск возникновения инфекционной пневмонии. Для предупреждения заболевания важно:
Вакцинация от пневмококковой инфекции
- направить силы на усиление иммунитета, особенно в сезоны респираторных инфекций;
- нормализовать питание, отказаться от вредных привычек, привести в порядок режим сна и бодрствования;
- вовремя провести вакцинацию от пневмококковой инфекции;
- не посещать места общественных скоплений при высоких эпидемиологических рисках.
К сожалению, ни одна мера профилактики не может гарантировать защиту от инфекционной пневмонии, учитывая заразность болезни. Профилактика направлена лишь на уменьшение рисков воспаления легочных тканей.
Возможные осложнения
Осложнения при своевременно начатом лечении возникают редко, поэтому так важно обращаться к врачу при подозрении на болезни легких, органов дыхания и респираторной системы. Основными осложнениями считаются:
Бронхиальная астма
- гнойничковые очаги в легочной ткани;
- морфологическое изменение плевры;
- расстройство дыхательной функции;
- бронхиальная астма;
- инфекционно-токсический шок;
- стойкое снижение гемоглобина;
- миокардит.
Несмотря на эффективность современной терапии против воспаления легких любого вида, случаи детской и взрослой смертности встречаются до сих пор. Летальность обусловлена ослабленностью организма и несвоевременной или неадекватной терапией.
Прогноз при заболевании преимущественно благоприятный, особенно при правильно оказанном лечении. При осложненном течении вероятно развитие осложнений, вплоть до летального исхода. Именно из-за сложного течения пневмония требует обязательного обращения к врачу и госпитализации.
Источник
Инфекционная пневмония – опасное заболевание, которое в случае неправильного и несвоевременного лечения может привести к опасным осложнениям и летальному исходу. Чтобы своевременно определить болезнь, нужно уметь распознавать ее симптомы и знать, каким образом она возникает.
Причины развития инфекционной пневмонии
Существует множество факторов, которые могут прямым или косвенным образом повлиять на возникновение у человека инфекционной пневмонии. Обычно воспаление легких становится следствием комплексного воздействия нескольких причин.
К таким причинам относят: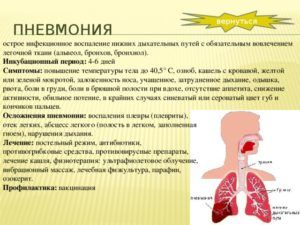
- наличие острого респираторного заболевания;
- проживание в экологически загрязненном регионе;
- постоянное курение (в том числе, пассивное);
- переохлаждение;
- контакт с больными пневмонией;
- ослабленный иммунитет;
- частое нахождение в людных местах;
- недавно проведенная операция;
- злоупотребление алкоголем и наркотиками;
- стрессы и депрессия;
- авитаминоз;
- беременность;
- возраст (риску подвержены дети и люди пожилого возраста);
- заболевания органов дыхания хронического характера.

Если человек постоянно подвергает свое здоровье влиянию одного или нескольких из вышеперечисленных факторов, возбудители инфекционной пневмонии при попадании в организм могут без труда спровоцировать воспаление легких. Различают несколько видов возбудителей инфекционной пневмонии:
- хламидии;
- туберкулезная микобактерия;
- риккетсии;
- микоплазмы;
- парамиксовирусы;
- аденовирусы;
- пневмококки;
- золотистый стафилококк;
- стрептококки.
Часто можно встретить такое явление как больничная пневмония. Происходит она в результате того, что возбудители заболевания попадают в организм человека во время его пребывания в больнице. Речь идет не только о больных: согласно исследованиям, каждый работник пульмонологии хотя бы раз в жизни болел воспалением легких.
Клинические признаки воспаления легких
Начинающуюся пневмонию несложно определить по характерным симптомам:
- повышенная температура тела, сопровождающаяся ознобом и лихорадкой;
- постоянный кашель с мокротой;
- кашель с кровью (возникает при грамотрицательной пневмонии);
- боли в области грудной клетки;
- учащенное дыхание и сердцебиение;
- боль в горле, особенно заметная при кашле и глотании;
- боли в мышцах и во всем теле;
- сильная жажда;
- заложенный нос;
- тошнота и рвота;
- судороги;
- предобморочное состояние.

В зависимости от возбудителя заболевания, клиническая картина может дополняться и другими симптомами. Так, стрептококк может спровоцировать сильный кашель с мокротой красно-коричневого цвета. Если же в мокроте отчетливо просматривается кровь, скорее всего, в организм попала клебсиелла пневмонии.
Если причиной воспаления легких стала легионелла, то к обычным симптомам добавится диарея и боли в области живота. О наличии микоплазмы могут свидетельствовать воспалившиеся шейные лимфоузлы, сильные боли в суставах.
Опасность для групп риска
Тяжелее всего болезнь переносят пациенты из группы риска, у них симптомы проявляются острее. К таким пациентам относятся маленькие дети, пожилые люди, беременные женщины, люди со слабым иммунитетом (особенно, болеющие ВИЧ), пациенты, которые недавно перенесли тяжелое заболевание или операцию.
Помимо более тяжелого протекания болезни, эти люди рискуют получить опасные осложнения, которые серьезно повлияют на их здоровье. К таким осложнениям относятся:
- плеврит;
- бронхиальная астма;
- фиброз легких;
- дистресс-синдром (опасное для жизни повреждение легких);
- абсцесс легких;
- рак легких.
К внелегочным осложнениям обычно относят анемию, менингит, гепатит, перикардит, эндокардит, менингоэнцефалит и другие опаснейшие заболевания.
Несвоевременное лечение и самолечение могут стать причиной летального исхода. Пациент должен помнить, что инфекционная пневмония – опасное заболевание, которое требует правильного лечения под присмотром квалифицированного специалиста.
Инкубационный период заболевания
Течение пневмонии можно разделить на 4 этапа:

Патологические синдромы, осложняющие течение пневмонии
- инкубационный;
- процесс проявления признаков заболевания;
- процесс затихания симптомов пневмонии;
- восстановительный период.
Инкубационным периодом называется отрезок времени, который проходит от момента заражения человека возбудителями заболевания до появления первых симптомов. Инкубационный период необходим патогенному возбудителю для того, чтобы укрепиться в организме и начать размножение.
Инфекционное воспаление легких передается следующими путями:
- Воздушно-капельный. Болезнь можно получить при контакте с больным. Заражению способствует частое общение и поцелуи.
- Через кровь. Таким образом заболевание может передаться от матери к ребенку.
Пневмония может возникнуть в результате закупоривания бронхов или застойных процессов в дренажной функции легких.
Инкубационный период при пневмонии
Длительность инкубационного периода инфекционной пневмонии бывает разной и зависит от состояния здоровья человека. Обычно этот этап болезни длится от нескольких дней до нескольких недель.
Так как симптомы в течение инкубационного периода не проявляются, определить наличие в организме возбудителя воспаления легких можно только при помощи анализа крови или мазка из зева. Эти процедуры проводятся, если есть весомые основания полагать, что человек болен пневмонией (если он входит в группу риска или тесно контактирует с людьми, болеющими воспалением легких).
Методы диагностики болезни
Своевременная диагностика заболевания поможет быстрее вылечить его и избежать опасных последствий. Начало пневмонии своими симптомами может напоминать простуду, поэтому даже в случае несильного кашля и незначительного повышения температуры больному рекомендуется обратиться за помощью к врачу.
 Ни в коем случае не стоит заниматься самолечением и пытаться вылечить заболевание народными средствами.
Ни в коем случае не стоит заниматься самолечением и пытаться вылечить заболевание народными средствами.
Чтобы диагностировать инфекционное воспаление легких, врач беседует с больным, узнает, какой образ жизни он ведет, имеет ли вредные привычки, переносил ли недавно болезнь или операцию, имеются ли другие проблемы со здоровьем.
Далее врач проводит обследование больного. На развитие пневмонии указывает жесткое дыхание с хрипами и укорочение перкуторного звука. Анализ крови пациента может выявить пневмонию по повышенному показателю СОЭ и изменению количества лейкоцитов.
После этого пациенту необходимо пройти процедуру флюорографии и, если есть необходимость, цифровую рентгенографию. Последний метод является более точным, по сравнению с флюорографией, и чаще позволяет диагностировать воспаление легких.
Если диагноз не до конца ясен, пациенту назначают компьютерно-томографическое исследование легких, которое, на данный момент, является самым точным методом диагностики пневмонии.
Методы терапии
Если заболевание протекает относительно легко и не представляет угрозы для жизни больного, врач может разрешить лечение в домашних условиях. Пациенту необходимо соблюдать постельный режим, пить много жидкости, своевременно принимать все прописанные доктором лекарства. При точном соблюдении всех рекомендаций лечащего врача выздоровление наступает в течение 2–3 недель.

Схема лечения пневмонии
Все антибиотики, муколитики и отхаркивающие препараты назначаются строго врачом. Если больной хочет дополнительно лечиться народными средствами, он должен проконсультироваться по этому поводу с доктором.
Прием антибиотиков должен осуществляться в точности с назначениями лечащего врача. Очень важно пройти курс полностью, иначе есть риск возникновения рецидива, вылечить который будет сложнее.
Больному необходим постоянный уход, поэтому в доме должен находиться кто-то из близких. В помещении нужно каждый день проводить влажную уборку и тщательное проветривание.
Если болезнь протекает тяжело и рискует вызвать осложнения, пациенту назначается стационарное лечение. При этом проводятся следующие процедуры:
- искусственная вентиляция легких;
- внутривенное введение антибиотиков;
- инфузионные вливания.
Профилактика инфекционной пневмонии
Одним из методов профилактики пневмонии является вакцинация, но многое зависит от образа жизни и состояния здоровья пациента.
Чтобы не заболеть инфекционным воспалением легких, необходимо всегда соблюдать правила личной гигиены. Не рекомендуется часто находиться в местах скопления людей, особенно, в осенне-зимний период, во время вспышек различных заболеваний.

Сильный иммунитет может успешно защитить человека от пневмонии. Чтобы усилить защитные силы организма, необходимо правильно и сбалансировано питаться, заниматься спортом, ежедневно совершать прогулки на свежем воздухе.
Не допустить развитие заболевания поможет регулярное закаливание и дыхательная гимнастика, которая укрепит легкие.
Рекомендуется отказаться или свести к минимуму вредные привычки, не допускать переохлаждения. Не стоит контактировать с людьми, которые болеют пневмонией.
Видео по теме: Пневмония воспаления легких — признаки, симптомы и лечение
Источник
Энциклопедия / Заболевания / Легкие и бронхи / Пневмония у взрослых
Автор статьи — Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
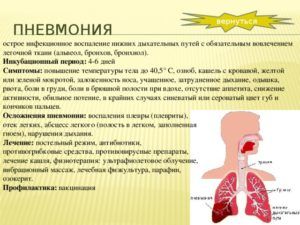
Пневмонией называют острое инфекционное заболевание, для которого характерно развитие воспаления легочной ткани, обязательно в процесс вовлекаются альвеолы
Выделяют следующие возможные причины заболевания:
- бактерии;
- вирусы;
- грибки.
Среди бактерий ведущая роль принадлежит Стрептококку pneumonia (пневмококк), редко вызывают пневмонию микоплазма, легионелла, хламидия, клебсиелла.
Привести к развитию пневмонии может вирус гриппа, в том числе вирус типа А (H1N1), аденовирус, риновирус.
Грибковую пневмонию вызывает грибок рода Кандида.
Заражение происходит воздушно-капельным путем (при чихании, кашле) от больного человека, либо инфекция в легочную ткань может попасть из очагов хронической инфекции (хронические синуситы, тонзиллиты, кариес зубов).
Факторами, способствующими развитию заболевания, являются:
- переохлаждение организма;
- хронические заболевания легких (бронхит);
- снижение иммунитета;
- возраст больного старше 65 лет;
- табакокурение;
- злоупотребление алкоголем;
- вдыхание вредных веществ на производствах;
- наличие хронических заболеваний (сердечнососудистой системы, сахарный диабет, болезни почек);
- нахождение больного на аппарате искусственной вентиляции легких.
Пневмония может быть:
- первичной – пневмония является самостоятельным заболеванием;
- вторичной – пневмония развивается на фоне сопутствующего заболевания (застойная);
- аспирационной – развивается при занесении бактерий в бронхи с рвотными массами, инородными телами;
- послеоперационной;
- посттравматической – в результате травмы легкого.
По этиологи
- типичная – вызванная типичными возбудителями (пневмококк, вирус);
- атипичная – вызванная нетипичными возбудителями (хламидии, микоплазмы, легионеллы, клебсиеллы).
По морфологическим признакам:
- очаговая – поражается небольшой участок легкого;
- крупозная – поражаются доли легкого, может быть односторонней и двусторонней.
По происхождению:
- внебольничные – развиваются вне стационара;
- внутрибольничные – развиваются через 2 или более дней после поступления больного в стационар.
Внутрибольничные пневмонии отличаются более тяжелым течением.
Клиническая картина воспаления легких во многом зависит от типа возбудителя, от состояния здоровья человека, наличия сопутствующих заболеваний, иммунодефицита.
В большинстве случаев пневмония имеет очаговую форму и характеризуется следующими симптомами:
- острое начало;
- температура тела повышается до фебрильных цифр (38,5 – 40 градусов);
- общая слабость;
- боль в груди при глубоком вдохе и кашле;
- повышенное потоотделение;
- быстрая утомляемость;
- кашель в начале заболевания сухой, позже становится продуктивным (влажным);
- одышка.
Для пневмонии характерны и местные признаки – при аускультации слышно либо ослабление дыхание, либо мелкопузырчатые, крепитирующие хрипы.
При небольших очаговых пневмониях может не быть изменений при аускультации легких.
Температура при пневмонии держится в течение трех-четырех дней, при условии своевременно начатого лечения.
Признаки крупозной пневмонии
Крупозная пневмония отличается выраженным интоксикационным синдромом, температура резко повышается до 39 – 40 градусов, развивается тахикардия (увеличивается частота сердечных сокращений).
Чаще всего при крупозной пневмонии возникает сильная одышка, учащается частота дыханий, рано появляется влажный кашель.
Важно! Особенностью влажного кашля при крупозной пневмонии является наличие «ржавой мокроты» (в мокроте присутствуют прожилки крови).
Бессимптомная пневмония
Возможно и бессимптомное течение пневмонии, это может быть при небольших очаговых пневмониях, при снижении иммунитета.
У больного нет характерных признаков заболевания – кашля, повышения температуры. Может быть только общая слабость, повышенная утомляемость.
Обнаруживают такую пневмонию случайно при проведении флюорографического обследования.
Особенности вирусной пневмонии
Для вирусной пневмонии характерно то, что у больного в начале присутствуют признаки респираторного заболевания. А через одни или двое суток появляется симптоматика пневмонии — кашель с прожилками крови, повышается температура, возникает одышка.
Диагностика воспаления легких основывается на наличии характерной клинической картины заболевания, данных осмотра и характерных изменениях при обследовании больного.
При осмотре можно выявить:
- при аускультации – ослабление дыхания, наличие мелкопузырчатых влажных хрипов, крепитации.
- может быть отставание грудной клетки при вдохе на стороне поражения;
- при развитии дыхательной недостаточности – учащение дыхательных движений, втяжение межреберных промежутков при вдохе, акроцианоз.
Проводятся лабораторные и инструментальные обследования:
Общий анализ крови. В нем обнаруживается лейкоцитоз, ускоренное СОЭ.
Общий анализ мокроты. Характерно наличие признаков воспаления (лейкоциты), крови, выявление возбудителя.
Бак.посев мокроты – для определения возбудителя и определения его чувствительности к антибиотикам.
Биохимический анализ крови. Наблюдается повышение АЛТ, АСТ, С-реактивного белка.
Рентгеногрфия грудной клетки в двух проекциях (прямой и боковой). При пневмониях видны очаговые затемнения, либо долевые.
При необходимости проводится компьютерная или магнитно-резонансная томография легких.
Для определения степени дыхательной недостаточности проводится пульсоксиметрия (определяют насыщение крови кислородом, это неинвазивный метод).
С чем можно спутать пневмонию
Дифференциальная диагностика пневмонии проводится с:
- опухолевыми образованиями – отсутствует температура, либо она субфебрильная, нет острого начала, отсутствие эффекта от антибиотиков;
- туберкулезом легких – также начало не острое, нет гипертермии, характерная рентгенологическая картина, отсутствие положительного эффекта при терапии.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Важно! Данный раздел написан в соответствии с Федеральным стандартом первичной медико-санитарной помощи при пневмонии
Лечение не тяжелых форм пневмонии может осуществляться амбулаторно, тяжелая пневмония подлежит госпитализации в стационар.
Существуют общие рекомендации:
- соблюдение постельного режима;
- регулярное проветривание помещения;
- обильный питьевой режим (способствует снятию интоксикации);
- увлажнение вдыхаемого воздуха;
- пища должна быть легкоусвояемой.
Основным лечением является применение антибактериальных препаратов.
Какие антибиотики показаны при воспалении легких
Не тяжелые пневмонии начинают лечить с защищенных пенициллинов:
Если у больного имеется непереносимость данной группы или противопоказания, недавнее применение препаратов данной группы, больному назначают макролиды:
Также макролиды назначаются при атипичных пневмониях.
Препаратами третьего ряда являются респираторные фторхинолоны, цефалоспорины.
К респираторным фторхинолонам относятся:
К цефалоспоринам относятся:
При легком течении курс антибактериальной терапии от 7 до 10 дней.
Эффективность антибактериальной терапии оценивается через 48-72 часа от начала терапии, если нет признаков улучшения состояния (снижение интоксикации, температуры тела, снятие одышки), то производят смену антибиотика.
Тяжелые пневмонии начинают лечить в условиях стационара инъекционными формами антибактериальных препаратов, также возможно назначение сразу двух препаратов из разных групп.
При тяжелых формах пневмонии курс антибактериальной терапии составляет не менее 10 дней.
В случае атипичных пневмоний лечение проводится от 14 до 21 дня.
Помимо антибактериальной терапии назначается и жаропонижающая терапия. Жаропонижающие назначаются при повышении температуры от 38,5 градусов:
Для разжижения мокроты применяются муколитики:
Эффективны ингаляции через небулайзер:
- раствора натрия хлорида 0,9%;
- водного раствора Лазолвана;
- при наличии одышки – Беродуала.
Важно! Сиропы от кашля не подходят для использования в небулайзере. Для этого подходят водные растворы для ингаляций на водной основе.
Из физиолечения возможно проведение:
- электрофореза на грудную клетку;
- УФО грудной клетки;
- магнитотерапия;
- вибрационный массаж грудной клетки.
После выздоровления человек подлежит диспансерному наблюдению в течение одного года.
В случае неправильно подобранного или несвоевременного лечения пневмония может давать серьезные осложнения.
- Развитие острой дыхательной недостаточности.
- Плеврит – воспаление оболочки легких.
- Абсцесс легкого – формирование полости заполненной гнойным содержимым.
- Отек легких.
- Сепсис – распространение инфекции по всему организму по кровеносным сосудам.
Существует специфическая профилактика пневмококковых инфекций – пневмококковая вакцина.
Она применяется у детей младшего возраста и больных из группы риска. Формируется иммунитет на пять лет, затем нужно проводить ревакцинацию.
Существуют также и общие рекомендации:
- Избегать переохлаждений.
- Отказ от вредных привычек.
- Лечение хронических заболеваний.
- Ведение здорового образа жизни.
- Закаливание организма и регулярные физические нагрузки.
Источник: diagnos.ru
Источник
