Хронического воспаления тканей пародонта
Местный врожденный и приобретенный специфический иммунитет поддерживает здоровье тканей пародонта. Компоненты врожденного иммунного ответа — это эпителиальные клетки и неспецифические клетки, расположенные в пределах эпителия, а также муцин, лизоцим, лактоферрин, лактопероксидаза и различные антимикробные пептиды, такие как гистатины, бета-дефензины и ингибиторы протеаз. Эпителиальные клетки (кератиноциты) сами по себе являются реактивными и имеют различные рецепторы, включая Toll-подобные рецепторы, вырабатывают различные цитокины при активации. Патологические изменения при гингивите инициируются реакцией хозяина на микроорганизмы, прикрепленные к зубу и, возможно, расположенные в десневой борозде или около неё. Эти микроорганизмы способны синтезировать вещества (например, коллагеназу, гиалуронидазу, протеазу, хондроитинсульфатазу, эндотоксин), которые вызывают повреждение клеток эпителия и соединительной ткани, а также межклеточных компонентов, таких как коллаген, основное вещество и гликокаликс (оболочка клеток). В результате, расширение промежутков между клетками эпителия прикрепления во время раннего гингивита создаются условия для того, чтобы самим бактерии или выделяемые ими веществам получили доступ к соединительной ткани.
Продуцируемые микроорганизмами вещества заставляют клетки, включая моноциты и макрофаги, выделять вазоактивные вещества, такие как простагландин E2, интерферон, фактор некроза опухоли и интерлейкин-1.
Кроме того, интерлейкин-1β изменяет свойства фибробластов десны, задерживая их гибель посредством механизма, блокирующего апоптоз. Это стабилизирует популяцию фибробластов десны во время воспаления. Морфологические и функциональные изменения десны во время накопления зубного налета были тщательно исследованы, особенно у собак и людей. Полезная основа для организации и изучения этих данных была разработана на основе гистопатологических, рентгенографических и ультраструктурных особенностей и биохимических измерений.
Последовательность событий, которая заканчивается клинически выраженным гингивитом, -это начальная, ранняя и резвившаяся стадии заболевания. Пародонтит- это поздняя стадия. Одна стадия перетекают в другую, без четких границ. Несмотря на обширные исследования, все еще невозможно однозначно провести различие между нормальной тканью десны и начальной стадией гингивита. Большинство биопсий клинически нормальной десны человека содержат воспалительные клетки; они состоят преимущественно из Т-клеток, с очень небольшим количеством В-клеток или плазматических клеток. Эти клетки не вызывают повреждения тканей, но они, по-видимому, важны в повседневной реакции хозяина на бактерии и другие вещества, которым подвергается десна. Следовательно, в нормальных условиях постоянный поток нейтрофилов мигрирует из сосудов десневого сплетения через эпителий прикрепления к краю десны, в десневую борозду и полость рта.
Воспаление тканей пародонта, стадия I- начальное повреждение
Первыми проявлениями воспаления десны являются сосудистые изменения, которые включают в себя расширение капилляров и усиление кровотока. Эти начальные воспалительные изменения происходят в ответ на микробную активацию оседлых тканевых лейкоцитов и последующую стимуляцию эндотелиальных клеток. Клинически этот первоначальный ответ десны на бактериальный налет (то есть субклинический гингивит) не виден. Микроскопически некоторые классические признаки острого воспаления можно увидеть в соединительной ткани под эпителием прикрепления. Изменения в морфологических признаках кровеносных сосудов (например, расширение мелких капилляров или венул) и адгезия нейтрофилов к стенкам сосудов (краевое стояние) происходят в течение 1 недели, а иногда и через 2 дня после накопления зубного налета. Этиопатогенез заболеваний пародонта связан с местным или системным иммунным ответом, с врожденным или приобретенным иммунитетом, а также с клеточными или секреторными факторами. Лейкоциты — в основном полиморфноядерные нейтрофилы (PMN) — покидают капилляры, мигрируя через стенки путём диапедеза и эмиграции. Их можно увидеть в повышенном количестве в соединительной ткани, эпителии прикрепления и десневой борозде. Также присутствует экссудация десневой жидкости и внесосудистых белков. Однако эти результаты не сопровождаются проявлениями повреждения тканей, которые заметны на микроскопическом или ультраструктурном уровне; они не образуют инфильтрат, и их присутствие не считается признаком патологических изменений.
Небольшие изменения на этой ранней стадии также могут быть обнаружены в эпителии прикрепления и периваскулярной соединительной ткани. Например, матрикс периваскулярной соединительной ткани подвергается альтерации, и в пораженной области наблюдается экссудация и отложение фибрина.
Кроме того, лимфоциты вскоре начинают накапливаться. Увеличение миграции лейкоцитов и их накопление в десневой борозде может быть связано с увеличением поступления десневой жидкости в борозду. От характера и интенсивности реакции организма зависит: разрешится ли это первоначальное поражение быстро с восстановлением ткани до нормального состояния, или же приведёт к хроническому воспалению. При втором варианте развития процесса инфильтрат макрофагов и лимфоидных клеток появляется в течение нескольких дней.
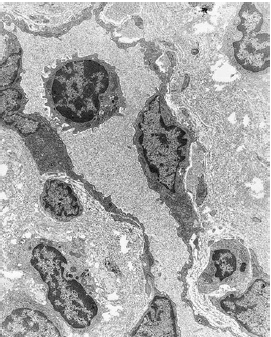
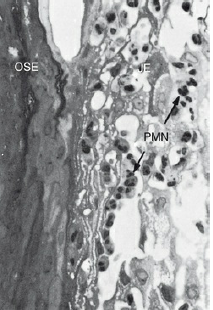
Образец биопсии человека, экспериментальный гингивит. После 4 дней накопления зубного налета, кровеносные сосуды, непосредственно прилегающие к соединительнотканному эпителию, расширяются и заполняются полиморфноядерными лейкоцитами (нейтрофилы PMN).Нейтрофилы также мигрируют между клетками эпителий (JE).OSE-эпителий борозды (увеличение, ×500)
Биопсия человека, экспериментальный гингивит.
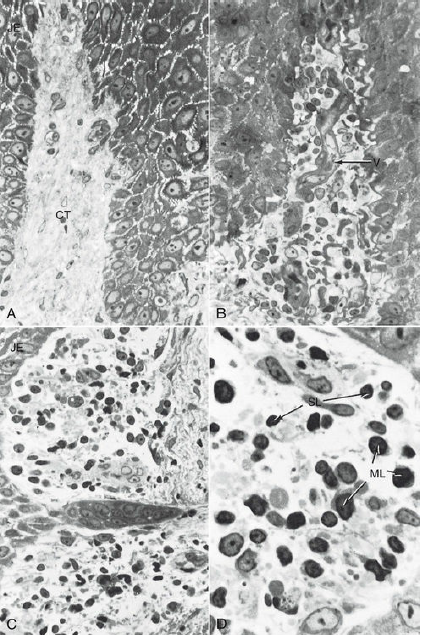
(А) Контрольный образец биопсии от пациента с хорошей гигиеной полости рта и отсутствие зубных отложений. Соединительный эпителий находится слева. Соединительная ткань (СТ) имеет небольшое католичество клеток фибробластов, имеются кровеносные сосуды, и некоторое уплотнение коллагеновых волокон (увеличение, ×500.)
(B) Образец биопсии выполнен после 8 дней накопления зубного налета.
Соединительная ткань инфильтрирована воспалительными клетками,которые вытесняют коллагеновые волокна. Расширенные сосуды (V) виден в центре (увеличение, ×500).
(C)После 8 дней накопления зубного налета,соединительная ткань рядом с соединительным эпителием основания борозды имеет большое количество моноцитов и признаки дегенерации коллагена (увеличение ×500).
(D) Клетки воспалительного инфильтрата при более высоком увеличении (×1250). После 8 дней накопления отложений, многочисленные малого (SL) и среднего размера (ML) лимфоциты видны в пределах соединительной ткани. Большинство коллагеновых волокон вокруг этих клеток исчезли, предположительно, в результате действия энзимов.
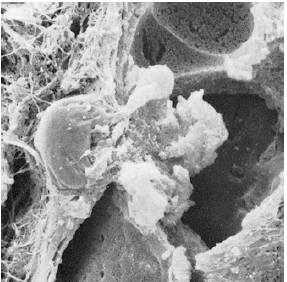
Электронная микрофотография, показывающая как лейкоцит пересекает стенку сосуда для того чтобы войти в десневую соединительную ткань
Раннее поражение гингивитом. Область собственной пластинки, прилегающей к эпителию борозды. Отмечается капилляр с несколькими внесосудистыми лимфоцитами и одним лимфоцитом в просвете сосуда. Отмечается значительная потеря периваскулярной плотности коллагена (увеличение×2500).

Воспаление тканей пародонта, стадия II- раннее повреждение
Раннее поражение развивается из первоначального поражения в течение примерно 1 недели после начала накопления зубного налета. Клинически раннее поражение может проявляться как ранний гингивит. Оно наслаивается на стадию первоначального повреждения без чёткой границы. Со временем могут появиться клинические признаки эритемы, в основном из-за разрастания капилляров и увеличения образования капиллярных петель между ветвящимися эпидермальными тяжами или гребнями. Также может наблюдаться кровотечение при зондировании. Количество десневой жидкости и трансмигрирующих лейкоцитов достигают максимума через 6–12 дней после начала клинического гингивита. Микроскопическое исследование десны выявляет инфильтрацию соединительной ткани под эпителием прикрепления лейкоцитами, которые состоят в основном из лимфоцитов (75%, большинство из которых составляют Т-клетки), но также включают некоторые мигрирующие нейтрофилы, а также макрофаги, плазматические клетки и тучные клетки. Все изменения, наблюдаемые в стадию начального поражения, продолжают усиливаться в стадию раннего поражения.
Эпителий прикрпеления плотно инфильтрируется нейтрофилами, так же как и десневая борозда, и в нём может начаться развитие ветвящихся эпидермальных тяжей и гребней. Разрушение коллагена также увеличивается; 70% коллагена разрушается вокруг клеточного инфильтрата. Главным образом затрагиваются круговые и зубодесневые волокна. Также были описаны морфологические изменения кровеносных сосудов и рисунка сосудистого русла.
Полиморфноядерные нейтрофилы, которые покинули кровеносные сосуды в ответ на хемотаксические раздражители компонентов зубного налета, перемещаются в эпителий и пересекают базальную пластинку; они обнаруживаются в эпителии, возникающем в области кармана. PMN притягивают бактерии и поглощают их в процессе фагоцитоза.
PMN высвобождают лизосомы в связи с поглощением бактерий. Фибробласты повреждаются, снижается содержание коллагена. Между тем, деградация коллагена связана с матриксными металлопротеиназами (ММР). Различные MMPs ответственны за ремоделирование внеклеточного матрикса в течение 7 дней после воспаления, что напрямую связано с продукцией и активацией MMP-2 и MMP-9
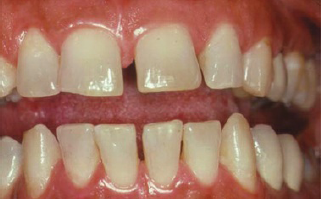
Маргинальный гингивит, отмечается неровный контур десны.
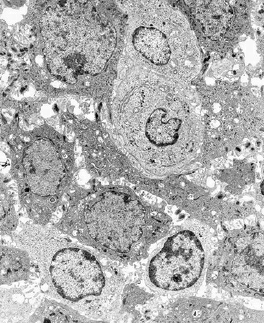
Электронная микрофотография лейкоцита, проникающего в стенку кармана, а также бактерий и внеклеточных лизосом. B- бактерия; ЕС -эпителиальные клетки; L -лизосомы.

Воспаление тканей пародонта, стадия III- развившееся повреждение
Со временем повреждение развивается. Для него характерно преобладание плазматических клеток и В-лимфоцитов, и, вероятно, это связано с созданием небольшого десневого кармана, выстланного эпителием. В-клетки преимущественно относятся к подклассам иммуноглобулина G1 и G3. При хроническом гингивите, который возникает через 2–3 недели после начала накопления бляшек, кровеносные сосуды переполняются, нарушается венозный возврат, и кровоток становится вялым.
Результатом является локализованная гипоксемия десны, которая накладывает несколько синюшный оттенок на покрасневшую десну. Выделение эритроцитов в соединительную ткань и расщепление гемоглобина на составляющие его пигменты также могут усилить цвет хронически воспаленной десны. Развившееся поражение можно описать как воспаление десны от умеренного до сильного. В гистологических срезах наблюдается интенсивная и хроническая воспалительная реакция. Несколько подробных цитологических исследований были выполнены на хронически воспаленной десне.
Ключевой особенностью, которая дифференцирует развившееся поражение, является увеличение количества плазматических клеток, которые становятся преобладающим типом воспалительных клеток. Плазматические клетки проникают в соединительную ткань не только непосредственно под эпителием соединения, но также глубоко в соединительную ткань, вокруг кровеносных сосудов и между пучками коллагеновых волокон. Соединительный эпителий выявляет расширенные межклеточные пространства, которые заполнены зернистыми клеточными остатками, включая лизосомы, полученные из разрушенных нейтрофилов, лимфоцитов и моноцитов. Лизосомы содержат кислотные гидролазы, которые могут разрушать тканевые компоненты. В соединительном эпителии появляются крючки или выступы, которые выпячиваются в соединительную ткань, и базальная пластинка разрушается в некоторых областях. В соединительной ткани коллагеновые волокна разрушаются вокруг инфильтрата интактных и разрушенных плазматических клеток, нейтрофилов, лимфоцитов, моноцитов и тучных клеток. Считается, что преобладание плазматических клеток является основной характеристикой развившихся поражений. Тем не менее, несколько исследований экспериментального гингивита человека не смогли продемонстрировать преобладание плазматических клеток в пораженных соединительных тканях, в том числе одно исследование продолжительностью 6 месяцев.
Увеличение доли плазматических клеток было очевидно при длительном гингивите, но время для развития классических «развившихся повреждений» может превышать 6 месяцев. По-видимому, существует обратная зависимость между количеством интактных коллагеновых пучков и количеством воспалительных клеток.
Коллагенолитическая активность увеличивается в воспаленной десневой ткани с помощью фермента коллагеназы. Коллагеназа обычно присутствует в тканях десны; она вырабатывается некоторыми бактериями полости рта и PMNs. Исследования ферментативной гистохимии показали, что хронически воспаленные десны имеют повышенные уровни кислой и щелочной фосфатазы, β-глюкуронидазы, β-глюкозидазы, β-галактозидазы, эстераз, аминопептидазы и цитохромоксидазы.
Нейтральные уровни мукополисахаридов снижаются, по-видимому, в результате разложения основного вещества. Развившееся повреждение может быть двух типов; некоторые остаются стабильными и не прогрессируют месяцами или годами, а другие, по всей видимости, становятся более активными и переходят в прогрессирующие деструктивные поражения. Кроме того, развившиеся поражения, по-видимому, обратимы в том смысле, что последовательность событий, происходящих в тканях в результате успешной пародонтальной терапии, по-видимому, противоположна последовательности событий, наблюдаемых по мере развития гингивита. По мере того, как флора превращается из той, что характерно для деструктивных поражений, в ту, что характерная для поражения пародонта, процент плазматических клеток значительно уменьшается, а количество лимфоцитов увеличивается пропорционально.
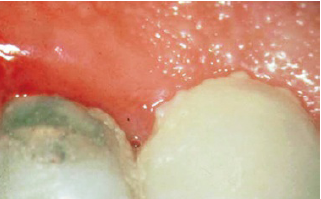
Гингивит, скопление наддесневых зубных отложений
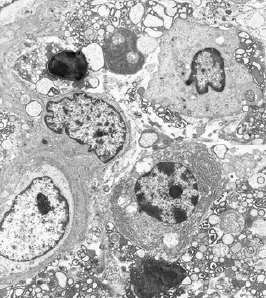
Развившейся гингивит. Область эпителия борозды расширена за счет увеличения межклеточных пространств, видны микроворсинки и десмосомные соединения. Несколько лимфоцитов, оба маленький и большой, мигрируют через слой эпителия(увеличение, ×3000).
Прогрессирующий гингивит. Образец собственной пластинки, дегенерация плазматических клеток, большое количество клеточных частиц в поле зрения.(увеличение, ×3000).
Воспаление тканей пародонта, стадия IV- прогрессирующее повреждение
Распространение поражения в альвеолярную кость характеризует четвертую стадию, которая известна как прогрессирующее поражение или фаза пародонтального разрушения.
Микроскопически фиброз десны присутствует и широко распространены проявления воспалительных и иммунопатологических повреждений тканей. На поздней стадии присутствие плазматических клеток доминирует над соединительной тканью, а нейтрофилы продолжают доминировать над эпителием соединения. Пациенты с экспериментальным гингивитом имели значительно большее накопление бляшки, более высокие уровни интерлейкина-1 и более низкие концентрации интерлейкина-8 через 28 дней. Гингивит прогрессирует до пародонтита только у людей, которые восприимчивы к нему. Пациенты, у которых были участки с постоянным кровотечением (ИГ = 2), имели на 70% большую потерю прикрепления по сравнению с участками, которые не были постоянно воспалены (ИГ= 0). Зубы с неповрежденными участками имели 50-летний коэффициент выживаемости 99,5%, тогда как зубы с постоянно воспаленной десной имели выживаемость 63,4% в течение 50 лет. На основании этого продолжительного исследования развития пародонтита у хорошо контролируемой группы пациентов мужского пола можно сделать вывод, что постоянный гингивит представляет собой фактор риска потери прикрепления тканей пародонта и потери зубов. Однако в настоящее время неизвестно, может ли пародонтит возникать без предшественника гингивита.
Материал «Gingival Inflammation» Joseph P. Fiorellini, David M. Kim, Marcelo Freire, Panagiota G. Stathopoulou, Hector L. Sarmiento переведен специально для проекта «Современная пародонтология»
Источник

Хронический пародонтит – это длительно текущий, инфекционно-индуцированный патологический процесс, затрагивающий все структуры пародонта и приводящий к деструкции его тканей и резорбции альвеолы. Хронический пародонтит сопровождается зудом и кровоточивостью десен, наличием над- и поддесневых зубных отложений и пародонтальных карманов, галитозом, подвижностью и смещением зубов, эндогенной интоксикацией. Диагностические мероприятия при хроническом пародонтите включают анализ данных пародонтограммы, ортопантомограммы, биопсии тканей десны. Лечение хронического пародонтита зависит от степени выраженности и включает снятие зубных отложений, местную противовоспалительную терапию, физиотерапию, шинирование зубов; при необходимости – удаление подвижных зубов, лоскутные операции.
Общие сведения
Хронический пародонтит – воспалительное заболевание пародонтального комплекса, имеющее циклическое, неуклонно прогрессирующее течение. Согласно статистике, та или иная форма пародонтита выявляется у 90-95% населения. В зоне риска развития хронического пародонтита находятся преимущественно лица старше 30-40 лет. По данным ВОЗ, потеря зубов вследствие хронического пародонтита наблюдается в 5 раз чаще, чем по причине кариеса. Клиническая значимость хронического пародонтита не ограничивается рамками стоматологии, поскольку состояние пародонта тесно связано с эндокринными, сердечно-сосудистыми заболеваниями, болезнями крови.

Хронический пародонтит
Причины
Местные факторы
Хронический пародонтит обусловлен целым рядом местных и общих предпосылок. Главным местным этиологическим фактором выступает пародонтопатогенная микрофлора (превотеллы, актиномицеты, порфиромонады, бактероиды, пептострептококки и др.), в большом количестве присутствующая в зубном налете. Микроорганизмы и их токсины повреждают эпителий десны, вызывая его воспалительную реакцию в форме хронического катарального или гипертрофического гингивита.
В дальнейшем, проникая в зубодесневую бороздку, патогены способствуют ее углублению и образованию зубодесневых карманов. Агрессивное действие над- и поддесневого налета, содержащего колонии бактерий, заключается в постепенном разрушении подлежащей соединительной ткани, включая периодонтальную связку, образующую зубодесневое соединение. Кроме микробного фактора, в развитии хронического пародонтита большую роль играют стоматологические заболевания:
- кариес;
- зубной камень;
- травмы зуба;
- неправильный прикус;
- бруксизм;
- тяжи слизистой оболочки и пр.
Пусковым моментом может выступать хроническая травматизация тканей пародонта неправильно поставленными пломбами или плохо подогнанными зубными протезами.
Общие факторы
Среди общих факторов, способствующих развитию хронического пародонтита, велика роль эндокринопатий (сахарного диабета, остеопороза, ожирения), патологии ЖКТ (гастрита, холецистита, энтероколита, гепатита), аллергических и аутоиммунных заболеваний, болезней системы крови, гиповитаминозов, лучевых поражений и пр.
Классификация
Учитывая распространенность воспалительно-дистрофического процесса, в пародонтологии выделяют локализованный (очаговый) и генерализованный (диффузный) хронический пародонтит. В клиническом течении хронического пародонтита чередуются фазы обострения и ремиссии. В зависимости от выраженности патологических изменений в пародонте выделяют начальную стадию и стадию развившихся нарушений, которая включает 3 степени тяжести хронического пародонтита.
- Начальная стадия хронического пародонтита характеризуется разволокнением компактной пластинки, наличием признаков остеопороза, снижением высоты межзубных перегородок не более чем на 1/4 длины корня зуба. Пародонтальные карманы имеют глубину не более 2,5 мм.
- Легкая степень хронического пародонтита диагностируется при глубине пародонтальных карманов от 2,5 до 3,5 мм; убыли альвеолярной кости не более чем на 1/3 длины корня зуба; незначительной подвижности зубов.
- Средне-тяжелая степень хронического пародонтита характеризуется глубиной пародонтальных карманов от 3,5 до 5 мм; резорбцией альвеолярной кости на половину длины корня зуба; патологической подвижностью зубов I-II степени.
- Тяжелая степень хронического пародонтита определяется при глубине пародонтальных карманов свыше 5 мм; убыли альвеолярной кости более половины длины корня зуба и патологической подвижности зубов II-III степени. В особо запущенных случаях происходит полная резорбция костной ткани, гибель связочного аппарата и выпадение зуба из своего ложа.
Симптомы хронического пародонтита
В начальном периоде хронического пародонтита пациенты ощущают зуд и пульсацию в деснах, дискомфорт при пережевывании пищи. Десны рыхлые, отечные, кровоточат при чистке зубов. Отмечается застревание пищи в межзубных промежутках, появление неприятного запаха изо рта. При стоматологическом обследовании выявляются признаки катарального гингивита, наличие зубных отложений и неглубоких зубодесневых карманов в межзубной области. Зубы сохраняют свою неподвижность.
Легкая степень хронического пародонтита характеризуется прогрессированием патологических изменений. Усиливается болезненность и кровоточивость десен, галитоз. В полости рта быстро и в больших количествах скапливается мягкий зубной налет, образуется зубной камень. При осмотре выявляются признаки хронического катарального или гипертрофического гингивита, зубодесневые карманы с отделяемым серозно-гнойного характера, расшатывание зубов.
При хроническом пародонтите средне-тяжелой степени ко всем вышеназванным симптомам присоединяются оголение и повышенная чувствительность шеек зубов к температурным и химическим воздействиям. Вследствие выраженного гипертрофического гингивита десны теряют свою обычную конфигурацию и цвет; зубодесневые карманы глубокие, с серозно-гнойным отделяемым. В период обострения развивается альвеолярная пиорея – выделение гнойного экссудата из пародонтальных карманов. Зубы подвижны, между ними образуются диастемы и тремы.
Хронический пародонтит тяжелой степени протекает с выраженной симптоматикой (кровоточивостью десен, подвижностью и смещением зубов, галитозом, обильными зубными отложениями, диффузным гингивитом и пр. Выраженная боль в деснах затрудняет жевание и чистку зубов. Отмечается выпадение отдельных зубов (частичная адентия).
Обострения хронического пародонтита сопровождаются эндогенной интоксикацией — недомоганием, повышением температуры тела, увеличением регионарных лимфоузлов. Десна становится отечной и резко болезненной; из зубодесневых карманов выделяется гной, образуются свищи и абсцессы, усиливается подвижность зубов.
Диагностика
Диагностика и лечение хронического пародонтита проводится стоматологом-пародонтологом. При необходимости к диагностике сопутствующих заболеваний могут быть подключены эндокринолог, гастроэнтеролог, кардиолог, гематолог, аллерголог, ревматолог. Проводится:
- Стоматологический осмотр. Во время осмотра оценивается выраженность изменений: определяются гигиенические и пародонтальные индексы, производится измерение глубины пародонтальных карманов, проводятся функциональные пробы (проба Шиллера-Писарева), составляется пародонтограмма и др.
- Рентген. Степень выраженности хронического пародонтита определяется на основании данных прицельной рентгенографии и ортопантомографии.
- Лабораторная диагностика. С целью определения микробной обсемененности зубодесневых карманов проводится ПЦР-соскоб, бактериологический посев на питательные среды. Для подтверждения эндогенного происхождения хронического пародонтита рекомендуется исследование крови на сахар, определение иммуноглобулинов, содержания СРБ.
На основании данных биопсии десны хронический пародонтит дифференцируют с гингивитом и пародонтозом.
Лечение хронического пародонтита
Объем и характер лечебных мероприятий значительно варьируется в зависимости от степени выраженности хронического пародонтита. Перед началом лечения хронического пародонтита проводится снятие зубных отложений, в дальнейшем пациенту даются практические рекомендации по соблюдению эффективной гигиены полости рта.
Легкая степень
При начальной и легкой форме лечение хронического пародонтита осуществляется консервативными методами, включающими:
- антисептическую обработку слизистой оболочки полости рта (перекисью водорода, хлоргексидином, фурацилином);
- пародонтологические аппликации противовоспалительных средств;
- физиотерапевтические процедуры (электрофорез, ультрафонофорез, дарсонвализацию, лазеротерапию, озонотерапию, массаж десен).
Средняя степень
Лечение хронического пародонтита средне-тяжелой степени предполагает дополнительное проведение закрытого и открытого кюретажа зубодесневых карманов, склерозирующей терапии. Целесообразно назначение внутрь антибактериальных препаратов. Также может потребоваться избирательное пришлифовывание и лечебное шинирование подвижных зубов.
Тяжелая степень
Лечебная тактика в отношении хронического пародонтита тяжелой степени требует сочетания методов терапевтической и хирургической пародонтологии. В этом случае, кроме местной и системной противовоспалительной терапии, по показаниям производится:
- удаление зубов с патологической подвижностью;
- гингивэктомия;
- лоскутные операции (в т. ч. с остеопластикой);
- вскрытие пародонтальных абсцессов и т. п.
Больные с тяжелым хроническим пародонтитом нуждаются в консультации стоматолога-ортопеда для планирования ортопедическое лечения – протезирования конструкциями с шинируюшими элементами.
Прогноз и профилактика
Правильно проведенное комплексное лечение хронического пародонтита и дальнейшее соблюдение рекомендаций стоматолога позволяет восстановить функцию зубочелюстной системы на длительный срок. Легкие и средние степени хронического пародонтита, как правило, не приводят к потере зубов; при тяжелом течении имеется высокий риск развития вторичной адентии.
Профилактика хронического пародонтита заключается в устранении местных и общих провоцирующих факторов (снятии зубных отложений, лечении кариеса, замене некачественных протезов, исправлении прикуса, лечении сопутствующих заболеваний, отказе от вредных привычек и пр.). Пациенты с хроническим пародонтитом нуждаются в диспансерном наблюдении, периодической профессиональной гигиене полости рта и проведении поддерживающей терапии.
Источник
