Гранулематозное воспаление при ревматизме
Ревматическое воспаление соединительной ткани в своем развитии проходит несколько закономерных стадий.
1-я стадия — мукоидная дегенерация (набухание) соединительной ткани — характеризуется деструкцией поверхностных слоев коллагеновых волокон и накоплением в очаге воспаления гидрофильных кислых мукополисахаридов. Развивается мукоидный отек соединительной ткани. Это полностью обратимая стадия ревматического воспаления.
2-я стадия — фибриноидная дегенерация (набухание) соединительной ткани — характеризуется деструкцией глубоких слоев коллагеновых волокон с развитием фибриноидного некроза коллагеновых волокон. В очаге воспаления накапливается фибриноген, который превращается в фибрин. Это уже необратимая стадия ревматического воспаления.
3-я стадия — неспецифическое интерстициальное воспаление с лимфоцитарной и гранулоцитарной инфильтрацией соединительной ткани. Выраженность неспецифического экссудативного компонента воспаления определяет активность и остроту течения атаки ревматизма.
4-я стадия — специфическое гранулематозное воспаление с формированием ревматических гранулем Ашоффа — Талалаева. Гра-нулемы Ашоффа — Талалаева формируются только в сердце и являются специфическим морфологическим маркером ревматического кардита. Ревматические гранулемы чаще локализуются в периваскулярной соединительной ткани или в интерстиции миокарда левого желудочка, реже — в межжелудочковой перегородке или в правом желудочке. Иногда гранулемы формируются в эндокарде или в эпикарде.
Цикл развития и рубцевания гранулемы Ашоффа — Талалаева составляет в среднем 3-4 месяца. В настоящее время при гистологическом исследовании ревматические гранулемы обнаруживаются редко, что связано с патоморфозом ревматизма.
Поражение сердца при ревматизме — ревмокардит — характеризуется развитием эндокардита и миокардита, которые в большинстве случаев сочетаются ревматический эндомиокардит. Возможно развитие фибринозного или серозно-фибринозного перикардита, который всегда сочетается с эндокардитом и миокардитом — панкардит. Исход ревматического воспаления сердца — развитие фиброзной ткани, кардиосклероз, рубцевание клапанов сердца и формирование пороков сердца.
Ревматический эндокардит по локализации может быть клапанным (вальвулит), подклапанным (хордальный эндокардит) и пристеночным {париетальный эндокардит). Для ревматизма характерен бородавчатый тромбоэндокардит. На воспаленных створках клапанов сердца происходит коагуляция белково-тромботических масс, формируются тромботические наложения на поврежденном эндокарде.
Исход ревматического эндокардита — склерозирование эндокарда, рубцевание, деформация, сморщивание створок клапанов сердца, подклапанных структур и фиброзных колец отверстий сердца. Створки клапанов сердца спаиваются между собой по комиссурам, что приводит к формированию характерных для ревматизма стенозов отверстий сердца (митральный стеноз, аортальный стеноз, трикуспидальный стеноз).
Характерно отложение солей кальция в створках клапанов сердца, реже — в фиброзных кольцах отверстий сердца с развитием кальциноза поврежденных клапанов.
Наиболее характерно поражение митрального клапана (митральный вальвулит) с формированием митрального порока сердца, несколько реже поражается аортальный клапан (аортальный вальвулит) с формированием аортального порока сердца, еще реже поражается трикуспидальный клапан (трехстворчатый вальвулит) с формированием трикуспидального порока сердца.
Для ревматизма очень характерно формирование комбинированных и сочетанных пороков сердца — комбинированный митральный порок (митральный стеноз + митральная недостаточность), комбинированный аортальный порок (аортальный стеноз + аортальная недостаточность).
Классический ревматический порок сердца — комбинированный митральный порок. У детей в исходе ревматических атак чаще формируется митральная недостаточность, в пубертатном периоде к ней присоединяется митральный стеноз. Изолированный митральный стеноз у детей и подростков формируется редко. Изолированная митральная недостаточность ревматической этиологии бывает только в детском, реже в подростковом возрасте. У взрослых изолированная митральная недостаточность является редкостью и в большинстве случаев имеет неревматическое происхождение.
Аортальный порок сердца ревматической этиологии чаще комбинированный и в большинстве случаев сочетается с митральным пороком. Изолированные аортальные или трикуспидальные пороки сердца (без сопутствующего митрального порока), как правило, имеют неревматическое происхождение.
Экстракардиальные поражения при ревматизме. В суставах развивается острый экссудативный синовит с дезорганизацией соединительной ткани. Особенностью ревматического воспаления суставов является его полная обратимость на стадии не только мукоидного набухания, но и фибриноидных изменений. Ревматический гранулематоз и фиброзно-склеротические процессы при экстракардиальных поражениях не развиваются.
Ревматическое воспаление подкорковых ядер головного мозга, формирующих полосатое тело, является морфологическим субстратом малой хореи. Поражение кожи и подкожной клетчатки при ревматизме характеризуется развитием васкулита с появлением кольцевидной эритемы и подкожных узелков.
Другие внесердечные проявления ревматизма в настоящее время — большая редкость. У детей и подростков при остром течении атаки ревматизма с высокой активностью возможно развитие фибринозного или серозно-фибринозного ревматического серозита (плеврит, плевроперикардит, абдоминальный синдром), редко развивается системный ревматический васкулит с поражением легких (ревматический пульмонит), печени (ревматический гепатит), почек (ревматический нефрит), головного мозга (церебральный васкулит).
Читать далее Симптомы ревматизма
Источник
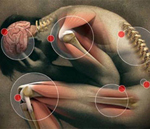
Ревматизм – воспалительное инфекционно-аллергическое системное поражение соединительной ткани различной локализации, преимущественно сердца и сосудов. Типичная ревматическая лихорадка характеризуется повышением температуры тела, множественными симметричными артралгиями летучего характера, полиартритом. В дальнейшем могут присоединяться кольцевидная эритема, ревматические узелки, ревматическая хорея, явления ревмокардита с поражением клапанов сердца. Из лабораторных критериев ревматизма наибольшее значение имеют положительный СРБ, повышение титра стрептококковых антител. В лечении ревматизма используются НПВС, кортикостероидные гормоны, иммунодепрессанты.
Общие сведения
Ревматизм (синонимы: ревматическая лихорадка, болезнь Сокольского — Буйо) протекает хронически, со склонностью к рецидивам, обострения наступают весной и осенью. На долю ревматического поражения сердца и сосудов приходится до 80% приобретенных пороков сердца. В ревматический процесс часто оказываются вовлеченными суставы, серозные оболочки, кожа, центральная нервная система. Частота заболеваемости ревматизмом составляет от 0,3% до 3%. Ревматизм обычно развивается в детском и подростковом возрасте (7-15 лет); дети дошкольного возраста и взрослые заболевают гораздо реже; в 3 раза чаще ревматизмом страдают лица женского пола.

Ревматизм (ревматическая лихорадка)
Причины и механизм развития ревматизма
Ревматической атаке обычно предшествует стрептококковая инфекция, вызываемая β-гемолитическим стрептококком группы А: скарлатина, тонзиллит, родильная горячка, острый отит, фарингит, рожа. У 97% пациентов, перенесших стрептококковую инфекцию, формируется стойкий иммунный ответ. У остальных лиц стойкого иммунитета не вырабатывается, и при повторном инфицировании β-гемолитическим стрептококком развивается сложная аутоиммунная воспалительная реакция.
Развитию ревматизма способствуют сниженный иммунитет, молодой возраст, большие коллективы (школы, интернаты, общежития), неудовлетворительные социальные условия (питание, жилье), переохлаждение, отягощенный семейный анамнез.
В ответ на внедрение β-гемолитического стрептококка в организме вырабатываются антистрептококковые антитела (антистрептолизин-О, антистрептогиалуронидаза, антистрептокиназа, антидезоксирибонуклеаза В), которые вместе с антигенами стрептококка и компонентами системы комплемента образуют иммунные комплексы. Циркулируя в крови, они разносятся по организму и оседают в тканях и органах, преимущественно локализуясь в сердечно-сосудистой системе. В местах локализации иммунных комплексов развивается процесс асептического аутоиммунного воспаления соединительной ткани. Антигены стрептококка обладают выраженными кардиотоксическими свойствами, что приводит к образованию аутоантител к миокарду, еще более усугубляющих воспаление. При повторном инфицировании, охлаждении, стрессовых воздействиях патологическая реакция закрепляется, способствуя рецидивирующему прогрессирующему течению ревматизма.
Процессы дезорганизации соединительной ткани при ревматизме проходят несколько стадий: мукоидного набухания, фибриноидных изменений, гранулематоза и склероза. В ранней, обратимой стадии мукоидного набухания развивается отек, набухание и расщепление коллагеновых волокон. Если на этом этапе повреждения не устраняются, то наступают необратимые фибриноидные изменения, характеризующиеся фибриноидным некрозом волокон коллагена и клеточных элементов. В гарнулематозной стадии ревматического процесса вокруг зон некроза формируются специфические ревматические гранулемы. Заключительная стадия склероза является исходом гранулематозного воспаления.
Продолжительность каждой стадии ревматического процесса составляет от 1 до 2 месяцев, а всего цикла – около полугода. Рецидивы ревматизма способствуют возникновению повторных тканевых поражений в зоне уже имеющихся рубцов. Поражение ткани сердечных клапанов с исходом в склероз приводит к деформации створок, их сращению между собой и служит самой частой причиной приобретенных пороков сердца, а повторные ревматические атаки лишь усугубляют деструктивные изменения.
Классификация ревматизма
Клиническую классификацию ревматизма производят с учетом следующих характеристик:
- Фазы заболевания (активная, неактивная)
В активной фазе выделяется три степени: I – активность минимальная, II– активность умеренная, III – активность высокая. При отсутствии клинических и лабораторных признаков активности ревматизма, говорят о его неактивной фазе.
- Варианта течения (острая, подострая, затяжная, латентная, рецидивирующая ревматическая лихорадка)
При остром течении ревматизм атакует внезапно, протекает с резкой выраженностью симптомов, характеризуется полисиндромностью поражения и высокой степенью активности процесса, быстрым и эффективным лечением. При подостром течении ревматизма продолжительность атаки составляет 3-6 месяцев, симптоматика менее выражена, активность процесса умеренная, эффективность от лечения выражена в меньшей степени.
Затяжной вариант протекает с длительной, более чем полугодовой ревматической атакой, с вялой динамикой, моносиндромным проявлением и невысокой активностью процесса. Латентному течению свойственно отсутствие клинико-лабораторных и инструментальных данных, ревматизм диагностируется ретроспективно, по уже сформировавшемуся пороку сердца.
Непрерывно рецидивирующий вариант развития ревматизма характеризуется волнообразным, с яркими обострениями и неполными ремиссиями течением, полисинромностью проявлений и быстро прогрессирующим поражением внутренних органов.
- Клинико-анатомической характеристики поражений:
- с вовлеченностью сердца (ревмокардит, миокардиосклероз), с развитием порока сердца или без него;
- с вовлеченностью других систем (ревматическое поражение суставов, легких, почек, кожи и подкожной клетчатки, нейроревматизм)
- Клинических проявлений (кардит, полиартрит, кольцевидная эритема, хорея, подкожные узелки)
- Состояния кровообращения (смотри: степени хронической сердечной недостаточности).
Симптомы ревматизма
Симптомы ревматизма крайне полиморфны и зависят от степени остроты и активности процесса, а также вовлеченности в процесс различных органов. Типичная клиника ревматизма имеет прямую связь с перенесенной стрептококковой инфекцией (тонзиллитом, скарлатиной, фарингитом) и развивается спустя 1-2 недели после нее. Заболевание начинается остро с субфебрильной температуры (38—39 °С), слабости, утомляемости, головных болей, потливости. Одним из ранних проявлений ревматизма служат артралгии — боли в средних или крупных суставах (голеностопных, коленных, локтевых, плечевых, лучезапястных).
При ревматизме артралгии носят множественный, симметричный и летучий (боли исчезают в одних и появляются в других суставах) характер. Отмечается припухлость, отечность, локальное покраснение и повышение температуры, резкое ограничение движений пораженных суставов. Течение ревматического полиартрита обычно доброкачественно: через несколько дней острота явлений стихает, суставы не деформируются, хотя умеренная болезненность может сохраняться в течение длительного времени.
Спустя 1-3 недели присоединяется ревматический кардит: боли в сердце, сердцебиение, перебои, одышка; астенический синдром (недомогание, вялость, утомляемость). Поражение сердца при ревматизме отмечается у 70-85% пациентов. При ревмокардите воспаляются все или отдельные оболочки сердца. Чаще происходит одновременное поражение эндокарда и миокарда (эндомиокардит), иногда с вовлеченностью перикарда (панкардит), возможно развитие изолированного поражения миокарда (миокардит). Во всех случаях при ревматизме в патологический процесс вовлекается миокард.
При диффузном миокардите появляются одышка, сердцебиения, перебои и боли в сердце, кашель при физической нагрузке, в тяжелых случаях – недостаточность кровообращения, сердечная астма или отек легких. Пульс малый, тахиаритмичный. Благоприятным исходом диффузного миокардита считается миокардитический кардиосклероз.
При эндокардите и эндомиокардите в ревматический процесс чаще вовлекается митральный (левый предсердно-желудочковый) клапан, реже аортальный и трикуспидальный (правый предсердно-желудочковый) клапаны. Клиника ревматического перикардита аналогична перикардитам иной этиологии.
При ревматизме может поражаться центральная нервная система, специфическим признаком при этом служит, так называемая, ревматическая или малая хорея: появляются гиперкинезы – непроизвольные подергивания групп мышц, эмоциональная и мышечная слабость. Реже встречаются кожные проявления ревматизма: кольцевидная эритема (у 7–10% пациентов) и ревматические узелки. Кольцевидная эритема (аннулярная сыпь) представляет собой кольцевидные, бледно-розовые высыпания на туловище и голенях; ревматические подкожные узелки — плотные, округлые, безболезненные, малоподвижные, единичные или множественные узелки с локализацией в области средних и крупных суставов.
Поражение почек, брюшной полости, легких и др. органов встречается при тяжелом течении ревматизма, крайне редко в настоящее время. Ревматическое поражения легких протекает в форме ревматической пневмонии или плеврита (сухого или экссудативного). При ревматическом поражении почек в моче определяются эритроциты, белок, возникает клиника нефрита. Поражение органов брюшной полости при ревматизме характеризуется развитием абдоминального синдрома: болями в животе, рвотой, напряжением брюшных мышц. Повторные ревматические атаки развиваются под влиянием переохлаждения, инфекций, физического перенапряжения и протекают с преобладанием симптомов поражения сердца.
Осложнения ревматизма
Диагностика ревматизма
Объективными диагностическими критериями ревматизма служат разработанные ВОЗ (1988 г.) большие и малые проявления, а также подтверждение предшествующей стрептококковой инфекции. К большим проявлениям (критериям) ревматизма относятся полиартрит, кардит, хорея, подкожные узелки и кольцевидная эритема. Малые критерии ревматизма делятся на: клинические (лихорадка, артралгии), лабораторные (повышение СОЭ, лейкоцитоз, положительный С-реактивный белок) и инструментальные (на ЭКГ — удлинение Р – Q интервала).
Доказательствами, подтверждающими предшествующую стрептококковую инфекцию, служат повышение титров стрептококковых антител (антистрептолизина, антистрептокиназы, антигиалуронидазы), бакпосев из зева β-гемолитического стрептококка группы А, недавняя скарлатина.
Диагностическое правило гласит, что наличие 2-х больших или 1-го большого и 2-х малых критериев и доказательства перенесенной стрептококковой инфекции подтверждает ревматизм. Дополнительно на рентгенограмме легких определяется увеличение сердца и снижение сократительной способности миокарда, изменение сердечной тени. По УЗИ сердца (ЭхоКГ) выявляются признаки приобретенных пороков.
Лечение ревматизма
Активная фаза ревматизма требует госпитализации пациента и соблюдения постельного режима. Лечение проводится ревматологом и кардиологом. Применяются гипосенсибилизирующие и противовоспалительные препараты, кортикостероидные гормоны (преднизолон, триамцинолон), нестероидные противовоспалительные препараты (диклофенак, индометацин, фенилбутазон, ибупрофен), иммунодепрессанты (гидроксихлорохин, хлорохин, азатиоприн, 6-меркаптопурин, хлорбутин).
Санация потенциальных очагов инфекции (тонзиллита, кариеса, гайморита) включает их инструментальное и антибактериальное лечение. Использование антибиотиков пенициллинового ряда при лечении ревматизма носит вспомогательный характер и показано при наличии инфекционного очага или явных признаков стрептококковой инфекции.
В стадии ремиссии проводится курортное лечение в санаториях Кисловодска или Южного берега Крыма. В дальнейшем для предупреждения рецидивов ревматизма в осеннее-весенний период проводят месячный профилактический курс НПВП.
Прогноз и профилактика ревматизма
Своевременное лечение ревматизма практически исключает непосредственную угрозу для жизни. Тяжесть прогноза при ревматизме определяется поражением сердца (наличием и тяжестью порока, степенью миокардиосклероза). Наиболее неблагоприятно с прогностической точки зрения непрерывно прогрессирующее течение ревмокардитов.
Опасность формирования пороков сердца повышается при раннем возникновении ревматизма у детей, поздно начатом лечении. При первичной ревматической атаке у лиц старше 25 лет течение более благоприятно, клапанные изменения обычно не развиваются.
Меры первичной профилактики ревматизма включают выявление и санацию стрептококковой инфекции, закаливание, улучшение социально-бытовых, гигиенических условий жизни и труда. Предупреждение рецидивов ревматизма (вторичная профилактика) проводится в условиях диспансерного контроля и включает профилактический прием противовоспалительных и противомикробных препаратов в осенне-весенний период.
Источник

