Гнойное воспаление плевральной полости

Среди заболеваний поражающих органы дыхания одним из наиболее опасных считается гнойный плеврит, известный в пульмонологии под названием пиоторакс. Болезнь возникает на фоне инфекции различного типа и может быть самостоятельной или вторичной – получившей развитие под влиянием других серьезных заболеваний. Подобными патологиями чаще всего выступают туберкулез или пневмония, дающие толчок возникновению гнойного плеврита. Эта болезнь представляет серьезную опасность для человека, требует тщательной диагностики, своевременного и правильного лечения.
Общие сведения о заболевании
Гнойный плеврит, называемый эмпиемой плевры, возникает в результате негативного воздействия вредоносных микроорганизмов. В основном они представлены кишечной и синегнойной палочками, несколько реже – стрептококками, стафилококками, пневмококками.
Данное заболевание этиология относит к категории вторичных. Инфицирование плевры происходит через гнойные очаги, расположенные в других органах. Плевриты первичного происхождения встречаются достаточно редко, преимущественно из-за экзогенного инфицирования. Причиной становится проникающее ранение грудной клетки, при котором воспаление развивается сразу же в плевре.
В большинстве случаев (85-90%) эмпиема плевры рассматривается как осложнение легочных заболеваний гнойного характера, протекающих в острой и хронической форме. Данная патология способствует осложнению деструктивной пневмонии, гангрены легкого и других тяжелых заболеваний. Ее развитию способствует нагноение врожденной или паразитарной легочной кисты, онкология на поздних стадиях, инфекция, занесенная извне и т.д.
Эмпиема плевры может стать осложнением, возникшим после проведения торакальной операции. Возникновение гнойного послеоперационного плеврита происходит примерно в 2-3% всех случаев. Плевра может быть инфицирована напрямую гнойной раной, проникшей в полость или в результате абсцесса. Кроме того, воспаление передается и распространяется через лимфу или кровь от органов, расположенных рядом.
Разновидности гнойного плеврита
Классификация подобных заболеваний зависит от множества факторов. Основное разделение осуществляется по следующим показателям:
- Этиология плевритов могут быть: неспецифической, вызываемой стафилококками, пневмококками, анаэробными, синегнойными и другими бактериями; специфической – кандидамикозными, туберкулезными; смешанными, когда имеют место сразу оба вида инфекций.
- В соответствии с источником инфекции бывают первичными, вторичными и послеоперационными.
- По составу жидкости относятся к гнойным, фибринозным, гнилостным, ихорозным и смешанным.
- Путь инфицирования – контактный, перфорационный, метастатический.
- Клиника течения – в острой, подострой, септической и хронической форме.
- Поражение легочных тканей может быть с деструкцией, без деструкции или в виде пиопневмоторакса.
Локализация и размеры очагов поражения могут существенно различаться между собой. Например, осумкованные гнойные плевриты бывают базальными, пристеночными, верхушечными, парамедиастинальными, междолевыми, множественными и одиночными. По месту расположения и развития эмпиемы бывают одно- или двухсторонние, тотальные (общие) или субтотальные, отграниченные – апикальные, междолевые, пристеночные и прочие.
Эмпиемы классифицируются и по объему гнойной жидкости. Они бывают:
- Малыми – от 200 до 500 мл.
- Средними – от 500 до 1000 мл.
- Большими – свыше 1-го литра.
Относительно контактов с окружающей средой этиология и классификация гнойного плеврита бывает закрытого и открытого типа. Последний вариант известен как пиопневмоторакс, представленный различными свищами – бронхоплевральными, плевролегочными, плеврокожными и др. Примерно у 30% пациентов заболевание развивается в осумкованной форме из-за большого количества спаек и шварт, образовавшихся в плевральной полости вследствие предыдущих болезней. В процессе лечения, после откачивания гноя, происходит склеивание листков плевры в отдельных местах. В результате, свободная эмпиема становится осумкованной.
Возникновение и развитие заболевания
Реакция плевры на инфекцию может отличаться, поскольку реактивность того или иного организма и вирулентность микрофлоры всегда разные. Например, инфекция со слабой вирулентностью приводит к образованию незначительного количества фибринозного выпота, склеивающего плевральные листки. В результате, вокруг инфекционного очага образуются спайки и сращения, вызывающие появление сухого плеврита. Микроорганизмы с более высокой активностью провоцируют скопление большого количества жидкости, приводящей к экссудативному плевриту. В дальнейшем он начинает прогрессировать и переходит в гнойную форму.
В некоторых случаях клиника воспалительного процесса сразу же принимает гнойную форму. Как правило, это происходит при абсцессах, когда гнойник прорывается непосредственно в плевральную полость. Если в дальнейшем плевру своевременно не освободить от гноя, то инфицированная жидкость находит себе выход через мышечные ткани и подкожную клетчатку стенок грудной клетки, образуя, при этом, флегмону.
Серьезное внимание уделяется гнойной интоксикации, как одной из основных причин рассматриваемой патологии. Сама плевра имеет ярко выраженную сорбционную способность и возможность захвата большого количества разных токсинов. Вместе с продуктами распада тканей и лейкоцитов, они вызывают развитие тяжелых форм интоксикации. Подобное негативное воздействие нарушает белковый и водно-электролитный баланс, основные функции кровеносной системы, вплоть до появления анемии.
Особая опасность для больного наступает при возникновении пиопневмоторакса. Эта особая форма эмпиемы представляет собой прорыв острого легочного абсцесса в полость плевры. То же самое происходит, когда гангрена легкого вскрывается внутрь полости с одновременным некрозом легочных тканей. В некоторых случаях причиной прорыва становится вскрывшийся хронический абсцесс или нагноившаяся киста. Толчком к развитию пиопневмоторакса чаще всего является гангренозный абсцесс, гангрена легкого и острый абсцесс легкого. Другие заболевания значительно реже провоцируют данную патологию.
Тяжелая форма пневмоторакса может быть спровоцирована клапанным механизмом развития. В этом случае в полость нагнетается воздух, не получая оттуда свободного выхода. Кроме гнойной интоксикации, степень тяжести состояния пациента определяет сдавливание легких воздухом, со смещением в здоровую сторону органов средостения.
Начало воспалительного процесса характеризуется реакцией сосудов, представляющей собой гиперемию плевры. Далее наступает ярко выраженная фаза накопления жидкости, при которой экссудат пропитывает ткани и структуры, не содержащие сосудов. Увеличивается проницаемость капиллярных стенок в местах венозного застоя для кровяных белков, фибриногенов и других кровяных элементов.
С течением времени в плевральной полости накапливается и возрастает количество гнойной структуры, после чего уже непосредственно формируется эмпиема плевры. Чтобы остановить процесс, полость подвергается комплексной санации. Эта процедура замедляет и останавливает воспаление практически на любой стадии, но лишь своевременное лечение дает стабильные положительные результаты.
Симптомы
Острый гнойный плеврит характеризуется симптомами, которые совпадают с клинической картиной первичных заболеваний, вызвавших данную патологию. Начало болезни характеризуется сильными колющими болями в одной из сторон грудной клетки. Они заметно усиливаются во время дыхания и особенно кашля.
Температура постепенно поднимается до 39-40 градусов с заметным усилением сухого кашля. Пульс начинает частить, его наполнение слабеет. Попытки сделать дыхание более глубоким только увеличивают колющие боли. В результате, больной начинает дышать часто и поверхностно, что в конечном итоге вызывает возрастающую гипоксию. Увеличенное количество жидкости приводит к раздвиганию листков плевры и некоторому уменьшению болей. Однако, под давлением экссудата, дыхательная поверхность легких снижается и начинается одышка.
В ходе осмотра со стороны процесса обнаруживается увеличенная половина грудной клетки, расширенные межреберные пространства, задержка дыхания. Голосовая дрожь в этом месте проявляется гораздо слабее. В нижних отделах легких дыхание становится слабее, а перкуторные звуки приглушены. Слышны влажные или сухие хрипы, шум трущейся плевры.
Далее заболевание прогрессирует, а количество гноя в плевре увеличивается. Это вызывает ухудшение общего состояния больного, температура удерживается на стабильно высоком уровне. Диагноз показывает, что резкость болей снижается, возникает ощущение распирания грудной клетки, наступает рост общей слабости, пропадает аппетит.
Накопленный гной вызывает смещение средостения в сторону здоровых органов. С связи с этим со здоровой стороны снизу около позвоночника становится заметно притупление в форме треугольника. Оно располагается выше смещенных органов средостения. Под давлением экссудата тупость со стороны сердца перемещается к здоровой стороне. Аускультация зоны притупления указывает на отсутствие дыхательных шумов, лишь несколько выше этой области можно определить шум трущейся плевры и ослабленное дыхание. Изменяются и кровяные показатели, в частности, снижается гемоглобин, возрастает количество лейкоцитов и т.д.
Обследование и диагностика
В некоторых случаях определить острый гнойный плеврит достаточно сложно, когда его развитие происходит вместе с пневмонией или легочным абсцессом. В связи с этим, большое значение приобретает исследование с помощью рентгена. Подобная диагностика дает возможность точно определить гомогенное затемнение полости и количество экссудата в ней. Кроме того, устанавливается степень сдавливания легочных тканей, смещения сердца и сосудов, выявляется граница гноя и наличие над ней воздушной легочной ткани.
При наличии воспалительного процесса в сжатых легких, становятся заметны очаговые тени, хорошо просматривающиеся на фоне легочных тканей. В процессе развития заболевание возможны всяческие изменения клинической картины, поэтому рентгенологическое наблюдение должно быть регулярным и своевременным. Окончательно уточнить патогенез возможно лишь с помощью пробной пункции полости, определяющей характер жидкости и ее бактериологическое содержимое. Необходимо обязательное дифференцирование острого гнойного плеврита от таких патологий, как абсцесс легкого, нагноение кисты и эхинококка, рак легкого и другие.
Довольно часто абсцесс путают с осумкованным плевритом, хотя его основным признаком считается характерный кашель, при котором в большом количестве выделяется зловонная мокрота. Чаще всего при исследовании абсцесса невозможно установить полную картину заболевания. Дыхание может быть частично ослабленным или бронхиальным, в сопровождении влажных или сухих хрипов. Гнойный плеврит же, наоборот, отличается ослабленными шумами во время дыхания или полным иго отсутствием. Абсцесс имеет четкую нижнюю границу тени, а у плеврита она отсутствует.
При наличии серозного выпота, существенно затрудняется дифференциальная диагностика патологии. Разрешение проблемы возможно с использованием диагностической пункции. Данный метод позволяет обнаружить гной через диафрагму, а серозную жидкость – с помощью более высокого прокола плевры.
Осложнения при прорыве абсцесса
В случае неоказания больному своевременной медицинской помощи могут наступить серьезные негативные последствия. Как показывает диагностика, одышка становится более выраженной, особенно, когда пациент ложится на бок. Поэтому, во избежание неприятных ощущений, выбирается одна и та же поза, облегчающая дыхание и снижающая боли в грудной клетке.
Температура становится стабильно высокой и удерживается на этом уровне. Пульс поднимается до 120-130 ударов в минуту. Подобное состояние образуется под влиянием интоксикации гнойной жидкостью, а также из-за смещения нормального положения сердца и сосудов в сторону, противоположную накопленному экссудату.
После того как абсцесс легкого прорывается, гной вместе с воздушными массами попадает в плевральную полость, провоцируя тем самым плевральный шок. Предвестником такого прорыва является непрекращающийся кашель высокой интенсивности. Невозможность совершения глубокого вдоха вызывает постепенную бледность лица, кожа покрывается холодным потом. С увеличением частоты пульса, одновременно резко понижается артериальное давление. Из-за болевых ощущений приходится дышать часто и неглубоко, постепенно нарастает одышка.
В запущенной стадии плеврита образуются рубцы, спайки, наблюдается развитие бронхоэктаза. Воспалительный процесс вызывает хронический гнойный плеврит, и в дальнейшем происходят его периодические обострения.
Методы лечения гнойного плеврита
Успешно вылечить гнойный плеврит легких возможно лишь при условии одновременного проведения мероприятий в отношении первичной болезни. Основная цель лечебного курса заключается в снижении интоксикации, повышении иммунитета организма, устранении гипоксемии, улучшении функционирования жизненно важных органов.
Консервативное лечение заключается в первую очередь в антибактериальной терапии путем проведения пункций. После удаления гноя в полость вводятся антибиотики с широким спектром действия. Предварительно определяется чувствительность микрофлоры к данным препаратам.
Подобное лечение дает положительные результаты примерно в 75% случаев. Одновременно проводятся мероприятия по дезинтоксикации, и общеукрепляющая терапия – прием витаминов, глюкозы, переливание крови и плазмы, высококалорийное питание и т.д. В случае необходимости назначается прием сердечных и седативных средств.
Оперативное лечение гнойного плеврита осуществляется закрытым и открытым методом. Конечная цель в каждом случае – удаление гноя и создание благоприятной среды для восстановления тканей. Закрытый способ предполагает ввод дренажа внутрь и отвод гноя с помощью водоструйного насоса и других средств. Мягкие ткани вокруг дренажа зашиваются, а наружный конец соединяется с аппаратурой.
При открытом способе выполняется широкое вскрытие плевры через резецированное ребро. После этого в полость вводится широкое дренажное устройство, без подключения к аспирирующей аппаратуре. Данный метод в современных условиях общая хирургия применяет очень редко. Каждый из этих способов имеет свои преимущества и недостатки, связанные с эффективностью эвакуации гнойных масс в каждом конкретном случае.
Важную роль играет лечение в послеоперационный период. Основным мероприятием является обеспечение постоянного оттока гнойных масс и нейтрализация возможных инфекций. Проводятся мероприятия, направленные на возрастание сопротивляемости организма и скорейшему расправлению легких. С этой целью, требуется постоянно наблюдать за дренажом и регулярно контролировать количество жидкости с помощью рентгена. Эвакуация гноя должна быть максимально полной. Удаление проводится как можно медленнее, во избежание резкого смещения средостения и тяжелых нарушений основных функций сердца и дыхания.
Предыдущая
ПлевритМетастатический плеврит
Следующая
ПлевритЭкссудативный плеврит — (выпотной плеврит)
Источник
Многие осложнения заболеваний легких представляют опасность для жизни больного. Гнойный плеврит не является исключением. Процент своевременной диагностики небольшой, а летальный исход при запущенном процессе является частым его завершением.
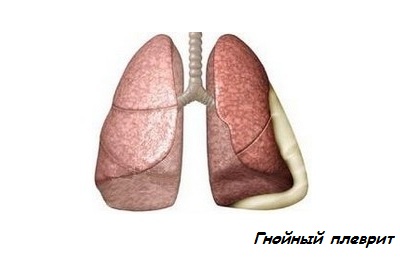 Гнойный плеврит – присутствие инфицированной жидкости в плевральной полости, сопровождающееся воспалительным процессом в окружающих тканях. Врачи называют такое состояние эмпиемой плевры (пиоторакс). Жидкость представляет собой экссудат.
Гнойный плеврит – присутствие инфицированной жидкости в плевральной полости, сопровождающееся воспалительным процессом в окружающих тканях. Врачи называют такое состояние эмпиемой плевры (пиоторакс). Жидкость представляет собой экссудат.
Пиоторакс развивается как следствие основного заболевания. Крайне редко диагностируется отдельно. Несмотря на активное развитие медицины, возникновение патологии встречается очень часто и не отмечается тенденция к уменьшению таких больных.
- На что обращают внимание при объективном осмотре?
- Лабораторные исследования
- Бактериологические и бактериоскопические методы
- Дополнительные методы
- Осложнения
Причины и патогенез болезни
Причин для возникновения эмпиемы плевры очень много, что объясняет достаточную распространенность этой проблемы. К ним относят:
- травмы груди (включая огнестрельные ранения),
- инфекционные болезни легких – пневмонии, гангрена, абсцессы, туберкулез,
- проведенные операции на пищеводе, легких и сердце,
- рак легкого,
-
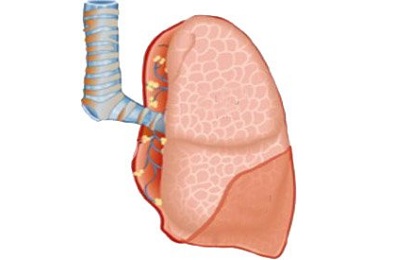 поражения мягких тканей, костей грудины и ребер (флегмоны, остеомиелит),
поражения мягких тканей, костей грудины и ребер (флегмоны, остеомиелит), - метастазы от внелегочных злокачественных опухолей,
- болезни сердца (перикардит и инфекционный эндокардит),
- острые воспаления органов брюшной полости и забрюшинного пространства: перитонит, панкреатит, холецистит, абсцессы печени,
- сепсис (генерализованная инфекция),
- легочные врожденные и приобретенные (паразитарные) кисты,
- врачебные ошибки (неполноценная хирургическая обработка ран при травмах грудной клетки, частое выполнение плевральных пункций, неправильно подобранные инструменты для дренирования, позднее лечение наружных гнойников).
Главными пусковыми факторами для возникновения гнойного плеврита являются:
- снижение иммунитета,
- проникновение в плевральную полость патогенных бактерий.
Результатом такой сложившейся ситуации становится ответная воспалительная реакция со стороны плевры, представляющую собой серозную оболочку, покрывающую легкие и грудную клетку изнутри.
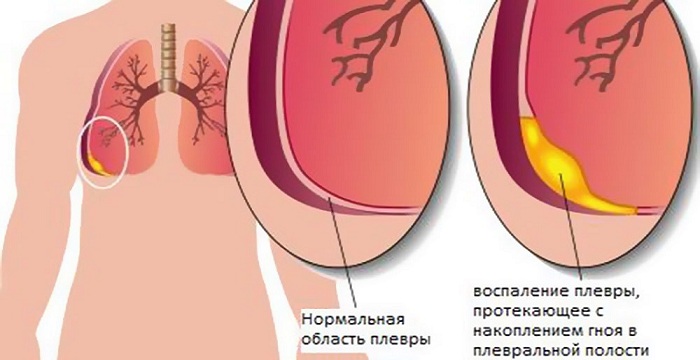
Гнойный плеврит
Бактерии, попадая на нее, вырабатывают различные токсины. Действие их сводится к повреждению клеток плевры. Организм отвечает на такое раздражение выработкой воспалительной жидкости – экссудата, который всасывается серозной оболочкой при большом его количестве.
При несвоевременной диагностике и лечении на данном этапе токсины бактерий продолжают повреждать плевру. Результатом становится невозможность обратного всасывания экссудата. Он накапливается в плевральной полости и постепенно становится гнойным.
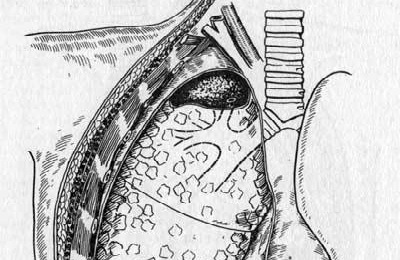 Воспаление продолжает нарастать. Над жидкостью листки плевры легких и грудной клетки соединяются между собой. Они начинают срастаться, образуя спайки. Таким образом, происходит отграничение скопления гноя. Возможно формирование плеврита с несколькими камерами, либо осумкованного.
Воспаление продолжает нарастать. Над жидкостью листки плевры легких и грудной клетки соединяются между собой. Они начинают срастаться, образуя спайки. Таким образом, происходит отграничение скопления гноя. Возможно формирование плеврита с несколькими камерами, либо осумкованного.
Последствием прогрессирования такого процесса могут стать свищи, когда гной будет «прокладывать» себе выход через грудную стенку под кожу или в бронхи. При последнем варианте характерным является появление гнойного кашля с обильной мокротой. Такая ситуация часто приводит к хронизации заболевания.
Клиническая картина
Степень проявления симптомов зависит от:
-
 распространения гнойного процесса,
распространения гнойного процесса, - свойств возбудителя,
- наличия или отсутствия деструкции в легких,
- иммунной системы больного и степени сопротивляемости организма,
- своевременного хирургического лечения.
Частыми жалобами при развитии острого гнойного плеврита являются:
- высокая температура до 39ᵒС, сопровождающаяся ознобами и проливным потом,
- выраженная слабость,
- отсутствие аппетита,
- кашель с различным количеством мокроты,
- боли в грудной клетке на стороне поражения, усиливающиеся при дыхании, кашле, смене положения тела,
- одышка разной интенсивности (в зависимости от степени поражения легких),
- рвота,
- учащение частоты сердечных сокращений, нарушение ритма,
- головные боли,
- бессонница,
- раздражительность.
 Облегчение состояния наблюдается при лежании на больном боку.
Облегчение состояния наблюдается при лежании на больном боку.
Из-за высокой и постоянной интоксикации развивается полиорганная недостаточность, что существенно ухудшает общее состояние больного. Редко при запущенном плеврите может возникнуть кома, что является крайне неблагоприятным фактором для прогноза.
Эмпиема (пиоторакс) плевры бывает:
- первичной (развивается на неизмененной плевре),
- вторичной (как следствие другой болезни).
По возбудителям, вызывающим гнойный процесс, выделяют:
- неспецифическую (стафилококковую, синегнойную, кишечную, пневмококковую, протейную),
- специфическую (туберкулезную, сифилитическую и грибковую),
- смешанную.
 По объему гнойного экссудата плеврит бывает:
По объему гнойного экссудата плеврит бывает:
- тотальный (поражает все легкое),
- субтотальный.
По длительности клинических проявлений:
- острый (до 3 месяцев),
- хронический (более 3 месяцев).
Способность эмпиемы плевры «расплавлять» (повреждать) легкое лежит в основе разделения на:
- простую,
- деструктивную.
При развитии гнойного плеврита на фоне пневмонии выделяют:
-
 парапневмоническая эмпиема (возникает одновременно с основным заболеванием),
парапневмоническая эмпиема (возникает одновременно с основным заболеванием), - метапневмоническая (появляется после выздоровления).
Если последствием гнойного процесса является образование сообщения с окружающей средой, то такую эмпиему считают открытой. Когда свищи (проходы) не формируются, пиоторакс называют закрытым.
Такое многофакторное деление гнойного плеврита легких помогает более рационально назначить терапию и предотвратить развитие осложнений.
Диагностика
Трудность своевременного обнаружения эмпиемы плевры кроется в:
-
 «маскировке» симптомов под основное заболевание,
«маскировке» симптомов под основное заболевание, - неполноценном контроле за динамикой состояния пациента,
- невозможностью диагностирования на ранних этапах болезни.
Врач при диагностике гнойного плеврита должен провести целый комплекс мероприятий, суммируя все полученные результаты.
В обязательный перечень обследований входят:
- Тщательный расспрос жалоб (особенно важно при инфекционной природе основной патологии).
- Подробно собранный анамнез заболевания.
- Общий осмотр.
- Лабораторные исследования.
- Бактериологические методы исследования мокроты и плевральной жидкости, полученной при пункции.
Дополнительные обследования:
-
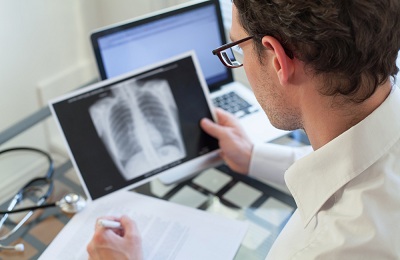 рентгенограмма органов грудной клетки в двух проекциях: прямой, боковой,
рентгенограмма органов грудной клетки в двух проекциях: прямой, боковой, - рентгеноскопия, латерография (при осумкованном скоплении гноя),
- УЗИ плевральной полости,
- диагностическая плевральная пункция,
- компьютерная томография (КТ) легких,
- при необходимости – торакоскопия.
-
На что обращают внимание при объективном осмотре?
Больной бледный, губы цианотичны. При внимательном осмотре врач замечает ограничение дыхательных движений в пораженной половине грудной клетки, сглаженность межреберных промежутков.
Обязательно проводится перкуссия (простукивание) и аускультация легких. Эти методы позволяют врачу определить объем и характер поражения.
При перкуссии над местом скопления экссудата происходит притупление звука. При аускультации при большом плеврите дыхание в нижних отделах легких может полностью отсутствовать.
Лабораторные исследования
Проведение общих анализов мало специфично. Они показывают наличие активного воспаления в организме. Важное значение имеет их динамическое назначение. При лечении основного заболевания с помощью анализа крови врач осуществляет контроль проводимой терапии.
Если же наблюдается ускорение СОЭ, увеличение количества лейкоцитов и появление анемии, то это косвенно указывает на развитие гнойного процесса.
Бактериологические и бактериоскопические методы
Важным компонентом диагностики пиоторакса является исследование мокроты и жидкости, полученной при плевральной пункции. С помощью этого определяют основного возбудителя, наличие атипичных клеток (при опухолевой природе). Из материала готовят специальным образом мазки и смотрят их под микроскопом.
 При обнаружении патогенных микроорганизмов, их обязательно высевают на питательные среды с последующим определением чувствительности к антибиотикам. Это важно для подбора адекватной антибактериальной терапии, особенно при смешанной флоре.
При обнаружении патогенных микроорганизмов, их обязательно высевают на питательные среды с последующим определением чувствительности к антибиотикам. Это важно для подбора адекватной антибактериальной терапии, особенно при смешанной флоре.
Минусом этих методов является длительный срок выполнения – до 10-14 дней.Широко в настоящее время применяют газожидкостную хроматографию. Она помогает быстрее идентифицировать возбудителя.
Дополнительные методы
Рентгенография легких считается самым быстрым и информативным методом диагностики гнойного плеврита.
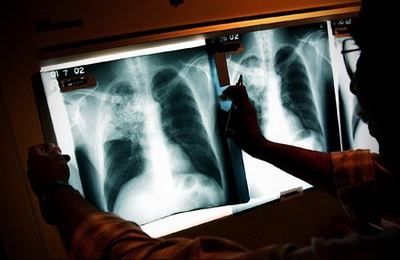 Она помогает определить:
Она помогает определить:
- локализацию поражения,
- степень коллапса легкого (наличие воздуха в плевральной полости),
- смещение средостения,
- количество экссудата.
По результатам рентгенографии врач решает вопрос об экстренном хирургическом лечении, намечает точку для проведения плевральной пункции и дренирования. Минусом метода является невозможность обнаружения небольшого количества экссудата.
КТ легких относится к методам современной диагностики. Помогает определять те же показатели, что и рентгенография. Однако томография является неинформативной при коллапсе легкого и большом объеме плеврита.
УЗИ плевральной полости определяет количество и характер экссудата, состояние плевры.
Торакоскопию проводят при неполноценности полученных результатов. Оценивают характер распространения патологического процесса и наличие осложнений. В таких случаях она является и лечебной процедурой. Плевральная пункция проводится всем больным при подозрении на гнойный плеврит!
Лечение
Терапия эмпиемы плевры проводится только хирургами. Предпочтение отдается высокоспециализированным торакальным отделениям.
Главными условиями медицинской помощи больным с пиотораксом являются:
- своевременность,
- комплексность,
- рациональность.
Реализуется это с помощью:
- неотложной помощи при расстройствах дыхания и кровообращения, возникших в результате осложнений,
- качественного дренирования (промывания) и санации (введение антисептиков и антибиотиков) плевральной полости, расправления легкого,
-
 лечения основного заболевания,
лечения основного заболевания, - восстановления нормального функционирования органов и систем,
- адекватной антибактериальной терапии,
- радикальной операции при неэффективности проводимых мер,
- оксигенотерапии (ингаляции увлажненным кислородом),
- лечебной дыхательной гимнастики.
Врач обязательно дает общие рекомендации, включающие:
- диету, богатую белками и витаминами,
- частое присаживание в кровати и хождение,
- полноценный сон.
Из медикаментозных назначений широко используют:
Антибиотики. Предпочтительно инъекционный путь введения в сочетании с внутриплевральным. При поступлении в стационар они назначаются «вслепую», а затем заменяются на более эффективные с учетом чувствительности возбудителя:
- аминогликозиды: Амикацин, Гентамицин,
- цефалоспорины: Цефтриаксон, Цефепим, Цефотаксим,
- полусинтетические пенициллины: Ампициллин.
 Дезинтоксикационная терапия осуществляется за счет внутривенного введения больших объемов жидкостей:
Дезинтоксикационная терапия осуществляется за счет внутривенного введения больших объемов жидкостей:- Реамберин,
- физиологический раствор,
- раствор глюкозы.
Для коррекции общих нарушений при необходимости вводят:
- свежезамороженную плазму,
- донорскую кровь,
- Альбумин.

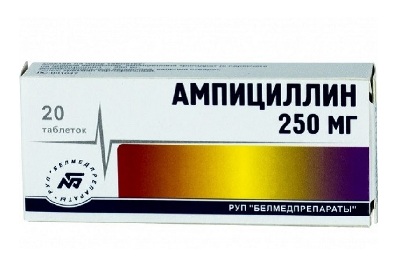
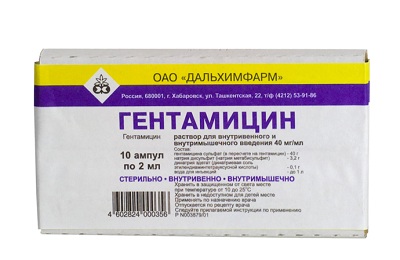
Выбор препаратов и методов дренирования осуществляет торакальный хирург по результатам всех полученных данных.
Осложнения
Осложнениями эмпиемы считают:
-
 пиопневмоторакс (наличие гноя и воздуха в плевральной полости),
пиопневмоторакс (наличие гноя и воздуха в плевральной полости), - формирование бронхоплевральных свищей,
- полиорганная недостаточность,
- сепсис,
- редко – легочное кровотечение.
Диагностика и лечение гнойного плеврита являются бичом современной торакальной хирургии. Эти мероприятия до сих пор требуют много времени, что обуславливает достаточно высокую смертность категории больных с пиотораксом.
Загрузка…
Источник

