Гнойное воспаление лимфоузлов признаки
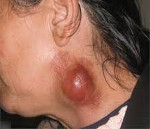

Гнойный лимфаденит – это форма острого воспаления лимфатических узлов неспецифической или специфической этиологии, сопровождающаяся образованием гнойного экссудата. Характеризуется увеличением, уплотнением, болезненностью пораженной области, покраснением кожи, появлением симптома флюктуации, лихорадкой и другими признаками интоксикации организма. Диагностика осуществляется с помощью клинического обследования, лабораторных и инструментальных методик (УЗДГ, КТ лимфоузлов, пункция). Лечение комплексное – хирургическое вскрытие и санация очага, медикаментозная терапия, физиопроцедуры.
Общие сведения
Среди патологии мягких тканей острым лимфаденитам отводится одно из первых мест. Встречаемость гнойных форм составляет 20–35% от общего числа воспалительных заболеваний челюстно-лицевой области. До 46,5% детей поступают на стационарное лечение с осложненным течением лимфаденита, что обусловлено структурно-функциональной незрелостью лимфатической системы и ошибками диагностики. Неспецифическому процессу свойственна осенне-зимняя и весенняя сезонность. Распространение ряда специфических лимфаденитов (при чуме, туляремии, клещевом энцефалите) имеет четкую географию (Дальний Восток, Средняя Азия, Китай, Африка).
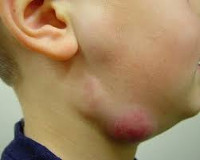
Гнойный лимфаденит
Причины
Наиболее значимым возбудителем (94% случаев) является стафилококк (золотистый, эпидермальный) – в виде монокультуры или в сочетании со стрептококками, кишечной палочкой, анаэробами. Этиологическая характеристика болезни постоянно меняется, что связано с появлением новых штаммов, нарастанием резистентности к антибиотикам. Более детальное исследование содержимого лимфоузлов позволяет выявить вирусы (Эпштейна-Барр, цитомегаловирус), хламидии. Специфические варианты протекают с участием микобактерий, бледной трепонемы, токсоплазмы, грибковой флоры.
Гнойный лимфаденит практически всегда имеет вторичный характер, возникая в результате распространения инфекционных агентов из первичного очага по лимфатическим или кровеносным сосудам. Источником воспалительной реакции выступают патологические состояния различной локализации:
- Инфекции зубочелюстного аппарата. На долю одонтогенных нарушений, как наиболее частого этиологического фактора, приходится 47% неспецифических форм патологии. В стоматологической практике поражение подчелюстной и подбородочной зоны служит результатом альвеолита, периодонтита, периостита и остеомиелита челюсти.
- Заболевания ЛОР-органов. Являются второй по частоте причиной – тонзилогенным и отогенным процессам отводится четверть случаев. Шейные и подчелюстные лимфоузлы воспаляются у пациентов с ангиной (лакунарной, осложнившейся паратонзиллитом, окологлоточным абсцессом), фарингитом, аденоидитом. Абсцедирующими состояниями также сопровождаются средний отит, мастоидит, острые синуситы.
- Патология кожи и мягких тканей. В дерматологии лимфаденит возникает как результат микробной экземы, пиодермий (фурункула, карбункула, эктимы), инфильтративно-нагноительной трихофитии, рожи. Хирурги сталкиваются с гнойным поражением узлов при инфицированных ранах, абсцессах и флегмонах, панариции. Такая реакция характерна для тромбофлебитов, остеомиелита (если происходит прорыв гноя с образованием свищей).
- Болезни мочеполового тракта. Гнойный паховый лимфаденит чаще всего свидетельствует о болезнях, передающихся половым путем. Входит в симптоматику воспалительной патологии органов малого таза (хламидиоз, уреаплазмоз, гонорея), гениталий и кожи промежности (вульвит, баланит, герпес).
У детей прослеживается связь гнойного воспаления с ОРВИ, скарлатиной, мононуклеозом. У ряда пациентов причиной становится специфическая инфекция: туберкулез, сифилис, токсоплазмоз. Лимфоузлы поражаются на фоне туляремии, чумы, актиномикоза и ряда других болезней. По сравнению с инфекционными, роль травматических факторов незначительна – если микробы проникают непосредственно в узел через открытую рану, то констатируют первичный лимфаденит. Риск абсцедирования возрастает у лиц с ослаблением общей реактивности организма (переохлаждение, частые и длительные стрессы, иммунодефициты, хронические заболевания).
Патогенез
Воспаление является свидетельством барьерной (защитной) функции узлов. Сначала процесс имеет реактивный или серозный характер, сопровождаясь отеком, полнокровием сосудов, задержкой лимфы. Дальнейшее развитие инфекции ведет к проникновению возбудителя в лимфоидные структуры. Наблюдается пролиферация клеточных элементов: увеличивается количество лимфоцитов (в основном незрелых), нейтрофилов и макрофагов. Микробы и экзотоксины стимулируют хемотаксис лейкоцитов и их гибель (в том числе при фагоцитозе), что сопровождается образованием гноя. Обычно морфологические изменения ограничены капсулой, но существует риск деструктивных форм с вовлечением окружающих участков под влиянием протеолитических ферментов.
Классификация
Классификация острого гнойного лимфаденита, используемая в практической хирургии, призвана отразить характер патологического состояния в клиническом диагнозе. Чтобы получить исчерпывающую информацию о происходящих изменениях, учитывают следующие критерии:
- Этиологию. По происхождению выделяют вторичный (инфекционный) и первичный (травматический) процесс. Микробные формы, в свою очередь, бывают неспецифическими и специфическими. Последние представлены туберкулезными, сифилитическими, грибковыми вариантами.
- Путь проникновения. В зависимости от места расположения инфекционного очага лимфадениты разделяются на одонтогенные (результат поражения зубочелюстной системы) и неодонтогенные. К последним относят стоматогенные, отогенные, тонзилогенные, риногенные, дерматогенные (поражающие соответственно слизистую ротовой полости, ухо, миндалины, нос, кожные покровы).
- Распространенность. С учетом распространения гнойный лимфаденит бывает изолированным (локальным), регионарным (задействовано несколько узлов в одной или смежных областях) и генерализованным (поражается 3 и больше групп). Патологическое состояние может охватывать различные зоны: шейную, подчелюстную, подмышечную, паховую и др.
- Степень увеличения лимфоузлов. Оценивая воспалительную реакцию лимфоидных образований, принято выделять несколько степеней их увеличения: от 0,5 до 1,5 см в диаметре (первая); 1,5–2,5 см (вторая); до 3,5 см и более (третья).
Заболевание проходит несколько клинико-морфологических стадий развития. Сначала возникает простой (серозный) лимфаденит, затем воспаление приобретает гнойный характер (абсцедирующий). Без адекватного лечения развивается аденофлегмона.
Симптомы гнойного лимфаденита
Гнойный процесс является продолжением серозного, что наблюдается при снижении резистентности организма, несвоевременном обращении, запоздалой диагностике или неправильно подобранной терапии. Заболевание проявляется нарушением общего самочувствия с повышением температуры до фебрильных цифр (39°С), ознобом, недомоганием, ломотой в теле, снижением аппетита. Об интоксикации у ребенка также свидетельствуют бледность, сухость кожи и слизистых оболочек, вялость, адинамия, нарушение сна.
Осмотр пораженного участка выявляет припухлость без четких границ, приводящую к видимой асимметрии. Кожа над воспаленным очагом гиперемирована, напряжена, не собирается в складку. Пальпаторно узлы болезненны, приобретают плотноэластическую консистенцию, становятся ограниченно подвижными из-за периаденита. Расплавление тканей (абсцедирование) определяют по феномену флюктуации в центре припухлости – колебанию экссудата при толчкообразных движениях. С кожей и окружающими тканями лимфоузлы обычно не спаиваются.
В ряде случаев среди локальных изменений удается выявить и признаки воспалительного поражения лимфатических сосудов (лимфангита). Тогда можно заметить, что к увеличенному узлу от входных ворот инфекции идет плотный болезненный тяж, определяемый снаружи по линейному покраснению (узкой полосе на коже). Активная воспалительная реакция в зоне первичных нарушений дополняет клиническую картину рядом сопутствующих симптомов (со стороны полости рта, горла, урогенитального тракта и пр.).
Осложнения
Если острое воспаление вовремя не прервать, то происходит расплавление капсулы с прорывом гноя в окружающую клетчатку. В этом случае наблюдается разлитой процесс, называемый аденофлегмоной. Локализация в шейной области сопровождается бурным течением с быстрым распространением гноя по межфасциальным пространствам. Прорыв экссудата в другие анатомические зоны (органы, полости) приводит к образованию свищей, абсцессов, медиастинита. Инфекция может перейти на венозные сосуды (тромбофлебит) или проникнуть в кровоток с развитием септикопиемии.
Диагностика
Предварительный диагноз устанавливается на основании клинических данных – опроса (жалобы, анамнез болезни), осмотра и пальпации лимфоидных образований. Физикальному обследованию подлежит и область вероятного расположения первичной инфекции. Для уточнения причины и характера нарушений необходим комплекс лабораторно-инструментальных методов:
- Общий анализ крови. Общими признаками, свидетельствующими о воспалительных изменениях в организме, выступают лейкоцитоз и повышение СОЭ. По их уровню и другим показателям (сдвиг лейкоцитарной формулы влево, токсическая зернистость гранулоцитов) можно судить о выраженности инфекционных расстройств. Бактериальная патология, по результатам клинического анализа крови, проявляется нейтрофилезом, а вирусная – лимфомоноцитозом.
- Ультрасонография. УЗИ лимфоузлов дает возможность определить размеры, форму, структуру, контуры, глубину залегания, взаимоотношение с близлежащими тканями, наличие осложнений. Согласно ультразвуковой допплерометрии, гнойный лимфаденит сопровождается увеличением размеров, уплотнением и утолщением капсулы узлов, неоднородностью структуры с анэхогенными участками, наличием зон с полным отсутствием кровотока.
- КТ пораженных зон. Является наиболее точным методом визуализации в клинической практике. Компьютерная томография позволяет уточнить размеры, расположение воспаленных структур, наличие абсцедирования, распространение гноя. Определяет первичные изменения в легких и других органах.
- Пункция лимфоузлов. Выявление признаков абсцедирования обуславливает необходимость диагностической пункции лимфоузлов. Полученный экссудат подлежит микроскопическому и бактериологическому исследованию с определением чувствительности к противомикробным препаратам. Для исключения специфических нарушений кусочек ткани, взятый путем пункционной или тонкоигольной биопсии, направляют на гистологический анализ.
Для более детального исследования назначают УЗДГ лимфатических сосудов, лимфографию, лимфосцинтиграфию. Диагностика гнойных лимфаденитов, вызванных специфической флорой, требует использования дополнительных методик. Туберкулезную инфекцию подтверждают туберкулиновыми пробами (Манту, Коха, Пирке), а сифилис – серологическими реакциями (RW, РМП, ИФА, РПГА, РИБТ).
Диагностику осуществляет гнойный хирург с привлечением врачей смежных специальностей. Учитывая локализацию первичного процесса, может потребоваться консультация стоматолога, отоларинголога, дерматолога и др. При подозрении на специфическую этиологию пациенту стоит посетить инфекциониста, фтизиатра, венеролога. Дифференциальную диагностику проводят с хроническими формами, лимфаденопатиями при лимфолейкозе и лимфогранулематозе, метастазами злокачественных опухолей. Должны исключаться нагноившаяся атерома, абсцессы и флегмона.
Лечение гнойного лимфаденита
Эффективное лечение достигается лишь при комплексном воздействии на патологию с применением хирургических и консервативных методов. Абсцедирование или наличие аденофлегмоны является показанием для вскрытия очага, эвакуации гноя, промывания и дренирования раны. Некротизированные ткани и разрушенные узлы удаляют. Операция выполняется врачом-хирургом в условиях стационара под местной анестезией.
В послеоперационном периоде пациенту необходим постельный режим с ограничением движений в пораженном участке и легкоусвояемой диетой. Назначают антибактериальную и дезинтоксикационную терапию, нестероидные противовоспалительные, десенсибилизирующие средства. Проводят перевязки с гиперосмолярными и противомикробными мазями, обрабатывают кожу антисептиками. Восстановительный период предполагает использование некоторых физиопроцедур (УВЧ, электрофореза, гальвано- и магнитотерапии).
Прогноз и профилактика
Своевременная и комплексная коррекция абсцедирующего лимфаденита делает прогноз благоприятным – наступает полное выздоровление с восстановлением функции пораженного сегмента. Предотвратить развитие гнойного лимфаденита удается при активном лечении серозного воспаления, что уберегает от дальнейшего распространения процесса и осложнений. Мероприятия первичной профилактики включают санацию хронических очагов инфекции (кариес, тонзиллит), рациональную терапию острых состояний, предупреждение травматизма, ведение здорового образа жизни.
Источник
