Гиперплазия эндометрия это воспаление
Татьяна Румянцева
Гиперплазия эндометрия
Гиперплазия эндометрия – чрезмерное утолщение внутренней выстилки матки (эндометрия), сопровождающееся определенными изменениями в его структуре.
Казалось бы, эндометрий создан для имплантации оплодотворенной яйцеклетки, и чем он толще, тем лучше условия для наступления беременности. Но нет, излишнее утолщение эндометрия – это повод для наблюдения (как минимум), так как под гиперплазией может скрываться рак эндометрия (или гиперплазия может со временем переходить в рак эндометрия).
Симптомы гиперплазии эндометрия.
Проявляет себя гиперплазия тем или иным вариантом аномальных маточных кровотечений:
- обильная кровопотеря во время менструации
- межменструальные кровотечения
- нерегулярные маточные кровотечения
- маточные кровотечения в менопаузе
- кровянистые выделения на фоне приема менопаузальной гормональной терапии (вне ожидаемых дней кровотечений).
Факторы риска развития гиперплазии эндометрия.
Прежде чем перейти к факторам риска, стоит объяснить, что происходит в норме с эндометрием в течение менструального цикла. В первую фазу цикла (до овуляции) под воздействием эстрогенов происходит нарастание (увеличение толщины) эндометрия, во вторую фазу (после овуляции) происходят изменения в эндометрии, подготавливающие его к возможной имплантации яйцеклетки (рост при этом останавливается), далее (если беременность не наступила) происходит отторжение эндометрия (менструация), после чего цикл возобновляется.
Основным фактором риска развития гиперплазии эндометрия является неадекватное воздействие прогестерона (и продолжающееся воздействие эстрогенов, соответственно), из-за которого рост толщины эндометрия не останавливается своевременно.
Реализуется этот механизм через несколько конкретных факторов риска:
- ожирение (в жировой ткани происходит превращение андрогенов в эстрогены)
- ановуляция (отсутствие овуляции и выработки прогестерона в связи с перименопаузой или синдромом поликистозных яичников (СПКЯ))
- эстроген-продуцирующие опухоли яичников
- менопаузальная гормональная терапия эстрогенами (без «прикрытия» прогестероном).
Классификация гиперплазии эндометрия.
С классификацией все просто: существует гиперплазия с атипией и гиперплазия без атипии. Это классификация ВОЗ 2014 года, но в разных учреждениях могут использоваться и другие варианты классификаций, однако наличие/отсутствие атипии будет указано обязательно. Наличие атипии – повод насторожиться в отношении наличия злокачественного заболевания или потенциальной прогрессии гиперплазии в куда более неприятный диагноз, а потому гиперплазия с атипией требует более радикальных мер лечения.
Диагностика гиперплазии эндометрия.
Наверное, многих удивит этот факт , но УЗИ не является основным методом диагностики гиперплазии эндометрия. По УЗИ можно заподозрить проблему и отсечь тех пациенток, у которых проблемы точно нет (при толщине эндометрия менее 3-4мм в менопаузе и менее 7мм до менопаузы (у пациенток с СПКЯ)). То есть, ели у женщины есть маточное кровотечение в менопаузе, но эндометрий менее 3мм, диагноз гиперплазии маловероятен. Та же ситуация с пациентками с СПКЯ и толщиной эндометрия в 7мм.
Сама по себе толщина эндометрия более 10мм не является достаточной для постановки диагноза гиперплазии эндометрия.
Для постановки диагноза необходимо гистологическое заключение (после биопсии эндометрия).
Пайпель-биопсия или гистероскопия с биопсией (предпочтительно) должны проводиться при подозрении на гиперплазию эндометрия.
В результате гистологического исследования будет указано, есть ли реально гиперплазия и (что очень важно!) есть ли атипия.
КТ, МРТ, определение онкомаркеров не рекомендованы к применению в диагностике гиперплазии эндометрия.
Гиперплазия без атипии: что делать?
У подавляющего большинства женщин гиперплазия без атипии пройдет самостоятельно. Однако риск озлокачествления все же есть (менее 5% в течение 20 лет), поэтому наблюдения это состояние требует.
Тактика такова: если есть очевидные факторы риска (ожирение или прием гормональных препаратов в менопаузе), стоит приложить все усилия, чтобы эти факторы устранить (если возможно). Если фактор риска устранен, возможно наблюдение с повторными биопсиями эндометрия. После получения двух отрицательных результатов биопсии (то есть нормы по биопсии) возможно прекращение наблюдения.
Второй вариант – медикаментозное лечение препаратами прогестерона (это актуально для женщин с маточными кровотечениями, пациенток, которые не могут устранить фактор(ы) риска (сбросить вес), а также при сохранении гиперплазии после длительного наблюдения).
Предпочтительно использование «спиралей», содержащих гормональный компонент, для лечения гиперплазии без атипии. Если женщина не хочет (или не может по какой-то причине) использовать «спираль», возможно применение препаратов в таблетках или инъекциях (обращаю внимание, речь идет о препаратах, содержащих медроксипрогестерон или норэтистерон, а не о препаратах прогестерона, которые обсуждали здесь). Циклическое применение препаратов прогестерона (например, с 16 по 25 день цикла) не обеспечивает должной эффективности, а потому не должно применяться.
Длительность лечения — от 6 месяцев и более (если установлена «спираль», и женщина не планирует беременность, логично оставить «спираль» на 5 лет). Через каждые 6 месяцев нужно повторять биопсию эндометрия (если нет ухудшения состояния, конечно), и после получения двух нормальных результатов (без гиперплазии) возможно завершение наблюдения.
Если женщина относится к группе риска (ИМТ>35, прием менопаузальной гормональной терапии), имеет смысл повторять биопсию эндометрия каждый год даже после получения двух нормальных результатов.
Есть ситуации, когда может рассматриваться и хирургическое лечение (у женщин, не планирующих беременность в будущем):
- прогрессия заболевания: из гиперплазии без атипии до гиперплазии с атипией,
- отсутствие эффекта от лечения в течение 12 месяцев,
- рецидивирование гиперплазии после отмены лечения,
- сохраняющиеся маточные кровотечения,
- женщина не готова следовать указаниям врача, проходить обследования каждые 6 месяцев, и т.д (проще один раз госпитализироваться и сделать операцию, чем регулярно наблюдаться. Только по желанию женщины, само собой!).
Другие варианты хирургического вмешательства (выскабливание, аблация) не рекомендованы, т.к. эффективность их невысока, а потенциальные изменения внутри матки после этих процедур могут препятствовать дальнейшим диагностическим процедурам (биопсии).
Гиперплазия с атипией: что делать?
При обнаружении гиперплазии с атипией гистерэктомия (удаление матки) должна рассматриваться как предпочтительный вариант лечения (так как большинство таких пациенток находится в менопаузе, это вмешательство не повлияет на их фертильность). Этот радикальный метод лечения выходит на первый план, так как при гиперплазии с атипией высок риск наличия злокачественного заболевания или прогрессии гиперплазии в рак.
Выскабливание и аблация не могут обеспечить должной эффективности лечения.
Что же делать, если женщина еще не вступила в менопаузу и планирует беременность в будущем?
В первую очередь, необходимо комплексное обследование для исключения имеющегося в данный момент злокачественного заболевания (гистологическое исследование, УЗИ/МРТ). После детального обследования пациентки и при получении удовлетворительных результатов можно попробовать такую же тактику, которая применяется для гиперплазии без атипии: «спираль» с левоноргестрелом (предпочтительно) или препараты прогестерона (если все другие варианты лечения не могут быть применимы).
При сохранении матки необходимо проводить повторные биопсии каждые 3 месяца. При получении двух нормальных результатов можно перейти на тестирование каждые 6-12 месяцев до момента удаления матки.
Если наблюдается регресс заболевания (как минимум один нормальный результат биопсии) у женщины, планирующей беременность; женщина вынашивает беременность и рожает ребенка (и далее не планирует иметь детей), стоит вернуться к вопросу об удалении матки, т.к. заболевание часто рецидивирует. При планировании беременности у женщин с гистологическим диагнозом «Гиперплазия с атипией» в анамнезе имеет смысл рассматривать применение вспомогательных репродуктивных технологий, так как это ускоряет процесс зачатия, повышает шансы на наступление беременности и вынашивание ребенка, а также снижает риски рецидива в процессе планирования беременности.
Подводим итоги.
Диагноз гиперплазия эндометрия ставится только после биопсии эндометрия; гиперплазия эндометрия без атипии – диагноз, требующий наблюдения и/или медикаментозного лечения; гиперплазия с атипией – диагноз, требующий максимально радикального вмешательства (в идеале – удаления матки). При наличии маточных кровотечений в менопаузе крайне важно исключить гиперплазию эндометрия (так как за ней может «прятаться» злокачественное заболевание или она может со временем прогрессировать в рак).
Берегите себя, своих мам и бабушек.
Источник: Management of Endometrial Hyperplasia, RCOG/BSGE Joint Guideline | February 2016
Источник
Актуальной проблемой современной гинекологии остаётся гиперплазия эндометрия. Что это такое, как её лечить – тема данной статьи.
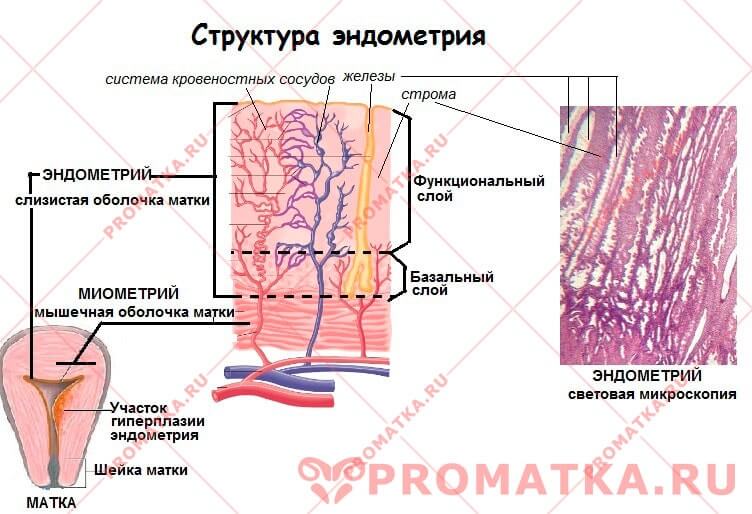
Эндометрий – слизистая оболочка матки.
Гиперплазия эндометрия (hyper – сверх; plasis – образование) – паталогическое разрастание маточных желёз и, в меньшей степени, стромы эндометрия.

 Структура эндометрия
Структура эндометрия
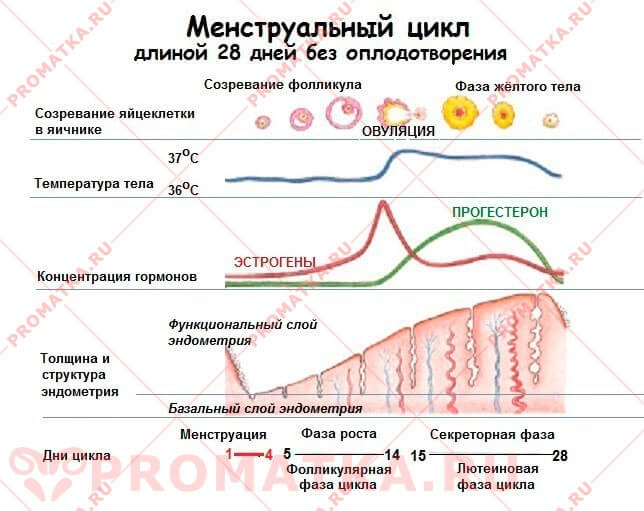
Во время нормального менструального цикла под влиянием женских половых гормонов в функциональном слое эндометрия происходят периодические изменения.
Эстрогены (эстрон, эстрадиол, эстриол) вызывают пролиферативный рост желёз эндометрия, но мало влияют на строму.
Основной объём эстрогенов вырабатывается фолликулом яичника в 1-ю фазу менструального цикла.
Прогестерон — подавляет размножение железистых клеток (пролиферацию) и перестраивает маточные железы из растущего состояния в секреторное. При этом прогестерон стимулирует рост клеток стромы.
Прогестерон (гормон жёлтого тела) производится преимущественно во 2-ю фазу менструального цикла жёлтым телом яичника, а также корой надпочечников. Он готовит слизистую матки к имплантации оплодотворённой яйцеклетки. Если оплодотворения не происходит, жёлтое тело в яичнике регрессирует, выработка половых гормонов (и эстрогенов, и прогестерона) угасает. Питание функционального слоя эндометрия нарушается, он разрушается, отмирает и удаляется с менструальной кровью.
Базальный слой эндометрия не подвержен цикличному отторжению. Он обеспечивает восстановление функционального слоя в следующем менструальном цикле.
 Овариально-менструальный цикл, изменения в эндометрии
Овариально-менструальный цикл, изменения в эндометрии
В норме размер и структура эндометрия в каждую фазу месячного цикла имеет строго определённую картину.
Высокие «ударные» дозы или длительное, непрерывное воздействие умеренного количества эстрогенов на эндометрий на фоне дефицита прогестерона приводят к патологическому разрастанию маточных желёз — к гиперплазии эндометрия. В процессе гиперплазии происходит увеличение объёмов и дезорганизация как функционального, так и базального слоёв слизистой. Эндометрий теряет свои функции.
Вернуться к оглавлению
Чем опасна гиперплазия эндометрия?
- Озлакачествление. Доброкачественная гиперплазия слизистой матки становится предшественником 80% случаев рака эндометрия (аденокарциномы 1 типа).
- Бесплодие. Гормональный дисбаланс и нарушение морфологической структуры эндометрия приводят к дисфункции слизистой матки, невынашиванию беременности и маточным кровотечениям.
- Анемия. Дисфункциональные маточные кровотечения истощают организм женщины, становятся причиной развития малокровия.
Формы гиперплазии эндометрии
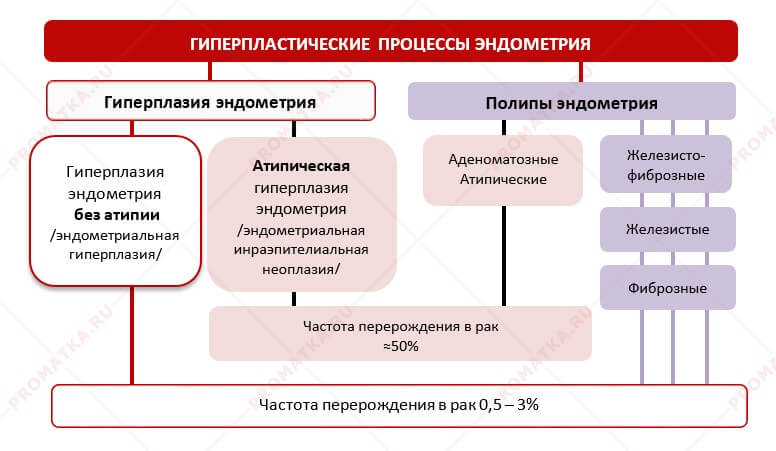
 Гиперпластические процессы эндометрия
Гиперпластические процессы эндометрия
Гиперплазия эндометрия без атипии
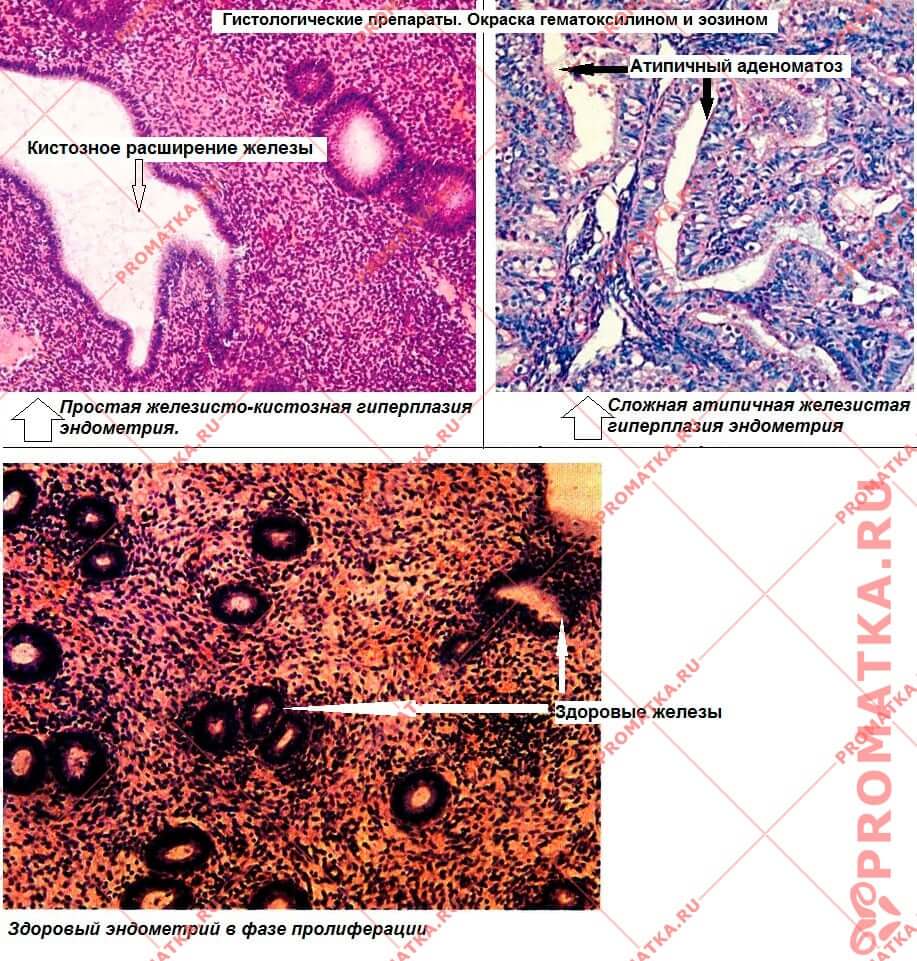
- Проста типичная гиперплазия эндометрия – разрастание желёз и стромы эндометрия в равном соотношении друг к другу (без преобладания железистого компонента), без атипичных изменений в клетках (нет мутации клеток).
При простой гиперплазии маточные железы удлинены, расширены. Иногда в них образуются кистозные полости. При этом количество желёз соответствует норме, их структура практически не нарушена, контуры ровные. Соотношение «железы : строма» в эндометрии соответствует норме.
Риск перерождение в рак простой гиперплазии эндометрия без атипии ничтожен: не более 0,5 — 1%
- Комплексная (сложная, аденоматоз) гиперплазия эндометрия без атипии – отличается от простой значительным разрастанием желёз, увеличением их числа, структурной перестройкой желёз. Соотношение «железы и строма» увеличивается в сторону железистого компонента эндометрия.
Для комплексной гиперплазии характерно изменение формы маточных желёз: чрезмерно извитые, деформированные железы образуют скопления, сливаются друг с другом по принципу «железа в железе» и вытесняют собой строму. Выстилающий протоки железистый эпителий наслаивается, выпячивания в просветы желёз и в строму. Но атипичных изменений в клетках железистого эпителия нет.
При комплексной гиперплазии слизистая оболочка матки сильно разрастается, поэтому матка увеличивается в размерах.
Риск перерождения в рак типичной комплексной гиперплазии эндометрия: ≈3%
Вернуться к оглавлению
Гиперплазия эндометрия с атипией
Главная особенность атипической гиперплазии эндометрия – мутация клеток эпителия маточных желёз. Признаки клеточной атипии:
- неравномерное распределение хроматина в клеточных ядрах, необычные формы и размеры ядер (ядерный полиморфизм);
- высокая скорость размножения клеток эндометрия; множественные паталогические митозы;
- значительное наслоение клеток друг на друга (атипичная многослойность эпителия), хаотичное расположение клеточных ядер в цитоплазме (нарушение полярности эпителия).
Простая атипическая гиперплазия встречается крайне редко. Без лечения переходит в рак эндометрия примерно в 8% случаев.
Комплексная атипическая гиперплазия эндометрия (аденоматоз с атипией) – наиболее распространённая форма.
Без лечения атипическая гиперплазия переходит в рак эндометрия в 30-50% случаев.
Эту патологию считают предраком тела матки.
 Гистологические препараты
Гистологические препараты
Признаки комплексной атипической гиперплазии:
- Быстрый рост желёз.
- Железы близко «спина к спине» расположены друг к другу. Они образуют скопления, сливаются в конгломераты.
- Значительно изменена форма желёз: извитость, скрученность, пальцеобразные выросты, инфильтрация крупных отростков в строму.
- Объём стромы в эндометрии уменьшен. Строма отёчна, есть признаки воспаления.
- Кровеносные сосуды эндометрия деформированы, распределены неравномерно, есть признаки стаза и тромбозов.
Атипическая гиперплазия часто возникает на фоне типичной.
Но!
Эта патология — не стадия развития типичной гиперплазии эндометрия, а самостоятельный локальный, реже диффузный, мало зависимый от действия гормонов процесс.
Подробно о причинах, диагностике и лечении атипической гиперплазии эндометрия рекомендуем читать в статье: Атипическая гиперплазия эндометрия.
Полипы эндометрия
– это ограниченное разрастание отдельных участков функционального или базального слоёв эндометрия вместе с прилежащей стромой.
По современным представлениям полипоз – результат инфекционно-воспалительного процесса (хронического эндометрита), усугублённый локальным гормональным дисбалансом.
О фиброзных полипах эндометрия читайте подробно здесь
О железистых полипах матки — здесь
Вернуться к оглавлению
Причины типичной гиперплазии эндометрия
Гиперпластические процессы эндометрия – отражение «поломки» системы гипоталамус-гипофиз-яичники-матка.
Нейроэндокринный дисбаланс приводит к нарушению продукции гормонов в яичнике, к формированию болезней гепато-билиарной системы. Конечным звеном патологической цепочки является абсолютная или относительная
гиперэстрогения.
Ключевой момент типичной гиперплазии эндометрия — избыточное влияния на эндометрий эстрогенов на фоне недостаточного влияния прогестерона.
- Нарушение овариально-менструального цикла: персистенция или атрезия фолликула, укорочение лютеиновой фазы цикла, недостаточность функции жёлтого тела (гипопрогестеронемия).
- Гормонально-активная опухоль яичника, диффузная или стромальная гиперплазия яичника.
- Высокая выработка эстрона избыточной жировой тканью (ожирение).
- Болезни печени, приводящие к увеличению активной фракции стероидных гормонов в крови.
- Гиперинсулинемия, наследственная резистентность клеток к инсулину, гиперлипидемия.
- Болезни надпочечников, щитовидной железы, диабет, гипертоническая болезнь.
- Заболевания гипоталамо-гипофизарной системы: синдром Иценко-Кушинга, синдром поликистозных яичников и др.
- Гормонпродуцирующие экстрагенитальные опухоли, гиперандрогения.
- Изменения гормонально-рецепторной чувствительности эндометрия.
- Нарушение иммунитета и регуляции пролиферативных процессов эндометрия на клеточном уровне.
- Механические повреждения слизистой матки.
- Инфекции.
- Различные метаболические нарушения.
- Генетическая предрасположенность.
Вернуться к оглавлению
Симптомы гиперплазии эндометрия
Клиническое проявление гиперплазии эндометрии – маточные кровотечения разной степени выраженности.
Кровотечения могут быть:
- Цикличными
Меноррагии – обильные, продолжительные менструации.
- Ациклическими
Метроррагии – кровотечения, не связанные с нормальным менструальным циклом. Возникают, как правило, после задержки менструации.
Дисфункциональные маточные кровотечения могут быть:
— обильными (профузными);
— продолжительными, с умеренной кровопотерей;
— межменструальными мажуще-кровянистыми;
Помимо кровотечений пациентка может жаловаться на:
- Повышенное АД.
- Набор массы тела.
- Перепады настроения.
- Общую слабость, утомляемость.
- Гирсутизм
Типичная сопутствующая гиперплазии эндометрия патология:
- Бесплодие.
- Хронические воспалительные заболевания различных органов и систем.
- Гипертоническая болезнь.
- Сахарный диабет.
- Ожирение.
- Болезни печени.
- Миома матки.
- Эндометриоз.
- Мастопатия.
Вернуться к оглавлению
Диагностика
1. Ультразвуковое сканирование
Трансвагинально УЗИ – самый доступный метод ранней диагностики.
УЗИ оценивает состояние эндометрия по величине и структуре серединного маточного эха (М-эха).
/для 28-дневного менструального цикла/
Первым днём цикла считается первый день менструации.
| Дни цикла | НОРМА М-эхо | |
| Среднее значение в мм | Допустимое значение в мм | |
| 1 — 7 | 5,0 | 3,0 – 8,0 |
| 8 — 14 | 7,0 | 3,0 – 12,0 |
| 15- 21 | 9,0 | 6,5 – 13,0 |
| 22 — 28 | 10,0 | 6,0 – 15,0 |
| Период после менопаузы | Величина М-эхо НОРМА |
| Менее 5 лет | не более 5,0 мм |
| 5 и более лет | не более 4,0 мм |
| Длительный | От 4,0 мм до отсутствия визуализации |
Рекомендуем читать подробно:
Гиперплазия эндометрия в менопаузе
Недостатки УЗ-диагностики:
- Невозможно достоверно отличить гиперпластический процесс от рака эндометрия.
- Невозможно установить морфологический вариант заболевания.
- Данные УЗИ совпадают с гистологическим диагнозом только в 77% случаев.
УЗИ-сканирование только предполагает или отвергает факт гиперплазии, намечает план дальнейших обследований пациентки.
2. Гистероскопия
Метод диагностики заболевания с помощью специального оптического прибора. Гистероскоп вводится в полость матки влагалищным доступом через цервикальный канал.
Совпадение гистероскопического диагноза с гистологическим ≈82%
3. Раздельное диагностическое выскабливание матки.
Кюретаж слизистой матки с последующей гистологической экспертизой — самый точный вид диагностики гиперплазии эндометрия.
Операция по фракционному выскабливанию эндометрия проводится с обязательным гистероскопическим контролем.
Только комплексное гистологическое исследование образцов эндометрия может подтвердить или опровергнуть диагноз гиперплазии эндометрия с точностью 100%.
В перечень обязательных диагностических процедур для пациенток с гиперплазией также входят:
- Определение уровня гормонов в крови.
- Мазок «на цитологию» (кальпоцитологическое исследование клеток отделяемого влагалища).
- Исследование на инфекции.
Вернуться к оглавлению
Лечение
Диагностическое выскабливание слизистой матки – одновременно диагностическая и лечебная процедура. В ходе выскабливания:
- удаляются патологически изменённые ткани;
- прерывается маточное кровотечение;
- берётся образец эндометрия для гистологического исследования.
Как лечить гиперплазию эндометрия матки после выскабливания зависит:
- от морфологической формы гиперплазии;
- от возраста женщины;
- от наличия сопутствующей гинекологической и/или экстрагенитальной патологии.
Лечение гиперплазии эндометрия без выскабливания
Проводится в исключительных случаях:
- в период полового созревания (выскабливание производится только по жизненным показаниям);
- при противопоказаниях к операции из-за тяжёлой соматической патологии у пациентки.
Для остановки кровотечения в таких случаях используется гормональный гемостаз (ударные дозы гормонов).
При отсутствии противопоказаний базовым лечением типичной гиперплазии считается гормональная терапия.
/режим дозирования зависит от возраста пациентки/
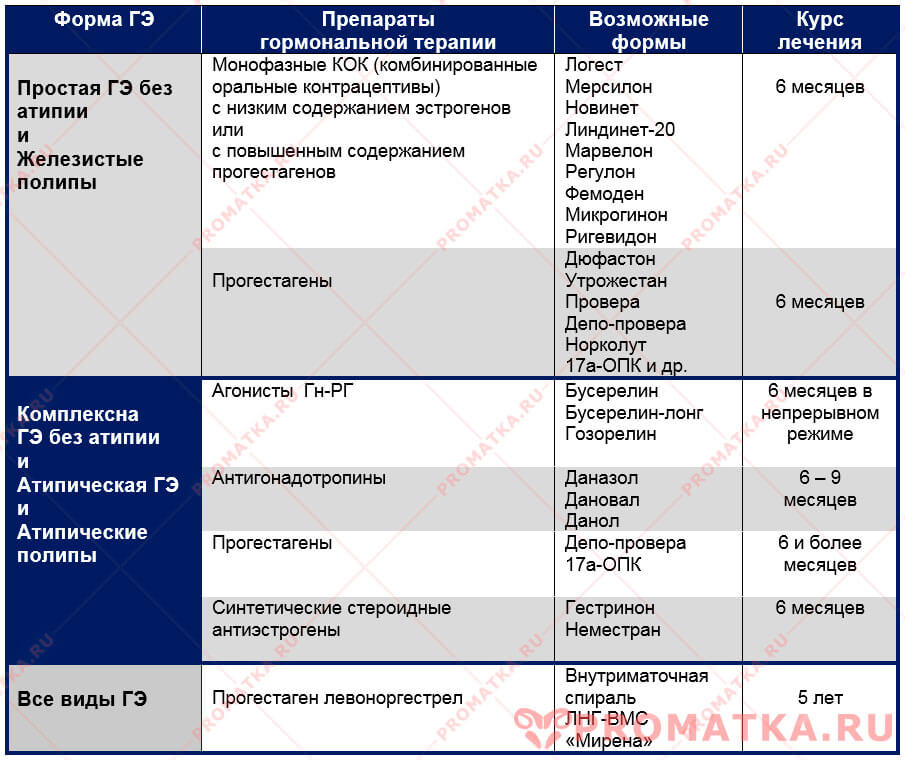 Таблица препаратов для лечения гиперплазии эндометрия
Таблица препаратов для лечения гиперплазии эндометрия
Рекомендуем читать подробно:
Дюфастон при гиперплазии эндометрия
Нормализация гормонального статуса
1. Возобновление двухфазного менструального цикла.
Лечение ановуляции проводят стимуляторами овуляции:
Кломифен
Кломифен + Прегнил
Дозы и режим приёма препаратов назначаются индивидуально.
Лечение ведётся при УЗИ мониторинге.
2. Использование монофазных КОК для «воспитания» менструального цикла (длительность приёма КОК индивидуальна, назначается врачом).
3. Если нет противопоказаний, используют локальные гестагены.
Система ЛНГ-ВМС «Мирена» представляет собой внутриматочную спираль оснащённую контейнером с лекарственным средством. Гестаген левоноргестрел высвобождается непрерывно в дозе 20 мкг в сутки.
Срок действия «Мирены» — 5 лет.
Терапевтический эффект – до 7 лет.
Контроль эффективности лечения после окончания терапевтического курса:
- В случае комплексной типичной и атипической гиперплазии:
Биопсия с использованием «Пайпель»-кюретки или повторное диагностическое выскабливание матки.
- В случае простой типичной гиперплазии:
клиническое наблюдение: УЗИ-контроль, оценка менструального ритма.
- После эффективной гормональной терапии:
диспансерное наблюдение в течение 5 лет.
Лечение рецидива болезни
- Повторный курс гормональной терапии с увеличением продолжительности лечения.
- У женщин старше 35 лет возможна абляция эндометрия.
При неэффективности повторной гормональной терапии и малоинвазивных процедур показано радикальное хирургическую операцию – удаление матки.
- радикальное хирургическое лечение – экстирпация матки без/с придатками
Профилактика гиперплазии эндометрия
- Посещение гинеколога не реже 1-2 раз в год.
- Лечение генитальных инфекций и воспаления.
- Использование КОК.
- Своевременное лечение нарушений менструального цикла.
- Своевременная диагностика и лечение генитальной, психосоматической, эндокринной патологии, болезней гепатобилиарной системы.
- Нормализация массы тела.
- Планирование беременности (отказ от абортов).
- Отказ от курения.
- Профилактика застойных явлений в области малого таза: активный образ жизни, физзарядка.
Источник
