Гидраденит это воспаление тесты

Калужский базовый медицинский колледж
Итоговая государственная аттестация (ИГА)
Дисциплина/Тема: Хирургия/Синдром воспаления
№ 1
* 1 -один правильный ответ
Острую гнойную хирургическую инфекцию чаще всего вызывает
1) столбнячная палочка
2) стафилококк
3) стрептококк
4) кишечная палочка
! 2
№ 2
* 1 -один правильный ответ
Ограниченное скопление гноя в тканях — это
1) гематома
2) флегмона
3) абсцесс
4) атерома
! 3
№ 3
* 1 -один правильный ответ
Гидраденит — это воспаление
1) лимфатических узлов
2) волосяного мешочка и сальной железы
3) подкожной клетчатки
4) потовых желез
! 4
№ 4
* 1 -один правильный ответ
Форма лимфангита
1) сетчатый
2) гематогенный
3) эритематозный
4) травматический
! 1
№ 5
* 1 -один правильный ответ
Местный симптом рожистого воспаления
1) подергивание мышц
2) гиперемия кожи с четкими границами
3) разлитое покраснение кожи
4) инфильтрация с цианотичным оттенком кожи
! 2
№ 6
* 1 -один правильный ответ
Тризм характерен для
1) фурункулеза
2) газовой гангрены
3) столбняка
4) рожистого воспаления
! 3
№ 7
* 1 -один правильный ответ
Лимфаденит — это воспаление
1) потовых желез
2) лимфатических узлов
3) лимфатических сосудов
4) сальных желез
! 2
№ 8
* 1 -один правильный ответ
Острый гематогенный остеомиелит — это воспаление
1) пальца
2) коленного сустава
3) костного мозга и кости
4) венозных сосудов
! 3
№ 9
* 1 -один правильный ответ
При размягчении воспалительного инфильтрата следует
1) наложить компресс с мазью Вишневского
2) наложить пузырь со льдом
3) наложить грелку
4) произвести широкий разрез и дренирование
! 4
№ 10
* 1 -один правильный ответ
Пандактилит — это воспаление
1) кожи пальца
2) сухожильного влагалища
3) межфаланговых суставов
4) всех тканей пальца
! 4
№ 11
* 1 -один правильный ответ
Разлитое воспаление подкожной клетчатки — это
1) сетчатый лимфангит
2) рожистое воспаление
3) флегмона
4) абсцесс
! 3
№ 12
* 1 -один правильный ответ
После вскрытия абсцесса накладывают повязку с
1) гипертоническим раствором хлорида натрия
2) мазью Вишневского
3) преднизолоновой мазью
4) 3% раствором перекиси водорода
! 1
№ 13
* 1 -один правильный ответ
Для лечения серозного мастита применяют
1) обильное питье
2) вскрытие очага инфекции
3) антибактериальную терапию
4) функциональный покой молочной железе
! 3
№ 14
* 1 -один правильный ответ
Препарат, применяемый для этиотропной терапии рожистого воспаления
1) ацетилсалициловая кислота
2) мазь Вишневского
3) облепиховое масло
4) пенициллина натриевая соль
! 4
№ 15
* 1 -один правильный ответ
Паранихия — это воспаление
1) всех тканей пальца
2) межфалангового сустава
3) сухожильного влагалища
4) ногтевого валика
! 4
№ 16
* 1 -один правильный ответ
Форма остеомиелита
1) эритематозный
2) булезный
3) гематогенный
4) стволовой
! 3
№ 17
* 1 -один правильный ответ
Возбудитель газовой гангрены
1) синегнойная палочка
2) клостридия
3) столбнячная палочка
4) протей
! 2
№ 18
* 1 -один правильный ответ
Осложнение сепсиса
1) анафилактический шок
2) септический шок
3) септицемия
4) септикопиемия
! 2
№ 19
* 1 -один правильный ответ
Тактика среднего медработника при остром гематогенном остеомиелите
1) сухое тепло, наблюдение
2) антибиотикотерапия в амбулаторных условиях
3) иммобилизация, срочная госпитализация
4) направление пациента в травмпункт
! 3
№ 20
* 1 -один правильный ответ
Хирургическое лечение газовой гангрены
1) некрэктомия
2) секвестрэктомия
3) лампасные разрезы
4) удаление некротического стержня
! 3
№ 21
* 1 -один правильный ответ
Карбункул — это воспаление
1) лимфатической железы
2) одного волосяного мешочка
3) потовой железы
4) нескольких волосяных мешочков
! 4
№ 22
* 1 -один правильный ответ
Местный симптом газовой гангрены
1) крепитация
2) местное повышение температуры
3) покраснение кожи без четких границ
4) нагноение тканей
! 1
№ 23
* 1 -один правильный ответ
«Флюктуация» — это
1) появление пузырей на гиперемированной коже
2) судорожное сокращение мимических мышц
3) размягчение в центре инфильтрата
4) «хруст» при пальпации кожи
! 3
№ 24
* 1 -один правильный ответ
Симптом, характерный для газовой гангрены
1) симптом «тугой повязки»
2) опистонус
3) судорожное сокращение поперечно-полосатых мышц
4) стихание болей в ране
! 1
№ 25
* 1 -один правильный ответ
Столбнячный анатоксин вводится для
1) снятия симптомов воспаления
2) предупреждения сепсиса
3) создания активного иммунитета
4) создания пассивного иммунитета
! 3
№ 26
* 1 -один правильный ответ
Для внутрикожной пробы применяется противостолбнячная сыворотка
в разведении
1) 1:500
2) 1:1000
3) 1:100
4) 1:10
! 3
№ 27
* 1 -один правильный ответ
Внутрикожная проба при введении противостолбнячной сыворотки считается отрицательной, если
1) диаметр папулы менее 1 см, ограниченная гиперемия
2) диаметр папулы 1 см, разлитая гиперемия
3) диаметр папулы более 1 см, гиперемии нет
4) папула более 1 см, разлитая гиперемия
! 1
№ 28
* 1 -один правильный ответ
При воспалительном процессе в стадии инфильтрации показана антибактериальная терапия и
1) повязка с гипертоническим раствором хлорида натрия
2) мазевой компресс
3) вскрытие инфильтрата
4) пункция инфильтрата
! 2
№ 29
* 1 -один правильный ответ
Удаление некротического стержня является методом лечения
1) абсцесса
2) фурункула
3) гидраденита
4) лимфаденита
! 2
№ 30
* 1 -один правильный ответ
Методы экстракорпоральной детоксикации применяют при лечении
1) сепсиса
2) лимфангита
3) тромбофлебита
4) гидраденита
! 1
№ 31
* 1 -один правильный ответ
У новорожденных для лечения рожистого воспаления не применяют
1) консервативное лечение
2) нанесение насечек и наложение повязки с мазью Вишневского
3) УФО
4) внутримышечное введение антибиотиков
! 2
№ 32
* 1 -один правильный ответ
Форма рожистого воспаления кожи
1) узловая
2) эритематозная
3) абсцедирующая
4) инфильтративная
! 2
№ 33
* 1 -один правильный ответ
Для острого гематогенного остеомиелита не характерен симптом
1) стойкой гипертермии выше 38 С
2) резкой локальной боли
3) вынужденного положения конечности
4) летучих болей в суставах
! 4
№ 34
* 1 -один правильный ответ
Основной метод хирургического лечения острого гематогенного остеомиелита — это
1) остеоперфорация
2) остеосинтез
3) скелетное вытяжение
4) ампутация
! 1
№ 35
* 1 -один правильный ответ
Гидраденит чаще локализуется в
1) подмышечной ямке
2) паховой складке
3) области шеи
4) области спины
! 1
№ 36
* 1 -один правильный ответ
Паранихия — это воспаление
1) лимфатического узла
2) лимфатического сосуда
3) ногтевого валика
4) сальной железы
! 3
№ 37
* 1 -один правильный ответ
Лечение абсцесса в стадии инфильтрации
1) антибиотикотерапия с физиотерапией
2) широкий разрез и дренирование раны
3) пункция гнойника с введением антибиотиков
4) новокаиновая блокада
! 1
№ 38
* 1 -один правильный ответ
Цвет кожи при газовой гангрене
1) гиперемированная
2) бледная с желтушными пятнами
3) нормальной окраски
4) бледная с мраморным рисунком
! 4
07 июня 2011, 11:41
Источник
Гидраденит – это гнойное воспаление потовых желез. Относится к стафилококковым и стрептококковым пиодермиям и представляют одну из наиболее обширных групп воспалительных дерматологических заболеваний.
Дети и люди пожилого возраста не попадают в группу риска по гидрадениту, поскольку у первых потовые железы начинают функционировать в возрасте пубертатного периода, а у людей в возрасте их действие уже угасает.
Гидраденит под мышкой относится к часто встречаемым глубоким стафилококковым пиодермиям. Заболевание характеризуется длительным течением, частым развитием рецидивов и высоким риском возникновения осложнений. Подмышечная область не единственная для развития гидраденита.
Лечением гидраденита должен заниматься врач-дерматолог или хирург (при необходимости вскрытия и дренирования гнойника). Самолечение заболевания категорически противопоказано, так как гнойный гидраденит может быстро осложниться развитием множественных абсцессов, свищей, флегмон, лимфаденитов, лимфангитов, сепсиса и т.д.
Внимание. Частые рецидивы суппуративного гидраденита, сопровождающегося закупоркой и разрывом волосяного фолликула, значительно повышают риски возникновения у пациента плоскоклеточного рака.
Код гидраденит МКБ10 – L73.2.
Гидраденит – что это
Справочно. Гидраденит – это инфекционное поражение потовых желез (апокриновый тип желез). Также при данном заболевании могут поражаться и сальные железы. В народе болезнь называется сучье вымя.
Гидраденит у женщин встречается гораздо чаще, чем у мужчин.
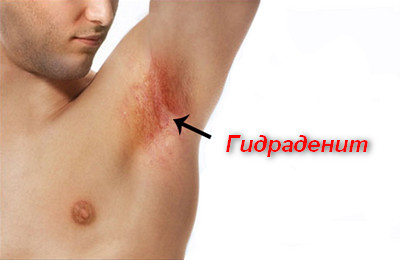 Ведущей причиной развития заболевания являются Staphylococcus aureus. Как правило, возбудители проникают в апокриновые потовые или сальные железы из волосяных фолликулов. В дальнейшем, происходит лимфогенное распространение инфекционного процесса.
Ведущей причиной развития заболевания являются Staphylococcus aureus. Как правило, возбудители проникают в апокриновые потовые или сальные железы из волосяных фолликулов. В дальнейшем, происходит лимфогенное распространение инфекционного процесса.
Гидраденит под мышкой встречается чаще всего, однако заболевание может также поражать потовые и сальные железы на ареолах сосков, на наружных половых органах, коже пупка и вокруг ануса.
Клиническая симптоматика при гидраденитах прогрессирует медленно, однако у ослабленных больных или у пациентов с патологиями иммунной системы, заболевание может протекать в острой форме с быстрым развитием тяжелых осложнений. Также тяжелые формы гидраденитов с молниеносным течением часто встречаются у пациентов негроидной расы.
Справочно. Чаще всего гидраденит регистрируется у пациентов от двадцати до сорока лет.
Гидрадениты под мышками встречаются преимущественно у женщин. У мужчин, как правило, поражаются железы промежности. Гидраденит в паху у женщин встречается крайне редко.
У пациентов пожилого возраста гидрадениты не регистрируются, в связи со снижением активности потовых и сальных желез. Также заболевание практически не регистрируется у детей, до наступления половой зрелости.
Гидраденит – причины
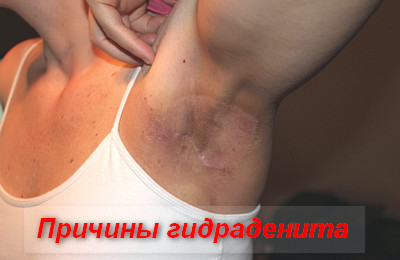 Ведущей причиной возникновения гидраденитов являются золотистые стафилококки. Реже гидраденит вызывают бета-гемолитические стрептококки группы А, негемолитические стрептококки, эшерихии коли, протей, синегнойная палочка. Также гидраденит может вызываться смешанной микробной флорой.
Ведущей причиной возникновения гидраденитов являются золотистые стафилококки. Реже гидраденит вызывают бета-гемолитические стрептококки группы А, негемолитические стрептококки, эшерихии коли, протей, синегнойная палочка. Также гидраденит может вызываться смешанной микробной флорой.
Важную роль в развитии заболевания играет повышение уровня андрогенов (в связи с этим, у маленьких детей и женщин после наступления менопаузы, заболевание не встречается).
Важно. Развитие гидраденита часто носит наследственный характер.
В семейном анамнезе таких пациентов часто отмечают наличие у близких родственников гидраденитов, гнойных артритов, гангренозных пиодермий, абсцедирующего фолликулита волосистой части головы (подрывающий фолликулит Гофмана), абсцедирующих форм угрей.
Факторами риска развития гидраденита является наличие:
- постоянных раздражений кожи после бритья;
- ссадин, царапин, трещин, истончения кожи;
- чрезмерного потоотделения (гипергидроз);
- неправильного применения средств для депиляции;
- неправильного гигиенического ухода за кожей;
- ожирения;
- сахарного диабета;
- гиперандрогении;
- опрелостей;
- иммунодефицитных состояний;
- очагов хронической инфекции;
- сопутствующих стафилодермий или стрептодермий;
- обструкций протоков сальных или потовых желез;
- патологий сальных или потовых желез;
- обструкций волосяных фолликулов;
- сопутствующих острых бактериальных инфекций.
Внимание! У женщин, со склонностью к формированию гидраденита, возможны тяжелые обострения заболевания во время вынашивания ребенка.
Способствовать развитию гидраденита в промежности может наличие у пациента инфекций, передающихся половым путем.
Классификация гидраденита
В зависимости от локализации воспалительного процесса, выделяют гидраденит в подмышечных впадинах, промежности, около сосков и т.д.
По скорости прогрессирования клинической симптоматики и длительности течения воспалительного процесса выделяют острую, подострую и хроническую формы заболевания.
По степени тяжести заболевание может быть легким, среднетяжелым и тяжелым.
Также выделяют неосложненные и осложненные формы гидраденита.
Гидраденит – стадии
Справочно. Суппуративные гидрадениты дополнительно классифицируются по системе Харли (степени суппуративных гидраденитов).
Заболевание первой степени проявляется возникновением единичных или множественных изолированных абсцессов, не сопровождающихся рубцовыми изменениями кожи и формированием свищевых ходов.
Гидраденит второй степени сопровождается образованием рецидивирующих абсцессов, а также единичных или множественных рубцовых изменений кожи и свищевых ходов.
При гидраденитах третьей степени отмечается развитие диффузного воспалительного процесса или формирование нескольких связанных свищевых ходов и абсцессов.
Симптомы гидраденита
Чаще всего клиническая симптоматика заболевания прогрессирует медленно. Быстрое прогрессирование заболевания характерно для тяжелых форм болезни и чревато высоким риском развития осложнений.
У пациентов с нормальным иммунитетом, впервые возникший гидраденит может протекать в легкой форме. Однако, чем чаще возникают рецидивы заболевания, тем более тяжело протекает воспалительный процесс. Как правило, часто рецидивирующие гидрадениты хуже поддаются медикаментозному лечению.
Справочно. Воспалительный процесс в подмышечных впадинах, как правило, носит односторонний характер, однако могут встречаться и двусторонние воспаления.
Предвестниками развития гидраденита могут быть:
- небольшая припухлость, отечность кожи;
- легкое покраснение кожи;
- зуд и стянутость кожи;
- ощущение дискомфорта.
Первым проявлением гидраденита является возникновение единичных или множественных узелков под кожей. При пальпации узелки плотные (размягчение образования свидетельствует о его гнойном расплавлении), болезненны, подвижные (не спаянные с окружающими тканями).
При рецидивирующих гидраденитах воспалительное образование может быть неподвижным и спаянным с окружающими тканями.
Справочно. Размер образования постепенно увеличивается до нескольких сантиметров. Крупные узлы могут достигать трех-четырех сантиметров в диаметре.
 Цвет воспалительного образования при гидрадените может варьировать от ярко красного до темно-бордового или синюшно-багрового.
Цвет воспалительного образования при гидрадените может варьировать от ярко красного до темно-бордового или синюшно-багрового.
Поверхность образования неровная и бугристая за счет формирования в нем конгломератов из узелков. В некоторых случаях, воспалительные сосочки могут выступать над поверхностью здоровой кожи (отсюда и народное название заболевания «сучье вымя»).
Воспалительные узлы резко болезненны, кожа над ними натянута и напряжена. Вокруг узла отмечается ободок воспалительной гиперемии (покраснения) и отечности.
Характерно усиление болевого синдрома во время движения. Крупные узлы могут болеть даже в состоянии покоя.
Множественные узлы могут сливаться между собой или соединяться свищевыми ходами.
В некоторых случаях, инфильтративные образования могут сливаться с кожей, напоминая картину разлитой флегмоны.
Общее состояние пациента нарушено. Кроме сильного болевого синдрома, пациентов беспокоит:
- повышение температуры тела до 39-40 градусов;
- мышечные и суставные боли.
- слабость, вялость;
- тошнота, снижение аппетита;
- лихорадка.
Также характерно увеличение лимфатических узлов в области воспалительного процесса (подмышечные лимфатические узлы, над и под ключичные при гидрадените в подмышечной впадине, паховые и подколенные лимфоузлы при гидрадените в паху, на половых губах и т.д.).
Внимание. За счет застоя лимфы (лимфостаза) возможно появление отечности конечности.
При гидраденитах в промежности боли могут усиливаться при ходьбе или в положении сидя. Гидраденит возле анального отверстия сопровождается резким усилением болей во время дефекации. Также боли усиливаются при одевании тесной одежды.
При гидрадените возле анального отверстия необходимо исключить парапроктит.
При гидрадените на больших половых губах возможно хромота на одну ногу при ходьбе (из-за сильной боли), невозможность нормально сидеть, боли во время мочеиспускания.
Заболевание следует отдифференцировать от бартолинита (воспаления больших желез преддверия влагалища).
Гидраденит в подмышечной области сопровождается усилением боли при движении рукой.
При прогрессировании заболевания воспалительный узел нагнаивается. В центе узла появляется размягчение, отмечается положительный симптом флюктуации (колебания гноя или жидкости в замкнутой полости).
На данной стадии, клиническая картина заболевания схожа с симптоматикой фурункула или карбункула.
Внимание. Основным отличием гидраденита от фурункула будет отсутствие гнойно-некротического стержня. Гнойное содержимое при гидрадените вязко-жидкое, с примесью крови.
 Во время вскрытия воспалительных инфильтратов часто обнаруживаются множественные свищевые ходы, соединяющие узлы или абсцессы.
Во время вскрытия воспалительных инфильтратов часто обнаруживаются множественные свищевые ходы, соединяющие узлы или абсцессы.
Во время стихания воспалительного процесса происходит образование втянутых, гипотрофических рубцов. Часто, после заживления одного свищевого хода, возле уже зажившего рубца открывается новый свищ.
В некоторых случаях, узлы могут вскрываться самостоятельно. Однако, с целью снижения риска развития опасных осложнений и перехода острых форм заболевания в хронические (рецидивирующие), вскрытие узлов следует проводить в условиях хирургического отделения. Так как при хирургическом вскрытии гнойника, есть возможность дренировать и промыть антимикробными и антисептическими растворами сразу все свищевые ходы и полости абсцессов.
Лечение в домашних условиях может проводиться только под контролем врача, на стадии формирования гнойного инфильтрата.
На стадии дозревания инфильтративных образований отмечается прогрессирование лихорадки, слабости, болевого синдрома и т.д. После вскрытия абсцессов и дренирования гноя отмечается быстрое улучшение самочувствия пациента.
Справочно. В среднем, постепенное нагноение узлов начинается на четвертый-пятый день болезни. Общая длительность не осложненного, острого гидраденита составляет от десяти до пятнадцати суток. Рубцевание вскрывшегося узла занимает два-три дня.
У пациентов с сахарным диабетом, иммунодефицитами и т.д. заболевание может протекать гораздо дольше.
Рецидивирующие формы могут длиться месяцами, сопровождаясь образованием свежих свищевых ходов возле образовавшихся рубцов.
Гидраденит – осложнения
Заболевание может осложняться развитием:
- абсцессов;
- флегмон;
- лимфангитов и лимфаденитов;
- стойкого застоя лимфы (лимфедемы);
- образование гипотрофических или келоидных рубцов;
- множественных свищей;
- сепсиса.
Гидраденит на половых губах может осложниться бартолинитом (за счет распространения инфекции). А гидраденит возле анального отверстия – парапроктитом.
У лиц, с гидраденитами возле пупка, возможно развития мезоденита (воспаления мезентериальных лимфоузлов).
Как лечить гидраденит
Лечение инфекционного процесса должно назначаться исключительно врачом.
Внимание! Терапия народными методами чревата переходом патологии в рецидивирующие формы, сопровождающиеся формированием грубых гипотрофических или келоидных рубцовых изменений кожных покровов.
Методы лечения гидраденита под мышкой, в паховой области, на ареолах сосков и т.д. не различаются.
Гидраденит – лечение
На начальном этапе болезни применяют консервативную терапию, направленную на купирование распространения инфекционных процессов на соседние железы, профилактику развития осложнений.
Внимание! Лечение гидраденита компрессами и прогреваниями категорически противопоказано, так как это усиливает воспалительную инфильтрацию кожи и нагноение.
Исключение составляет сухое тепло:
- прикладывание подогретого полотенца (теплого, но не горячего);
- пятиминутные прогревания синими лампами (расстояние до гнойника должно быть не менее 15 сантиметров);
- солнечная ванна (в летнее время);
- УВЧ, СМВ – терапии, УФО.
 Компрессы с мазями при гидрадените во время созревания инфильтратов категорически противопоказаны, так как они способствуют мацерированию кожи и могут стать причиной распространения инфекционных процессов на близлежащие железы.
Компрессы с мазями при гидрадените во время созревания инфильтратов категорически противопоказаны, так как они способствуют мацерированию кожи и могут стать причиной распространения инфекционных процессов на близлежащие железы.
После оперативного вскрытия и удаления гнойного содержимого может проводиться локальное облучение инфракрасными лучами, УФО, лазеротерапия или магнитотерапия.
Также по показаниям (как правило, при часто рецидивирующем типе гидраденита), проводится ультразвуковая терапия или электрофорез с лекарственными веществами.
При тяжелом, трудно поддающемся лечению и часто рецидивирующем воспалительном процессе, может проводиться рентгенотерапия, разрушающая пораженную железу.
Также рекомендовано использование фиксирующих повязок. При поражении подмышечных впадин рекомендовано подвешивать больную руку на косынку.
Наружная терапия заключается в обрабатывании воспаленных областей и кожи вокруг них спиртовыми р-ми (борный, камфорный, этиловый) или салициловой кислоты. Также эффективна обработка раствором йода или бриллиантовой зелени.
На инфильтрат можно наносить тонким слоем ихтиоловую мазь, синтомициновые эмульсии, неомициновую мазь.
Справочно. Системные антибиотики при гидрадените назначаются курсом от семи до десяти дней. Рекомендовано применение доксициклина, миноциклина, эритромицина, джозамицина. При тяжелом течении могут применяться фторхинолоновые антибиотики (ципрофлоксацин, левофлоксацин).
Строго по показаниям, при высоком риске осложнений, пациентам с тяжелыми, трудно поддающимися лечению формами болезни могут назначаться глюкокортикоидные средства (преднизолон, дексаметазон).
Дополнительно могут применяться антистафилококовые иммуноглобулины, стафилококковые анатоксины и т.д.
Для снятия болевого синдрома, уменьшения выраженности отека и устранения лихорадки показано применение НПВС (нестероидные противовоспалительные средства).
Оперативное лечение
 Вскрытие гидраденита показано только после полного созревания гнойных инфильтратов.
Вскрытие гидраденита показано только после полного созревания гнойных инфильтратов.
Поскольку гнойный инфильтрат при инфицировании потовых и сальных желез представлен множественными микроабсцессами, выполняется длинный разрез через весь инфильтрат до непораженной ткани.
В противном случае, если в глубине инфильтрата останется не вскрытый абсцесс, воспалительный процесс начнется заново, с формированием свежего инфильтрата.
После вскрытия инфильтрата и дренирования гнойного содержимого, проводится иссечение и удаление инфицированной ПЖК (подкожно-жировая клетчатка).
Для профилактики рецидивов заболевания, показано удаление пораженной потовой железы.
Справочно. Пациентам с частыми рецидивами болезни оперативное вмешательство проводят в два этапа. На первом выполняется вскрытие, дренирование гноя и иссечение воспаленной ПЖК. Далее показано открытое заживление раны, а также проведение системной антибактериальной терапии.
После того, как полностью стихнет инфекционное воспаление и образуется грануляционная ткань, проводится полное удаление пораженных кожных покровов и ПЖК.
Для закрытия образующегося дефекта выполняют аутодермопластику (закрытие дефекта лоскутками собственной кожи пациента).
Дополнительное лечение
Пациенту с гидраденитом показан постельный режим, иммобилизация пораженной конечности (фиксирующие повязки), обильное питье и диета.
На протяжении всего лечения и в течении трех месяцев после (для профилактики рецидивов) рекомендовано воздержаться от приема спиртных напитков, ограничить употребление сладкого, жирного, острого и т.д.
Также рекомендовано увеличить употребление свежих овощей, фруктов, ягод и т.д.
Дополнительно назначаются поливитаминные препараты.
Также следует ограничить физические нагрузки.
Внимание. Мочить воспалительный инфильтрат и послеоперационную рану (до образования грануляционной ткани) нельзя. При необходимости принять душ, воспаленную область или послеоперационную рану закрывают специальным пластырем.
Источник

