Физическая реабилитация при воспалении

По данным современной литературы, инфекционно-воспалительные заболевания половых органов занимают ведущее место в структуре гинекологической патологии с общей частотой встречаемости около 60% (Серов В. Н., 2005). Воспалительные заболевания — это обобщающее название самых различных заболеваний женских половых органов — матки, придатков матки: фаллопиевых труб и яичников.
Различают острые и хронические воспалительные заболевания (в зависимости от давности возникновения и степени проявления). Воспалительные заболевания классифицируются по локализации и по возбудителям процесса: вирусы, бактерии, простейшие, грибки и др. Изолированной группой воспалительных процессов являются: послеабортные, послеродовые и послеоперационные воспаления.
Среди наиболее распространенных воспалительных заболеваний женских половых органов встречаются: аднексит — воспаление придатков матки; метроэндометрит — воспаление матки; цервицит — воспаление шейки матки; эрозия шейки матки; кольпит — воспаление влагалища; вульвит — воспаление наружных половых органов.
Основной причиной возникновения воспалительных заболеваний являются инфекции передаваемые половым путем (ИППП). В России, по официальной статистике, общий уровень заболеваемости инфекциями, передающимися половым путем (ИППП), за последние пять лет увеличился на 37,5%. Этиология данных заболеваний заключается в попадании болезнетворных микроорганизмов в половые пути женщины. Это происходит при несоблюдении правил личной гигиены и гигиены половой жизни, при случайных половых связях. Большинство заболеваний клинически проявляется наличием боли внизу живота, выделениями из влагалища, обильными, продолжительными, иногда болезненными менструациями, повышением температуры.
К предрасполагающим факторам возникновения воспалительных заболеваний относятся снижение резистентности организма женщины при соматических инфекционных заболеваниях, снижение эндокринной функции желез внутренней секреции (заболевание яичников различной природы, менопауза, сахарный диабет, ожирение), нарушение анатомо-физиологической организации влагалища при опущении его стенок, зияние половой щели.
В комплексном лечении данных заболеваний широко используется медикаментозная терапия (для местного и системного применения), физиотерапия (электрофорез, диадинамические токи, ультразвуковая терапия, озонотерапия) в сочетании со средствами лечебной физической культуры.
Задачи ЛФК при воспалительных заболеваниях:
1) улучшение кровообращения в органах малого таза;
2) ускорение рассасывания воспалительных явлений;
3) предотвращение развития и возможного устранения уже развившихся осложнений в виде спаек в области малого таза;
4) стимуляция работы кишечника;
5) улучшение деятельности дыхательной системы;
6) повышение тонуса мышечно-связочного аппарата брюшного пресса, тазового дна и общего состояния организма;
7) улучшение и психоэмоционального состояния женщин.
Рекомендуются грудное и диафрагмальное дыхание, упражнения для верхних конечностей, для тазобедренных суставов. упражнения для пояснично-крестцовой области (коленно-локтевое, коленно-кистевое).
Перечень физических упражнений при воспалительных заболеваниях женской половой сферы, в различных исходных положениях.
Лежа на спине.
1. Руки в стороны вниз. Сгибая ноги в коленных и тазобедренных суставах, выполнять круговые движение вперед — «велосипед». Дыхание произвольное. Темп средний. Повторить 4 раза каждой ногой.
2. Поочередное сгибание ног (согнутых в коленных суставах) к животу — выдох. Исходное положение – вдох. Подтягивание ног к животу можно выполнять с помощью рук. Темп медленный. Повторить 4-6 раза.
3. Ноги согнуты, стопы на полу. Опираясь на руки, сесть – выдох. Исходное положение – вдох. Темп медленный. Повторить 4 раза.
4. Поочередное сгибание прямых ног — выдох. Исходное положение – вдох. Стопы в положении тыльного сгибания, колени прямые. Темп средний. Повторить 6 раз каждой ногой.
5. Разведение и сведение ног – выдох. Исходное положение – вдох. Темп средний. Повторить 4–6 раз.
Лежа на животе
6. Пальцы на пальцы, подбородок на пальцы. Имитация ползания по-пластунски. Темп средний. Повторить 6 раз каждой ногой.
7. Одновременное сгибание ног и напряжение ягодиц. Повторить 8 раза.
Коленно‑локтевая стойка.
6. Поочередное разгибание прямых ног – вдох. Исходное положение – выдох. Туловище прогнуть, голова приподнята. Темп медленный. Повторить 4 раза каждой ногой.
Коленно‑кистевая стойка.
7. Покачивание туловища вперед — назад. Спина в положении максимального разгибания. Дыхание равномерное, произвольное. Темп средний. Повторить 4-6 раз
8. Сед на пятки, кисти рук на месте – выдох. Исходное положение – вдох. Темп медленный. Повторить 6 раз.
9. Поочередное отведение, согнутой в колене ноги. И.п. Темп средний. Таз сохраняет положение параллельное полу. Повторить 4 раза каждой ногой
Основная стойка.
10. Руки вверх — стороны, прогнуться – вдох, исходное положение – выдох. Дыхание глубокое, прогнуться. Темп медленный. Повторить 2–4 раза.
11. Поочередные наклоны туловища вправо-влево — «насос». Дыхание равномерное, руки скользят по бедрам. Темп средний. Повторить 4–6 раз.
12. Выпад вправо, руки в стороны – выдох, исходное положение – вдох, тоже влево. Туловище прямое. Темп средний Повторить 2–4 раза каждой ногой.
13. Поочередное отведение ноги в стороны с одновременным разведением рук в стороны — вдохе. Исходное положение – выдох. Дыхание глубокое. Темп средний. Повторить 2–4 раза в обе стороны.
14. Три пружинящих наклона туловища вперед — выдох, руками коснуться пола. Исходное положение – выдох. Колени прямые. Плавное движение. Повторить 4–6 раз.
15. Приседание на носках, руки вперед – выдох, исходное положение – вдох. Дыхание равномерное. Темп медленный. Повторить 2–4 раза.
Существует достаточное количество разнообразных комплексов лечебной гимнастики (рис.4.1 ).
Общая продолжительность занятий лечебной гимнастикой в первые дни после выздоровления и при освоении новой методики лечебной гимнастики – 5–7 мин, а затем продолжительность лечебной гимнастики следует постепенно увеличивать, доводя ее до 30 – 45 мин.
Кроме занятий лечебной гимнастикой рекомендуются другие формы ЛФК — подвижные и спортивные (волейбол, теннис и др.) игры, ходьба на лыжах, пешие прогулки.
Другим средством ЛФК, которое широко используется при воспалительных заболеваниях женских половых органов, является массаж. Различают: вагинальный (проводится только врачом-гинекологом), вибрационный и сегментарно-рефлекторный (массажистом), точечный (биологически активные точки нижних конечностей) массаж.
4.2.1 Неправильное положение половых органов (загиб матки). Загиб матки — аномалия положения матки, при которой отклонение от нормального положения в малом тазу имеет постоянный характер. Возможны загибы матки вправо, влево, вперед, но чаще — кзади (ретрофлексия). Различают фиксированную и нефиксированную ретрофлексию.
К причинам вызывающим развитие загиба матки относятся:
1. Наследственная слабость соединительной ткани (связок). Связки, фиксирующие матку в правильном положении, легко растягиваются и матка изменяет положение;
2. Несвоевременное опорожнение мочевого пузыря и прямой кишки в детском саду, школе, на работе и т.д., вследствие чего возникает давление на матку и она отклоняется от нормального положения.
3. Виды спорта, связанные с натуживанием, тяжелый физический труд, послеродовая неадекватная физическая нагрузка до восстановления нормального тонуса связок матки и мышц промежности.
4. Воспалительные процессы в малом тазу, вызывающие развитие спаечного процесса. Вовлеченная в спаечный процесс, матка смещается в сторону воспалительного процесса.
5. Опухоли матки (миома матки, фибромиома матки, лейомиома матки), кисты яичника оказывают давление на матку и отклоняют ее.
6. Кососмещенный таз. Подвешивающие и поддерживающие матку связки, испытывают разную степень натяжения, что сопровождается ротацией и всевозможными смещениями матки от небольшого до значительного.
Лечение загибов матки комплексное и включает: гинекологический массаж, способствующий повышению эластичности спаек, улучшению кровообращения и трофики в малом тазу; магнитолазерную терапию, ЛФК (индивидуальные занятия).
К физическим упражнениям для укрепления вагинальных управляемых мышц относятся следующие:
1. И.п. — лежа на спине, ноги согнуты в коленях стопы на ширине плеч на полу. Поднять и опустить таз в течение 2-3 минут. Повторить 5 раз.
2. И.п. — то же. Поднять таз, с одновременным напряжением мышцы бедер, ягодиц и сфинктеров. Удержать это положение на 1-2 минуты. Дыхание произвольное. Стараться удержать напряжение всех перечисленных мышц. Пауза отдыха 30 секунд. Повторить 4-6 раз.
3. И.п.— то же, стопы вместе. Выполните упражнение 2.
При фиксированных ретрофлексиях и смещениях матки основным лечебным средством является гинекологический массаж, а при нефиксированных — лечебная гимнастика, которая оказывает общеукрепляющее действие на весь организм и особенно укрепляет мышцы пояса нижних конечностей, тазового дна и передней брюшной стенки, что в свою очередь укрепляет связочный и поддерживающий аппарат матки, улучшает крово- и лимфообращение в органах малого таза, нормализует в них трофические процессы.
Рекомендуемыми положениями для выполнения специальных физических упражнений при загибе кзади являются: лежа на животе, коленно-локтевое (низкие четвереньки), коленно-кистевое (средние четвереньки), стопно-кистевое (высокие четвереньки) вдох, задержать дыхание на несколько секунд. Допустимы исходные положения стоя и сидя.
Специальные физические упражнения при загибе матки кзади
1. И. п. — лежа на животе, руки вдоль туловища — «рыбка», «ласточка», Одновременно разогнуть руки, туловище, ноги. Повторить 4-8 раза.
2. И. п. — коленно-локтевая стойка — разгибание, согнутой в колене ноги, стопа в положении тыльного сгибания. Повторить 8-10 раз каждой ногой;
3. И.п. — коленно-кистевая стойка — «кошачья спина», Пролезание под забор» — согнуть руки с одновременным движением туловища вниз — вперед, выпрямить руки и вернуться в и.п. Повторить 4 раза;
4. и. п. стопно-кистевая стойка — ходьба: правая рука и левая нога и наоборот 1—1,5 мин.. Направления ходьбы – вперед, назад, приставными вправо и влево;
5. И. п. стоя — наклоны туловища вперед с одновременными поворотами направо, налево. Темп наклона быстрый. Повторить 6-8 раз
6. и. п. стоя — перекатывание мяча (D -20-25 см) руками по полу в разном направлении.
После стабилизации положения матки гинекологический массаж исключают из комплексной программы реабилитации. В занятия постепенно включают упражнения, выполняемые из любых исходных положений.
Время занятий лечебной гимнастикой рекомендуется постепенно увеличивать от 8-10 мин в день до 20-30 мин, переходя к сложным упражнениям. Для закрепления лечебного эффекта занятий целесообразно 2-3 раза в день принимать на несколько минут коленно-локтевую стойку.
Занятия лечебной гимнастикой строятся эмоционально насыщенными. Включают такие формы ЛФК подвижные игры и спортивные игры с учетом сезона и интересов женщины. Постепенно готовят женщину к переходу от занятий лечебной гимнастикойк занятиям оздоровительной физической культурой.
Примерный комплекс лечебной гимнастики при загибе матки
1. И. п. — лежа на животе, руки вдоль туловища. Одновременно разогнуть руки. туловище и ноги. Повторить 4— 6 раз. Темп медленный. Дыхание свободное. Максимально возможная амплитуда.
2. И. п. — то же, пальцы рук на пальцах, подбородок на пальцах. Согнуть ноги в коленях, поочередно разгибая ноги в тазобедренном суставе коснуться пяткой ягодицы. Повторить 4—6 раз каждой ногой. Темп медленный. Дыхание свободное. Избегать скручивание таза.
3. И. п. — то же, ноги шире плеч, стопы с опорой на пальцы. Повороты ног направо и налево (движения в тазобедренных суставах). Повторить 6—10 раз. Темп средний. Возможно выполнение упражнения с опорой кистями на нижнюю рейку гимнастической стенки.
4. И. п. — лежа на животе, руки на полу в стороны, согнуты в локтях. Ползание по-пластунски — 30—60 с. Темп средний. Полная амплитуда сгибания в суставах нижних конечностей.
5. И. п. — стоя на четвереньках (колено — кистевая стойка). Одновременное разгибание правой руки и левой ноги, прогнувшись в поясничном отделе позвоночника. То же левой рукой и правой ногой. Повторить по 4—6 раз в каждую сторону. Темп средний. Для увеличения амплитуды движения целесообразно на выдохе выполнить сгибание ноги в коленном суставе с касанием локте и маховое разгибание этих конечностей.
6. И. п. — то же. Сед на пятки (руки вперед, кисти на полу) медленно передвигать вперед голову, грудь и туловище грудиной касаясь пола. Вернуться в и. п. Медленно и плавно перейти в положение сед на пятки. Повторить 4—6 раз. Темп медленный. Прогнуться в поясничном отделе в положении касании пола грудиной.
7. И. п. — то же. Согнуть руки, локти назад, опереться на предплечья, движение тазом на 2 счета вперед-назад. Вернуться в и. п. Повторить 4—6 раз. Темп медленный.
8. И. п. — то же. «Ходьба» на четвереньках вперед, назад. Повторить 2—4 раза. Темп средний. Возможно, использование стоек, расставленных на разном расстоянии по длине зала. Чередовать подползание и перелезание через рейку.
9. И. п. — то же. «Перешагивать» руками до коленных суставов и обратно в и. п. Повторить 6—10 раз. Темп средний. Выгнуть спину
10. И. п. — коленно — локтевая стойка. Шаги руками вправо до максимального сгибания туловища, безостановочно влево. Повторить по 4—6 раз в каждую сторону. Темп средний.
11. И. п. — колено кистевая стойка. Круговые движения в тазобедренном суставе правой ногой внутрь. То же левой. Повторить 2—6 раз каждой ногой. Темп средний. Сохранять максимально возможную амплитуду движения с акцентом на разгибание тазобедренного сустава.
12. И. п. — стоя. Наклон туловища вперед и повороты в этом положении вправо-влево, руки свободны. Повторить 6—10 раз. Темп медленный.
13. И. п. — то же, руки вверх. Присесть, наклонив туловище вперед, руки назад, затем маховым движением поднять руки вперед — вверх. Повторить 6—10 раз. Темп средний. Акцент на фазу сгибания туловища.
14. И. п. — стоя, руки к плечам. Одновременно маховым движением согнуть ногу и туловище, соединить правое колено с левым локтем. Тоже другой диагональю. Повторить 6— 10 раз. Темп средний.
15. И. п. — стоя, ноги шире плеч, руки в стороны Присесть, обхватить ноги руками, голова на колени, вернуться в и. п. Повторить 4—6 раз. Темп средний. Дыхание свободное.
16. Ходьба с высоким подниманием бедра.
Противопоказаны – наклоны туловища назад, упражнения лежа на спине до нормализации положения матки.
Источник
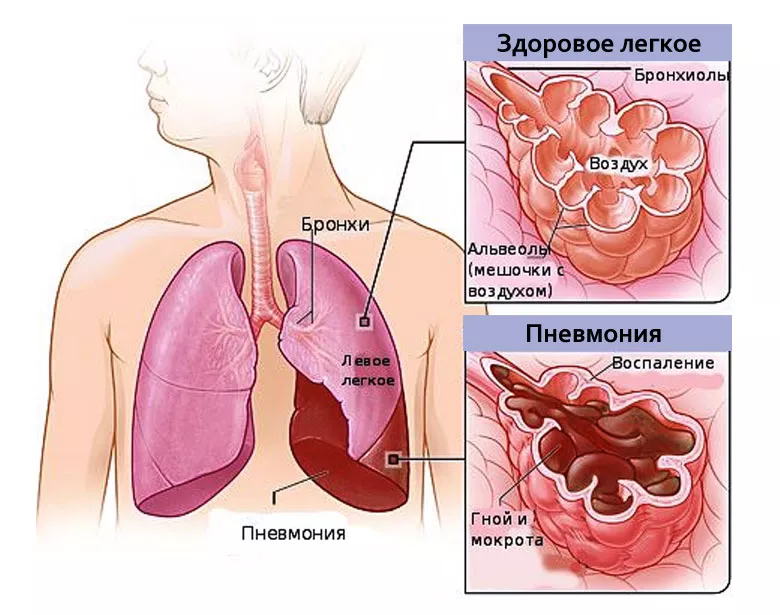
Воспаление легких — это патология, которая в структуре заболеваний органов дыхания занимает одно из первых мест. Заболевание может возникать в любом возрасте. Тяжесть состояния и наличие осложнений определяют длительность лечебного, а также восстановительного периода. Реабилитация после пневмонии является долгим и сложным процессом, в котором принимает участие команда специалистов. Тем не менее, результат во многом зависит от самого пациента.

Цели реабилитации
Для полноценной терапии после перенесенной пневмонии следует определить ее основные задачи:
- Уменьшение последствий воспалительного процесса.
- Восстановление функции внешнего дыхания.
- Предупреждение осложнений со стороны легких и других органов.
- Укрепление иммунной системы.
- Профилактика рецидива заболевания.
Основные этапы
Реабилитация начинается в условиях стационара в первые дни начала лечебных мероприятий. Ранний старт позволяет быстрее справиться с инфекцией и сокращает сроки восстановительной терапии. Выделяют два периода:
- Первый этап — длится от 3 до 14 суток, при условии соблюдения режима и положительной динамики на фоне проведения медикаментозной терапии. На этой стадии пациент находится в специализированном лечебном учреждении.
- Второй этап — ориентировочно занимает 1-3 месяца, в зависимости от тяжести заболевания. Включает вспомогательные методы лечения и альтернативные варианты, которые помогают устранить последствия воспаления. Мероприятия можно выполнять дома, под контролем врача, или в санаторно-курортной зоне.
Важно! На каждом этапе проводятся определенные методы терапии, которые назначает специалист.
Особенности восстановления в остром периоде
Реабилитационные мероприятия, которые проводятся на ранней стадии заболевания направлены на предупреждение осложнений со стороны органов дыхания и других систем. Результат оценивают на основании положительной динамики процесса и уменьшения клинических проявлений пневмонии.
Лекарственные препараты назначают в качестве этиологической, патогенетической и симптоматической терапии. Главная задача медикаментозного подхода — устранение инфекционного возбудителя, устранение интоксикации, улучшение реологических свойств крови и обменных процессов.
Для предупреждения развития осложнений в начале заболевания и улучшения функции органов дыхания подключают вспомогательные методики.
Внимание! Важное условие восстановительного лечения — отсутствие угрожаемых жизни состояний.
Лечащий врач вместе со смежными специалистами определяют план мероприятий для пациента с пневмонией. Виды помощи зависят от стадии заболевания, тяжести состояния, возраста больного. Чаще всего программа ранней реабилитации включает:
- физиотерапию;
- массажные процедуры;
- дыхательную гимнастику.
Физиотерапевтические методики
Физические методы воздействия уменьшают объем очага, устраняют отек тканей, улучшают местное кровообращение. У пациента в остром состоянии назначают:
- УВЧ-терапию;
- электрофорез с сульфатом магния;
- ингаляционную терапию бронхорасширяющими препаратами, муколитиками, противовоспалительными средствами.
Массажные процедуры
Проведение массажа возможно после купирования дыхательных расстройств и снижения температуры. Процедура усиливает приток крови в область воспаления, улучшает лимфоотток, что способствует повышению количества иммунных клеток в очаге. Реабилитация недоношенных детей во время и после пневмонии ограничена объемом вспомогательных процедур. Используются точечные техники массажа для воздействия на биологически активные зоны.
Упражнения для улучшения функции легких
Дыхательная гимнастика в процессе разрешения заболевания предупреждает развитие спаечных процессов, а также препятствует образованию ателектазов. Реабилитация после пневмонии у детей имеет свои особенности.
Важно заинтересовать ребенка, для того чтобы ускорить выздоровление. Поэтому упражнения для улучшения работы легочной системы проводят в игровой форме. Они включают надувание воздушных шаров, пускание мыльных пузырей или воздуха в воду через трубочку.
Реабилитация в амбулаторных условиях
Когда окончен курс медикаментозной терапии и получено рентгенологическое подтверждение разрешения очага, пациента выписывают из стационара. Однако на этом восстановительные мероприятия не заканчиваются. Реабилитация после пневмонии в домашних условиях является следующим важным этапом на пути к выздоровлению. Кроме физиотерапевтических мероприятий и массажа период включает такие виды терапии:
- лечебная физкультура;
- прием медикаментозных средств;
- закаливающие процедуры.
Методы физического воздействия после проведения основного лечения в амбулаторных условиях назначают при осложненном течении инфекции, больших размерах воспаления, при наличии шварт и спаек. Хорошие результаты отмечаются при электрофорезе с рассасывающими препаратами — лидазой, алоэ. Для улучшения отхождения мокроты при длительном кашле помогают аппликации с парафином и озокеритом. Реабилитация после пневмонии у взрослых в домашних условиях включает ингаляции с физиологическим раствором и гиалуроновой кислотой, которые можно выполнять с помощью портативного небулайзера.

Медикаментозные средства в период восстановления
Воспаление легких — это тяжелая патология, которая требует длительного восстановления, в том числе с помощью препаратов. Перенесенная пневмония негативно отражается на всем организме. Реабилитация после болезни включает применение лекарственных средств, которые позволяют улучшить состояние пациента. К такой поддерживающей терапии относятся следующие вещества:
- Биологические добавки, которые влияют на микрофлору кишечника.
К ним относятся пребиотические формы — вещества, создающие условия для роста полезных микробов в кишечнике, и пробиотики — живые или лиофилизированные бактерии для заселения пищеварительного тракта. Жизнедеятельность кишечной флоры в норме способствует полноценной работе иммунной системы и снижает риск развития инфекционных заболеваний. - Витаминные комплексы.
Препараты восполняют недостаток химических элементов, который возникает вследствие перенесенной пневмонии. Реабилитация после болезни у взрослых включает прием минералов и витаминов в течение месяца или более. - Адаптогены.
Снижают восприимчивость организма к инфекционным агентам и повышают собственные защитные силы.
ЛФК
Лечебная гимнастика является одним из эффективных методов реабилитации после пневмонии у детей и взрослых. Ее можно проводить в условиях поликлиники или дома. Комплекс упражнений помогает устранить последствия воспаления, улучшает общее самочувствие и тонус, укрепляет иммунитет. Для пациентов рекомендуют выполнять такие спортивные элементы:
- В различных позициях — сидя, стоя, при ходьбе — выполнять дыхательные упражнения, которые заключаются в чередовании поверхностной и глубокой техники.
- Исходная позиция — стоя с расслабленными плечами. Делать шаги на месте в медленном темпе с произвольными вдохами и выдохами. Затем поднять руки вверх и повернуться в сторону, при этом выполнив глубокий вдох.
- Подниматься на носках. Дыхание в свободном режиме.
- Из положения стоя наклониться вниз, поочередно касаться одной, а затем другой рукой противоположной стопы.
- Сидя на стуле, поднимать руки в стороны и опускать, расслабляясь. Сочетать технику с произвольным дыханием.
Внимание! Во время выполнения гимнастики пациент не должен испытывать болевые ощущения. Нарушение самочувствие во время физической нагрузки требует консультации врача.

Рекомендации по питанию
Режим питания и оральной регидратации — важная составляющая как острого, так и восстановительного периода. Во время заболевания врач рекомендует определенные продукты, учитывая тяжесть состояния пациента. Необходимо употреблять больше жидкости, чтобы уменьшить интоксикацию.
Реабилитация после очаговой или двухсторонней пневмонии включает щадящую диету. Рацион питания должен быть разнообразным за счет молочных, мясных блюд, свежих овощей и фруктов. При этом следует ограничить экзотические продукты, алкогольные напитки, острые, жареные и жирные блюда.
Пищу лучше готовить на пару или запекать. Так она лучше усваивается организмом и сохраняет полезные питательные вещества. Суточный объем питания нужно разделить на 5-6 приемов, чтобы не отягощать желудочно-кишечный тракт.
Профилактика пневмонии
Профилактические мероприятия включают специфические методы и общие направления. Предупредить развитие заболевания можно путем вакцинации от управляемых инфекций. Такой вариант уменьшает вероятность развития тяжелых поражений органов дыхания у детей раннего возраста, когда риск летальности очень высокий.
Существуют другие способы предупреждения заболевания:
- Достаточный отдых после физической и психоэмоциональной нагрузки.
- Соблюдение личной гигиены и чистоты жилища.
- Рациональное питание с достаточным содержанием витаминов и минералов.
- Регулярные занятия спортом.
- Закаливающие процедуры.
- Своевременная диагностика и лечение интеркуррентных заболеваний.
- Санация хронически очагов инфекции.
Хорошая реабилитация после пневмонии у детей и взрослых наблюдается на море. Оптимальные климатические условия помогают быстро восстановиться и укрепить иммунитет. Свежий воздух с высоким содержанием брома и йода обладает целебными качествами, помогает устранить последствия воспаления легких.
Полноценное восстановление после пневмонии определяется планом мероприятий, соблюдение которого обеспечивает пациенту быстрое выздоровление.
Источник
