Фаза латентного воспаления это

Латентный пиелонефрит – бессимптомно текущее инфекционное заболевание почечной лоханки и ткани, которое в большинстве случаев обусловлено грамотрицательными кишечными палочками. Женщины страдают в 3 раза чаще, поскольку имеют более короткую уретру. Методы лечения зависят от основного патогена и состояния здоровья пациента. В статье разберем, что это значит – латентное течение пиелонефрита. В международной классификации болезней 10-го пересмотра (МКБ-10) патология обозначается кодом N11.
Представление о пиелонефрите
Острые инфекции мочевыводящих путей (ИМП) встречаются примерно у 7% девочек и 2% мальчиков в первые 6 лет жизни. Пиелонефрит возникает в 1-2% беременностей. Эпидемиологические исследования в России указывают, что у 1,19 на 1000 пациентов в возрастной группе 65-74 лет имеется описываемая патология.
Пиелонефрит часто встречается у пожилых мужчин с доброкачественной гиперплазией предстательной железы (ДГПЖ). Из-за увеличенной простаты остаточная моча остается в мочевом пузыре после мочеиспускания, что дает почву для роста и развития микробов.

Характеристика латентного пиелонефрита
Латентный пиелонефрит является одним из осложнений острой инфекции мочевых путей (ИМП). Изначальное ИМП сопровождается сильной лихорадкой, болью в боку и тошнотой. При правильном лечении она может без последствий исчезать. При его отсутствии острый пиелонефрит или инфекция мочевых путей способны перерасти в хроническую форму с латентным течением.
Причины латентного течения болезни
Существует много разных причин латентного пиелонефрита: наиболее распространенная – бактериальная инвазия Escherichia coli. Метаболические заболевания – сахарный диабет и увеличенная простата – также могут быть причиной воспаления почечной лоханки. В редких случаях врожденные пороки развития вызывают патологическое состояние.
Во многих ситуациях не может быть обнаружена явная причина возникновения латентного пиелонефрита. Но некоторые факторы способствуют появлению болезни:
- Гепатит, ВИЧ-инфекции, сифилис и множественные раковые заболевания.
- Психотропные вещества и ряд лекарств четко известны как триггеры воспаления почек. Примерами являются пеницилламин и альфа-аминокислоты, которые используются при ревматизме или против отравления тяжелыми металлами.
- Аллергия на лекарства или отторжение после имплантатов органов может привести к интерстициальному нефриту.
Мочевые камни могут вызвать хроническое латентное воспаление почечной лоханки и чашечки.
Внимание! Рецидивирующий пиелонефрит в конечном итоге приводит к почечной недостаточности фильтрующего органа, что увеличивает риск смертельного исхода для пациента.
Происходящие изменения в почках
Почечные клубочки (гломерулы) представляют собой сосудистые пучки в почках. Гломерулы являются центральным фильтрующим блоком почки: здесь все виды веществ накапливаются, а затем выделяются через мочу.
В случае интерстициального нефрита мочевые каналы и их окружение страдают от воспаления, поэтому они больше неспособны адекватно фильтровать первичную мочу. Пиелонефрит возникает либо спонтанно, либо в результате ранее существовавших инфекций.
Воспаление влияет на вышеперечисленные структуры, которые имеют решающее значение для функции почек. Это может затруднить работу мочевыделительной системы или вызвать необратимые тканевые изменения.
Возможные внешние признаки
У пациентов может возникать слабое жжение или боль во время мочеиспускания. Дети и пожилые люди часто страдают от усталости или непроизвольного опорожнения мочевого пузыря. Иногда возникают неспецифические симптомы: цефалгия, тошнота и рвота.
Макроскопически наблюдается атрофия пораженной почки. Под микроскопом виден диффузный фиброз органа – ответ, вызванный иммунной системой на постоянную инфекцию. Микроскопические изменения включают гнойное воспаление. На поздних стадиях характерен некроз клеток почечных канальцев. Возможно образование абсцессов. После полного выздоровления также возникает фиброз почки.
Хроническая форма болезни
Около 10-20% населения страдают, по крайней мере, один раз пиелонефритом в течение своей жизни. Женщины чаще заболевают от воспаления почек или цистита, чем мужчины из-за их более короткой уретры. Хроническая патология нередко встречается у женщин в постменопаузе, использующих спермициды, или диабетиков.
 Вторичный острый пиелонефрит вызывает желудочно-кишечные расстройства. Он часто встречается у девочек и беременных женщин, а также может развиваться вследствие урологических заболеваний, диагностических и лечебных мероприятий (катетеризация мочевого пузыря).
Вторичный острый пиелонефрит вызывает желудочно-кишечные расстройства. Он часто встречается у девочек и беременных женщин, а также может развиваться вследствие урологических заболеваний, диагностических и лечебных мероприятий (катетеризация мочевого пузыря).
Патология способна развиваться очень медленно и перерастать в острый пиелонефрит. Латентное воспаление лоханки и чашечки может осложняться вторичной гипертонической болезнью, нефротическим синдромом и почечной недостаточностью. У пациентов наблюдается боль при мочеиспускании, лихорадка, потливость, недомогание. В редких случаях обнаруживаются лейкоциты и эритроциты в моче (пиурия).
Потенциальные осложнения
Пиелонефрит опасен, потому что почка больше не может или не выполняет свою работу. 25% всех случаев почечной недостаточности вызваны воспалением. Пациентам необходим диализ (промывка крови) или даже пересадка почки.
Совет! Человек должен обратиться к врачу, если есть подозрение на пиелонефрит. Осложнениями могут быть накопление гноя (абсцессы) в почке или системная инфекция (уросепсис). При распространении микроорганизмов дальше мочевыделительной системы существует риск летального исхода.
Выявление скрытой патологии
Диагностика проводится путем изучения истории болезни (анамнез) и проверки мочи на наличие бактерий. Моча исследуется на красные и белые кровяные клетки (лейкоциты, эритроциты), внешний вид и запах. После ультразвукового обследования также может потребоваться использование методов визуализации (рентгенография и урография).
Патология подтверждается анализом крови, выявляющем повышенные значения лейкоцитов, креатинина и мочевины. Обычно проводится ультразвуковое исследование почек, которое способно обнаруживать структуры, указывающие на абсцессы. Если не удается выявить первопричину патологии, может быть проведена КТ почек и мочевыводящих путей.
У детей, мужчин и пациентов с определенными факторами риска врач должен исключать изменения в мочевом тракте, почечную дисфункцию и другие заболевания. Для этого могут потребоваться дополнительные диагностические методы: цистоскопия или подробная урограмма.

При часто встречающихся инфекциях мочевых путей с пиелонефритом или без него врач должен также проверить, есть ли заболевания иммунной системы или метаболические расстройства (например, сахарный диабет).
Виды лечения и прогноз
Поскольку пиелонефрит обычно вызывается бактериями, в первую очередь назначают противомикробные средства. Антибиотикотерапия длится от 7 до 10 дней. Очень эффективен препарат широкого спектра действия; если болезнь протекает с осложнениями, то его следует вводить внутривенно. Обычно это происходит в больнице, потому что пациенты часто нуждаются в жаропонижающих медикаментах.
При хронической скрытой форме болезни терапия антибиотиками иногда может занять несколько недель; даже после лечения рецидивы нередки. Если лекарство не действует, пациент должен быть госпитализирован в больницу.
Пациенты обязаны соблюдать постельный режим и пить как можно больше чистой воды. Рекомендуется принимать два литра в день, потому что много жидкости очищает мочевыводящие пути от болезнетворных микроорганизмов. Не менее важно регулярно мыть половые органы.
Важно знать! В армию берут при латентном пиелонефрите с незначительным нарушением почечной функции. При клинически значимых расстройствах (СКФ <90 и протеинурии) на службу не возьмут.
Врожденные пороки мочевого тракта во многих случаях могут быть устранены с помощью соответствующих хирургических мер, но это зависит от характера мальформации. Меньшие сужения (например, мочеточника) обычно легко исправить. Аномалии и пороки развития целых органов – мочевого пузыря – или отсутствие частей мочевой системы могут затруднить лечение.
 Показания к назначению оперативной терапии также зависят от симптомов, возможных сопутствующих заболеваний и возраста пациента. Перед проведением такого вмешательства необходимо провести подробные консультации с урологами, так как могут возникнуть осложнения в зависимости от размера операции. В дополнение к обычным хирургическим рискам (кровотечение, раневые инфекции) возникают травмы мочеточников, мочевого пузыря или окружающих нервов с соответствующим воздействием на мочеиспускание.
Показания к назначению оперативной терапии также зависят от симптомов, возможных сопутствующих заболеваний и возраста пациента. Перед проведением такого вмешательства необходимо провести подробные консультации с урологами, так как могут возникнуть осложнения в зависимости от размера операции. В дополнение к обычным хирургическим рискам (кровотечение, раневые инфекции) возникают травмы мочеточников, мочевого пузыря или окружающих нервов с соответствующим воздействием на мочеиспускание.
У беременных женщин врач также исключает возможную инфекцию мочевых путей при плановых обследованиях. В обязательном порядке пациентка должна проходить антибактериальную терапию при латентно протекающем двустороннем пиелонефрите, потому что риск развития сепсиса значительно увеличивается из-за гормонов. При гестационном диабете в 12 раз повышается риск возникновения системной инфекции.
Предупреждающие меры
Профилактические меры могут существенно снизить риск инфицирования почек и мочевыводящих путей. Достаточное количество питьевой воды (для улучшения оттока мочи) вносит значительный вклад в предупреждение рецидивов. В течение дня рекомендуется выпивать не менее двух литров жидкости (предпочтительно воды). Однако следует проявлять осторожность при известных сердечно-сосудистых заболеваниях.
Кроме того, некоторые меры гигиены могут снизить риск ИМП. Женщины должны мыть половые органы от влагалища к анальному отверстию после дефекации. Однако преувеличенный интимный уход не имеет смысла, поскольку многие косметические средства неблагоприятно влияют на микрофлору слизистой оболочки. Мочеиспускание после полового акта также может снизить риск заражения.
Регулярное наблюдение за мочой рекомендуется после возникновения пиелонефрита. Во время беременности нужно проходить постоянно профилактические обследования. Пациенты, склонные к пиелиту, могут предотвратить бактериальное заражение с помощью высокого потребления клюквенного сока или экстракта.
Если назначают антибиотики, требуется принимать их в течение как минимум 10 дней, чтобы не допустить развития резистентности (даже ребенку). Устойчивые к действию медикаментов штаммы бактерий плохо поддаются лечению и могут осложнить течение болезни.
Если появляется боль в почках, лихорадка и антибиотики не приносят результатов, нужно посетить врача. Своевременное обращение за медицинской помощью помогает предотвратить опасные для жизни последствия.
Источник
Патогенез хронического пиелонефрита
Механизм развития хронического пиелонефрита связан с проникновением возбудителей в почечно-лоханочную систему и интерстициальную ткань. В результате этого развивается первичная атака в виде острого пиелонефрита.
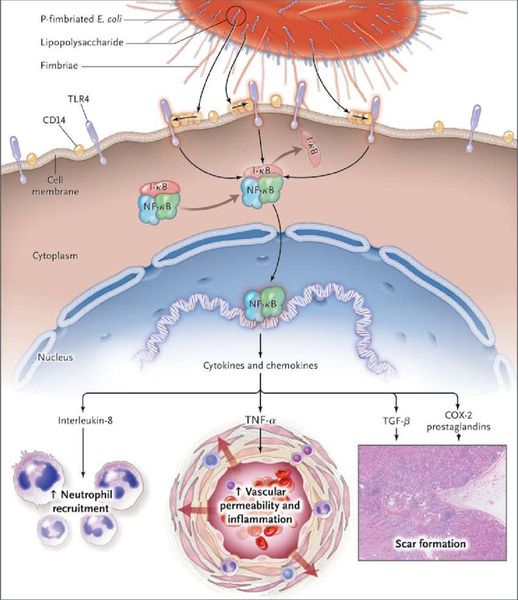
Неадекватная антибиотикотерапия, несоблюдение пациентом всех врачебных рекомендаций приводят к тому, что часть бактерий переходит в неактивную форму, но остаётся в почках. В дальнейшем любой провоцирующий фактор приводит к их активизации и повторному воспалению.
Частое воспаление в почках становится причиной изменения структуры почечной ткани — отмирают канальцы и нефроны, они замещаются нефункциональной соединительной тканью.
Массивное воспаление и частые рецидивы приближают развитие почечной недостаточности.
Классификация и стадии развития хронического пиелонефрита
Ключевой критерий классификации хронического пиелонефрита — первичность поражения почек. На основании этого признака выделяют:
- Первичный хронический пиелонефрит — формируется в интактной, то есть не затронутой иным патологическим процессом, почке.
- Вторичный хронический пиелонефрит — развивается на фоне патологических состояний, которые нарушают уродинамику.
По распространённости пиелонефрит бывает одно- и двусторонним, а также тотальным (захватывает всю почку) и сегментарным — поражена лишь часть почки.
По преобладанию того или иного симптома различают гипертоническую, азотемическую и анемическую разновидности пиелонефрита.
В зависимости от выраженности воспаления хронический пиелонефрит имеет три фазы:
- Активное воспаление — характеризуется максимальными воспалительными изменениями в ткани почек и связанными с этим симптомами.
- Латентное воспаление — проявляется минимальными симптомами.
- Ремиссия или клиническое выздоровление — проявляется отсутствием какой-либо симптоматики и нормальными показателями лабораторных исследований.
Гистологическое исследование почек пациентов позволило определить стадии хронического пиелонефрита.
На I стадии (a) в почках отмечается выраженная инфильтрация интерстиция почки лейкоцитами, а также незначительные атрофические процессы, затрагивающие собирательные канальцы.
II стадия (b) характеризуется гиалинизацией (химическими изменениями) части клубочков, начинающимся разрастанием соединительной ткани.
На III стадии (c) гиалинизирована львиная доля клубочков, склерозирована значительная часть почечной ткани, а также многие мелкие кровеносные сосуды.
На IV стадии (d) отмечаются выраженные рубцово-склеротические изменения интерстиция, что проявляется сморщиванием почки — её поверхность приобретает мелкобугристый характер.
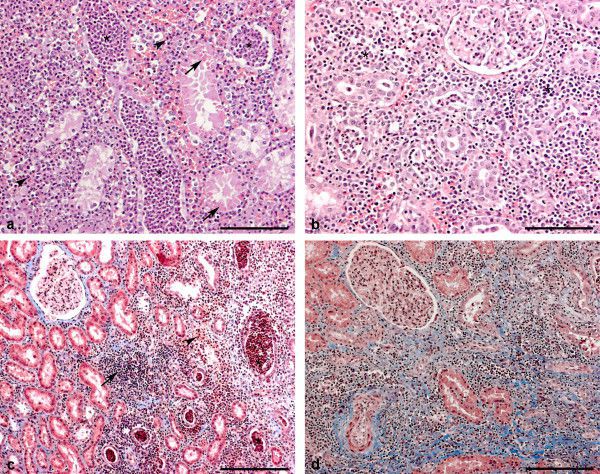
Осложнения хронического пиелонефрита
Прогрессирование хронического пиелонефрита сопровождается нефросклерозом, то есть происходит замещение нормальной почечной ткани соединительной, которая не способна выполнять фильтрационную функцию. Рано или поздно этот процесс приводит к формированию хронической почечной недостаточности.
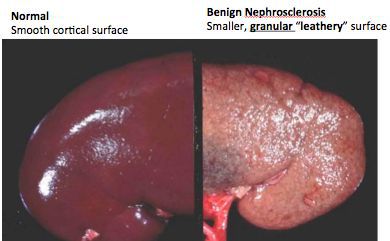
В периоды обострения высок риск развития гнойно-септических осложнений:
- паранефрит;
- урогенный сепсис;
- инфекционно-токсический шок;
- перитонит (при распространении инфекции на брюшную полость).
Перечисленные осложнения значительно ухудшают прогноз для пациентов, страдающих хроническим пиелонефритом. Тяжёлые формы осложнений нередко приводят к летальному исходу.[2][6][7]
Хронический пиелонефрит является одной из причин нефрогенной артериальной гипертензии: при одностороннем поражении она развивается у 35-36% пациентов, при двустороннем — у 43%.[6]
Диагностика хронического пиелонефрита
Постановка диагноза начинается со сбора анамнеза пациента и проведения физикального обследования. Заподозрить хронический пиелонефрит помогают типичные жалобы, перечисленные выше.[1][3][4] При физикальном обследовании определяются следующие признаки:
- болезненность при пальпации в поясничной области;
- положительный симптом поколачивания;
- положительный симптом Пастернацкого;
- полиурия.
Подтвердить диагноз помогают лабораторные и инструментальные методы диагностики.
Лабораторная диагностика
Стандартный алгоритм обследования пациентов с хроническим пиелонефритом включает:
- общий анализ мочи;
- бактериологическое и бактериоскопическое исследование мочи;
- общий анализ крови;
- биохимию крови.
В моче определяется лейкоцитурия (преимущественно за счёт нейтрофилов), протеинурия, цилиндрурия, микрогематурия. Выраженность патологических изменений варьируется в зависимости от активности воспаления:
- в стадии активного воспаления количество лейкоцитов может достигать нескольких десятков в поле зрения;
- в стадии латентного — ограничивается 5-10 лейкоцитами или вообще отсутствует.
Клинически значимым минимальным уровнем лейкоцитурии считают показатель в 104 КОЕ/мл.
Для определения скрытой лейкоцитурии применяют пирогеналовый или преднизолоновый тесты — исследуют мочу через некоторое время после введения соответствующих препаратов.[1][4]
Бактериологическое исследование мочи имеет важное значение для диагностики конкретного возбудителя и исследования его чувствительности к антибиотикам. Это помогает выбрать рациональный режим антибиотикотерапии.
В общем анализе крови при хроническом пиелонефрите отмечаются изменения, характерные для системного воспаления: лейкоцитоз со сдвигом лейкоформулы влево, увеличение СОЭ.
Изменения биохимических параметров крови на ранней стадии заболевания могут отсутствовать, в других случаях определяется повышение уровня мочевины и креатинина.
С целью оценки функционального состояния почек проводятся пробы Реберга и Зимницкого.
Инструментальные методы диагностики
В обязательном порядке выполняется УЗИ почек и всей мочевыводящей системы. Ультразвуковое исследование позволяет выявить отёк почечной паренхимы в период обострения, а также деформацию и сморщивание почек при хроническом течении. Расширение чашечно-лоханочной системы свидетельствует о нарушении оттока мочи, что является одним из важнейших провоцирующих факторов пиелонефрита.
Допплерография почечных сосудов позволяет уточнить степень угнетения кровотока в почках.[2][8]
Высокотехнологичные методы диагностики, такие как КТ или МРТ, назначаются для выявления заболеваний, способствующих возникновению хронического пиелонефрита:
- аномалий развития почек;
- мочекаменной болезни;
- опухолей.
Хромоцистоскопия, урография и некоторые другие исследования чаще всего выполняются в ходе дифференциальной диагностики. Биопсия, как самостоятельное исследование, при описываемой патологии значения не имеет. Она проводится лишь для решения вопроса о назначении иммуносупрессивной терапии при других диффузных поражениях почечной ткани.
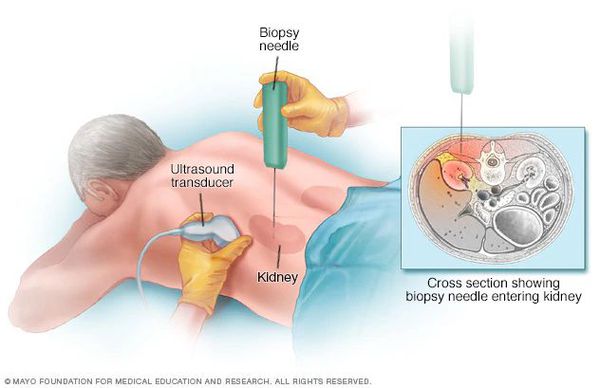
Лечение хронического пиелонефрита
Лечебные мероприятия при хроническом пиелонефрите включают как медикаментозные средства, так и немедикаментозные способы терапии. Объём и тактика лечения определяются национальным стандартом, разработанным Российским обществом урологов и утверждённым Минздравом.
Немедикаментозная терапия
Пациентам с хроническим пиелонефритом рекомендуется потреблять достаточное количество жидкости, чтобы поддерживать диурез (объём мочи) на адекватном уровне. В день следует выпивать не менее двух литров жидкости. Предпочтение отдаётся витаминизированным ягодно-травяным отварам с мочегонным эффектом (брусничный, клюквенный морс или чай). Исключение — больные с артериальной гипертонией, так как у этой категории пациентов количество жидкости следует ограничивать до одного литра в сутки.
Необходимо избегать воздействия любых провоцирующих факторов, в период обострения предписан охранительный режим.[1][3]
Медикаментозная терапия
Эпизоды обострения хронического пиелонефрита в обязательном порядке требуют назначения антибиотиков. Для повышения эффективности антибиотикотерапии требуется выделение культуры возбудителя с определением чувствительности к разным группам препаратов. Учитывая высокий риск наличия нефросклероза и почечной недостаточности, дозу антибактериального препарата рассчитывают, опираясь на показатели пробы Реберга.[5][8][9]
При неосложнённом пиелонефрите лёгкой и средней тяжести чаще всего используется монотерапия одним препаратом. Антибиотик принимают перорально курсом 10-14 дней. В качестве средств эмпирической антибиотикотерапии (до определения возбудителя и исследования его чувствительности) применяют фторхинолоны («Ципрофлоксацин», «Левофлоксацин») или цефалоспорины III поколения («Цефиксим» и аналоги).[5][8][9]
При тяжёлом течении рецидива хронического пиелонефрита антибиотики назначаются парентерально — в виде внутримышечных или внутривенных инъекций. При точно установленном возбудителе возможно назначение защищённых бета-лактамов («Амоксиклав»), аминогликозидов или карбапенемов.
Хирургическое лечение хронического пиелонефрита
Операции при пиелонефрите проводятся в случае наличия абсолютных показаний, к которым относятся:
- камни в почках или в мочеточниках, препятствующие нормальному пассажу мочи — проводят литоэкстракцию (литотрипсию) или накладывают нефростому;
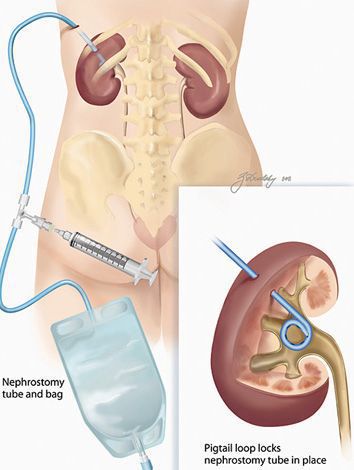
- выраженный односторонний пиелонефрит, при котором пострадавшая почка не функционирует, являясь лишь источником инфекции. В этом случае проводят нефрэктомию — удаление почки;
- гнойные осложнения — абсцесс почки, апостематозный нефрит и другие.
В состав комплексной терапии пиелонефрита включают метаболические средства, витамины и антигистаминные препараты. Обязательно проводится симптоматическое лечение: при гипертонии назначают гипотензивные средства, при анемии — железосодержащие средства и фолиевую кислоту.[3][6]
В период стойкой ремиссии допускается использование физиотерапевтических методов лечения: электрофореза, СМТ-терапии, гальванотерапии.
Прогноз. Профилактика
Латентное течение пиелонефрита никак не препятствует повседневной деятельности — пациенты долгое время сохраняют трудоспособность.
Частые рецидивы становятся причиной временной нетрудоспособности, а в тяжёлых случаях развивается инвалидизация из-за хронической почечной недостаточности. Сроки её развития весьма вариабельны и во многом зависят от своевременности и качества проводимого лечения, а также приверженности пациента. Однако даже терминальная стадия хронической почечной недостаточности в настоящее время не является абсолютным приговором для больных хроническим пиелонефритом. В случае её развития решается вопрос о переводе человека на программируемый аппаратный гемодиализ.[2][3]
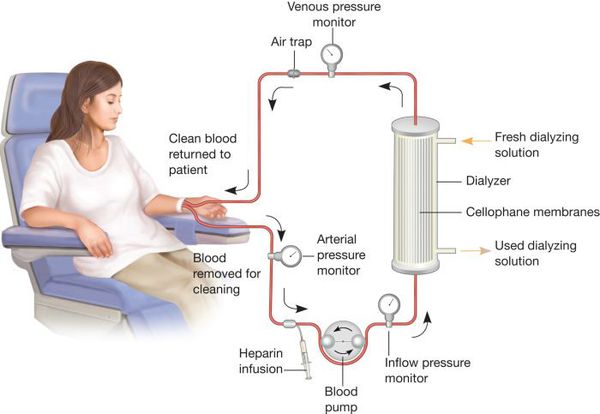
Предупреждение развития хронического пиелонефрита заключается в активной и, главное, своевременной терапии острых инфекций мочеполового тракта. Также должны быть выявлены и ликвидированы другие возможные очаги хронического инфицирования:
- инфекция ЛОР-органов;
- вылечены кариозные зубы;
- проведена санация ротовой полости;
- женщины обследуются на предмет хронических инфекций половой системы (сальпингита и др.);
- мужчин обследуют на простатит.
С точки зрения профилактики очень важно избегать воздействия провоцирующих факторов: переохлаждения, половых инфекций.
Пациентам с сопутствующими хроническими заболеваниями следует уделить внимание их лечению. Особое внимание должно быть уделено нарушениям углеводного обмена — обязательно проводится полная коррекция сахарного диабета.[3]
Список литературы
-
Тареева И.Е. Нефрология: руководство для врачей. — М.: Медицина, 2000. -
Шулутко Б.И. Нефрология 2002. Современное состояние проблемы. — СПб.: Ренкор, 2002. -
Урология. Национальное руководство / под ред. Н.А. Лопаткина. — М.: ГЭОТАР-Медиа, 2009. — 1024 с. -
Аль-Шукри С.Х., Ткачук. Урология : учебник. — 2011. — 480 с. -
Лопаткин Н.А., Аполихин О.И., Пушкарь Д.Ю. и др. Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов / Российские национальные рекомендации. — М., 2014. -
Франц М., Хорл У. Наиболее частые ошибки диагностики и ведения инфекции мочевых путей (ИМП) // Нефрология и диализ. — 2000. — Т. 2, № 4. -
Klahr S. Obstructive nephropathy // Kidney Int. — 1998. — Vol. 54. — P. 286-300. -
Naber K.G., Bergman B., Bishop M.C. et al. Guidelines on Urinary and Male Genital Tract Infections. — London, 2000. — P. 71. -
Scholar E.M., Pratt W.B. The Antimicrobial Drugs. — Oxford, 2000.
Источник

