Фатеров сосочек воспаление симптомы
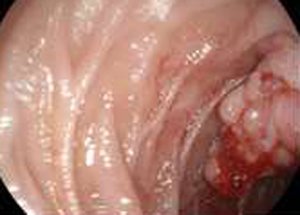
Рак фатерова (большого дуоденального) сосочка – это злокачественное новообразование одного из отделов двенадцатиперстной кишки. Патология отличается медленным прогрессированием и поздним появлением метастазов при относительно раннем возникновении первых симптомов. Лечение только хирургическое и предполагает удаление очага раковых клеток. Консервативные методы терапии не эффективны и не применяются.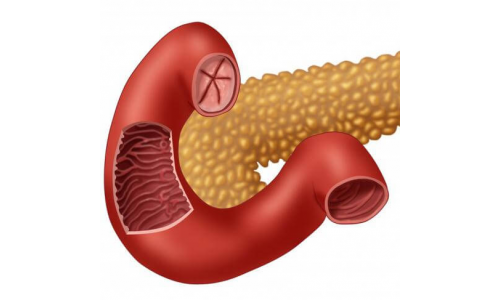
Фатеров сосочек: локализация и функции
Фатеров сосочек – это большой сосочек двенадцатиперстной кишки – начального отдела кишечника. Представляет собой возвышение около 1 см высотой. Располагается в средней части органа на 10-15 см ниже привратника желудка.
Функции:
-
 Окружает печеночно-поджелудочную ампулу, в которую попадает желчь и сок поджелудочной железы.
Окружает печеночно-поджелудочную ампулу, в которую попадает желчь и сок поджелудочной железы. - Препятствует проникновению содержимого кишечника в желчные пути и протоки поджелудочной железы (за счет сфинктера Одди).
Развитие опухоли в этой зоне грозит нарушением нормального пассажа желчи и пищеварительных соков, сбоем в работе желудочно-кишечного тракта и развитием обтурационной желтухи.
Симптомы
Симптоматика болезни проявляется достаточно рано и нарастает медленно, что позволяет вовремя выявить проблему и начать лечение.
Желудочно-кишечные проявления
-
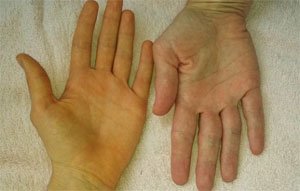 Механическая желтуха. Первым признаком патологии становится окрашивание кожи и слизистых оболочек в желтый цвет. Поначалу желтуха перемежающаяся, в анализе крови не выявляется существенных изменений. С прогрессированием патологии окрашивание кожи становится стойким.
Механическая желтуха. Первым признаком патологии становится окрашивание кожи и слизистых оболочек в желтый цвет. Поначалу желтуха перемежающаяся, в анализе крови не выявляется существенных изменений. С прогрессированием патологии окрашивание кожи становится стойким. - Кожный зуд. Связан с закупоркой желчных протоков.
- Боли в правом подреберье или эпигастральной области – тупые, ноющие, не связанные с приемом пищи.
- Диарея. Сопровождается метеоризмом и вздутием живота. Каловые массы глинистые, с неприятным запахом.
- Кровотечение. Приводит к появлению кровавой рвоты, окрашиванию стула в черный цвет (мелена).
- Увеличение печени и селезенки. Сопровождается тяжестью в подреберье, усилением болевого синдрома.
Нередко рак фатерова сосочка сочетается с желчнокаменной болезнью и сопровождается появлением приступов печеночной колики. Боль возникает на фоне полного покоя, локализуется в области правого подреберья, быстро нарастает, носит колющий и режущий характер. Отмечается присоединение тошноты и рвоты. Такая клиническая картина затрудняет диагностику и не позволяет быстро выявить истинную причину проблемы.
Общие проявления
-
 Снижение массы тела. В отличие от других форм рака, при поражении фатерова сосочка падение веса наблюдается рано, что объясняется недостаточным всасыванием питательных веществ и витаминов.
Снижение массы тела. В отличие от других форм рака, при поражении фатерова сосочка падение веса наблюдается рано, что объясняется недостаточным всасыванием питательных веществ и витаминов. - Ухудшение состояния кожи, волос и ногтей, вызванное авитаминозом.
- Выраженная слабость без явных причин.
- Повышение температуры тела до 37-37,5 °C.
- Появление болей в спине, под лопатками. Встречается при распространении метастазов.
Причины и факторы риска
Точная причина возникновения злокачественной опухоли не известна. Выделяют несколько факторов риска развития патологии:
- Наследственная предрасположенность. Заболевание нередко встречается в нескольких поколениях. Особое значение уделяется гену K-ras.
-
 Возраст. Патология выявляется преимущественно после 50 лет.
Возраст. Патология выявляется преимущественно после 50 лет. - Вредные привычки. Заболеваемость высока среди людей, страдающих алкоголизмом.
- Плохое питание. Рак дуоденального сосочка чаще выявляется у социально необеспеченных слоев населения.
- Гельминтозы. Лямблиоз и шистосомоз увеличивают риск развития болезни.
- Хронические заболевания пищеварительного тракта. Особое значение придается панкреатиту и гепатиту.
- Лучевое облучение.
Злокачественное новообразование может быть результатом малигнизации доброкачественной опухоли – аденомы дуоденального сосочка.
Стадии злокачественного процесса
В онкологии выделяют несколько этапов развития болезни:
-
 Стадия 0. Опухоль in situ, то есть не выходит за пределы слизистой оболочки.
Стадия 0. Опухоль in situ, то есть не выходит за пределы слизистой оболочки. - Стадия I. В патологический процесс вовлечен только дуоденальный сосочек.
- Стадия II. Раковые клетки распространяются в стенку двенадцатиперстной кишки. Отмечается поражение единичных лимфатических узлов.
- Стадия III. Процесс захватывает соседние органы и регионарные лимфоузлы.
- Стадия IV. Наблюдаются отдаленные метастазы.
В диагностике раковой опухоли применяется УЗИ, компьютерная и магнитно-резонансная томография. Особое значение придается эндоскопическим методам, позволяющим визуально оценить карциному и взять материал на гистологическое исследование.
Лечение
Лечение начинается после полного обследования и выставления точного диагноза. В сомнительных случаях окончательное решение принимается в ходе операции, и тогда ее объем может быть расширен. Своевременное проведенная терапия позволяет сохранить здоровье и жизнь пациента.
Диета
Диетическое питание не рассматривается как метод лечения рака. Грамотный подбор рациона способствует выздоровлению и облегчает состояние пациента после операции, но не влияет однозначно на исход заболевания.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
В состав рекомендованных продуктов входят пектины, бета-каротин, флавоноиды, аскорбиновая кислота. Эти вещества предположительно обладают антиканцерогенным эффектом. Они не способствуют устранению рака, но снижают риск его рецидива после операции.
Хирургическое лечение
Оперативное вмешательство – единственный метод избавиться от злокачественной опухоли.
Объем операции может быть различным.
Радикальная операция
 Радикальное вмешательство предполагает гастропанкреатодуоденальную резекцию. Удаляется головка и шейка поджелудочной железы, желчный пузырь и дистальная часть желчного протока, пилорический отдел желудка, вся двенадцатиперстная кишка и участок тонкого кишечника. Проводится ревизия и иссечение региональных лимфоузлов.
Радикальное вмешательство предполагает гастропанкреатодуоденальную резекцию. Удаляется головка и шейка поджелудочной железы, желчный пузырь и дистальная часть желчного протока, пилорический отдел желудка, вся двенадцатиперстная кишка и участок тонкого кишечника. Проводится ревизия и иссечение региональных лимфоузлов.
Радикальная операция не всегда хорошо переносится пациентами и нередко приводит к летальному исходу. Учитывая, что рак фатерова соска распространяется медленно, многие хирурги удаляют только очаг поражения, оставляя нетронутыми окружающие ткани. Папиллэктомия (удаление сосочка) возможна в том случае, если другие органы пищеварительного тракта не поражены.
Паллиативная операция
Паллиативные операции проводятся тогда, когда радикальное вмешательство невозможно. Такое лечение не позволяет избавиться от опухоли, но помогает устранить симптоматику и продлить жизнь пациента. Практикуется установка различных анастомозов, восстанавливающих ток желчи и препятствующих сдавлению органов растущей опухолью. Существует более десяти вариантов паллиативной терапии. Схема лечения определяется индивидуально.
Другие методы лечения: нюансы
- Медикаментозное лечение не эффективно при раковой опухоли. Практикуется только назначение обезболивающих средств для облегчения состояния больного. Возможна симптоматическая паллиативная терапия.
- Химиотерапия применяется редко в связи с низкой эффективностью.
- Лучевое облучение проводится до или после операции и позволяет снизить вероятность распространения метастазов.
Прогноз
Пятилетняя выживаемость зависит от стадии, в которой была выявлена патология:
- Рак in situ и в I стадии поддается лечению в 85-90% случаев.
- При опухоли II-III стадии выживаемость составляет около 40%.
- В IV стадии отмечается практически 100%-й летальный исход. Пятилетняя выживаемость менее 5%.
Рак фатерова сосочка лечится только хирургическим путем и лишь при своевременном выявлении. Чем раньше будет обнаружена патология, тем выше шансы на благоприятный исход болезни.
Источник
Большой дуоденальный (фатеров) сосочек – это анатомическое образование, которое располагается в полости кишечника. В него открывается проток от желчного протока, через который в двенадцатиперстную кишку поступают желчные кислоты и пищеварительные ферменты поджелудочной железы.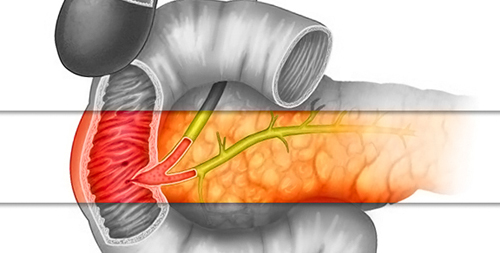
Расположение и строение анатомической структуры
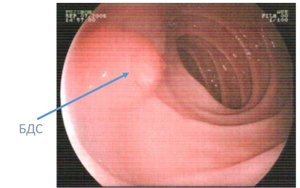
Фатеров сосочек располагается в стенке двенадцатиперстной кишки, в ее нисходящей части. Среднее расстояние между привратником желудка и дуоденальным сосочком составляет 13-14 см. Он находится рядом с продольной складкой на стенке органа.
 Внешне фатеров сосочек представляет собой небольшое возвышение размером от 3 мм до 1,5-2 см. Форма образования вариабельна, оно может иметь вид полусферы, уплощенной площадки или конуса. В области большого дуоденального сосочка заканчивается общий желчный проток, который объединен с протоком поджелудочной железы. В некоторых случаях (примерно у 20% пациентов) эти протоки открываются в двенадцатиперстную кишку отдельными отверстиями. Такая анатомическая вариация считается не признаком патологии, а вариантом нормы, так как раздельные потоки никак не влияют на активность пищеварения.
Внешне фатеров сосочек представляет собой небольшое возвышение размером от 3 мм до 1,5-2 см. Форма образования вариабельна, оно может иметь вид полусферы, уплощенной площадки или конуса. В области большого дуоденального сосочка заканчивается общий желчный проток, который объединен с протоком поджелудочной железы. В некоторых случаях (примерно у 20% пациентов) эти протоки открываются в двенадцатиперстную кишку отдельными отверстиями. Такая анатомическая вариация считается не признаком патологии, а вариантом нормы, так как раздельные потоки никак не влияют на активность пищеварения.
Фатеров сосок образует печеночно-поджелудочную ампулу, в которой скапливаются секреты желез. Поступление сока из протоков контролируется с помощью сфинктера Одди. Он представляет собой круговую мышцу, которая может регулировать просвет дуоденального сосочка в соответствии со стадиями пищеварения. При необходимости поступления секрета в кишечник сфинктер расслабляется, и полость сосочка расширяется. В период покоя, когда человек не переваривает пищу, круговая мышца сокращается и плотно сжимается, что препятствует выходу пищеварительных ферментов и желчи в кишечник.
Функции
- отделение желчевыводящей системы от кишечника;
- контроль поступления ферментов в двенадцатиперстную кишку;
- предотвращение заброса пищевых масс в желчную систему.
Заболевания большого дуоденального сосочка
Рак
 Рак фатерова сосочка – это злокачественное новообразование в ткани сосочка, которое возникает первично или развивается при метастазировании из других органов. Для опухоли характерен сравнительно медленный рост. Первоначально симптомы заболевания могут не проявляться. Позже присоединяются признаки механической желтухи, возникающие из-за перекрывания опухолью желчных протоков.
Рак фатерова сосочка – это злокачественное новообразование в ткани сосочка, которое возникает первично или развивается при метастазировании из других органов. Для опухоли характерен сравнительно медленный рост. Первоначально симптомы заболевания могут не проявляться. Позже присоединяются признаки механической желтухи, возникающие из-за перекрывания опухолью желчных протоков.
Клиническая картина заболевания включает:
- пожелтение кожи и склер;
- озноб, повышенная потливость;
- диарея, изменение характера кала (зловонные фекалии с капельками жира);
- боли в верхней части живота справа;
- кожный зуд;
- повышенная температура тела.
Прогноз для жизни пациента относительно неблагоприятный. При длительном течении заболевания возможно появление тяжелых осложнений. Рак сосочка может вызвать кишечные кровотечения, нарушения кровообращения, кахексию. Патологический процесс может распространяться на другие органы, что приводит к появлению метастаз.
Стеноз
Стеноз большого дуоденального сосочка – это патология, которая характеризуется сужением просвета сосочка и нарушением оттока секретов поджелудочной железы и желчного пузыря. Стеноз сосочка часто путают с желчнокаменной болезнью, так как механизм развития данных состояний очень похож. Для обоих состояний характерны следующие симптомы:
- острые, внезапно возникающие боли в правой части живота;
- желтушность кожи и слизистых;
- лихорадка;
- повышенная потливость.
В отличие от желчнокаменной болезни, стеноз фатерова сосочка никогда не приводит к полному прекращению тока желчи и ферментов, поэтому периоды выраженной желтухи при данной патологии чередуются с промежутками полной ремиссии.
Дискинезия
Дискинезия большого дуоденального сосочка – это функциональное расстройство, которое возникает из-за нарушения нервной регуляции сокращений сфинктера Одди. Данное состояние имеет две основных формы:
- Атония фатерова сосочка приводит к тому, что нарушается регуляция выделения желчи, она бесконтрольно поступает в двенадцатиперстную кишку даже вне пищеварительного процесса.
- Вторая форма характеризуется гиперфункцией сфинктера Одди, что приводит к сужению просвета сосочка и замедленному выходу секрета в кишечник.
Клиническая картина заболевания характеризуется возникновением следующих симптомов:
- острая боль в верхней части живота справа, которая отдает в лопатку;
- связь неприятных ощущений с приемом пищи;
- возникновение ночных болей;
- Тошнота и рвота.
Заболевание имеет хроническое течение. Диагноз дисфункции большого дуоденального сосочка ставится только в том случае, если симптомы патологии сохраняются как минимум 3 месяца. Патология требует комплексного лечения, которое помимо медикаментов включает и психотерапию для коррекции нарушений со стороны нервной системы.
Методы диагностики состояния анатомической структуры
- Холецистография. Исследование относится к ультразвуковым методикам с контрастным усилением. В желчную систему вводится специальное вещество, которое хорошо визуализируется при проведении диагностики. По интенсивности его распределения оценивается функциональная активность большого дуоденального сосочка. При замедлении выхода контраста в кишечник можно сделать вывод о стенозе или спазме сфинктера Одди.
- Ультрасонография. Методика предполагает оценку состояния желчной системы, что косвенно свидетельствует об активности фатерова соска. Расширение протоков, деформации желчного пузыря при условии отсутствия камней свидетельствует о нарушении проходимости сфинктера Одди.
- Эндоскопическая ретроградная холангиогепатография (ЭРХПГ). Исследование относится к эндоскопическим способам диагностики. Она предполагает введение специального аппарата в двенадцатиперстную кишку и его подведение к отверстию фатерова соска. Затем через эндоскоп в желчные пути нагнетается контрастное вещество и делается рентгеновский снимок. Эндоскопическая методика – это основной способ диагностики рака фатерова соска. При наличии злокачественного новообразования в области стенки двенадцатиперстной кишки его можно обнаружить при осмотре органа. В процессе эндоскопии берется образец ткани опухоли, по которому проводится дифференциальная диагностика между доброкачественными и злокачественными процессами.
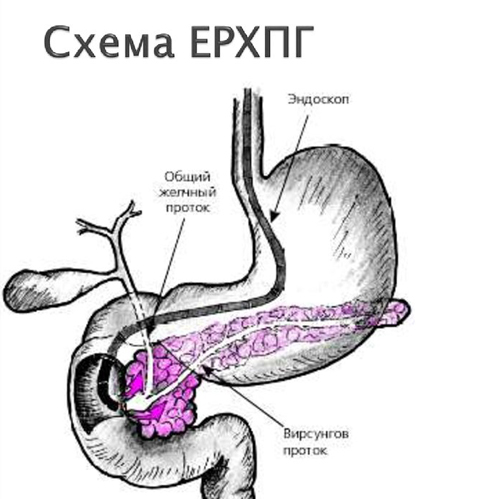
- МРТ и КТ. Методики послойной визуализации используются в качестве дополнительных способов диагностики. С их помощью можно обнаружить изменения в ткани фатерова соска, установить их точную локализацию.
- Дуоденальное зондирование. Исследование предполагает забор содержимого из двенадцатиперстной кишки с помощью специального зонда. По характеру секрета в просвете органа можно судить о функциональной активности фатерова соска.
Источник
Несмотря на лучшие намерения, действия родителей нередко могут замедлить процесс восстановления и ослабить иммунную систему ребенка и естественные способности организма защищаться от инфекций.
Лихорадка — это союзник, а не враг
Это состояние, которое часто вызывает большое беспокойство родителей. Боимся ее и хотим как можно скорее ее устранить. Это ошибка. Лихорадка не является заболеванием, в организме ребенка идет борьба с вредными микробами и организм сам хочет избавиться от них, именно с помощью повышения температуры тела. При более высокой температуре болезнетворные микробы умирают, значительно увеличивается активность иммунной системы и начинается выработка большего количества антител. Лихорадка, таким образом — один из защитных механизмов организма и во время инфекции является союзником.
Естественные методы борьбы с жаром
Если температура высокая, а ребенок разгоряченный, то можем делать ему холодные, но не ледяные, компрессы на поверхность тела. Когда у ребенка озноб и ему холодно, полезны будут травяные чаи из цветов липы или черной бузины, с добавлением имбиря, корицы, гвоздики, подслащенные медом или соком из малины. Они оказывают разогревающее и потогонное действие.
Кашель, тормозить или стимулировать?
Это физиологический рефлекс и направлен на удаление мокроты, грязи и всего, что может затруднить правильное дыхание. Это один из основных защитных механизмов дыхательной системы.
Введение лекарственных средств усиливающих мокрый кашель — это вредные действия! Желательно, давать детям травы, которые разжижают слизь и облегчают ее отхаркивание и синтез. Такими эффектами обладают тимьян, анис, подорожник.
Больше проблем доставляет кашель сухой. Скорее, это признак неблагоприятный, он может привести к удушью и часто сохраняется еще долго после инфекции. Поэтому этот вид кашля нужно активно лечить, однако не достаточно использовать препараты противокашлевые, нужно еще увлажнять слизистую оболочку глотки и верхних дыхательных путей, которые при сухом кашле подвергаются сушке и раздражению.
Очень хорошие результаты приносит употребление компота из груш и миндаля. Малыши с удовольствием пьют такой милый и теплый напиток. Кроме того, можете приготовить травяные противокашлевые отвары из солодки и алтея или настой из листьев алтея. Благотворное действие оказывают также ингаляции из эфирных масел — соснового и анисового.
Диарея
Понос у ребенка чаще всего появляется в результате инфекции кишечника или дыхательных путей. Как диарея, так и рвота являются оборонительными реакциями организма, который пытается выбросить наружу то, что повредит ребенку. Поэтому быстрое подавление диареи в этом случае помешает. Микробы останутся в кишечнике надолго. Поэтому лучше воздержаться от лечения диареи препаратами, которые ее остановят. Стоит дать организму шанс естественно очиститься. Конечно, если состояние ребенка является тревожным, потребуется визит к педиатру или даже в больницу.
Стоит дать препарат с пробиотиками. Эти полезные бактерии, укрепят естественную бактериальную флору, улучшают регенерацию кишечника и уменьшат продолжительность диареи. Во время болезни необходимо также изменить рацион питания ребенка, давать легко усваиваемую пищу, рис с морковью, тушеные яблоки, сухари. Лучше отказаться от молочных продуктов, молока, сладостей, фруктовых соков и сырых овощей и фруктов.
Не будем зацикливаться на сыпи
Сыпь — это изменения на коже, которые может сопровождать зуд, покраснение, отек. Виды сыпи бывают разные, как и их причины. Каждую из них следует обсудить с педиатром или дерматологом, потому что они бывают результатом вирусных заболеваний детского возраста — ветряная оспа, краснуха, скарлатина или аллергии.
Стоит знать, что кожа — один из способов очищения организма. Она самостоятельно дышит, впитывает и выводит различные вещества. Любые изменения, появляющиеся на коже, включая сыпь, часто являются именно формой очищения, детоксикации тела.
Поэтому не стоит начинать борьбу с изменениями кожи у детей с сильных стероидных мазей. Лучше применять натуральные мази травяные, помогающие справляться с недугами, они нежные, но не менее эффективные, например мазь календулы, гель алоэ вера или мазь ромашки.
Помните, что хорошее самочувствие ребенка — это важно, однако стоит знать собственные защитные механизмы организма, которые облегчают процесс выздоровления.
Светлана, www.medicinaportal.com
Источник

