Диагноз при воспалении костей
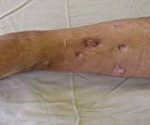
Остеомиелит — это одно из сложнейших заболеваний в хирургии. Представляет собой воспаление костей, включая костный мозг и смежные ткани. Переходя в хроническую стадию, инфекционный процесс вызывает деформацию структур и остеосклероз.
Заболевание чаще поражает полые кости конечностей, провоцируя утолщение наружной оболочки и образование полостей с некротизированными участками. Без лечения последние замещаются гноеродными тканями и плотной оболочкой из фиброзных структур, вызывая формирование свищей.
Причины
Этиология и патогенез остеомиелита сложны и недостаточно изучены. Первые указания на инфекционную природу заболевания появились лишь в середине ХІХ века. При этом внимание заострялось только на воспалении костного мозга, что дало повод назвать болезнь остеомиелитом.
Во второй половине столетия удалось доказать ведущую роль пиогенных (выделяющих гной) бактерий и обосновать патогенез гематогенного воспаления.
Для развития заболевания необходимо проникновение патогена в костный мозг. Произойти это может разными путями: через кровь, после травмы, операции или огнестрельного ранения либо из окружающих тканей.
Сегодня медиками установлены следующие причины остеомиелита:
- любой инфекционный очаг в организме (острый тонзиллит, кариес, гайморит);
- фурункулез, одиночные карбункулы;
- хронический пиелонефрит;
- туберкулез;
- открытые ранения и переломы;
- бактериальный миозит;
- эндопротезирование сочленений;
- остеосинтез.
Рассмотренные причины не всегда порождают воспаление костного мозга. Как правило, для развития остеомиелита требуются некоторые предрасполагающие моменты, ослабляющие организм:
- плохой иммунитет;
- воздействие радиации;
- длительный стресс;
- гормональная терапия;
- очаги хронической инфекции.
И даже этих факторов недостаточно для начала болезни. Сигналом к возникновению остеомиелита являются обморожения, травмы, ожоги, ОРВИ, неадекватная реакция на стресс, переутомление.
Хроническая форма заболевания развивается, если больной или врач несвоевременно отреагировали на острую инфекцию.
Симптомы
Интенсивность симптомов, скорость их нарастания, степень разрушения костных структур — все это зависит от формы остеомиелита. Поэтому правильнее рассматривать клиническую картину болезни в зависимости от характера течения.
Первые признаки остеомиелита одинаковы для всех форм заболевания. Это:
- общая слабость;
- боль в месте инфицирования;
- контрактура в расположенных рядом суставах;
- повышение температуры;
- покраснение и отек кожи над местом поражения.
Помимо общей клинической картины, каждая форма воспаления имеет свои, присущие только ей, черты.
Острые симптомы остеомиелита:
- резкое падение АД;
- температура достигает 40° C;
- угнетенность сознания;
- слабость, одышка;
- признаки сердечной недостаточности;
- головная боль давящего характера;
- потливость;
Местные симптомы острого остеомиелита могут оставаться незамеченными или быть ярко выраженными. Врач чаще всего отмечает отек мягких тканей, контурирование венами, покраснение и болезненность кожных покровов над местом воспаления.
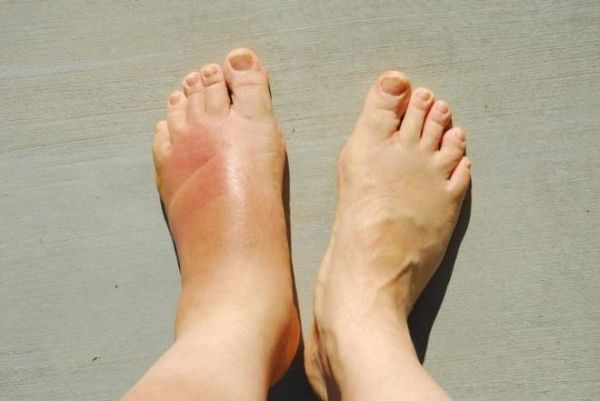
Хроническая форма остеомиелита проявляется менее ярко. При переходе болезни в запущенное состояние пациент отмечает улучшение самочувствия: исчезают симптомы интоксикации, снижается температура, боль из острой становится ноющей.
В зоне поражения формируется один или несколько свищей, иногда открывающихся в значительном удалении от очага остеомиелита. Воспалительный инфильтрат приводит к укорочению или удлинению ноги, искривлению костей.
Закрытие гнойного свища провоцирует рецидив, напоминающий своим началом острое воспаление костной ткани. В результате зарастания канала формируется остеомиелитическая флегмона, повышается внутрикостное давление, нарастает отек мягких тканей и боли. После вскрытия свища состояния пациента приходит в норму.
Классификация
Классификация остеомиелита очень разнообразна и может быть как международной, так и российской. Ну а поскольку единой общепризнанной систематизации не существует, каждый врач вправе решать сам, чем пользоваться.
Современная медицина выделяет два типа остеомиелита, оказывающих прямое влияние на выраженность симптомов и выбор терапии:
- острый процесс. Подразделяется на гематогенный, травматический, огнестрельный и переходящий на кость из смежных тканей;
- хроническое заболевание. Бывает атипичным — абсцесс Броди, синдром Олье и остеомиелит Гарре. Патогенез этих воспалений неизвестен, поскольку роль инфекционного начала не подтверждена. Вторичная форма развивается после острого процесса.
В зависимости от путей занесения инфекции, остеомиелит костей делится на:
- гематогенный. Долгое время его патогенез объясняли только микробной природой, однако аллергическая теория заметно расширила причины зарождения воспаления;
- посттравматический. Гниение кости вызывается инфекцией, попавшей в ткани при открытом повреждении.
По этиологическим признакам остеомиелит разделяют на специфический, возникающий в результате воздействия агентов актиномикоза, сифилиса или туберкулеза и неспецифический, провоцируемый пиогенными микробами.
Какой врач лечит остеомиелит?
Лечение остеомиелита, развившегося в результате травмы, ранения или остеосинтеза проводит травматолог. С остальными формами воспаления кости следует подойти на прием к хирургу. При необходимости доктор направит больного в стационар или займется лечением остеомиелита амбулаторно.
При резком повышении температуры и сильных болях в ноге можно обратиться непосредственно в дежурный травматологический пункт.
Диагностика
Диагностика остеомиелита основана на рентгенографии. Метод исследования позволяет получить разнообразную информацию о костной структуре, однако имеет ряд изъянов: показывает только твердую часть кости и не определяет потери костного вещества раньше 10 суток с начала проявления заболевания.
Поэтому врач для большей достоверности прибегает к дополнительным методам выявления остеомиелита:
- инфракрасной термографии;
- компьютерной сцинтиграфии;
- денситометрии;
- фистулографии;
- ультразвуковому сканированию.
Из лабораторных тестов используют клинический анализ крови, бактериологический посев пункционного материала, определение уровня С-реактивного белка. Подобные исследования позволяют поставить точный диагноз и начать терапию остеомиелита.
Лечение
Необходимо отметить, что воспаление костной ткани, выявленное на раннем этапе, зачастую удается победить только консервативными методами. Они обязательно должны включать назначения медикаментозного и нефармакологического характера.
Современные рекомендации по устранению хирургической инфекции предлагают следующую схему лечения:
- антибиотики — Ко-тримоксазол, Ампициллин, Ванкомицин, Амоксициллин, Цефазолин, Оксациллин;
- иммуномодуляторы — Т-активин, Амиксин, Тимоген, Тималин;
- жидкости для выведения токсинов и устранения интоксикации — Нормосоль, 0,9% хлорид натрия, раствор Рингера.
Диуретики, необходимые для удаления излишней воды из организма, врач определяет в каждом случае индивидуально. При этом Верошпирон и другие калийсберегающие препараты для устранения отеков применять нежелательно.
Местное лечение остеомиелита включает в себя постельный режим, обездвиживание пораженной конечности гипсовой повязкой, исключение любой нагрузки, способной деформировать кость и физиотерапию. Отличный терапевтический эффект показывают электрофорез, УФО, УВЧ.
Если консервативный подход не дает ожидаемого результата, используют хирургические методы борьбы с остеомиелитом.
Советы по корректировке рациона включают употребление повышенного количества белков. Это необходимо для компенсации коллагеновых потерь соединительной ткани костей и сочленений. Лечение остеомиелита подразумевает употребление мясных и молочных продуктов, рыбы и растительных протеинов. При адинамическом типе заболевания специалист назначает парентеральное питание.
Осложнения
Последствия остеомиелита проявляются часто и весьма многообразно. Местные проблемы обусловлены длительно протекающим инфекционным процессом и включают в себя:
- нарушение роста и деформация кости;
- стойкую контрактуру или анкилоз суставов;
- внутреннее кровотечение;
- ложное сочленение;
- озлокачествливание стенок свища;
- патологический вывих или перелом.
Осложнения общего характера включают в себя недостаточность печени и почек, бактериальный эндокардит, пневмонию.
Профилактика
Профилактика остеомиелита основана на соблюдении правил оказания хирургической помощи в догоспитальный период:
- изоляция раневой поверхности асептической повязкой;
- иммобилизация пораженных конечностей в момент перевозки больного;
- срочная доставка пострадавшего в стационар.
Такие меры позволяют значительно снизить риск развития посттравматического воспаления. Профилактика остеомиелита гематогенного характера включает в себя своевременную ликвидацию всех очагов инфекции в организме.
Выздоровление при инфекционном процессе в костях зависит от радикальности и своевременности принятых мер, возраста больного и тяжести состояния. Менее благоприятный исход наблюдается у пациентов с застарелым остеомиелитом, что обусловлено расстройством трофики мягких тканей, ограниченным количеством костных структур вблизи очага воспаления и выраженной дистрофией.
Источник
Описание раздела
Кость – это твердое образование в человеческом теле, которое является составной частью скелета. Болезни костей могут появляться как у взрослых, так и у детей. Кости нуждаются в постоянной подпитке витаминами и минералами. При нарушении этого процесса возможно развитие заболеваний костных структур или полное их разрушение.
Причины болезней костей
Кости выполняют важную роль в организме. Они защищают внутренние органы и мягкие ткани от повреждений, являются составляющей частью опорно-двигательного аппарата. Это самые крепкие структурные элементы скелета, выдерживают вес всего тела, но даже они подвергаются болезням.
Причины:
- врожденные пороки опорно-двигательного аппарата;
- возрастные дегенеративные изменения;
- лишний вес;
- травмы;
- чрезмерные перегрузки;
- эндокринные нарушения;
- несбалансированное питание, дефицит витаминов и микроэлементов, в частности, кальция и фосфора;
- инфекционные заболевания;
- воспалительные болезни суставов или мышечно-связочного аппарата;
- малоподвижный образ жизни, в результате чего нарушается питание и кровообращение, атрофируются мышцы;
- частые переохлаждения;
- наследственная предрасположенность;
- злокачественная или доброкачественная опухоль.
Частой причиной болезней костей человека становятся инфекционные сердечные заболевания, например, эндокардит.
Заболевания костей часто сопровождаются поражением суставов. В большинстве случаев болезни вызваны травмами.
Симптомы
Признаки зависят от вида заболевания. Воспалительно-инфекционные болезни сопровождаются выраженными местными и общими симптомами. Может повышаться температура тела, появляться озноб, лихорадка, головная боль, тошнота, возникать боль в пораженном участке, припухлость, отечность.
Также костные болезни проявляются скованностью и ограниченностью подвижности. Кости деформируются, может меняться осанка и походка, появляется хромота.
Болевые ощущения на начальной стадии носят умеренный характер, усиливаются после физических нагрузок. По мере развития патологии боль не покидает пациента даже в состоянии покоя.
При дегенеративно-деструктивных поражениях, например, в результате остеопороза появляются такие симптомы – уменьшение роста, разная длина конечностей, самопроизвольные переломы.
Основные заболевания
Все костные болезни можно сгруппировать в такие группы:
- воспалительно-инфекционного характера;
- посттравматические;
- врожденные;
- метаболические.
Наиболее распространены первые две группы.
Воспалительно-инфекционные заболевания вызваны инфекцией. Она может попасть в костную структуру через кровь или непосредственно во время травмы. Наиболее тяжелым заболеванием из этой группы является остеомиелит.
Посттравматические болезни чаще возникают вследствие трещин и переломов костей. Вероятность повреждения костной структуры возрастает при недостатке питательных веществ, в результате чего она истончается и становится менее прочной.
Открытые травмы могут стать вратами для проникновения инфекций, а закрытые приводят к нарушению обменных процессов и воспалению.
Метаболические болезни вызваны дефицитом витамина D и кальция. Распространенными является остеопороз и остеомаляция. Из-за неполноценного питания костной ткани и нарушения микроциркуляции возникает некроз костной ткани.
Встречаются такие костные болезни:
- Остеохондроз – дистрофия костных и хрящевых тканей.
- Кифоз, сколиоз или лордоз — искривление позвоночного столба.
- Артрит – воспаление суставов, которое приводит к разрушению костной ткани.
- Артроз – разрушение суставных сочленений и костей.
- Остеоартроз – дегенеративно-дистрофические изменения, которые чаще затрагивают бедренную, тазобедренную кость, голени.
- Ревматоидный артрит – ревматическое поражение.
- Болезнь Педжета (остреодистрофия) – Данное заболевание развивается при нарушении восстановления костных тканей, в результате чего деформируются мелкие и крупные кости. Другое название — деформирующий остеит.
- Туберкулез костей – воспалительно-дистрофический процесс после перенесенного туберкулеза легких.
- Остеомиелит – это гнойно-некротическое заболевание. Оно является наиболее опасным, сопровождается большим количеством осложнений, приводит к инвалидности и даже смерти пациента. Остеомиелит вызван инфекцией, которая проникает в костные структуры из отдаленных инфицированных очагов через кровь, в результате травмы или оперативного вмешательства.
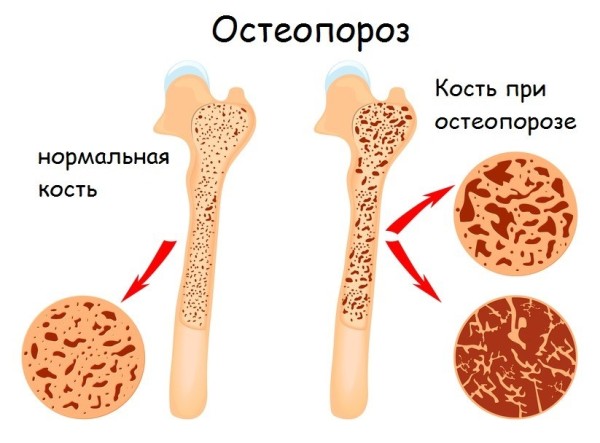
- Остеопороз – снижение плотности и повышение ломкости кости. Это хроническое обменное заболевание, возникающее на фоне других патологических процессов.
- Синостоз – это сращение нескольких костей друг с другом. Он бывает физиологическим и патологическим.
Наибольшую опасность несет миеломная болезнь. Раковые клетки проникают в костные структуры с током крови. Чаще болезнь встречается у людей в возрасте после 40 лет.
Любое заболевание костей может спровоцировать осложнения. Например, остеохондроз без лечения приводит к радикулиту, миозиту, сколиозу и спондилезу.
Какой врач лечит болезни костей?
Лечением костных болезней может заниматься травматолог, ортопед, ревматолог, вертебролог и хирург. Выбор специалиста зависит от специфики заболевания.
Общие принципы лечения
Любое заболевание костной структуры может привести к достаточно тяжелым последствиям. От своевременной диагностики и качественного лечения зависит то, не утратит ли пациент трудоспособность или способность самостоятельно передвигаться.
Лечение зависит от этиологии происхождения болезни и степени ее тяжести. В большинстве случаев терапия проходит в стационаре. Пораженной части тела нужен полный покой, важно полностью разгрузить больную кость. Для этого используются специальные ортопедические приспособления.

Лечение комплексное, применяются такие консервативные методики:
- Медикаментозное лечение:
- антибактериальные средства (если воспалительный процесс вызван инфекцией);
- анальгетики для уменьшения болевого синдрома;
- нестероидные противовоспалительные средства и гормональные препараты (при тяжелом течении);
- антиагреганты и антикоагулянты для нормализации кровообращения;
- хондпротекторы для восстановления хрящевой ткани;
- витаминотерапия (прием препаратов, содержащих кальций и витамин D).
- Физиотерапевтические процедуры. Грязелечение, лазеротерапия, магнитотерапия, аппликации парафина и другие.
- Массаж и мануальная терапия. Особенно эффективно иглоукалывание.
- ЛФК. Помогает нормализовать кровообращение, укрепить мышцы и уменьшить болевой синдром.
- Соблюдение диеты. Важно подобрать сбалансированный рацион. Полезно употреблять продукты с высоким содержанием желатина и кальция. Потребление соли и сахара нужно ограничить.
Оперативное лечение применяется при разрушении кости. Наиболее распространенным видом оперативного вмешательства является эндопротезирование.
Медикаментозное лечение направлено только на устранение симптомов и торможение дальнейшего разрушения, но терапия будет не эффективна, если не устранить причину патологии. На период терапии важно придерживаться профилактических мер. Не поднимать более 5 кг и не переутомляться физически.
Важную роль в лечении костных болезней играет возраст пациента. Чем старше человек, тем медленнее процесс восстановления.
Показать весь текст
Источник

Остеомиелит – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). В зависимости от этиологии остеомиелита он подразделяется на неспецифический и специфический (туберкулезный, сифилитический, бруцеллезный и т. п.); посттравматический, гематогеный, послеоперационный, контактный. Клиническая картина зависит от вида остеомиелита и его формы (острая или хроническая). Основу лечения острого остеомиелита составляет вскрытие и санация всех гнойников, при хроническом остеомиелите — удаление полостей, свищей и секвестров.
Общие сведения
Остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). По статистике, остеомиелит после травм и операций составляет 6,5% всех болезней опорно-двигательного аппарата. Чаще поражает бедренную и плечевую кость, кости голени, позвонки, нижнечелюстные суставы и верхнюю челюсть. После открытых переломов диафиза трубчатых костей посттравматический остеомиелит возникает в 16,3% случаев. Мужчины болеют остеомиелитом чаще женщин, дети и пожилые – чаще людей молодого и среднего возраста.
Классификация
Выделяют неспецифический и специфический остеомиелит. Неспецифический остеомиелит вызывают гноеродные бактерии: золотистый стафилококк (90% случаев), стрептококк, кишечная палочка, реже – грибки. Специфический остеомиелит возникает при туберкулезе костей и суставов, бруцеллезе, сифилисе и т. д.
В зависимости от пути, которым микробы проникают в кость, различают эндогенный (гематогенный) и экзогенный остеомиелит. При гематогенном остеомиелите возбудители гнойной инфекции заносятся через кровь из удаленного очага (фурункул, панариций, абсцесс, флегмона, инфицированная рана или ссадина, тонзиллит, синусит, кариозные зубы и пр.). При экзогенном остеомиелите инфекция проникает в кость при ранении, операции или распространяется с окружающих органов и мягких тканей.
В начальных стадиях экзогенный и эндогенный остеомиелит различаются не только по происхождению, но и по проявлениям. Затем отличия сглаживаются и обе формы болезни протекают одинаково. Выделяют следующие формы экзогенного остеомиелита:
- посттравматический (после открытых переломов);
- огнестрельный (после огнестрельных переломов);
- послеоперационный (после проведения спиц или операций на костях);
- контактный (при переходе воспаления с окружающих тканей).
Как правило, остеомиелит вначале протекает остро. В благоприятных случаях заканчивается выздоровлением, в неблагоприятных – переходит в хронический. При атипичных формах остеомиелита (абсцессе Броди, альбуминозном остеомиелите Оллье, склерозирующем остеомиелите Гарре) и некоторых инфекционных болезнях (сифилисе, туберкулезе и др.) острая фаза воспаления отсутствует, процесс носит первично-хронический характер.
Острый остеомиелит
Проявления острого остеомиелита зависят от пути проникновения инфекции, общего состояния организма, обширности травматического поражения кости и окружающих мягких тканей. На рентгенограммах изменения видны спустя 2-3 недели с начала заболевания.
Гематогенный остеомиелит
Как правило, развивается в детском возрасте, причем треть пациентов заболевает в возрасте до 1 года. Достаточно редкие случаи развития гематогенного остеомиелита у взрослых на самом деле являются рецидивами болезни, перенесенной в детском возрасте. Чаще поражает большеберцовую и бедренную кости. Возможно множественное поражение костей.
Из удаленного очага воспаления (абсцесс мягких тканей, флегмона, инфицированная рана) микробы с кровью разносятся по организму. В длинных трубчатых костях, особенно – в их средней части хорошо развита широкая сеть сосудов, в которой скорость кровотока замедляется. Возбудители инфекции оседают в губчатом веществе кости. При неблагоприятных условиях (переохлаждение, снижение иммунитета) микробы начинают усиленно размножаться, развивается гематогенный остеомиелит. Выделяют три формы заболевания:
Септико-пиемическая форма. Характерно острое начало и выраженная интоксикация. Температура тела поднимается до 39—40°, сопровождается ознобом, головной болью и повторной рвотой. Возможны потеря сознания, бред, судороги, гемолитическая желтуха. Лицо больного бледное, губы и слизистые оболочки синюшны, кожа сухая. Пульс учащенный, давление снижено. Селезенка и печень увеличиваются, иногда развивается бронхопневмония.
На 1-2 сутки болезни появляется точно локализованная, резкая, сверлящая, распирающая или рвущая, усиливающаяся при малейших движениях боль в области поражения. Мягкие ткани конечности отечны, кожа горячая, красная, напряженная. При распространении на близлежащие суставы развивается гнойный артрит.
Через 1-2 недели в центре поражения формируется очаг флюктуации (жидкость в мягких тканях). Гной проникает в мышцы, образуется межмышечная флегмона. Если флегмону не вскрыть, она может вскрыться самостоятельно с образованием свища или прогрессировать, приводя к развитию параартикулярной флегмоны, вторичного гнойного артрита или сепсиса.
Местная форма. Общее состояние страдает меньше, иногда остается удовлетворительным. Преобладают признаки местного воспаления кости и мягких тканей.
Адинамическая (токсическая) форма. Встречается редко. Характеризуется молниеносным началом. Преобладают симптомы острого сепсиса: резкое повышение температуры, тяжелый токсикоз, судороги, потеря сознания, выраженное снижение артериального давления, острая сердечно-сосудистая недостаточность. Признаки костного воспаления слабые, появляются поздно, что затрудняет постановку диагноза и проведение лечения.
Посттравматический остеомиелит
Возникает при открытых переломах костей. Развитию болезни способствует загрязнение раны в момент травмы. Риск развития остеомиелита увеличивается при оскольчатых переломах, обширных повреждениях мягких тканей, тяжелых сопутствующих повреждениях, сосудистой недостаточности, снижении иммунитета.
Посттравматический остеомиелит поражает все отделы кости. При линейных переломах зона воспаления обычно ограничена местом перелома, при оскольчатых переломах гнойный процесс склонен к распространению. Сопровождается гектической лихорадкой, выраженной интоксикацией (слабость, разбитость, головная боль и т. д.), анемией, лейкоцитозом, повышением СОЭ. Ткани в области перелома отечны, гиперемированы, резко болезненны. Из раны выделяется большое количество гноя.

МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Огнестрельный остеомиелит
Чаще возникает при обширных поражениях костей и мягких тканей. Развитию остеомиелита способствует психологический стресс, снижение сопротивляемости организма и недостаточная обработка раны.
Общие симптомы сходны с посттравматическим остеомиелитом. Местная симптоматика при остром огнестрельном остеомиелите нередко выражена слабо. Отек конечности умеренный, обильное гнойное отделяемое отсутствует. О развитии остеомиелита свидетельствует изменение раневой поверхности, которая становится тусклой и покрывается серым налетом. В последующем воспаление распространяется на все слои кости.
Несмотря на наличие очага инфекции, при огнестрельном остеомиелите обычно наступает сращение кости (исключение – значительная раздробленность кости, большое смещение отломков). При этом гнойные очаги оказываются в костной мозоли.
Послеоперационный остеомиелит
Является разновидностью посттравматического остеомиелита. Возникает после операций по остеосинтезу закрытых переломов, ортопедических операций, проведения спиц при наложении компрессионно-дистракционных аппаратов или наложении скелетного вытяжения (спицевой остеомиелит). Как правило, развитие остеомиелита вызвано несоблюдением правил асептики или большой травматичностью операции.
Контактный остеомиелит
Возникает при гнойных процессах окружающих кость мягких тканей. Особенно часто инфекция распространяется с мягких тканей на кость при панариции, абсцессах и флегмонах кисти, обширных ранах волосистой части головы. Сопровождается увеличением отека, усилением болей в области повреждения и образованием свищей.
Лечение
Только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции: гемосорбцию и лимфосорбцию.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов. При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
Хронический остеомиелит
При небольших очагах воспаления, комплексном и своевременном лечении, преимущественно у молодых пациентов восстановление костной ткани преобладает над ее разрушением. Очаги некроза полностью замещаются вновь образованной костью, наступает выздоровление. Если этого не произошло (примерно в 30% случаев), острый остеомиелит переходит в хроническую форму.
Примерно к 4 неделе при всех формах острого остеомиелита происходит секвестрация – образование омертвевшего участка кости, окруженного измененной костной тканью. На 2-3 месяц заболевания секвестры окончательно отделяются, на месте разрушения кости формируется полость и процесс становится хроническим.
Симптомы
При переходе острого остеомиелита в хронический состояние пациента улучшается. Боли уменьшаются, становятся ноющими. Формируются свищевые ходы, которые могут выглядеть, как сложная система каналов и выходить на поверхность кожи далеко от места повреждения. Из свищей выделяется умеренное количество гнойного отделяемого.
В период ремиссии состояние пациента удовлетворительное. Боли исчезают, отделяемое из свищей становится скудным. Иногда свищи закрываются. Продолжительность ремиссии при остеомиелите колеблется от нескольких недель до нескольких десятков лет, зависит от общего состояния и возраста больного, локализации очага и т. д.
Развитию рецидива способствуют сопутствующие заболевания, снижение иммунитета и закрытие свища, приводящее к скоплению гноя в образовавшейся костной полости. Рецидив болезни напоминает стертую картину острого остеомиелита, сопровождается гипертермией, общей интоксикацией, лейкоцитозом, повышением СОЭ. Конечность становится болезненной, горячей, краснеет и отекает. Состояние пациента улучшается после открытия свища или вскрытия гнойника.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Осложнения
Хронический остеомиелит часто осложняется переломами, образованием ложных суставов, деформацией кости, контрактурами, гнойным артритом, малигнизацией (злокачественным перерождением тканей). Постоянно существующий очаг инфекции влияет на весь организм, вызывая амилоидоз почек и изменения внутренних органов. В период рецидива и при ослаблении организма возможен сепсис.
Диагностика
Постановка диагноза при хроническом остеомиелите в большинстве случаев не вызывает затруднений. Для подтверждения проводят МРТ, КТ или рентгенографию. Для выявления свищевых ходов и их связи с остеомиелитическим очагом выполняют фистулографию.
Лечение
Операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию (секвестрэктомию) – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
Источник

