Что такое трихомонадное воспаление

Трихомониаз (трихомоноз) – половая инфекция, вызывающая воспаление органов мочеполовой системы. Проявляется признаками кольпита, уретрита, цистита, проктита. Часто сочетается с другими генитальными инфекциями: хламидиозом, гонореей, микоплазмой, кандидозом и т. д. В острой стадии отмечаются обильные выделения из влагалища, зуд и жжение – у женщин и болезненность при мочеиспускании – у мужчин. При отсутствии адекватного лечения переходит в хроническую форму и в дальнейшем может служить причиной простатита, бесплодия, осложненной беременности и родов, детской патологии и смертности.
Общие сведения
Трихомониаз (или трихомоноз) урогенитальный является заболеванием исключительно мочеполовой системы человека. Возбудитель трихомониаза – влагалищная (вагинальная) трихомонада, передающаяся половым путем.
Органы–мишени трихомониаза у мужчин — это уретра, простата, яички и их придатки, семенные пузырьки, а у женщин — влагалище, влагалищная часть цервикального канала, мочеиспускательный канал. Влагалищная трихомонада у женщин обнаруживается чаще по причине более выраженных проявлений трихомониаза и более частого посещения врача в профилактических целях. В основном, трихомониазом заболевают женщины репродуктивного возраста от 16 до 35 лет. Во время родов заражение трихомониазом новорожденного от больной матери происходит примерно в 5% случаев. У новорожденных трихомониаз протекает в легкой форме из-за особенностей строения эпителия и способен самоизлечиваться.
У мужчин, обычно, присутствие трихомонад не вызывает явной симптоматики трихомониаза, они зачастую являются носителями трихомонад и, не испытывая явного недомогания, передают инфекцию своим половым партнерам. Трихомониаз может быть одной из причин негонококкового уретрита, хронического простатита и эпидидимита (воспаления придатка яичка), способствовать развитию мужского бесплодия из-за снижения подвижности и жизнеспособности сперматозоидов.
Заражение трихомониазом в основном происходит при половых контактах. Бытовым путём — через загрязненное больным бельё, полотенца, купальники трихомониаз передается крайне редко.
Число заболеваний, связанных с трихомониазом, велико. Трихомониаз часто выявляется с другими возбудителями ИППП (гонококками, хламидиями, уреаплазмами, грибами рода кандида, вирусами герпеса). В настоящее время считают, что трихомонады способствуют развитию диабета, мастопатии, аллергии и даже онкологических заболеваний.

Трихомониаз
Биологические особенности возбудителя трихомониаза
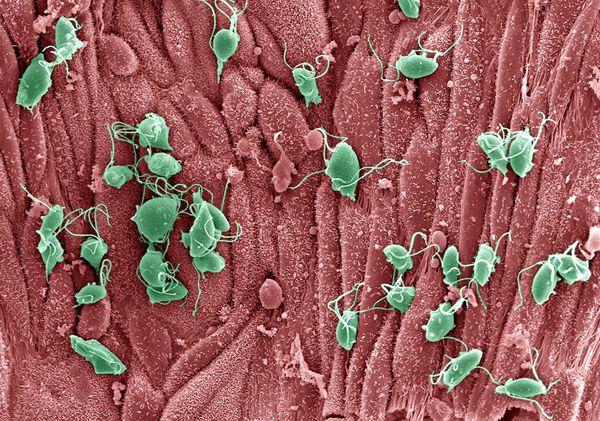
Возбудители трихомониаза – трихомонады (Тип Простейшие, Семейство Жгутиковые) – одноклеточные анаэробные организмы – паразиты, широко распространены в природе. В теле человека паразитируют 3 вида трихомонад: вагинальная (наиболее крупная, активная, патогенная), ротовая и кишечная. Благодаря жгутикам трихомонады очень активны и подвижны. Трихомонады бесполы и всеядны, быстро размножаются в оптимальных условиях – при отсутствии кислорода и при t =35-37°С.
Трихомонады закрепляются в клетках слизистой оболочки мочеполового тракта и вызывают там воспалительный процесс. Продукты жизнедеятельности трихомонад отравляют организм человека, снижают его иммунитет.
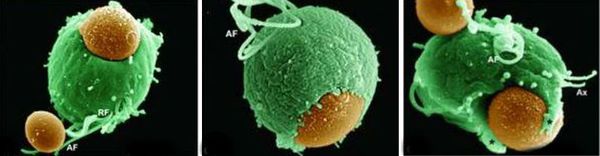
Трихомонады могут обитать в половых органах и даже в кровяном русле, куда проникают через лимфатические пути, межклеточные пространства с помощью фермента — гиалуронидазы. Трихомонады чрезвычайно приспособлены к существованию в организме человека: могут менять форму, маскироваться под клетки плазмы крови (тромбоциты, лимфоциты) — что затрудняет диагностику трихомониаза; «цеплять» на себя других микробов и этим способом уклоняться от иммунной атаки организма.
Микроорганизмы (гонококки, уреаплазмы, хламидии, грибы рода кандида, вирусы герпеса, цитомегаловирус), попадая внутрь трихомонад, находят там защиту от действия лекарств и иммунной системы человека. Подвижные трихомонады могут разносить других микробов по мочеполовой системе и по кровеносным сосудам. Повреждая эпителий, трихомонады снижают его защитную функцию, и облегчают проникновение микробов и вирусов, передающихся половым путем (в том числе ВИЧ).
Хотя современная венерология владеет эффективными медикаментозными методами лечения большинства половых инфекций, избавиться от трихомониаза полностью чрезвычайно сложно даже в наши дни. Дело в том, что небелковая оболочка трихомонады не реагирует на действие антибиотиков и может быть разрушена только специальными противопротозойными препаратами.
Клиническая картина трихомониаза
Обычно инкубационный период трихомониаза длится от 2 дней до 2 месяцев. Если трихомониаз протекает в стертой форме, то первые симптомы могут проявиться через несколько месяцев после заражения при снижении иммунитета или обострении других хронических инфекций.
Трихомониаз (в зависимости от выраженности симптомов и длительности) может протекать в острой, подстрой, хронической формах и как трихомонадоносительство.
Клинические проявления трихомониаза у мужчин и у женщин различны. Трихомониаз у женщин протекает с более выраженными симптомами, мужской трихомониаз обычно существует в форме трихомонадоносительства.
Трихомониаз у женщин проявляется в форме уретрита, вульвовагинита, бартолинита, цервицита. Острая стадия трихомониаза имеет следующие проявления:
- значительные пенистые выделения желтого, зеленого цвета, с неприятным запахом;
- покраснение и раздражение слизистой гениталий (зуд, жжение), дерматит внутренней поверхности бёдер;
- повреждения слизистой гениталий (эрозии, язвочки);
- дискомфорт при мочеиспускании, дизурия;
- неприятные ощущения при половом контакте;
- иногда боли внизу живота.
Симптомы трихомониаза у женщин усиливаются перед наступлением месячных.
В детском возрасте трихомониаз наблюдается нечасто, как правило, у девочек. Заражение происходит неполовым путём от больных матерей через предметы обихода, бельё. Трихомониаз у девочек проявляется в виде вульвовагинита, при остром течении которого симптомы аналогичны взрослой форме заболевания.
Трихомониаз у мужчин протекает в виде трихомонадного уретрита (поражается мочеиспускательный канал) и сопровождается слизисто-гнойными выделениями, легким зудом, жжением сразу после полового акта либо мочеиспускания. При обследовании наблюдаются твёрдые инфильтраты, стриктура уретры. Трихомониаз может поражать предстательную железу и придатки яичек, вызывать простатит (в 40% случаев) и эпидидимит. Очень редко при трихомониазе у мужчин наблюдаются эрозии и язвочки слизистой, воспаление срединного шва.
Характер и количество выделений зависит от стадии воспалительного процесса: при хроническом трихомониазе отмечается незначительное количество слизистых выделений. Со временем они могут стихнуть, но выздоровление не наступает.
Свежий трихомониаз, при отсутствии лечения, переходит в хроническую форму (если от момента заражения прошло более 2 месяцев) или в трихомонадоносительство. Хронический трихомониаз может годами протекать с малой симптоматикой (~ у 4% сопровождается дизурией и небольшими болевыми ощущениями, ~ у 5-8% половые расстройства).
Трихомонадоносительство выделяют как форму трихомониаза, при которой возбудитель выявлен лабораторно, но проявления заболевания отсутствуют. Это деление условно, так как разные формы трихомониаза могу переходить друг в друга. Стертые формы трихомониаза играют большую роль в распространении заболевания. Обитающий в мочеполовой системе возбудитель является источником заражения партнёра при половом акте и собственного повторного инфицирования.
Трихомониаз опасен своими осложнениями, т. к. увеличивает риск передачи других инфекций (в том числе ВИЧ), патологий беременности (преждевременные роды, мёртворождение), развитие бесплодия (мужского и женского), рака шейки матки, хронических заболеваний мочеполовой системы. При наличии сходных симптомов и даже при отсутствии их необходимо обследоваться на трихомониаз, и возможно другие ИППП. Это важно для женщин, планирующих беременность, для половых партнёров — трихомонадоносителей и больных трихомониазом; для всех, ведущих активную сексуальную жизнь.
Самолечение трихомониаза может привести к противоположному результату: трихомонады переходят в более агрессивную форму, начинают активнее размножаться, болезнь при этом приобретает скрытые или атипичные формы. Диагностировать и лечить трихомониаз в этом случае бывает гораздо сложнее.
Диагностика трихомониаза
Диагностика трихомониаза заключается в обнаружении возбудителя с помощью различных методов.
На основании жалоб больных и осмотра можно заподозрить наличие трихомонад. При осмотре у больных трихомониазом женщин наблюдаются признаки воспаления — отек и гиперемия вульвы и влагалища. При проведении кольпоскопии может наблюдаться симптом «земляничного цервикса»: покраснение слизистой с точечными и очаговыми кровоизлияниями на шейке матки. Отмечается дисплазия эпителия, иногда возможно появление атипичных эпителиальных клеток.
Достоверно трихомониаз выявляется с помощью лабораторных методов:
- микроскопии исследуемого материала (у женщин – мазки из влагалища и уретры, у мужчин — мазки из уретры);
- культурального (микробиологического) метода с использованием искусственных питательных сред;
- иммунологического метода;
- ПЦР – диагностики.
Трихомониаз у мужчин диагностируется труднее, из-за отсутствия симптоматики, кроме того трихомонады при таком течении заболевания находятся в нетипичной амебовидной форме. Перед планированием беременности и мужчина, и женщина должны пройти полное обследование на ИППП, в том числе на трихомониаз.
Лечение трихомониаза
Лечение трихомониаза проводят венерологи, гинекологи и урологи. Оно необходимо проводить при любых формах заболевания вне зависимости от наличия или отсутствии проявлений. Лечение трихомониаза нужно проводить одновременно для половых партнеров (даже при отрицательных анализах одного из них). Лечение трихомониаза только у одного из половых партнеров оказывается неэффективным, т. к. может происходить повторное заражение после лечения. Выработка антител против возбудителя трихомониаза не образует стойкого иммунитета, после лечения можно снова заболеть при повторном заражении.
Лечение трихомониаза необходимо сочетать с лечением других ИППП, которые часто сопровождают заболевание.
Необходимость лечения трихомониаза у беременной определяет врач, назначать его можно только во втором триместре беременности. По причине нечувствительности трихомонад к антибиотикам, при лечении трихомониаза назначают антипаразитарную терапию: используют препараты группы 5-нитроимидазолов. К ним относятся тинидазол, метронидазол, орнидазол, ниморазол, тернидазол. При лечении трихомониаза запрещено употреблять алкоголь даже в малых количествах, так как все препараты за исключением орнидазола вызывают антабусподобный синдром (влияют на обмен алкоголя в организме). Если трихомониаз протекает в неосложненной острой (подострой) форме, лечение заключается в приеме внутрь противопротозойных препаратов. При осложненном и хроническом течении трихомониаза предварительно назначается стимулирующая терапия. Симптоматическое и местное лечение применяют по показаниям. Только местное лечение трихомониаза (мази, свечи) будет неэффективно. При наличии смешанной инфекции (хламидии, уреаплазмы, гонококки, цитомегаловирус, кандиды) совместно с антипаразитарным препаратом назначается антибиотик.
Трихомониаз считают излечённым, когда возбудитель при диагностике не выявляется, и клинических симптомов не наблюдается. Половая жизнь во время лечения исключается. Необходимо сообщать своему половому партнеру о наличии трихомониаза и других ЗППП, о необходимости обследования и лечения.
Результат лечения трихомониаза зависит от нормализации микрофлоры мочеполовой системы и организма в целом. У женщин с этой целью используют вакцину против из инактивированных ацидофильных лактобацилл. Возможно назначение иммуномодулирующих препаратов.
Иногда встречается устойчивость трихомонад к определённому препарату группы 5-нитроимидазолов (обычно частичная), но изменение дозы, длительности приема или замена препарата этой же группы дают положительный результат в лечении трихомониаза. Чтобы избежать развития устойчивости трихомонад к антипаразитарным препаратам, проходя курс терапии, необходимо строго соблюдать все рекомендации врача.
Источник
Трихомониа́з — инвазионное заболевание органов мочеполовой системы человека. Возбудитель — влагалищная трихомонада.
На 2015 год количество заражённых по миру составляет 122 миллиона человек — менее 2 % земного населения. Необходимо использовать культуральный метод (бак-посев на трихомонады) и только спустя несколько дней (3-5) можно анализировать результаты. Желательно сделать несколько посевов в разных клиниках.
Симптомы заболевания у женщин[править | править код]
- обильные пенистые или жидкие выделения желтоватого, зеленоватого оттенка с неприятным «рыбным» запахом;
- зуд, жжение и гиперемия наружных половых органов;
- боль при мочеиспускании;
- боль при половых контактах.
- слизистая оболочка влагалища резко гиперемирована, легко кровоточит, покрыта гнойными выделениями
Симптомы заболевания у мужчин[править | править код]
У мужчин возникают следующие симптомы:
- выделения из мочеиспускательного канала;
- боль при мочеиспускании;
- при поражении предстательной железы — симптомы простатита;
- в редких случаях возможно выделение крови из мочеиспускательного канала.
Осложнения трихомониаза[править | править код]
У женщин трихомониаз может вызвать воспаление вульвы и промежности с отеком половых губ. Изредка бывают осложнения, включая бартолинит, скинеит и цистит. У мужчин наиболее частое осложнение трихомониаза — простатит, бесплодность.
Диагностика и лечение трихомониаза[править | править код]
Микрофотография положительного теста на трихомониаз. Трихомонада — небольшой тёмный организм справа вверху.
Верификация диагноза урогенитального трихомониаза базируется на результатах лабораторных исследований — обнаружения T. vaginalis с помощью следующих методов:
- Микроскопического исследования свежего неокрашенного препарата (световое, фазовоконтрастное и темнопольное). Особенностью данного метода является немедленное исследование после получения клинического материала. Наибольшая чувствительность и специфичность микроскопического исследования нативного препарата достигается при выраженных формах заболевания.
- микроскопического исследования препарата, окрашенного 1 % раствором метиленового синего, по Граму и по Романовскому — Гимзе. Является наиболее доступным методом исследования, однако чувствительность его не превышает 40—60 % в связи с субъективной оценкой результатов.
- Молекулярно-биологические методы исследования — ПЦР и NASBA (англ. NASBA). Характеризуется максимальными показателями диагностической чувствительности, специфичности и достоверности в целом. Полученный результат не требует подтверждения другими методами[источник не указан 2935 дней].
- Культурального исследования (показано при мало- и бессимптомных формах заболевания)[3].
При отсутствии симптомов, в подавляющем большинстве случаев диагноз поставлен неверно и пациент полностью здоров.
Лечение трихомониаза должно быть комплексным и индивидуальным. Очень важно довести лечение до конца, ибо недолеченный трихомониаз может приобрести хроническую форму и проявить себя через несколько лет.
Лечение трихомониаза сводится к назначению противотрихомонадных препаратов для приема внутрь. Местное лечение (влагалищные таблетки и свечи) неэффективно.
В ряде случаев назначают лечение, дополняющее противотрихомонадные препараты (иммунотерапия, общеукрепляющие препараты, массаж предстательной железы, инстилляции уретры, физиотерапия и т. д.).
Существует мнение[источник не указан 2920 дней] среди венерологов, что трихомониаз получил широкое распространение по причине его неэффективного диагностирования урологами и главным образом гинекологами. В венерологии основным методом для обнаружения трихомониаза является взятие мазка на посев. В гинекологии и урологии для диагностирования трихомониаза в основном используется ПЦР. При этом большинство мужчин предпочитают обращаться к венерологам, и наоборот, большинство женщин предпочитают лечиться у гинекологов. По этой причине существует точка зрения, что основными переносчиками трихомониаза являются женщины[источник не указан 2920 дней].
Трихомониаз и беременность[править | править код]
Беременным женщинам необходимо неоднократно убедиться в правильности поставленного диагноза, сдать анализы в нескольких клиниках. Предполагается, что метронидазол можно принимать после I триместра беременности, однако безопасность этого препарата не подтверждена. Препарат опасен для ребенка и решение о его приеме должно приниматься только в самых тяжелых случаях врачебной комиссией. Ни в коем случае не принимать лекарства при отсутствии симптомов заболевания.
Трихомониаз не относится к тем заболеваниям, которые оказывают фатальное влияние на плод, не вызывает пороки развития у плода. Однако, трихомониаз при беременности — состояние весьма нежелательное. Агрессивная среда, которая формируется во влагалище беременной женщины, больной трихомониазом, может «расплавлять» нижний полюс плодного пузыря и приводить к излитию околоплодных вод, а в итоге — к выкидышу или преждевременным родам. Сами трихомонады не проникают к плоду через плаценту, но могут служить «транспортом», в котором хламидии, гонококки и прочие инфекционные агенты быстро продвигаются в полость матки. Это связано со способностью трихомонады поглощать микроорганизмы, не убивая их. Внутри трихомонады микробы защищены от антибиотиков, их невозможно выявить при диагностике. Часто после лечения трихомониаза вдруг выявляются давно пролеченные или никогда ранее не выявляемые у данной женщины инфекции. Кроме того, возможно инфицирование ребенка при прохождении родовых путей, пораженных трихомонадами.[4]
Примечания[править | править код]
- ↑ 1 2 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 3 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путём, и урогенитальными инфекциями (РОДВК, 2012)
- ↑ Трихомониаз. Симптомы и лечение трихомониаза
Источник
Над статьей доктора
Агапова Сергея Анатольевича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 8 мая 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).

Трихомониаз является распространённой инфекцией. По данным ВОЗ (Всемирной организации здравоохранения) в 2001 году было зарегистрировано 113 миллионов новых случаев в Африке и Азии заболеваний, вызванных влагалищной трихомонадой, и 19 миллионов новых случаев в Европе и Северной Америке.[1] В 2014 году в Российской Федерации уровень заболеваемости составил 71,1 на 100 000 населения.[2]
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
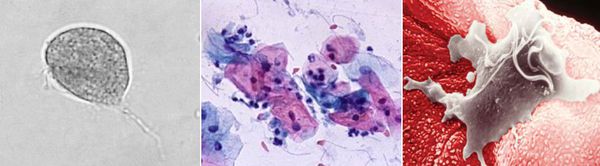
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны.[3]
Пути передачи инфекции:
- Половой путь — передача через вагинальный контакт. Хотя в ряде исследований трихомонады находили в орофарингеальных смывах[4], передача при оральном сексе не доказана.
- Интранатальный — передача инфекции от больной матери новорождённому при родах — составляет менее 5% случаев.[5]
- Контактно-бытовой. Проведённое исследование в Замбии показало, что высокая распространённость трихомониаза у девственниц (27%) обусловлена несексуальной передачей трихомониаза через воду для купания и использование «общего» мыла.[6]
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания;[7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях;[8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз.[9]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания.[10]
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке.[11]
Основными симптомами трихомониаза у женщин являются:
- зуд, жжение в области влагалища и вульвы (наружных половых органов);
- дизурия (частое и болезненное мочеиспускание) и боль внизу живота;
- диспареуния — боль во время половых контактов;
- эритема и отёчность преддверия влагалища, малых и больших половых губ;
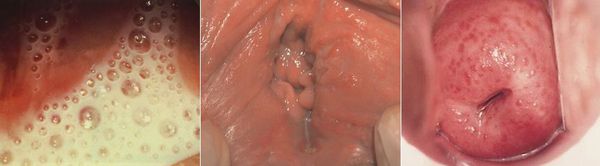
- жидкие выделения из влагалища серо-жёлтого цвета с неприятным запахом в 40-50% случаев; классические «пенистые» выделения выявляются примерно у 10% пациенток .[11]
Редкими проявлениями трихомониаза у женщин являются:
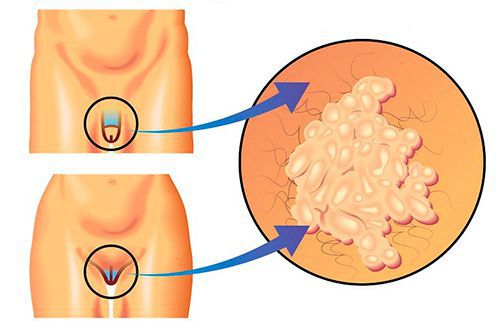
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники;[12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища.[13]
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин.[14]
Основными симптомами трихомониаза у мужчин являются:
- зуд, жжение в мочеиспускательном канале;
- дизурия (частое и болезненное мочеиспускание);
- покраснение и отёчность «губок» уретры;
- мутные слизистые, реже прозрачные, тянущиеся выделения из уретры.[11]
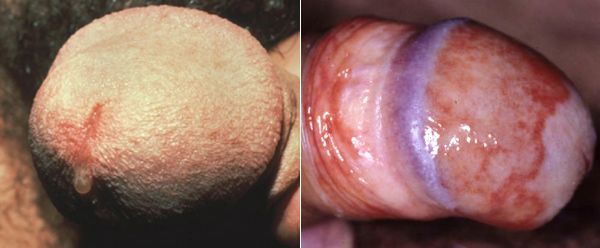
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы.[15]
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом.[16]
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки.[17]
Другой значимой особенностью трихомонад является использование макромолекул человека-хозяина, таких как 1-антитрипсин, α2-макроглобулин, фибронектин, лактоферрин, и другие железосвязывающие и железосодержащие белки, липопротеины и липиды. Они являются значимыми для выживания паразита и способствуют метаболизму и патогенности трихомонад либо путём биологической мимикрии («маскировки»), либо путём накопления питательных веществ хозяина.[18]
Способность трихомонад к фагоцитозу — поглощению других одноклеточных организмов — давно известна. При электронной микроскопии в вакуолях трихомонад находили бактерии, вирусы, реже лейкоциты и эритроциты. Особое значение придаётся фагоцитозу возбудителей, сопутствующих трихомониазу половых инфекций — гонококкам, хламидиям и микоплазмам, что вызвало мнение о «сохранности» этих микроорганизмов внутри трихомонад, ведущее к рецидиву заболеваний, вызванных ими. Однако проведённые исследования показали, что внутри цитоплазмы трихомонады все эти микроорганизмы теряют возможность к размножению, а в большинстве случаев уничтожаются паразитом.[19][20]
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки.[21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis;
- Простатит (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища.[10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм.[22]
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией.[23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности.[24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита.[31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин.[25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин.[26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ.[32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев.[33]
Прочие осложнения
Сообщалось о паранефральном абсцессе[27], абсцессе головного мозга[28] у новорождённого, абсцессе срединного шва полового члена[29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом.[30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются[2]:
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
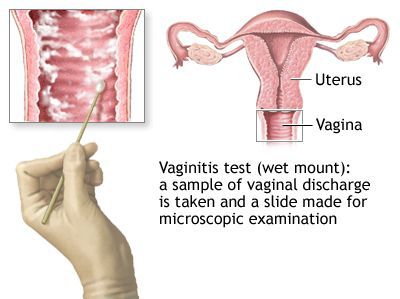
Микроскопия нативного препарата («влажный мазок») является наиболее распространённым методом диагностики T. vaginalis из-за удобства и относительно низкой стоимости. К сожалению, чувствительность этого метода низкая (51-65%) в вагинальных образцах и ещё ниже у мужчин (в уретральных мазках, осадке мочи и сперме). Метод основан на выявлении движущихся трихомонад в мазке, разбавленном физиологическом раствором. Необходим немедленный просмотр препарата, поскольку чувствительность исследования снижается до 20% в течение 1 часа после сбора материала.[34]
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования.[2]
Культуральное исследование
Проведение рекомендовано при малосимптомных и асимптомных формах заболевания, а также для выявления нитроимидазол-устойчивости трихомонад. Считается «золотым» стандартом диагностики с чувствительностью до 95% и специфичностью до 100%.[35] Однако в рутинной практике применяется редко из-за трудоёмкости, длительности исследования и дороговизны.
Молекулярно-биологические методы
Позволяют обнаружить специфические фрагменты ДНК и РНК вагинальной трихомонады с помощью тест-систем, разрешённых к медицинскому применению. Обладают высокой чувствительностью (88-97%) и специфичностью (98-99%). Наиболее часто в России применяют метод амплификации ДНК — полимеразную цепную реакцию (ПЦР).
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма.[2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо.[2]
«Провокации» перед исследованием
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана.[2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней[36] или 2,0 г перорально однократно.[37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней.[38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности).[39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней.[40]
Тинидазол (Фазижин, Тиниба) — эффективность п
