Что такое острогнойное воспаление
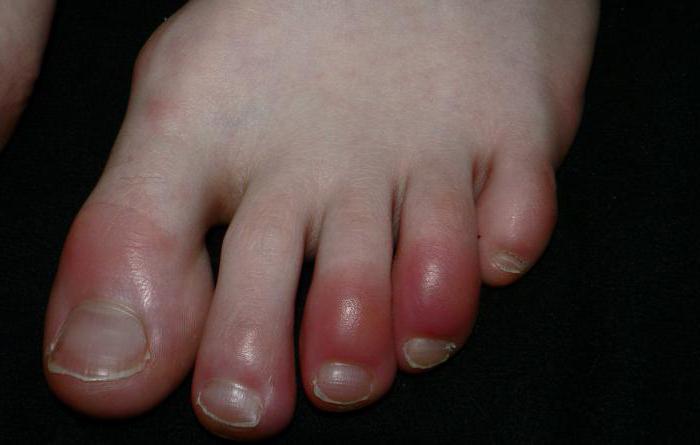
Гнойное воспаление – это достаточно актуальная тема для обсуждения, так как в последнее время все больше людей стало обращаться к врачам с подобными проблемами. Причинами столь резкого ухудшения состояния здоровья населения могут быть разные факторы. О них и о многом другом мы и хотим поговорить в нашей статье. Собранная информация направлена на помощь пострадавшим от подобного заболевания.
Что такое воспаление

Гнойное воспаление – это одна из форм заболевания, и прежде чем начать разбираться с его видами, нам необходимо понять, что оно собой представляет. Еще древние врачеватели определили, что это защитная реакция тела человека на раздражитель. В роли раздражителя может выступать как вирус, так и заноза. Есть множество терминов, характеризующих этот процесс, но самым основным является фагоцитоз, о котором говорил знаменитый Мечников, то есть процесс уничтожения раздражающего агента внутри клетки.
Причины гнойного воспаления
В медицине известно несколько возможных причин, когда начинается гниение. Среди самых распространенных вариантов можно назвать:
- попадание инфекций и их токсина в организм человека;
- последствия воздействия внешних факторов, таких как ожоги, облучения, обморожения;
- последствия ушибов или другого рода ранений;
- попадание химических раздражителей;
- внутренние процессы в организме, вроде некроза ткани или отложения солей.
Что происходит в тот момент, когда начинается гнойное воспаление тканей? Чтобы понять суть, возьмем самый простой пример: попадание занозы. Когда она только попала в кожу, то вытащить ее бывает абсолютно невозможно, но же через некоторое время мы легко можем извлечь ее из кожи вместе с гноем, который успевает за это время собраться. Что же произошло, и почему собрался гной, как началось гнойное воспаление? Попавшая в кожу заноза воспринимается организмом как чужеродное тело и угроза. Как реагирует тело? Оно увеличивает приток крови на пораженном участке, кровь приносит с собой много полезных элементов, которые работают как часы, и каждый из них выполняет свою задачу:
- тромбоцит склеивается с себе подобными и формирует, таким образом, защитный слой на ране;
- эритроцит снабжает пораженный участок кожи или органа кислородом;
- плазма приносит питательные элементы для скорейшего заживления раны;
- белые тельца (лейкоциты) вступают в бой с непосредственно инородным телом.
Откуда же берется гной? Дело в том, что в процессе борьбы белые тельца крови погибают, их роль состоит в том, чтобы обхватив инородное тело, поглотить его и разрушить. Но, разрушая врага, лейкоцит разрушается и сам, приобретая при этом желтоватый цвет, это и есть гной. Если в процессе борьбы с раздражителем происходит отмирание неких частей кожи или органа, то лейкоцит также обхватывает отмершие части, чтобы не дать им развить процесс в организме. Таким образом, лейкоциты прокладывают гною выход наверх. Если у вас есть боли при надавливании на гнойное воспаление, значит, здесь были задеты нервные окончания, которых огромное множество в организме. В таком случае нужно внимательно исследовать пораженный участок, чтобы не получить осложнение.
Формы воспаления
Учитывая, где начался процесс, и насколько силен или слаб иммунитет человека, мы можем выделить такие формы гнойного воспаления:
- Абсцесс — так называют гнойное образование, которое образуется в ткани, при этом оно выделено в отдельную капсулу. Образование абсцесса указывает на хороший иммунитет человека. Вокруг него сразу начинает образовываться защитная корочка, не позволяющая распространяться инфекции. Часто так характеризуется гнойное воспаление зуба.
- Флегмона — характеризуется более рыхлой консистенцией образования, которое чаще всего возникает в пространстве между мышцами. Она является показателем, что у человека не очень хороший иммунитет. Чаще всего пациента помещают в больницу для решения проблемы.
- Эмпиема — это сбор гноя в органах с полой структурой. В данном случае границами гнойника является естественная ткань органа.
Течение гнойного воспаления

Такого рода воспаление бывает двух видов: острое и хроническое. Острое гнойное воспаление распространяется довольно быстро, и вскоре мы можем наблюдать выплеск экссудата наружу, либо на поверхность кожи, либо в соседнюю полость органа. Большое количество гноя может привести к интоксикации организма, и, как следствие, к его истощению. Хроническое гнойное воспаление изменяет состав клетки, и в его составе начинают появляться лимфоциты и микрофаги. Также для этой формы характерны образования рубцов и затвердений, но все это возможно лишь при неправильном решении.
Исход болезни
Конечно, исход болезни, как и любого другого заболевания, зависит от правильности лечения и характера раны. Чего стоит опасаться прежде всего?
- Рубцы. Редко кого украшают рубцы после неудачной борьбы с воспалением.
- Кровотечение. Если болезнь дошла до лимфатических узлов, то может быть именно такой вариант исхода.
- Гангрена. Это один из самых страшных вариантов, начинается отмирание тканей, то есть некроз.
Гнойное воспаление кожи
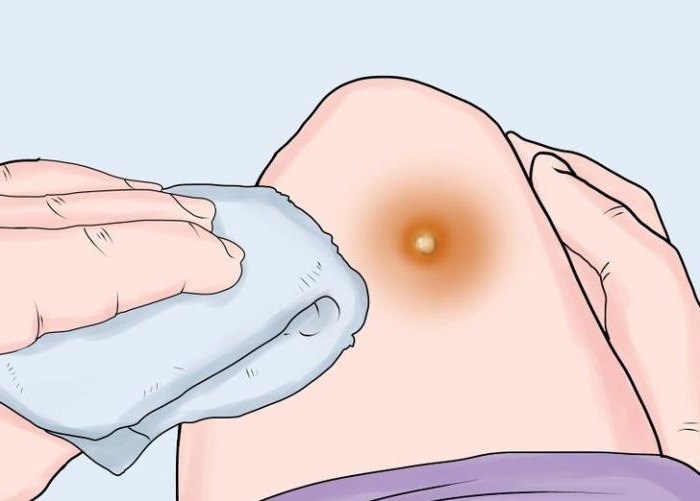
Чаще всего мы все сталкиваемся именно с таким видом воспаления. В каких вариантах мы можем увидеть его?
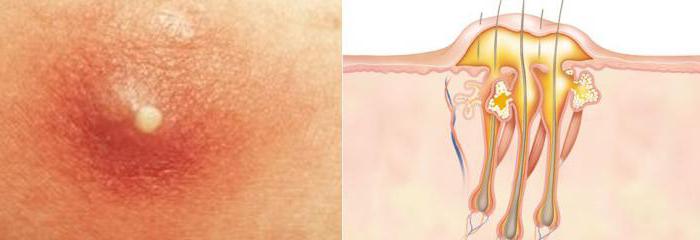
- Пиодермия — появляется вследствие неправильного обращения с укусами насекомых, маленьких разрезов кожи и т. д. На коже выглядит как маленькие пузырьки вокруг ранки.
- Фолликул — в данном случае под угрозой оказывается волосяной мешок, он начинает гноиться.
- Фурункул — это расплавление волосяного фолликула. Опасным фактором является то, что он очень легко перерастает в заболевание фурункулез, когда наблюдается уже много таких образований.
- Карбункул — также гнойник на коже, но большого размера, обычно лечат с применением хирургических методов, после чего остается большая пустая полость в коже, потом на месте раны появляются рубцы.
- Гидраденит — гнойное образование в области паха или подмышки в месте, где находятся сальные железы.
Осложнения

То, чем закончится процесс гниения, зависит от нескольких важных факторов:
- степень агрессии раздражающего элемента;
- глубина проникновения заражения;
- качество иммунитета пострадавшего.
После того как лечение закончилось и полость с гноем опустошилась, на ее месте остается мягкая ткань, которая потом сменяется свежей кожей, но возможно появление рубцов. Если лечение не было проведено правильно, то может начаться процесс осложнения, который не очень хорошо отражается на состоянии человека:
- гной может распространиться на другие ткани и органы;
- в процессе гниения инфекция может попасть в кровеносный поток, и, как следствие, может начаться сепсис, кровотечение и тромбоз;
- отмирание кожных покровов и тканей органов;
- ослабление иммунитета и общего состояния организма человека, что может привести к недоразвитости органов.
Лечение
В зависимости о тяжести заболевания, происходит и лечение. Допускается как лечение в домашних условиях, так и хирургическое вмешательство, а также лечение в стационаре.
Рассмотрим варианты возможного лечения:
- при абсцессе человеку делают надрез и промывают полость, где был гной, закрывают рану от воздействия окружающей среды;
- при флегмоне необходимо применение лекарственных препаратов после вскрытия гнойников и глубокой очистки;
- при эпиеме необходимо хирургическое вмешательство, когда ткань органа вскрывается, удаляется гной, чистится полость, затем проводится усиленное лечение, направленное на поднятие иммунитета и заживление раны.
Важно знать, что при лечении разного рода гнойников необходимо избегать контакта с водой, нельзя делать никаких компрессов или массажей, чтобы не спровоцировать распространение инфекции. Кожу нужно обрабатывать специальными средствами с той же целью. Зеленка и йод – самые частые спиртовые растворы, которые используют для этой цели.
Если вы столкнулись с элементарной занозой, то, конечно, с ней можно справиться и в домашних условиях, но при этом также нужно быть очень осторожными. Перед извлечением занозы нужно тщательно обработать как пораженный участок кожи, так и инструмент, которым вы будете ее извлекать. После извлечения нужно сразу обработать кожу спиртом и заклеить рану пластырем до заживления или образования защитной корочки.
Антибиотики
Применение антибиотиков допускается только под строгим наблюдением лечащего врача. Не допускается самолечение, так как это может значительно ухудшить состояние больного. Прежде чем начать принимать лекарство, нужно определить чувствительность человека к его компонентам. Конечно, не рекомендуется применять антибиотики, если в них нет острой необходимости. Важно помнить, что применение антибиотиков, особенно бесконтрольное, может навредить нормальной работе организма. После того как у вас появилось подозрение на наличие гнойного воспаления, срочно обратитесь к специалисту за помощью. Если же вы перенесли хирургическое вмешательство и остались рубцы, то современная пластическая хирургия может исправить любые недостатки.
Источник
Выделяют две фазы воспаления:
1. Гидратация.
Характеризуется 5 признаками воспаления (краснота, припухлость, повышение температуры, болезненность), возникают явления ацидоза, повышается рН, то есть полностью отсутствует фагоцитоз, повышается количество ионов К (нарушаются обменные процессы). При нарушении обменных процессов происходит сдавливание тканей.
2. Дегидратация – все эти острые явления приходят в норму.
Стадии воспаления
Асептическое воспаление имеет 4 стадии:
1. Стадия воспалительного отека.
2. Клеточная инфильтрация и фагоцитоз.
3. Самоочищения и рассасывания.
4. Регенерации и рубцевания.
Стадии острогнойного воспаления (6 стадий):
1. Стадия воспалительного отека.
2. Клеточная инфильтрация и фагоцитоз.
3. Барьеризации.
4. Созревшего абсцесса.
5. Самоочищения и рассасывания.
6. Рубцевания.
Асептическое воспаление почти всегда проявляется гиперемией, повышением местной температуры, припухлостью, болью, нарушением функции и сопровождается образованием серозного, серозно-фибринозного, фибринозного экссудата.
Серозное воспаление наблюдают при закрытых повреждениях, ожогах и при инфекции маловирулентными микробами. Оно характеризуется образованием жидкого прозрачного или мутного серозного экссудата. Такой экссудат содержит 3—5% белка, главным образом альбуминов, продукты обмена и распада клеток, а также отделившиеся клетки пораженной ткани. Если в серозном экссудате имеется в большом количестве фибрин, то воспаление будет уже серозно-фибринозным. В отдельных случаях серозное воспаление может перейти в гнойное.
Фибринозное воспаление отчетливо проявляется при болезнях суставов, сухожильных влагалищ, бурс и других анатомических образований, выстланных синовиальными, слизистыми или серозными оболочками (плевра, брюшина и т. д.). Клиника в основном такая же, как и при остром воспалении.
Фибринозный экссудат содержит фибриноген. На месте припухлости будет выражена крепитация, как результат свертывания фибриногена и превращения его в фибрин. Он может осаждаться в анатомических полостях, может плавать среди суставной жидкости, а может превращаться в хрящеподобную ткань в виде зерен риса (их еще называют суставными мышами или артролитами). И асептическое и острогнойное воспаление сопровождается образованием воспалительного отека.
Воспалительные отеки – следствие пропитывания тканей серозным воспалительным экссудатом. Воспалительный отек характеризуется повышением местной температуры тела, болезненностью, при надавливании ямка выправляется самостоятельно через несколько минут.
Воспалительные отеки следует дифференцировать от:
- Холодных (функциональных) отеков — развиваются при недостаточности работы почек, печени, сердца (холодные на ощупь, безболезненные, при надавливании ямка выправляется за более длительный период). Функциональные отеки снижают резистентнось тканей и предрасполагают к распространению инфекции и развитию слоновости;
- Травматический отек – является следствием механического воздействия на ткани, это транссудативное пропитывание тканей. Развивается медленно, они безболезненны, общая температура не повышена. Припухлость тестообразной консистенции, жидкость (транссудат) накапливается в межтканевых пространствах.
Также необходимо разобраться, что такое воспалительный инфильтрат и пролиферат.
Воспалительный инфильтрат
Локализируется вблизи воспалительного фокуса (вокруг воспалительного отека), ямка исчезает медленнее, чем при воспалительном отеке (инфильтрат содержит больше клеточных элементов, чем экссудат).
Воспалительный пролиферат
Безболезненный, местная температура не повышена, ямка не образуется (плотная консистенция, из-за большого содержания клеточных элементов).
назад далее перейти к списку>>
Другие статьи:
- Влияние травмы на организм
- Воспалительная реакция, как защитно-приспособительная реакция
- Ветклиника и животные
- Этиологические факторы воспаления. Патогенез
- Классификация воспалительных процессов
- Исходы воспалительных процессов
- Лечение воспалительных процессов
Источник
Возбудителями гнойной инфекции являются гноеродные микроорганизмы: стафилококки, стрептококки, пневмококки, кишечная палочка, криптококки. Данная инфекция протекает в виде гнойного воспаления органов или ткани. В зависимости от клинической картины различают следующие виды гнойной инфекции: абсцесс, фурункул, карбункул, флегмона, эмпиема, сепсис, пустула и папула. Абсцесс (нарыв, гнойник) — ограниченное гнойное воспаление в органе или ткани с образованием полости, заполненной гноем. Возникает в результате воспалительного процесса, развивающегося вследствие проникновения в ткани гноеродных (стафилококков, стрептококков, кишечной палочки) и гнилостных микробов через поврежденную кожу и слизистые оболочки; при инъекциях, переливаниях крови (не соблюдая правила асептики); при переносе микробов кровью и лимфой из гнойного очага в здоровый; нагноении гематом и проникновении возбудителей некоторых заболеваний (актиномикоза, мыта, ботриомикоза и др.).При лечении животным необходимо предоставить покой. В первые 3—4 дня применяют спирт-ихтиоловые согревающие компрессы, повязки с мазью Вишневского, УВЧ-терапию, антибиотики с сульфаниламидными препаратами, короткие новокаиновыс блокады. С появлением флюктуации компрессы отменяют, очаги немедленно вскрывают и удаляют гной. Послеоперационное лечение проводят как при инфицированной ране. Фурункул (чирей) — ограниченное гнойное воспаление одного волосяного мешочка и одной сальной железы вместе с окружающей их рыхлой клетчаткой, вызываемое обычно желтым или белым стафилококком.Чаще поражаются те участки тела, где кожа склерозирована вследствие постоянного травмирования (холка, плечо, путовая область) или длительного воспаления, обусловленного такими причинами, как плохой уход за кожей (сильное загрязнение спины, шеи, конечности), ссадины, царапины, расчесы кожи, нарушение обмена веществ, гиповитаминозы А, В, С, слабая резистентность организма.Клиническими признаками фурункула являются следующие факторы. В первые 2-3 дня в коже вокруг волосяного мешочка возникает воспалительный отек, который может увеличиться до размера лесного ореха. В самом волосяном мешочке скапливается большое количество микробов, лейкоцитов. Припухлость гиперемирована, плотной консистенции, болезненна, имеет четкие границы. На вершине припухлости появляется желто-белое пятно, слои кожи истончаются, отмечается флюктуация. К 8-10-му дню волосяная луковица и сальная железа некротизируются и образуется стержень (гнойная пробка) фурункула, который выталкивается наружу, а на его месте образуется некротическая язва, покрытая розовато-красной грануляционной тканью и корками засохшего гноя. Язва быстро заживает с образованием небольшого рубца. При лечении фурункула в первые дни обрабатывают кожу вокруг гнойного очага спиртовым раствором, йодом, дубящими веществами (перманганат калия, танин). Местно применяют сухое тепло (лампы соллюкс, Минина, УВЧ, ультрафиолетовые лучи); обкалывание фурункула через 1-2 дня новокаином с пенициллином. Не рекомендуется применять влажные повязки и компрессы, так как они способствуют распространению микроорганизмов по тканям, что приводит к образованию новых фурункулов. Созревшие фурункулы вскрывают и лечат мазями (ихтиоловой, пенициллиновой, Вишневского) и линиментами стрептоцида, синтомицина.Общее лечение осуществляют комплексно, с применением противосептических препаратов (антибиотики, сульфаниламиды). Хороший эффект получают от аутогемотерапии, переливании крови небольшими дозами, новокаиновой блокады (внутривенная, поясничная, короткая).Карбункул (многоголовый чирей, углевик) — острое гнойно-некротическое воспаление группы волосяных луковиц и сальных желез вместе с окружающей их кожей и подкожной клетчаткой. Слияние нескольких фурункулов в крупные воспалительные очаги называют карбункулезом. Возбудителями карбункула являются стафилококки и стрептококки, проникающие через устье волосяных мешочков. Развитию болезни способствуют кахексия, нарушение обменных процессов в организме (ожирение). Предрасполагающие причины такие же, как при фурункулезе. Клиническими признаками карбункула являются: ограниченная красно-багровая, плотной консистенции, болезненная припухлость с множеством гнойников и отверстий, из которых выделяется густой гной. Отдельные отверстия могут сливаться, образуя большое отверстие в коже, из которого постепенно отторгается омертвевший стержень. Продолжительность процесса — 3—4 недели. Заболевание может сопровождаться интоксикацией, образованием лимфогенных и гематогенных метастазов, повышением температуры тела. Лечение такое же, как и при фурункулезе. Если в течение 2-3- х дней не наблюдается облегчение, прибегают к операции — делают разрез, иссекают некротические ткани, вскрывают гнойные затеки, полость заполняют тампонами, пропитанными мазью Вишневского, линиментами синтомицина или стрептоцида. В дальнейшем лечение проводят как при инфицированной рапе. Флегмона — острое гнойное или гнилостное диффузное (разлитое) воспаление рыхлой клетчатки (подкожной, межмышечной, подфасциальной, забрюшинной), развивающееся в очагах с пониженной сопротивляемостью тканей. Возбудителями флегмона являются обычные микробы нагноения (стрептококки, стафилококки и комбинированные инфекции несколькими микробами). Наиболее опасными считаются флегмоны, вызванные стрептококками и анаэробными формами. Флегмоны могут также возникать в результате травматических повреждений как осложнение местных гнойных процессов (воспалившаяся рана, абсцесс, остеомиелит, гнойный артрит); при попадании под кожу сильных химических раздражителей (скипидар, раствор натрия хлорида и другие концентрированные химикаты). При лечении больному животному предоставляют покой, обильную подстилку, частый водопой, хорошее кормление, но дачу концентратов уменьшают. В начальной стадии применяют согревающие спиртовые, спирто-ихтиоловыс, камфорные компрессы; общую противосептическую терапию. При таком комплексном лечении удается приостановить развитие флегмоны и предотвратить гнойное расплавление тканей или ускорить нагноение (абсцедирование). Созревшие абсцессы вскрывают, дренируют и лечат как гнойную рану. Эмпиема (нагноение) — скопление гноя в какой-либо анатомической полости тела при гнойных воспалениях.Лечение осуществляется только оперативным путем. Вскрывают гнойно-воспалительную полость, удаляют гной, вставляют дренаж для его стока и лечат открытым методом с применением антисептических средств. Пустула — гнойничок, развивающийся в коже и некоторых слизистых оболочках (например, в ротовой полости). Папулы — уплотненные участки, развивающиеся на коже при различных заболеваниях, не содержащие жидкости и несколько возвышающиеся над уровнем поверхности кожи. Хирургический сепсис — тяжелое инфекционное заболевание, вызываемое циркулирующими в крови гноеродными патогенными возбудителями и их токсинами при нарушенной реактивности организма.
Абсцесс
Абсцесс, или нарыв (гнойник) – ограниченная патологическая полость, заполненная гноем, возникшая вследствие пространственно локализованного острого гнойного, чаще инфекционного, воспаления рыхлой клетчатки, реже – других тканей и органов.
Этиология. Абсцессы возникают в результате внедрения в ткани гноеродных микроорганизмов, чаще стафиллококков, стрептококков, палочек синего гноя или кишечной, криптококков, туберкулёзной палочки, актиномицет и других грибов, также под влиянием различных химических веществ. Клинические признаки. Поверхностные абсцессы нередко заживают после самопроизвольного вскрытия. Подкожные абсцессы могут возникать при глубоких гнойно-некротических процессах. Глубокие абсцессы нередко превращаются в очаги «дремлющей» инфекции. Доброкачественные абсцессы из вскрытого лоброкачественного абсцесса изливается густой желтоватый гной со специфическим запахом. Злокачественные абсцессы характеризуются разлитым болезненным горячим отёком, прорывом гноя за пределы неполноценного, замедленно формирующегося грануляционного барьера. Холодный абсцесс отличается хроническим течением, замедленным созреванием, отсутствуют или слабо выражены признаки воспаления, местная температура и боль незначительные.Натёчный абсцесс он обычно формируется за счёт гноя из существующего холодного абсцесса. Метастатические абсцессы чаще наблюдается при сепсисе с метастазами. Скипидарный абсцесс формируется в результате инъекции скипидара под кожу. Диагностика абсцессов.При распознавании абсцессов необходимо обращать внимание на следующие симптомы: местное повышение температуры; припухлость; боль; отёчность кожи и подкожной клетчатки; диагностические проколы.Лечение. Лечение должно соответствовать стадии развития абсцесса. Созревший абсцесс необходимо возможно раньше освободить от гноя аспирацией с последующим промыванием гнойной полости. Для аспирации гноя используют иглу большого диаметра или пробный троакар. К ним присоединяют шприц и с помощью его опорожняют, затем промывают гнойную полость раствором хлорамина или фурацилина до появления чистого раствора. Затем промывную жидкость отсасывают и инъецируют в гнойную полость новокаинантибиотиковый раствор или линимент синтомицина. Лучшие результаты получают от вскрытия абсцессов под местным обезболиванием. Перед вскрытием большого поверхностного абсцесса с сильным напряжением стенки его прокалывают троакаром с присоединенной резиновой трубкой и удаляют часть гноя в сосуд с антисептическим раствором, затем вонзают остроконечный скальпель в самую выпуклую часть абсцесса и рассекают его книзу, до грануляционного вала. Полость вскрытого доброкачественного абсцесса орошают теми же растворами или перекисью водорода, осушают стерильными салфетками и рыхло заполняют дренажем с линиментом А. В. Вишневского или синтомицина. Глубокий абсцесс вскрывают, ориентируясь по игле, введенной в его полость для предварительного промывания.Лечение вскрытого злокачественного абсцесса должно включать: частичное иссечение мертвых тканей и некротизированных грануляций, остановку кровотечения; длительное орошение вскрытого абсцесса теплым раствором хлорамина, перекиси водорода или калия перманганата; обильное припудривание трициллином и другими сложными порошками; рыхлое дренирование с гипертоническими растворами либо протеолитическими ферментами (см. лечение флегмон).
Источник

