Чем лечить воспаление рубца
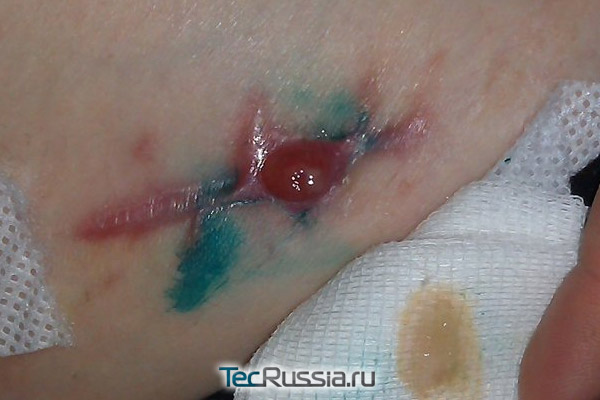
Мало кому удается прожить всю жизнь, не заполучив ни одного шрама. А самый первый из них – от БЦЖ – мы приобретаем почти сразу после рождения. Дальше все будет зависеть от везения и личной истории: травмы, аппендицит, кесарево, пластические операции… те или иные следы на нашем лице или теле останутся неизбежно.
Обычно они благополучно заживают и не доставляют особых хлопот. Но иногда что-то идет не так и послеоперационный рубец воспаляется – это может произойти как с молодыми, так и со старыми шрамами, как на начальном этапе их формирования, так и многие месяцы и годы спустя. Почему случаются такие проблемы и что делать тем, кто с ними столкнулся? Опасно ли это? Можно ли обойтись консервативными методами или понадобится повторная операция? TecRussia.ru разбирает причины и варианты лечения:
Самая вероятная причина воспаления молодого рубца – попадание в рану инфекции. Если верить медицинской статистике, при операциях на брюшной полости это случается у 5-35 человек из каждой сотни пациентов. Вероятность такого развития событий будет ниже при менее объемных вмешательствах, но намного выше при бытовых, производственных и иных подобных травмах, когда поврежденный участок изначально нестерилен.
Также, инфицирование может произойти и гематогенно – то есть с током крови из очагов хронического воспаления, таких как миндалины, пазухи носа и даже кариозные зубы. Кроме того, иногда вина лежит на хирурге, который не обеспечил должный уровень асептики в операционной. Симптоматика во всех случаях примерно одинаковая:
- шов продолжает болеть даже спустя 3-5 суток после операции;
- сама рана и кожа вокруг нее красная, отечная, горячая;
- появляются признаки общей интоксикации – температура, головная боль, слабость;
- в крови появляются признаки воспаления: ускоряется СОЭ, повышается количество лейкоцитов.
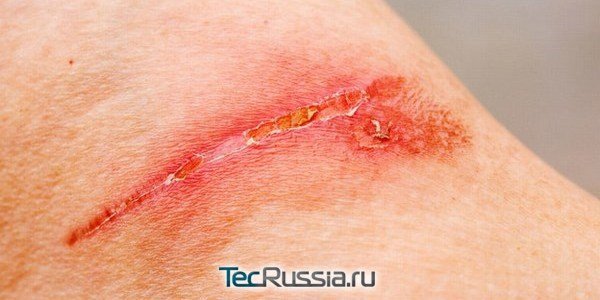
Инфекция может попасть в любой формирующийся рубец на стадии эпителизации – будь это крупный послеоперационный шов или крошечный след от БЦЖ. Подобное состояние требует немедленного вмешательства врача:
- В качестве базового способа лечения обычно используют антибиотики, которые вводят однократно перед операцией или сразу после нее.
- Если это не помогает, и шрам воспаляется еще сильнее (при ранней выписке это может случиться и дома), первое, что нужно сделать – немедленно обратиться к хирургу. Возможно, он ограничится назначением дополнительного курса антибиотиков в таблетках или инъекциях и обработкой раневой поверхности антисептиками.
- Если гнойный процесс зашел достаточно далеко, то рану раскрывают, удаляют гной и тщательно промывают. Возможно, после этого ее не зашьют наглухо, а оставят дренаж – трубку или резинку, которая не позволит краям закрыться, чтобы образующийся гной мог свободно вытекать наружу. Конкретные действия будут зависеть от состояния шва и индивидуальных особенностей организма пациента.

Еще один неприятный сценарий: послеоперационная рана вроде бы зажила нормально, пациент благополучно покинул стены клиники, а через несколько дней – или месяцев, а иногда даже лет – участок рубца краснеет и отекает, на нем формируется гранулема (ограниченное воспаление). Через некоторое время она прорывается, а внутри оказывается гной, или сукровица, которые постоянно подтекают из образовавшейся полости.
Такая патология называется лигатурный свищ и случается, когда организм отторгает наложенный шовный материал из-за индивидуальной непереносимости либо потому, что сами хирургические нити оказались источником загрязнения или болезнетворных бактерий. Обычно эта реакция происходит в течение первой недели, особенно при попадании инфекции, но может проявиться и на старых рубцах. Известны даже случаи, когда осложнение данного типа возникало спустя почти 35 лет после операции!
- Как формируются рубцы: 4 стадии созревания и рекомендации по уходу
- Где расположены швы после подтяжки лица и как сделать их невидимыми
Оптимальным для пациента будет ситуация, когда шовный материал, ставший причиной появления лигатурного свища, отторгается из раны, после чего состояние шрама, как правило, нормализуется (в т.ч. внешне) и больше не доставляет проблем. Но бывает и так, что воспаление переходит в хроническое, а если первоначальный операционный разрез проходил вблизи брюшной полости – оно может распространиться на внутренние органы. Здесь не обойтись без помощи хирурга:
- В неосложненных случаях врач назначает средства, которые ускоряют «прорыв» свища: примочки с гипертоническим раствором, ферментными препаратами, либо ихтиоловую мазь и ей подобные. После того как гранулема вскрывается, часто становится видна лигатура – ее удаляют пинцетом. Затем рану обрабатывают антисептиками до полного заживления. Иногда весь этот процесс укладывается в несколько дней, но иногда раскрытия приходится ждать недели и даже месяцы.
- В тех случаях, когда лигатурное воспаление рубца усугубляется и начинает влиять на общее состояние пациента – повышается температура, появляются изменения в составе крови – нужна срочная госпитализация. В стационаре свищ вскрывают и пытаются извлечь проблемные хирургические нити.
- В более сложных случаях гнойный участок иссекают целиком, по краю здоровых тканей.
- Для повторного ушивания раны подбираются современные материалы, не вызывающие отторжения, но даже они, увы, не гарантируют полного выздоровления – согласно статистике, более чем у половины пациентов в течение следующих 2 – 5 лет возникает рецидив лигатурного свища.
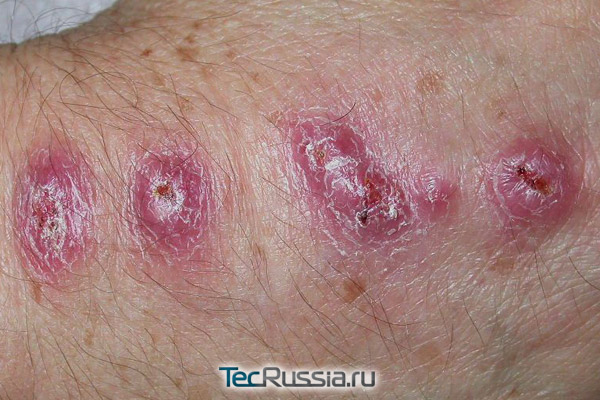
Послеоперационный шрам «созревает» в течение 1 года – в норме за это время на месте разреза формируется ровная тонкая полоска соединительной ткани. Если ее нарастает слишком много, возникает гипертрофический рубец – грубый, выступающий над поверхностью кожи. Если же разрастание настолько крупное, что выходит за пределы изначальной раны, оно называется келоид. И в том и другом случае внутри имеет место вялотекущее хроническое воспаление. Причины этих патологий могут быть различными, самые частые из них:
- наследственность;
- гормональная перестройка организма (пубертат, беременность);
- 1-я группа крови;
- темная кожа (4 – 6 фототип);
- трение и иные механические воздействия на шрам в период его созревания.
Визуально подобные отклонения становятся заметны примерно через 1-3 месяца после операции. Шов утолщается и уплотняется, начинает выступать над поверхностью, келоид в дополнение к этому порой активно чешется и болит.
По статистике такое патологическое рубцевание возникает у 1,5-4,5% пациентов. Основным способом борьбы с ним считается профилактика – именно поэтому пластические хирурги активно используют повязки и покрытия с силиконовым гелем. А вот при вмешательствах, выполняемых по состоянию здоровья, подобные меры безопасности часто упускаются. Тем не менее, специальные гипоаллергенные силиконовые пластыри и пластины рекомендуются всем без исключения пациентам, их целесообразно начинать использовать сразу после снятия швов.
Если этого оказывается недостаточно, терапию дополняют местными инъекциями стероидов, с помощью которых можно существенно замедлить и даже полностью остановить неконтролируемый рост соединительной ткани. По истечении года, когда шрам считается «зрелым», заметный эффект могут дать только механические воздействия: лазерная шлифовка либо хирургическое иссечение. Их в обязательном порядке сочетают с новым курсом профилактики и консервативного лечения, поскольку удаление келоида без применения дополнительных средств терапии в половине случаев приводит к рецидивам.
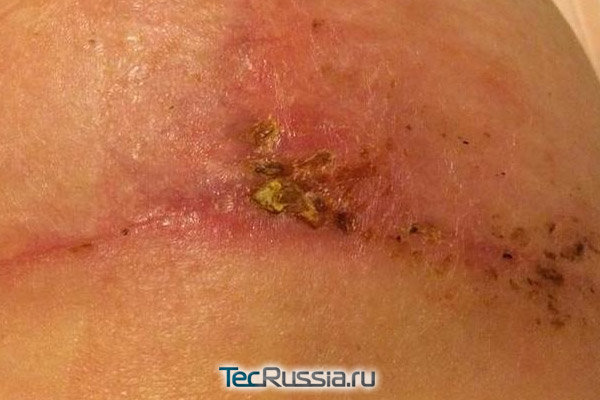
С любыми изменениями во внешнем виде или ощущениях, связанных с формирующимся шрамом, следует обращаться к хирургу. В идеале – к тому, который проводил операцию. Наиболее вероятные «виновники» проблемы и способ ее решения:
| Причина воспаления | Лечение |
| Инфицирование – возникает в течение первых нескольких дней после операции/травмы, проявляется характерным покраснением шрама и общим ухудшением самочувствия | Курс антибиотиков либо хирургическое вскрытие и очистка раны с повторным ушиванием |
| Лигатурный свищ – формируется только после наложения наружных или внутренних швов, чаще всего при использовании нерассасывающихся нитей. На рубце в результате образуется гранулема с гнойным содержимым | Вскрытие либо хирургическое удаление свища, наложение повторных швов из гипоаллергенных материалов |
| Разрастание соединительной ткани – формирование гипертрофического или келоидного шрама |
|
В случае со старым рубцом для определения точной причины проблемы могут понадобиться дополнительные исследования – УЗИ, биопсия и т.п.
Источник
Келоид и гипертрофический рубец представляют собой чрезмерный заживляющий ответ, который является проблемой для врачей и пациентов. Люди с высоким риском развития келоидов обычно моложе 30 лет и имеют более темную кожу. Грудь, руки и плечи, мочки ушей и щеки наиболее восприимчивы к развитию келоидов и гипертрофических рубцов.
Источник: https://vseolady.ru/gipertroficheskij-rubec.html
Почему бывают гипертрофические рубцы
Травма высокого риска включает ожоги, пирсинг уха и любой фактор, который продлевает заживление ран. Келоидное образование часто может быть предотвращено, если его предвидеть с помощью силиконового эластомерного покрытия, ленты для уменьшения напряжения кожи или инъекций кортикостероидов. Однако, появившись однажды, келоиды трудно поддаются лечению, с высокой частотой рецидивов независимо от терапии.
Гипертрофический рубец.
Лечится гипертрофический рубец силиконовым покрытием, компрессами и инъекциями кортикостероидов в качестве препаратов первой линии. Криотерапия может быть полезна, но должна применяться для небольших поражений. Хирургическое удаление келоидов представляет собой высокий риск повторения в сочетании с одной или несколькими из этих стандартных методов лечения.
Келоиды – это повышенные фиброзные рубцы, которые выходят за пределы исходной раны, не регрессируют и обычно повторяются после удаления. Гипертрофические шрамы похожи на них, но ограничиваются границами раны и обычно регрессируют с течением времени.
Гипертрофия шрамов обычно появляется в течение месяца травмы, тогда как келоиды могут развиваться три месяца или даже годы. Оба представляют собой аномальные реакции на кожную травму, причем буйное осаждение коллагена развивается на трех основных этапах:
- воспаление (первые три-десять дней);
- пролиферация (следующие 10-14 дней);
- созревание или ремоделирование (от двух недель до нескольких лет).
Лечение келоидов и гипертрофических рубцов аналогично, но гипертрофические рубцы имеют лучший прогноз.
Лечение гипертрофических рубцов
Лечение келоидов и гипертрофических шрамов является сложным и противоречивым. Оба условия реагируют на одни и те же методы лечения, но гипертрофические рубцы легче лечить.
Большое количество вариантов лечения является отражением низкого качества исследований по этой теме, без единого доказанного наилучшего лечения или сочетания методов лечения. Варианты первой линии включают:
- силиконовое покрытие;
- обработку давлением;
- инъекции кортикостероидов.
Келоидный рубец.
Хирургическое удаление келоидов, хотя и временно удовлетворительное, почти всегда сопровождается (от 50 до 100 процентов) еще более агрессивным отравлением рубцовой ткани.
Источник: https://vseolady.ru/gipertroficheskij-rubec.html
Инъекции кортикостероидов
Кортикостероидные инъекции для профилактики и лечения келоидов и гипертрофических рубцов – это, пожалуй, первый вариант для семейных врачей. Кортикостероиды подавляют воспаление и митоз, увеличивая вазоконстрикцию в рубце.
Триамцинолон-ацетонидная суспензия от 10 до 40 мг на мл (в зависимости от участка) вводится внутриочагово, что, хотя и болезненно, в конечном итоге сглаживает от 50 до 100 процентов келоидов с частотой повторения от 9 до 50%. Лидокаин (ксилокаин) можно комбинировать с кортикостероидом для уменьшения боли, тогда как использование дополнительной криотерапии непосредственно перед инъекцией может облегчить процедуру, смягчая шрам.
Инъекции кортикостероидов подавляют воспаление и митоз.
Сочетание криотерапии и инъекций кортикостероидов также улучшает результаты, хотя гипопигментация всегда является серьезной проблемой. Обычно две или три инъекции отделяются на месяц; однако терапия может продолжаться в течение шести месяцев или дольше.
Новые келоиды более чувствительны к терапии, чем старые, установленные поражения. Инъекции кортикостероидов более эффективны в сочетании с хирургией; чем раньше, тем больше вероятность успеха. Общие побочные эффекты включают атрофию, телеангиэктазию и гипопигментацию.
Покрытие силиконом
Силиконовое эластомерное покрытие представляет собой неинвазивный и широко изученный подход к профилактике и лечению келоидов и гипертрофических рубцов. Считается, что силиконовые листы работают, увеличивая температуру, гидратацию и, возможно, кислородное напряжение шрама, вызывая его размягчение и сглаживание.
Лечение силиконовыми листами.
Этой техники следует избегать на открытых ранах, но ее можно применять, как только кожа заживает. Чтобы быть эффективными, листы должны покрывать шрамы в течение 12-24 часов в день на протяжении двух-трех месяцев. Лист и шрам следует мыть ежедневно мягким мылом и водой. Листы можно повторно использовать до тех пор, пока они не начнут распадаться.
Комбинированная терапия и операция
Если ни силикон, ни кортикостероиды не эффективны в течение 12 месяцев, следует рассмотреть хирургическое лечение второй линии, за которым следуют кортикостероиды и, возможно, силиконовое покрытие. Использование инъекций кортикостероидов после келоидной хирургии уменьшает частоту рецидивов до менее 50 %.
Удаление шрамов хирургическим способом
Иссечение рубцов может быть полным, или оставшийся остаток рубца может быть оставлен на ране, что может уменьшить рецидив. Немедленная инъекция кортикостероидов на ране после вырезания сопровождается еженедельными инъекциями в течение двух-пяти недель и ежемесячными инъекциями в течение трех-шести месяцев. Было показано, что «тройная келоидная терапия», сочетающая хирургию, кортикостероиды и силиконовое покрытие, еще более эффективна.
Имиквимод
Имиквимод 5% крем, модификатор иммунного ответа, который усиливает заживление, также использовался, чтобы помочь предотвратить келоидный рецидив после хирургического удаления. Крем применяется на ночь в течение восьми недель после операции.
Несмотря на то, что исследования были небольшими, частота рецидивов после хирургического вмешательства составляла в среднем лишь 28 процентов в течение периода наблюдения от 6 до 9 месяцев с лучшими результатами (повторение 2,9 процента) в областях с низким уровнем кожного напряжения, таких как мочки уха.
Крем, который усиливает заживление рубцов.
Побочные эффекты включают раздражение и гиперпигментацию.
Другие методы терапии
Другие методы лечения с ограниченным изучением включают внутриочаговое введение верапамила, фторурацила, блеомицина и интерферона альфа-2b. Хотя все они имеют результаты, сравнимые или иногда превосходящие инъекцию кортикостероидов и силиконовое покрытие, оптимальная келоидная терапия остается неопределенной. Комбинации терапии оказались выше индивидуальных подходов.
Внутриочаговый верапамил (2,5 мг/мл) в сочетании с силиконовым покрытием уменьшал келоидный рецидив на 90% через 18 месяцев.
Внутриочаговый фторурацил (50 мг/мл, два-три раза в неделю) безопасно сжимает келоиды, избегая атрофии тканей и телеангиэктазии, которые могут возникать при повторных инъекциях кортикостероидов. Сочетание кортикостероидов и фторурацила уменьшает побочные эффекты кортикостероидов. Редкие осложнения от применения фторурацила могут включать гиперпигментацию и изъязвление раны.
Препарат Фторурацил.
Внутриочаговый интерферон альфа-2b уменьшал келоидный размер на 50 процентов в течение девяти дней, что доказывало превосходство с внутриклеточными кортикостероидами. Интерферон альфа-2b также более эффективен, чем кортикостероиды, для предотвращения келоидного рецидива после удаления. Основными проблемами являются боль и затраты на инъекцию.
Радиотерапия после келоидного иссечения является гораздо более спорным вариантом. Она может представлять риск локального ингибирования роста у детей и, возможно, последующего рака. Обычные дозы варьируют от 1500 до 2000 рад в течение пяти-шести сеансов после операции. Большинство медиков считают радиацию в качестве последнего средства для лечения келоидов, не соответствующих всем другим подходам.
Домашние процедуры
Многие пациенты используют местный витамин Е (альфа-токоферол), надеясь, что его антиоксидантные свойства предотвратят шрамы. Тем не менее, мало доказательств того, что это полезно, и у некоторых пациентов развивается контактный дерматит, который может задержать исцеление. На раннем этапе витамин Е также может снизить прочность на разрыв шрама, и его использование должно быть прекращено.
Другим вариантом являются местные гели с луковым экстрактом, но ограниченные клинические испытания не продемонстрировали никакого клинического улучшения высоты рубца, эритемы или зуда. Гель Контрактубекс содержит экстракт лука с гепарином, который, как считается, способствует рассасыванию шрама. Хотя одно исследование сравнивало этот продукт с кортикостероидами, другое показало, что оно неэффективно для улучшения рубца и зуда.
Увлажняющая ожоговая мазь содержит несколько трав с бетазитостеролом, который обеспечивает гидратацию и возможные преимущества для заживления ран.
Все эти коммерчески доступные продукты больше подходят для профилактического использования, потому что они вряд ли смогут обратить вспять давние гипертрофические рубцы и келоиды.
Источник: https://vseolady.ru/gipertroficheskij-rubec.html
Источник
Келоидный рубец (фото ниже) может появиться у любого человека. Ссадины после падений, ожоги от горячей воды или раскаленного масла, порезы, полученные вследствие неаккуратного обращения с острыми предметами, – все эти проблемы преследуют нас на протяжении всей жизни.
В большинстве случаев повреждения заживают быстро, без осложнений. Но порой случается так, что на месте глубоких ран формируются некрасивые шрамы, которые не только возвышаются над поверхностью кожных покровов, но и разрастаются на здоровые ткани.
Устранить дефект поможет хирургическое иссечение, косметологические методики, физиопроцедуры.
Что представляет собой келоидный рубец (фото)
Келоидные рубцы, возникающие после удаления гемангиомы или прокола уха, как на фото ниже, представляют собой избыточное распространение соединительной ткани в местах, где была нарушена целостность эпидермиса.
Подобный дефект выглядит неприятно, может нарушать подвижность при расположении рядом с мимическими мышцами на лице либо суставами.
В настоящее время точные причины образования келоидных рубцов после порезов и других повреждений не известны. Большинство специалистов полагают, что патология связана с нарушением процесса формирования соединительной ткани.
Проблема усугубляется, если в открытую рану попадают микробы. Это приводит к тому, что размеры новообразования превышают параметры ранения.
По международной классификации болезней, келоидный рубец имеет шифр МКБ-10.
Пластический хирург Брайан Риди
Визуально недуг сильно выделяется на фоне здоровой кожи, имеет темно-красный либо синеватый цвет.
Границы образования четко выражены, распространяются на ткани, далеко за пределами раны. Полностью формируется оно за два года после появления.
Келоиды диагностируются примерно у 4 – 22% пациентов. Развитие образования происходит не только в связи с повреждениями кожного покрова, но и спонтанно.
Недуг наблюдается практически у 90% подростков, при акне.
Пластический хирург Навин Сингх
Обычно шрамы располагаются на открытых участках тела: лице, груди, шее, плечах.
Эстетический недостаток приводит к развитию психологических проблем, комплексов. Коллоидные рубцы приводят к снижению самооценки, психосоматическим расстройствам.
Предрасполагающие факторы (5 причин)
При наличии определенных условий риск появления келоидных рубцов, как на фото, значительно повышается. К предрасполагающим факторам относятся:
- неправильное сопоставление краев свежего пореза;
- нагноение повреждений, инфицирование;
- сильное натяжение кожных покровов, окаймляющих рану;
- гормональный дисбаланс;
- снижение иммунной защитаы организма.
Одна из причин появления недуга – генетическая предрасположенность. Если у родителей пациента возникали подобные проблемы, то вероятность появления патологии повышается.
Пластический хирург Роберт Торнамбе
Признаки болезни
Внешние симптомы келоидного рубца (МКБ-10) сосредоточены в области любых кожных повреждений: ожогов, порезов, хирургических швов.
Первые изменения наблюдаются через 2 – 3 недели после затягивания раны:
- Впоследствии в пораженной зоне образуются уплотнения.
- Возникает болезненность, повышается чувствительность кожи, порой пациенты отмечают наличие зуда и жжения.
- На месте рубца появляются гладкие уплотнения, твердые на ощупь.
- Кожные покровы приобретают красноватый, синюшный оттенок либо бледнеют.
- Негативные признаки распространяются за пределы ожога или пореза.
В некоторых случаях рост келоидных рубцов на пальце или мочке уха, как на фото, не прекращается на протяжении нескольких лет.
В результате образуются кожные наросты в виде бугорков. Новообразования могут формироваться на любых участках лица, тела.
Методы лечения (5 вариантов)
В большинстве случаев недуг не представляет серьезной опасности для человеческого организма, однако, негативно сказывается на внешнем виде.
Со временем образования способны уменьшаться, истончаться и становиться практически незаметными.
Пациенты, у которых келоидные рубцы находятся на лице, открытых участках тела, задаются вопросом, как можно убрать досадный недостаток. Сегодня для этого используются хирургические, косметологические, физиотерапевтические методики.
Хирургическое иссечение
Благодаря оперативному лечению можно сделать имеющиеся рубцы аккуратными, менее выраженными.
Хирургическое лечение подразумевает иссечение образования с последующей пластикой либо без нее. К преимуществам методики относятся:
- снижение ширины шрама;
- выравнивание рельефа тканей в пораженной области;
- извлечение инородных частиц;
- перемещение дефекта в менее заметную область.
Процедура проводится под местным наркозом. Иссечение келоидного рубца (МКБ-10) на кисти, пальцах и других частях тела производится при помощи лазера либо скальпеля.
Врач приподнимает края раны, выполняет коагуляцию сосудов. Завершающим этапом является удаление образования, наложение швов.
Для повышения эффективности хирургического метода необходимо в точности выполнять все рекомендации специалистов.
После удаления рубца на ранку на 24 часа накладывается давящая повязка, которая останавливает кровотечение.
Пластический хирург Чарльз Бойд
На протяжении всего реабилитационного периода необходимо защищать пораженную область от солнечных лучей, любых повреждений, натяжения кожных покровов.
Хирургический метод избавления от келоидных рубцов актуален при наличии обширных гипертрофических поражений, например, полученных после ожогов.
Химический пилинг
Процедура успешно применяется для лечения келоидных рубцов в Москве, Санкт-Петербурге и других крупных городах России.
Химический пилинг используется на ранних стадиях формирования образований. Наиболее эффективными являются поверхностные и срединные методики.
Курсовая терапия включает два этапа:
- Подготовка. Сеансы проводятся раз в неделю, всего потребуется от 2-х до 4-х процедур. В процессе работы используются молочная, гликолевая, пировиноградная, салициловая кислоты.
- Активизация восстановительных процессов. Потребуется не менее 5 – 10 сеансов. Действие химического пилинга направлено на стимуляцию естественных физиологических механизмов, улучшение трофических процессов в здоровых тканях.
Срединные пилинги помогают избавиться от коллоидных рубцов, сформировавшихся после удаления базалиомы, порезов, ссадин.
Процедура проводится с использованием трихлоруксусной, аскорбиновой, лимонной кислоты. В результате происходит не только отшелушивание ороговевшего слоя эпидермиса, но и глубокое стимулирующее воздействие на все слои кожного покрова.
Фракционный фототермолиз
Суть методики заключается в воздействии лазерного излучения на кожные покровы.
Точно сфокусированный тонкий луч создает на поверхности эпидермиса микроповреждения. Клетки, находящиеся рядом, активизируются для восстановления травмы.
Операцию должен проводить квалифицированный специалист, который точно знает, как правильно выставить длину лазерной волны. Именно от глубины и диметра воздействия зависит эффективность и безопасность сеанса.
Пластический хирург Сэм Нафицы
Лазерная коррекция
Представляет собой точечное воздействие на поверхность эпидермиса, на глубину не более 1 мм. Лазерная шлифовка келоидных рубцов, как свидетельствуют отзывы пациентов, отличается высокой результативностью.
Методика стимулирует естественную регенерацию тканей с образованием новых коллагеновых волокон.
Коллаген способен вытеснять соединительную ткань, из которой состоят келоиды.
В итоге кожный рельеф сглаживается, текстура улучшается. Количество сеансов подбирается индивидуально для каждого пациента, положительный эффект проявляется после курсового лечения.
Главное правило реабилитационного периода – использование солнцезащитных средств на протяжении 3-х недель.
Пластический хирург Азита Маджиди
Порой пациенты не знают, какой врач лечит келоидные рубцы, к кому можно обратиться за помощью. При наличии подобной проблемы стоит посетить дерматолога, венеролога или косметолога.
Физиотерапевтические методики (3 варианта)
В борьбе с коллоидными рубцами нередко используется физиолечение. К самым популярным процедурам относятся:
- Фонофорез. Представляет собой введение в зону обработки лекарственных составов при помощи ультразвукового воздействия. Для устранения дефектов используется лидаза – фермент, расщепляющий гиалуроновую кислоту. Процедура приводит к активизации кровотока, снижению плотности рубцов.
- Электрофорез. Проводится с применением лидазы и других веществ. Подходящими компонентами пропитываются специальные прокладки, затем к каждой из них присоединяются электроды. Последние на несколько минут помещаются на проблемные участки. Разряды тока небольшие, поэтому пациент будет ощущать незначительное покалывание.
- Микротоки. Действие методики напоминает электрофорез. Несильные разряды тока бережно воздействуют на поверхность эпидермиса, а также на мышцы, сосуды, глубокие слои. После курсового лечения активизируются обменные процессы в тканях, улучшается циркуляция лимфы, крови.
Специалисты не рекомендуют заниматься самостоятельной терапией коллоидных рубцов после различных травм, удаления щитовидной железы.
На фото можно увидеть, как выглядят подобные недостатки. Некоторые физиопроцедуры способны усилить разрастание соединительной ткани, поэтому прежде чем записываться на тот или иной сеанс, необходимо проконсультироваться с врачом.
Вопрос — ответ
Какие побочные эффекты после хирургического удаления рубцов?
В течение первых дней после оперативного лечения отмечается незначительное повышение температуры тела. Если же показатели сильно возрастают, появляется отечность, ощутимая болезненность в месте иссечения рубца, необходимо срочно обратиться к врачу.
Когда лучше всего проходить лазерную процедуру по устранению рубцов?
На лазерную шлифовку рекомендуется отправляться в осенний или зимний период, когда активность солнца снижена. Иначе можно столкнуться с пигментацией. Это касается и различных пилингов..
Помогут ли народные методы в борьбе с рубцами?
К сожалению, народные способы бессильны против рубцов. Их не всегда получается убрать медикаментозными методами, поэтому различные маски точно не помогут.
Топ-5 мазей от рубцов
Главным действующим компонентом лекарственных препаратов от шрамов является аллантоин. Это вещество способствует сохранению влаги в пораженных тканях, что ускоряет регенерацию и выравнивание кожного рельефа. В список самых эффективных мазей входят:
- Контрактубекс. Отзывы об этом средстве от коллоидных рубцов подтверждают его результативность. Действие состава препарата активизирует заживление, блокирует воспаление, смягчает шрам, замедляет распространение соединительной ткани. Курс терапии занимает 3 – 6 месяцев.
- Дерматикс. Основные свойства геля: улучшение внешнего вида рубцов, сохранение влаги в пораженном эпидермисе. Мазь смягчает и разглаживает пораженные участки, снижает зуд, восстанавливает здоровый цвет кожи. Лечение занимает несколько месяцев.
- Клирвин. Подходит для борьбы с гиперпигментацией, постакне, послеродовыми стриями. Аюрведический препарат имеет натуральный состав, в который входят алоэ вера, куркума, бхасма, пчелиный воск и другие компоненты. Препарат нормализует кровообращение, осветляет рубцы на несколько тонов, выравнивает кожу.
- Келофибраза. Подходит для лечения шрамов, оставшихся после дерматологических заболеваний, хирургического вмешательства. Действующие компоненты представлены гепарином и мочевиной, которые смягчают эпидермис, насыщают клетки влагой, выравнивают рельеф.
- Зерадерм Ультра. Средство предназначено для устранения свежих и застарелых келоидов. Мазь защищает зону поражения от УФ-лучей, негативных внешних факторов, стимулирует рост здоровых тканей.
Прежде чем покупать первый попавшийся препарат и мазать им коллоидный рубец, необходимо проконсультироваться со специалистом.
Перечисленные средства считаются наиболее эффективными, но все они характеризуются высокой стоимостью, а лечение занимает много времени.
Отзывы
АЛИНА, 25 ЛЕТ:
«После рождения малыша через кесарево сечение у меня сформировался коллоидный рубец на матке. Врачи сказали, что единственный выход из ситуации – лапаротомия, операция.
Вместе с вмешательством проводится переливание крови, поскольку во время процедуры очень сильное кровотечение.
Параллельно мне были назначены антибактериальные и антивирусные лекарства. Реабилитация заняла примерно полгода.»
КЛАВДИЯ, 33 ГОДА:
«Моя печальная история началась несколько лет назад, после получения сильного термического ожога. Основные повреждения пришлись на руки и грудь. После лечения в стационаре и заживления ран врачи сделали пересадку кожи с бедра.
Все прижилось, но появились страшные багрово-синие шрамы. Обращалась к нескольким пластическим хирургам, но получала только отказы. В интернете прочитала историю одной девушки, которая лечила келоидные рубцы Дипроспаном, выкладывала фото до и после. Я купила препарат и ходила на уколы в поликлинику раз в месяц.
В первые пару недель руки и грудь нещадно чесались, где-то через месяц зуд уменьшился, шрамы стали медленно-медленно бледнеть, смягчаться, со временем размеры повреждений снизились почти вдвое. Сегодня курс лечения я приостановила в связи с беременностью, но после кормления грудью планирую продолжить.»
Мнение эксперта
- Косметолог
- Хирург
Дебора Лонгвилл
практикующий дерматолог-косметолог
При обнаружении симптомов патологического разрастания соединительной ткани запрещено по собственному усмотрению пользоваться агрессивными средствами. Нельзя допускать инфицирования пораженной области, посещать бани, сауны, принимать горячую ванну.
Аиша Барон
пластический хирург
При наличии келоидных рубцов противопоказано проведение лазерной эпиляции, массирование образований. Не рекомендуется использовать методы народной медицины, положительного результата они не принесут. Лучше обратитесь к доктору, который поможет убрать недостаток профессиональными методами.
Появление келоидных рубцов – неприятная проблема, так как может негативно сказываться на эмоциональном состоянии человека.
Но не стоит мириться с таким недостатком, ведь сегодня существует масса способов его устранения. Главное выбрать, какой подходит именно вам.
Келоидный рубец (Коллоидный рубец): фото, симптомы, терапия обновлено: 26 декабря, 2019 автором: Евгений Шагов
Евгений Шагов
Евгений Шагов – кандидат медицинских наук, автор двух международных патентов в области биотехнологий. Член IMRO, AAAAM, ESLD. Спикер, модератор и организатор ряда международных конгрессов, в том числе IMCAS (Париж), IMCAS Asia (Тайбей), Aesthetic Consilium Experts’ Meeting (Киев), IECTC (Санкт-Петербург), AMIS (Алматы), Kolhida (Тбилиси), SAM Symposium (Москва), Hestourex (Анталья), IPAM (Милан), etc.
Источник
