Чем лечить кожное воспаление

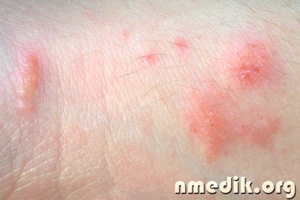 Рецепты от таких видов воспаления как гипертермия, гиперемия и инфильтрат, т. е. жар, покраснение и припухлость.
Рецепты от таких видов воспаления как гипертермия, гиперемия и инфильтрат, т. е. жар, покраснение и припухлость.
Лечение
Медикаментозная терапия воспаления кожи зависит от причины, которая спровоцировала развитие болезни.
Могут быть использованы следующие группы препаратов:
- Антисептические растворы: Хлоргексидин, Хлорофиллипт.
- Ретиноиды (внутренний прием и наружная обработка) – Изотретионин, Ретинол в сочетании с витамином Е.
- Наружное применение антибактериальных мазей: Эритромициновая, Неомицин в сочетании с бацитрацином.
- Смягчающие эмульсии и кремы, в состав которых входит мочевина: Топикрем, Юцерин.
- Прижигание пустулезных элементов с применением зеленки, жидкости Кастеллани.
- Прием жаропонижающих препаратов (Аспирина, Ибупрофена) показан при повышении температуры тела свыше 38,5 градусов.
- Нормализация водно-солевого обмена с применением соляных растворов.
Лечение гнойно-воспалительного процесса осуществляется при помощи:
- Поверхностной обработки с применением раствора марганцовки и Ихтиоловой мази, Левомеколя или препарата Левосин.
- Пероральный прием антибактериальных препаратов широкого спектра действия с предварительным выявлением чувствительности микрофлоры: Доксициклин, Амоксициллин, Линкомицин.
- При развитии язвы наружное использование Трипсина или Химотрипсина в сочетании с Левомеколем. Обработка краев зеленкой или марганцовкой.
- Иммунотерапия: Стафилококковая вакцина, Иммуноглобулин.
Развитие патологических изменений кожи, которые внешне напоминают экзему устраняют при помощи:
- Перорального приема антигистаминных препаратов: Лоратадин, Супрастин.
- Наружное использование комбинированных кортикостероидов: Гидрокортизон в сочетании с Окситетрациклином; Бетаметазон в сочетании с Гентамицином и Клотримазолом.
При тяжелом течении заболевания может потребоваться хирургическое вмешательство.
Народные средства
- Кровохлебка лекарственная (корень). Настойка из этого корня (30,0), разведенная 1:10 (или 1 ч. л. на 1/2 стакана воды), может служить примочкой на воспаленные места кожи; ею намачивают для этого ткань, свернутую в 4 раза, и прикладывают как охлаждающий компресс. Результат замечательный: через 30-40 минут воспаление проходит. Настойку можно заменить отваром 20,0-200,0.
- Творог или свежий сыр. Накладывать толстым слоем (в палец или тоньше) на воспаленное место, и не допускать высыхания. Такое применение его полезно и самостоятельно и вместе с медикаментами. Бытовое эффективное средство!
- Чернокорень лекарственный (корень). Свежеистолченные и приложенные корни быстро унимают жар и боль, удаляют опухоль. Можно в несезонный период для примочки применять и отвар 5,0-200,0 этих корней. Сок эффективнее и консервируется на 25% спирта.
- Ромашка дисковидная (трава). Отвар ее 10,0-200,0, сгущенный до мази, употребляется наружно для обезболивания и снятия жара в воспаленных местах кожи.
- Тысячелистник обыкновенный (трава). Свежеистолченные его листья или мазь из сока (I часть сока на 4 части коровьего масла или вазелина) помогают при воспалениях. Хорошо соединять с мазью из ромашки.
- Сельдерей пахучий (листья). Помогает примочка из свежеистолченных листьев, но эффективнее состав: свежеистолченных листьев 1/2 стакана, уксуса 1/2 стакана, присоединить 1/2 ч. л. соли. В этом составе намочить ткань и прикладывать к воспаленным и опухшим местам.
- Лилия белая (комнатный цветок). Луковицу ее, сваренную в молоке, прикладывать к воспаленным местам.
- Фасоль обыкновенная (стручки). Порошок из них служит в народе присыпкой при воспалениях кожи, особенно рожистом воспалении.
- Мел (порошок). Играет ту же роль и в тех же случаях.
- Лен посевной (семена). Порошок из них, смоченный теплой водой, – противовоспалительная примочка.
- Тимьян обыкновенный (листья). Отвар 15,0-200,0; настойка (10,0), разведенная 1:10, или мазь (1:4) из настойки или порошка (1 часть на 5 частей основы) – против воспаления.
- Капуста. Свежая или квашеная – как компресс.
Используемые сокращения
- 20,0-200,0 – означает: 20 граммов лекарственного растения на 200 граммов воды, 20 граммов равны 1 столовой ложке с верхом, 200 граммов – 1 стакану воды.
- 15,0, или 15 граммов, равны 1 столовой ложке без верха.
- 10,0, или 10 граммов, равны 1 десертной ложке или 2 чайным ложкам.
- 5,0, или 5 граммов, равны 1 чайной ложке.
- В настойках: 25,0 означает, что на 100 граммов спирта берется 25 граммов растения.
- В разведениях: 1:10 означает 1 часть разводимого на 10 частей воды, или 1 чайная ложка первого на 1/2 стакана воды.
- При приготовлении мазей: 1:4 означает 1 часть лекарственного сырья на 4 части основы (жиров).
- Ст. л. – столовая ложка, ч. л. – чайная ложка.
Источник
На сегодняшний день известно 120 заболеваний кожи. Каждая болезнь по-своему уникальна, имеет характерные симптомы и требует определенного лечения. Воспаление кожи сопровождает практически все из таковых.
В основном провоцирующими факторами являются внешние раздражители, к примеру, химические вещества. Но причины могут скрываться и внутри организма. В связи с этим причины разделяют на эндогенные (внутренние) и экзогенные (внешние).
Эндогенные причины:
- стрессы;
- дисбактериоз кишечника;
- заболевания ЖКТ;
- нарушение обмена веществ;
- гормональные сбои.
Экзогенные причины заболеваний:
- контакт с паразитами (вшами, клещами, комарами и пр.);
- контакт с химическими веществами, например, кислотами и щелочами;
- длительное, сильное температурное воздействие – резкие перепады температур, переохлаждение, ожог;
- лучевое облучение – длительное воздействие рентгеновских/ультрафиолетовых лучей;
- инфекции, вызванные патогенными микроорганизмами (проказой, спорами сибирской язвы, палочкой Коха и др.).
Кожные болезни разделяют на группы в зависимости от причины их появления.
Существуют следующие виды:
- Инфекционные. Таковые провоцируют болезнетворные микробы. Инфекционные заболевания всегда сопровождаются характерными внешними воспалениями: пустулами, узелками, пузырьками, эрозиями и пр. Обычно после лечения высыпания исчезают, но иногда остаются рубцы. К этому виду относится кандидоз, пиодермия, импетиго и др.;
- Грибковые. Таковые возникают из-за грибковой инфекции. Их особенность – хроническая форма и расширение площади поражения. К этому виду относят микроспорию, лишай, эритразму, кандидоз кожи, актиномикоз и пр.;
- Вирусные. Причины таковых скрываются в вирусных инфекциях. Они отличаются хроническим течением и требуют применения специальных препаратов – противовирусных. К этому виду относится контагиозный моллюск, герпес, а также бородавки;
- Гнойно-воспалительные заболевания кожи. Таковые отличаются образованием крупных воспалительных очагов с гноем в подкожных тканях. Как правило, причины скрываются в бактериальной инфекции. Гнойные воспаления – это флегмоны, фурункулы, карбункулы, абсцессы и пр.;
- Гнойничковые. От гнойно-воспалительных они отличаются внешними проявлениями – образованием множества маленьких гнойничков – пустул. Причины гнойничковых болезней кожи – это стафилококки и стрептококки. К этому виду относится стрептодермия и стафило-стрептодермия;
- Аллергические. Отличительная особенность – воспаление кожи после контакта с аллергеном. К этому виду относятся дерматиты, экземы, эритемы и крапивница;
- Паразитарные. Их вызывают вши, клопы, клещи и т. п. Этот вид включает только три болезни: чесотку, педикулез и демодекоз;
- Онкологические. К этому виду относится рак кожи, базилиома и меланома.
При появлении первых признаков заболевания (жжение, зуд, болезненность, изменение структуры кожи, высыпания) нужно обратиться к дерматологу. Для уточнения диагноза применяются дополнительные методы исследования слизистых, кожи, волос, ногтей: лабораторные, инструментальные, кожные тесты, рентгенологические и пр.
Лечение проводится по назначению врача. Важная роль в терапии отводится гигиене, диете и режиму медикаментозной терапии. Последняя может быть местной и общей. Применяются аппаратные и физиопроцедуры, психотерапия, фитотерапия, гомеопатия, санаторно-курортное лечение. При отсутствии эффекта от консервативных методов прибегают к хирургическому вмешательству. Также необходима консультация других узкопрофильных специалистов.
Лечение воспаления кожи, как правило, всегда комплексное, т. е. сочетает в себе несколько методик. Часто фармакологические средства, полученные химическим путем, сочетают с рецептами народной медицины.
Препараты для лечения воспаления кожи условно разделяют на следующие:
- от прыщей;
- против бородавок;
- противогрибковые;
- противоаллергические;
- для лечения порезов, ожогов и других механических повреждений;
- от кистозных образований;
- против доброкачественных опухолей.
В дерматологии могут применяться как местные средства (мази, кремы, спреи, аптечные «болтушки»), так и системные (таблетки, капсулы, драже, инъекции). Аптечные препараты должны назначаться врачом, так как имеют строгие показания и противопоказания, а также могут спровоцировать побочные эффекты при неправильном использовании.
Лекарственные растения помогают в борьбе с бородавками, а также уменьшают воспаление при аллергии. Сборы растений используются для различных настоев, компрессов и мазей.
При наличии гнойного воспаления провокатором чаще всего является стафилококк. Лечение в данном случае включает противовоспалительные, антибактериальные, дезинтоксикационные, общеукрепляющие препараты. В ряде случаев требуется иммуностимулирующая терапия, направленная на повышение иммунитета.
При гнойном поражении потовых желез прибегают к радикальной операции по иссечению воспаленных элементов. В ряде случаев проводится противовоспалительная лучевая терапия. Гнойное воспаление требует обязательного проведения общеукрепляющей и специфической иммунотерапии.
Воспаление сопровождает практически все заболевания кожи. Так как последних очень много, поставить диагноз может только дерматолог. Поэтому консультация специалиста – первое, что нужно сделать при появлении тревожных симптомов воспаления.
Лечение таких недугов может значительно отличаться, поэтому не стоит рисковать своим здоровьем и заниматься выбором средств самостоятельно.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
В предыдущих статьях мы уже познакомились с большинством возрастных изменений кожи и способами косметического противостояния. Зрелая кожа становится суше и тоньше, коллагена в ней не хватает, появляются морщины и птоз — в ответ мы закупаем кремы с кислотами и коллагеном, антиоксидантами и факторами роста.
Однако мало кто из потребителей понимает, что всё это лишь борьба со следствиями. Между тем ученые «вычислили» главную причину старения кожи. Виной всему — воспаление. И с ним можно бороться напрямую.
Механизм хронического воспаления в коже
У многих слова «воспаление кожи» ассоциируются с воспалением раны (например, после эпиляции или выдавливания прыщей), т. е. цепочка «повреждения – проникновение бактерий – уничтожение бактерий – исцеление раны» прочно засела в головах.
На самом же деле воспалительный ответ могут вызывать не только вирусы и микробы вкупе с механическими повреждениями, но и любые вещества или воздействия извне, в частности воспаление может быть ответом иммунной системы. Именно борьба иммунной системы с воспалением приводит к хроническому воспалению и далее к повреждению тканей.
Читайте также:
Кожа в условиях мегаполиса
Существует два механизма иммунной защиты: первый — когда врожденная иммунная система борется с помощью клеток-макрофагов (которые поглощают врага), и второй — когда адаптивная иммунная система бросает в бой Т-клетки и В-клетки (они решают, кто враг, а кто нет).
Все «защитные» клетки продуцируют огромное количество антител и цитокинов, а также транскрипционных факторов, запуская реакции «обороны». Часть Т-клеток перерождается в реакционные формы кислорода (происходит окислительный стресс), а другая часть стимулирует долгосрочный иммунитет, способствуя созреванию В-клеток.
В то же самое время происходит выброс тучных клеток (провоспалительных интерлейкинов, гистамина, факторов роста и др.). Ситуация закольцовывается: чем больше воспалительных медиаторов, тем сильнее система пытается их погасить, и снова происходит выброс «побочных» медиаторов. Так формируется хроническое воспаление.
Иммунный ответ и старение кожи

Сегодня ученые описывают процесс старения как процесс длительного воспаления, связанного с иммунным ответом. И хотя ткань уничтожается не полностью, воспаление изменяет ее так, что она функционирует менее эффективно.
Воспаление приводит к каскаду реакций, в результате которого истощаются митохондрии, начинается дисбаланс жирных кислот, происходит разрушение и кальцификация сосудов, развитие окислительного стресса. В результате мы получаем замедленные процессы восстановления, сухость, раздражения, дряблость, морщины и прочие прелести старения.
В возрастной коже обнаружили повышенную активность воспалительных медиаторов: транскрипционных факторов NF-κB, интерлейкина 1, интерлейкина 6. Производители косметики стали думать, как это нейтрализовать, и кое-что у них получилось.
Профилактика воспаления

Выбирая омолаживающий крем, обращайте внимание не только на вещества, стимулирующие производство коллагена, эластина и т. д., но и на компоненты, снижающие количество воспалительных цитокинов и других вредных факторов.
Хорошими ингибиторами NF-κB признаны экстракт ежевики Rubus fruticosus fruit extract, экстракт скумпии Cotinus coggygria extract, экстракт пиретрума (пижмы) Tanacetum parthenium extract, экстракт индийского растения пунарнава Boerhavia diffusa root extract и комплексы металлов, содержащие медные и цинковые компоненты.
Ингибиторы провоспалительных интерлейкинов — экстракт цветов бузины Sambucus nigra flower extract, пептид acetyl tetrapeptide-2, экстракт магнолии Magnolia grandiflora bark extract, масло черного тмина Nigella sativa seed oil, экстракт мяты Mentha piperita (peppermint) extract.
Однако одного крема для остановки хронического воспаления мало. Ученые рекомендуют:
- Снижать с возрастом количество ежедневно потребляемых калорий на 10–20 %, сокращать потребление сахара и жареной пищи, которая богата продуктами гликации. Эти меры уменьшают количество провоспалительных интерлейкинов в крови.
- Начать принимать пищевые добавки и витамины. Самые эффективные витамины — Е, С, D. Также антивоспалительное действие окажут куркумин, альфа-липоевая кислота, карнозин, коэнзим, бета-глюкан, бенфотиамин и пиридоксамин, омега-кислоты.
- Физические упражнения. Речь идет даже не о посещении спортзала и кроссфите, а о регулярной ходьбе на несколько километров в день (4–8) и элементарных упражнениях с гантелями массой 5–7 кг 3 раза в неделю.
Как видите, хроническое воспаление — то, с чем бороться желательно и, главное, вполне реально. Для этого есть четыре основных способа: диета, пищевые добавки, физическая активность и, конечно же, правильные косметические средства.
Татьяна Моррисон
Фото istockphoto.com
Источник
Кожа — это самый большой, выносливый и в то же время хрупкий орган человека. Как и сердце, печень или желудок, она имеет сложную структуру, выполняет жизненно важные функции, а ее здоровье является непременным условием хорошего самочувствия человека в целом. И точно так же, как и другие органы, кожа чрезвычайно уязвима перед патологическими процессами.
Особенность кожных заболеваний состоит в том, что они становятся очевидны с самых ранних стадий. Отчасти это помогает больному приступить к лечению незамедлительно. С другой стороны, кожные заболевания доставляют людям выраженный психологический дискомфорт, особенно когда быстро устранить симптомы не представляется возможным. Поэтому диагностика и лечение любых дерматологических болезней — это необходимое условие возвращения к полноценной жизни.
Это интересно!
Кожа — действительно самый большой по протяженности орган человека. Она занимает почти 2 м
2
, содержит более трех миллионов потовых желез по всему телу, а микробиом кожи в несколько тысяч раз превышает численность всего человечества
[1]
.
Виды заболеваний кожи
Причин, по которым возникают болезни кожных покровов, множество. Это могут быть как внешние факторы — сюда относится травмирующее влияние окружающей среды, так и внутренние, когда на коже сказываются проблемы иммунной и эндокринной систем, желудочно-кишечного тракта и так далее.
Справка
Кожа состоит из трех слоев. Верхний называется эпидермисом. Он постоянно обновляется (каждые три–четыре недели) и меняет цвет под воздействием ультрафиолетовых лучей. Под эпидермисом расположена дерма — основной слой кожи, в котором находятся рецепторы нервных клеток, железы и волосяные луковицы. Когда дерма теряет эластичность, появляются морщины. Под дермой расположен третий слой, самый «тяжеловесный», — подкожно-жировая клетчатка, которая помогает сохранять тепло, является источником жидкости и питательных веществ. Вес кожи ― 4–6% от общей массы тела, а с подкожно-жировой клетчаткой — около 16–17%
[2]
.
Каждый слой кожи подвержен специфическим заболеваниям. Так, к патологиям эпидермиса можно отнести чесотку и псориаз, к болезням дермы — фурункулез и гидраденит, а подкожно-жировая клетчатка может страдать от целлюлита и липомы. Некоторые болезненные состояния, например ожоги, могут затрагивать сразу все слои кожи.
Патологии кожи можно разделить на инфекционные и неинфекционные, но деление это справедливо не всегда. Например, себорейный дерматит вызывает грибок, который обитает на поверхности эпидермиса у абсолютно всех людей, но проявляет себя только при нарушении иммунитета. К тому же инфекции часто присоединяются уже в разгаре патологического процесса: у больных с псориазом нередко возникают гнойные язвочки, являющиеся следствием бактериального поражения кожи.
Особое значение в дерматологии имеют хронические кожные заболевания. В отличие от острых инфекционных процессов, они сопровождают человека в течение продолжительных периодов жизни и требуют последовательной терапии. Чаще всего развиваются под воздействием самых разных внешних и внутренних факторов: от паразитарной инвазии до перенесенного стресса.
Предрасположенность к некоторым заболеваниям кожи может наследоваться: многие отмечают, что такие проблемы, как юношеские угри, у детей и их родителей проявляются сходным образом. Статистически наиболее распространенной группой кожных заболеваний, которые становятся причиной для обращения к доктору, являются дерматозы и дерматиты — болезни неинфекционной природы, сопровождающиеся зудом, шелушением и изменением цвета кожи. Они наблюдаются и у детей, и у взрослых, которые страдают аллергиями и иммунодефицитами.
Признаки кожных заболеваний: как отличить одно от другого
Заподозрить у себя или у ребенка кожное заболевание просто. В норме покровы тела имеют равномерную окраску, умеренную влажность и гладкую поверхность, а нарушение любого из этих критериев или появление неприятных ощущений, зуда и боли — уже повод для тревоги. Еще до визита к врачу хочется выяснить, насколько это состояние опасно и как обезопасить себя и близких.
Дерматиты и дерматозы, а также псориаз, не заразны, но способны значительно ухудшить физическое и психологическое состояние человека, поэтому при первых признаках недуга стоит показаться дерматологу.
Дерматиты
- Атопический дерматит, или нейродермит, — патология аллергической природы, которая проявляется приступами зуда, сухостью, шелушениями, покраснениями и высыпаниями, локализованными на лице и шее, на волосистой части головы и в естественных кожных складках — в подмышках, в локтевых и коленных ямках, в паху, на ягодицах и так далее. Выделяют младенческий — от двух месяцев, детский — от двух лет, и подростковый или взрослый — старше 13 лет, атопический дерматит. Он может протекать как в легкой, так и в тяжелой форме, причиняя серьезные страдания. В лечении атопического дерматита важен комплексный подход: очищение организма, нормализация пищеварения, диетотерапия, исключение провоцирующих факторов (из рациона и из внешней среды), наружная терапия для устранения видимых симптомов, а в некоторых случаях и системная фармакотерапия. Если атопический дерматит не удается вылечить в младенчестве, то он будет сопровождать человека всю жизнь в легкой, среднетяжелой или тяжелой форме с периодическими рецидивами
[3]
.
- Аллергический дерматит часто возникает и у взрослых, и у детей как реакция на пищевой или контактный раздражитель. Пищевая аллергия проявляется в виде зуда, отечности, мелких и крупных пузырей, наполненных жидкостью, и наступает в течение 24 часов с того момента, как аллерген попал в организм. Иногда пузыри лопаются, образуя обширные мокнущие очаги, которые могут нагнаиваться вследствие присоединения вторичной инфекции. Локализация аллергической сыпи может быть индивидуальной, но обычно сыпь проявляется в одних и тех же местах, с той же интенсивностью и площадью высыпаний.
При контактной аллергии подобная воспалительная реакция и изменения на коже наблюдаются лишь в той части тела, которая непосредственно контактировала с аллергеном. Например, при реакции на краску для волос покраснение, зуд и отечность возникнут на голове, а при непереносимости определенных металлов — на шее, где человек носит цепочку, или в области живота, которая соприкасалась с пряжкой ремня. Также аллергеном могут быть лекарственные препараты, косметика и парфюмерия, мыло, растения, резиновые изделия, клей. Некоторые вещества вызывают повышение чувствительности кожи к воздействию солнечных лучей — фотосенсибилизацию, и при этом возникает фотодерматит, являющийся разновидностью аллергического. В этом случае высыпания возникают на открытых участках кожи, не защищенных одеждой от солнца
[4]
. Ключевым фактором в лечении аллергических дерматитов является выявление и устранение аллергена, а также терапия местными средствами для устранения зуда, воспалительной реакции, для защиты от инфекции и восстановления поврежденной кожи.
- Себорейный дерматит проявляется вследствие избыточной секреции сальных желез, которая сопровождается выделением повышенного количества кожного сала и активным размножением грибка из рода Malassezia в эпидермисе. Заболевание возникает на фоне психоэмоционального перенапряжения, стресса, гормональных, иммунных и нейроэндокринных нарушений, приема некоторых лекарственных препаратов. Себорейный дерматит развивается на участках тела, богатых сальными железами, — это волосистая часть головы, лицо, заушные области, область грудины и пупка, участок спины между лопатками, подмышки, ягодицы. На поверхности кожи образуются мелкие белесые чешуйки, которые легко отшелушиваются, обнажая немного воспаленную поверхность. Терапия себорейного дерматита должна быть направлена в первую очередь на устранение причины (грибка), а также на восстановление поврежденной структуры кожи ― чтобы сократить избыточное шелушение. Отмечаются два возрастных пика заболеваемости себорейным дерматитом — в первые месяцы жизни и после 40 лет
[5]
.
Дерматозы
- Экзема — острое или хроническое рецидивирующее заболевание кожи, сопровождающееся воспалением, сыпью и чувством жжения на симметричных участках туловища и сгибательных поверхностях суставов. Болезнь развивается в результате комплексного воздействия нейроэндокринных, метаболических, инфекционно-аллергических, вегето-сосудистых факторов. «Спусковым крючком» могут являться бактериальная и грибковая инфекции, химические вещества, лекарственнее препараты, продукты питания и прочее. Экзема передается по наследству: при заболевании одного из родителей вероятность развития экземы у ребенка составляет около 40%, при наличии заболевания у обоих родителей ― 50–60%
[6]
. Отличительные черты экземы — болезненность в местах поражения и непостоянный характер высыпаний: сначала на коже появляется воспаление, после чего она покрывается маленькими пузырьками, которые, лопаясь, образуют влажную ранку. Со временем эрозии на коже подсыхают и покрываются корочками, после чего наступает период ремиссии. Заболевание может обостряться из года в год, а окончательное излечение, даже при условии грамотного лечения, может не наступить никогда.
- Полиморфный фотодерматоз — это наиболее распространенный вид фотодерматоза, который характеризуется появлением зудящих пятнистых, папулезных, бляшечных высыпаний после пребывания на солнце (поэтому другое его название — весенне-летний фотодерматит). Очаги поражения появляются на коже спустя несколько часов или суток — на шее, груди, плечах, предплечьях, голенях, реже на лице и туловище. Они не оставляют после себя рубцов и проходят в течение нескольких дней или недель после прекращения пребывания на активном солнце. В основе патогенеза заболевания лежит нарушение иммунной реакции, предположительно происходящее из-за воздействия солнечного света. Для полиморфного фотодерматоза характерна адаптация: симптомы уменьшаются после неоднократного пребывания больного на солнце в течение короткого периода времени, так как кожа развивает толерантность к солнечному свету
[7]
.
Псориаз
Его не случайно выделяют в отдельную группу: это одно из самых тяжелых хронических кожных заболеваний, которое отличается непредсказуемым течением и туманным механизмом возникновения. Эта болезнь встречается у 1–2% населения развитых стран вне зависимости от возраста, пола, социального статуса и образа жизни (хотя отмечено, что чаще псориаз возникает на фоне сильного стресса)
[8]
. Псориатические бляшки проявляются практически повсеместно — на локтевых и коленных сгибах, волосистой части головы, подошвах и ладонях, в области крестца и поясницы. Отметины имеют размер от нескольких миллиметров до нескольких сантиметров и нередко сливаются в единые пятна. Бляшки при псориазе имеют чешуйчатую структуру, при отделении чешуек кожа под ними блестит и иногда кровоточит. Кроме обыкновенного (вульгарного) псориаза распространен себорейный псориаз, при котором чешуйки имеют желтоватый оттенок. Болезнь может поражать не только кожу, но также ногти и суставы, вызывая псориатический артрит.
Особенности лечения
Кожных заболеваний много, но лечебные принципы при каждом из них сходны: для победы над недугом требуется сочетание системной и местной терапии. Первая подразумевает прием таблетированных препаратов и инъекции, направленные на устранение внутренних патологических механизмов: подавляются воспалительные и аллергические реакции, нормализуется работа эндокринной и нервной систем и так далее.
Системное лечение
каждого из перечисленных выше заболеваний имеет свои особенности и, как правило, назначается в периоды тяжелых обострений.
Местная
терапия
направлена непосредственно на устранение симптомов недуга, сокращение частоты рецидивов и улучшение качества жизни больного — устранение зуда, шелушений, болезненных ощущений и косметических дефектов. Ее преимущество заключается в отсутствии системных побочных эффектов, а также в направленном действии. Местно применяемые средства подразделяются на лекарственные и уходовые.
Наружная терапия применяется в первую очередь для того, чтобы как можно быстрее сделать кожу более привлекательной. Некоторые вещества, используемые с этой целью, подойдут и для людей со здоровой, но сухой и чувствительной кожей, страдающей от трещин и шелушения. Оптимальным вариантом считаются средства с эмолиентами. Эмолиенты — это жироподобная составляющая косметики, вещества, способные создавать защитный липидный слой на поверхности кожи. По составу эмолиенты являются эмульсиями, где жировые компоненты составляют от 3% до 25%. Традиционно с этой целью используются масло жожоба, касторовое масло, пчелиный воск, ланолин и многие другие.
Эмолиенты скрепляют роговые чешуйки эпидермиса между собой, делая кожу гладкой, мягкой и «сияющей». Также эмолиенты уменьшают испарение влаги и восстанавливают водно-липидный баланс, сохраняя достаточный уровень увлажненности. Однако их следует использовать с осторожностью обладателям жирной кожи с расширенными порами и угревой сыпью
[9]
.
На аптечных прилавках сегодня представлено множество средств, способных помочь вам облегчить зуд и снять воспаление на коже. Однако не забывайте, что начинать лечение лучше с консультации у специалиста, это поможет установить точную причину заболевания кожи и разработать курс терапии, направленный на скорейшее выздоровление.
Источник
