Целиакия это воспаление кишечника


Целиакия – это генетически обусловленное нарушение функции тонкого кишечника, связанное с дефицитом ферментов, расщепляющих пептид глютен. При целиакии развивается синдром мальабсорбции различной степени выраженности, сопровождающийся пенистой диареей, метеоризмом, похуданием, сухостью кожи, задержкой физического развития детей. Для выявления целиакии применяются иммунологические методы (определение Ат к глиадину, эндомизию, тканевой трансглутаминазе), биопсия тонкой кишки. При подтверждении диагноза требуется пожизненное соблюдения безглютеновой диеты, проведение коррекции дефицита необходимых веществ.
Общие сведения
Целиакия (глютеновая энтеропатия) – заболевание, характеризующееся хроническим воспалением слизистой тонкого кишечника, сопровождающимся нарушением всасывания и возникающим в результате непереносимости глютена (белка, который содержится в хлебных злаках: пшеницы, ржи и ячмене). В состав белка глютена входит L-глиадин – вещество, оказывающее токсическое действие на слизистую и ведущее к нарушению абсорбции питательных веществ в кишечнике.
Заболевание более характерно для женщин, они страдают целиакией в два раза чаще мужчин. Чаще всего (в 85% случаев) полное исключение глютена из рациона вызывает восстановление функциональности тонкого кишечника через 3-6 месяцев.
Целиакия
Причины целиакии
Целиакия имеет генетическую предрасположенность. Это подтверждается выявлением нарушений со стороны тонкокишечной стенки у 10-15 % членов семей (родственников первой степени) пациентов, страдающих этим заболеванием.
Также отмечена зависимость заболеваемости от иммунного статуса. В организме больных целиакией отмечают повышение титров антител к L-глиадину, тканевой трансглутаминазе и эндомиозину (белку, содержащемуся в гладкомышечных волокнах). Подтверждают иммунную зависимость заболевания и нередко сопутствующие патологии, имеющие аутоиммунный характер:
- сахарный диабет I типа;
- заболевания соединительной ткани;
- ювенильный ревматоидный артрит;
- аутоиммунный тиреоидит;
- герпетиформный дерматит;
- синдром Шегрена.
Патогенез
Некоторые врожденные или приобретенные особенности работы тонкого кишечника способствуют возникновению повышенной чувствительности клеток кишечного эпителия к глиадину. К таким состояниям относится ферментная недостаточность, в результате которой плохо расщепляются пептиды (и не происходит полного расщепления глиадина). Накопление глиадина в кишечнике способствует проявлению его токсического действия.
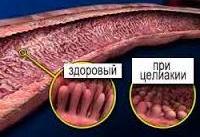
Аутоиммунные нарушения в тех случаях, когда мишенью для собственных антител становятся эпителиальные клетки кишечника, способствуют снижению их защитных свойств и повышению чувствительности к глиадину. Помимо этого, факторами, способствующими возникновению непереносимости глиадина, являются генетически обусловленные специфические характеристики рецепторов клеточной мембраны кишечного эпителия, а также результат изменения рецепторного аппарата некоторыми вирусами. При целиакии отмечаются характерные атрофические изменения ворсинок слизистой оболочки тонкого кишечника.
Классификация
В клинической гастроэнтерологии различают три формы течения целиакии:
- типичная (развивается на первом-втором году жизни, имеет характерные клинические проявления);
- стертая (проявляется внекишечной симптоматикой: железодефицит, анемия, кровоточивость, остеопороз);
- латентная (без выраженных жалоб), часто встречается у лиц пожилого возраста.
Симптомы целиакии
Клинические признаки целиакии – это диарея, стеаторея, похудание, полигиповитаминозы и прочие проявления синдрома мальабсорбции. У женщин развитие клинических симптомов начинается в 30-40 лет, у мужчин в 40-50.
Целиакия у детей начинает проявляться обычно в 9-18 месяцев. Появляется частый и жидкий стул с большим количеством жира и отмечается снижение массы тела, отставание в росте. У взрослых развертывание клинических симптомов целиакии может быть спровоцировано беременностью, перенесенными оперативными вмешательствами, инфекцией. Лица, страдающие целиакией, зачастую отмечают склонность к сонливости, сниженной работоспособности, часто урчание в животе, метеоризм, неустойчивость стула (поносы, сменяющиеся запорами). У пожилых пациентов могут отмечаться боли и ломота в костях, мышцах.
Стул, как правило, частый (5 и более раз в день), жидкий, пенистый с остатками непереваренной пищи. При продолжительной диарее есть вероятность развития признаков обезвоживания: сухость кожных покровов и слизистых оболочек. Прогрессирование синдрома мальабсорбции ведет к развитию тяжелых расстройств внутреннего гомеостаза организма.
Осложнения
Больные целиакией относятся к группе повышенного риска возникновения рака кишечника (кишечной лимфомы, аденокарциномы). Этот вид злокачественной опухоли развивается у 6-8% больных, чаще всего после 50 лет. Возникновение злокачественного новообразования подозревают в том случае, если клинические проявления целиакии возобновились на фоне безглютеновой диеты.
Еще одним вероятным осложнением целиакии является язвенный еюноилеит (воспаление со склонностью к изъязвлению стенки тощей и подвздошной кишок). Характеризуется развитием острой болезненности в животе, лихорадкой. Развитие этого состояния грозит внутренним кровотечением, прободением стенки тонкого кишечника, перитонитом. При выраженной недостаточности всасывания железа развивается железодефицитная анемия. Иногда она становится единственным проявлением заболевания (при стертой и латентной форме).
Нарушения фертильности, бесплодие могут быть результатом длительно существующего синдрома мальабсорбции. Также продолжительное нарушение всасывания ведет к полигиповитаминзам, белковой недостаточности, нарушениям минерального обмена. Недостаток витамина D в сочетании с пониженным поступлением кальция в организм способствует снижению плотности костей, их ломкости. В 30-35% случаев у больных целиакией уменьшается в размерах селезенка, 70% пациентов отмечают артериальную гипотензию.
Диагностика
Диагностика целиакии проводится врачом-гастроэнтерологом. Используется комплекс функциональных, лабораторных, инструментальных (лучевых и эндоскопических методов):
- Определение специфических антител. Наиболее специфичной методикой выявления целиакии является определение в крови антител к глиадину и антител к тканевой трансглутаминазе. Чувствительность методики составляет 100%, ее специфичность для данной патологии порядка 95-97%.
- Эндоскопическая биопсия. Производится эндоскопическое исследование тонкого кишечника, биопсия слизистой для определения имеющейся атрофии (сглаживания) ворсин, а также наличия скоплений лимфоцитов в слизистой.
- Инструментальные методы. Дополнительными методиками для уточнения состояния больного являются УЗИ органов брюшной полости, компьютерная томография, МРТ-ангиография мезентериальных сосудов, контрастная рентгеноскопия кишечника.
- Функциональные тесты. С целью оценки всасывательной способности тонкого кишечника выполняются тест Шиллинга и проба с D-ксилозой.
Лечение целиакии
 Цель терапии при целиакии – восстановление функций кишечника, нормализация массы тела и коррекция дефицита необходимых веществ.
Цель терапии при целиакии – восстановление функций кишечника, нормализация массы тела и коррекция дефицита необходимых веществ.
Безглютеновая диета
Патогенетическое лечение заключается в соблюдении аглютеновой диеты, то есть непосредственное избегание действия повреждающего фактора. Соблюдать безглютеновую диету необходимо на протяжении всей жизни. Чаще всего (в 85% случаев) эта мера приводит к стиханию симптомов и восстановлению нормальной деятельности кишечника.
Глютен содержится в следующих продуктах: хлеб и любые изделия из пшеничной, овсяной, ячменной и ржаной муки, макаронные изделия, манная крупа. В небольших концентрациях глютен может обнаруживаться в колбасах и сосисках, мясных и рыбных консервах, шоколаде, мороженом, майонезе и кетчупе, различных соусах, растворимом кофе и порошке какао, продуктах из сои, супах быстрого приготовления, бульонных кубиках, продуктах, содержащих солодовый экстракт. Из напитков необходимо отказаться от пива, кваса, водки.
Зачастую больным целиакией следует ограничить употребление цельного молока, поскольку у них может отмечаться непереносимость лактозы (молочного сахара). В настоящее время в продаже имеются специальные диетические безглютеновые продукты (маркированы перечеркнутым колосом).
Как правило, окончательное восстановление происходит не ранее чем через 3-6 месяцев, поэтому корректировать содержание необходимых организму веществ требуется на протяжении всего времени выздоровления. При необходимости назначают парентеральное питание, введение препаратов железа и фолиевой кислоты, солевые растворы, кальций, витамины.
Медикаментозная терапия
Тем пациентам, которые не обнаруживают положительного эффекта диеты, назначаются гормональные препараты (преднизолон) на протяжении 6-8 недель в качестве противовоспалительной терапии.
Отсутствие положительной динамики при исключении глютена из рациона в течение трех месяцев может говорить о том, что диета соблюдается не полностью, с нарушениями, либо имеются сопутствующие заболевания (недостаточность дисахаридазы, болезнь Аддисона, лимфома тонкого кишечника, язвенный еюнит, лямблиоз, недостаток минералов в рационе: железа, кальция, магния).
В таких случаях проводятся дополнительные диагностические мероприятия для выявления этих состояний. При исключении всех возможных причин отсутствия улучшений назначают гормональную терапию. Через три месяца курса преднизолона проводят биопсию тонкого кишечника.
Прогноз
Корректировать чувствительность клеток эпителия к глютену в настоящее время не представляется возможным, поэтому больные целиакией должны соблюдать безглютеновую диету на протяжении всей жизни. Тщательное ее соблюдение ведет к сохранению качества и продолжительности жизни. При несоблюдении диеты выживаемость резко падает, случаи летального исхода среди больных целиакией, нарушающих безглютеновую диету, составляют 10-30%, в то время как при строгом следовании диете этот показатель не превышает одного процента.
Все лица, страдающие целиакией, должны находиться на диспансерном учете у гастроэнтеролога и ежегодно проходить обследование. Для больных, которые слабо реагируют на исключение глютена из рациона, диспансерное наблюдение показано дважды в год. Прогноз заметно ухудшается, если это заболевание осложняется возникновением лимфомы тонкого кишечника.
Профилактика
Первичной специфической профилактики целиакии не существует. Вторичная профилактика развития клинических симптомов заключается в соблюдении безглютеновой диеты. При имеющейся у ближайших родственников целиакии желательно проводить периодическое обследование на предмет выявления специфических антител. Беременные женщины, страдающие целиакией, попадают в группу риска по развитию пороков сердца у плода. Ведение беременности у таких женщин должно осуществляться с повышенным вниманием.
Источник
Целиакия — внутрисемейное заболевание тонкого кишечника. Оно заключается в хроническом воспалении и отсутствии всасывания из пищи через ворсинчатую мембрану клеток необходимых организму веществ.
Заболевание относится к генетической патологии, поскольку установлен ген, отвечающий за него. Одновременно не исключается аутоиммунный механизм развития болезни.
Как наследственное заболевание целиакия встречается у 10–15% членов одной семьи (даже если болен один из родителей). Известно, что женщины более подвержены этой патологии. Целиакия проявляется в любом возрасте: как у детей, так и у пожилых людей.
Причины
 Главным виновником целиакии оказался белок, содержащийся в злаковых культурах (пшеница, рожь, ячмень), глютен. В состав глютена входит вещество L – глиадин. Оно обладает токсическим действием на клетки тонкого кишечника, энтероциты, отвечающие за всасывание в кровь необходимых веществ.
Главным виновником целиакии оказался белок, содержащийся в злаковых культурах (пшеница, рожь, ячмень), глютен. В состав глютена входит вещество L – глиадин. Оно обладает токсическим действием на клетки тонкого кишечника, энтероциты, отвечающие за всасывание в кровь необходимых веществ.
Зерна овса содержат другой белок, он не может вызвать целиакию, но способен спровоцировать болезнь.
В норме энтероциты живут трое суток, рождаются в углублениях между ворсинок, по мере созревания поднимаются на верхнюю часть, быстро слущиваются и заменяются новыми. Целиакия вызвана повышенным распадом энтероцитов вплоть до полной атрофии ворсинок.
Наследственный характер болезни подтверждается не только распространенностью внутри одной семьи, но и обнаружением в крови всех заболевших одного типа герпетического вируса, который активируется тем же геном.
Однако, накоплены дополнительные данные о повышенной чувствительности энтероцитов к специфическим антителам крови с последующим саморазрушением слизистой тонкого кишечника. О роли срыва иммунитета в развитии целиакии говорит связь болезни с другими аутоиммунными синдромами и заболеваниями (ревматоидным артритом, аутоиммунным гепатитом, тиреоидитом).
Установлено пусковое значение вирусной инфекции в проявлении механизма целиакии.
Заболевание может развиться у лиц с недостаточностью ферментов трипсина, химотрипсина, пепсина, поступающих в двенадцатиперстную кишку. Если они не в состоянии расщепить глютен, то происходит накапливание с последующей патологией. Это означает, что целиакия может развиваться вторично при болезнях желудка, поджелудочной железы, печени.
Клинические проявления

Симптомы целиакии принято рассматривать, как частное проявление синдрома мальабсорбции (нарушения всасывания веществ в кишечнике). Наиболее частые составляющие синдрома:
- Диарея — жидкий пенистый стул 5–6 раз в день, содержит непереваренные пищевые остатки и много жира.
- Стеаторея — повышенное выделение жира с калом, связана с нарушенным расщеплением и всасыванием.
- Снижение веса — похудение наступает, как следствие снижения поступления жиров, белков и углеводов с пищей.
- Авитаминоз — недостаток витаминов, усвоенных из пищи, ведет к нарушению всех видов обмена веществ.
К синдрому мальабсорбции присоединяются другие симптомы целиакии:
- кожные проявления — повышенная сухость кожи, снижение эластичности (из-за потери жидкости), тусклый вид, морщины (недостаток витаминов и белка), проявления аутоиммунного дерматита (сливные мокнущие высыпания);
- понос сменяется запором;
- вздутие живота (метеоризм) и постоянное урчание;
- суставные и костные боли чаще беспокоят пожилых больных;
- слабость, повышенная утомляемость, сонливость (последствия авитаминоза);
- у мужчин снижение потенции, у женщин нарушение менструального цикла.
Варианты клинического течения
В зависимости от быстроты развития синдрома нарушения всасывания пищевых веществ и оттого насколько значительно симптомы целиакии отражаются на состоянии пациента принято различать три варианта течения заболевания:
- скрытый (латентный) — протекает без выраженных симптомов, все проявления беспокоят не постоянно, проходят самостоятельно без лечения;
- типичный — симптомы ярко выражены, быстро наступают проявления обезвоживания и авитаминоза;
- стертый — на первое место выходит не поражение тонкого кишечника, а остеопороз, боли в суставах, железодефицитная анемия, проблемы с потенцией.
Типичная форма начинается в детском возрасте, другие — после 40 лет.
Диагностика
Диагностика целиакии основывается на подробном опросе пациента, выяснения связи с наследственной предрасположенностью, с другими заболеваниями.
Данные общих лабораторных анализов косвенно подтверждают диагноз: лейкоцитоз в крови, снижение гемоглобина и эритроцитов (анемия), в анализе кала стеаторея (повышенное содержание жира), много непереваренных волокон.
Специфическим анализом на целиакию считается выявление в крови пациента антител на глиадин и тканевую трансаминазу. Достоверность этого анализа 97%.
Пункция тонкой кишки и гистологическое исследование позволяет выявить характерную картину: атрофию ворсинчатого эпителия при повышенном скоплении молодых энтероцитов в углублениях между ворсинками, разрастание лимфоидной ткани.
Для визуального осмотра слизистой тонкого кишечника непригодны обычные эндоскопические методики. Используется видеокапсульная эндоскопия: пациент проглатывает капсулу с установленным видеомонитором. Дойдя до тонкого кишечника, она позволяет осмотреть все отделы.
Проведение ультразвуковой диагностики, рентгеновских снимков играет в данном случае вспомогательную роль: выявляет вздутие кишечника, истончение костной ткани, позволяет исключить опухоли кишечника.
Лечение
 Лечение целиакии предполагает восстановление функций тонкого кишечника, компенсацию обменных нарушений, вызванных болезнью, возвращение веса тела к возрастным нормам.
Лечение целиакии предполагает восстановление функций тонкого кишечника, компенсацию обменных нарушений, вызванных болезнью, возвращение веса тела к возрастным нормам.
Диета
Основа терапии строится на правиле: питание при целиакии не должно содержать глиадин. Диета при целиакии требует полного исключения хлеба и мучных изделий. К ним относятся также макароны, манная крупа.
Глютен содержится в колбасных изделиях, сосисках, соусах, майонезе, консервах из мяса и рыбы, мороженом, шоколаде, соевых продуктах, растворимом кофе, супах и кашах быстрого приготовления. Необходимо отказаться от кваса, пива и алкоголя. Многим пациентам противопоказано молоко и молочные продукты, они имеют перекрестную непереносимость лактозы.
Придерживаться диеты следует всю жизнь.
Через три – шесть месяцев диетических ограничений у 85% пациентов полностью восстанавливается нормальный пищеварительный процесс, исчезают симптомы болезни.
Лекарственная терапия
На фоне диеты необходимо провести противовоспалительное лечение, заместительную терапию. С противовоспалительной целью назначаются гормональные средства на три месяца. Внутривенно и внутримышечно вводится жидкость, питательные растворы, витамины, микроэлементы.
Осложнения
Отсутствие положительных результатов в течении первых трех месяцев лечения говорит либо за несоблюдение диеты, либо за появление осложнений болезни.
Целиакия приводит:
- к упорной железодефицитной анемии, требующей специального лечения;
- изъязвлению слизистой тонкого кишечника с возможным прободением стенки и проявлениями перитонита (воспаления брюшины) или кровотечения;
- нарушению потенции, бесплодию;
- белковой и витаминной недостаточности при синдроме мальабсорбции, что вызывает сбой всех видов обмена;
- нарушение образования витамина Д способствует истончению костной ткани, частым переломам;
- у пациентов старше 50 лет целиакия опасна, как причина ракового перерождения клеток кишечника.
Смертельный исход наступает не от целиакии, а от развивающихся осложнений.
В настоящее время не существует лекарственных препаратов, способных целенаправленно разрушать глютен. Поэтому единственным способом пока остается соблюдение диеты и симптоматическая терапия. Пациенты должны наблюдаться у гастроэнтеролога и участкового терапевта.
Загрузка…
Источник

