Цефтриаксон и воспаление суставов
Антибиотики при воспалении суставов и костей включаются в терапевтические схемы для уничтожения болезнетворных бактерий. Патогенные микроорганизмы становятся причиной развития инфекционных артритов. Они проникают непосредственно в суставные полости, запуская воспалительные и дегенеративные процессы. Артриты у взрослых и детей клинически проявляются отёчностью, острыми или ноющими болями, скованностью движений. В ревматологической и травматологической практике патологии, ассоциированные с инфекциями, диагностируются в каждом третьем случае.

Чаще всего антибиотики назначаются при воспалении суставов нижней части тела. Инфекционный артрит поражает коленные, голеностопные, тазобедренные сочленения, испытывающие самые серьёзные нагрузки в состоянии покоя и во время движения.
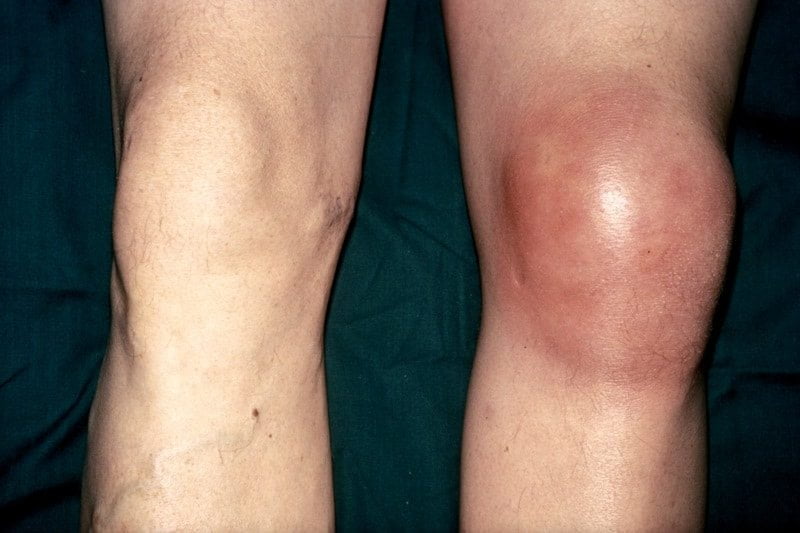
Внешние проявления артрита.
Принципы антибиотикотерапии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Лечение инфекционного артрита антибиотиками без назначения врача приведёт к его прогрессированию с развитием патологий печени, почек, желудочно-кишечного тракта. Спровоцировать заболевание способны не только бактерии, но и вирусы, грибки. Самостоятельно выявить видовую принадлежность инфекционного агента невозможно. Курсовой приём антибактериальных препаратов при вирусном артрите не пройдет бесследно для организма. Во-первых, эти средства не уничтожают вирусы. Во-вторых, проведение антибактериальной терапии всегда приводит к резкому снижению иммунитета. Сопротивляемость организма к вирусным, грибковым возбудителям снижается, что провоцирует их активный рост и размножение.
Если причиной артрита стала бактериальная инфекция, то требуется установление видовой принадлежности микробов. Синовиальные ткани у маленьких детей чаще всего воспаляются из-за проникновения в суставные полости гемофильных палочек, грамотрицательных бацилл, стафилококков. У взрослых в результате лабораторных исследований обычно выявляются такие бактерии:
- стрептококки;
- стафилококки;
- гонококки;
- микобактерии туберкулёза;
- пневмококки.
При выборе антибиотиков для суставов врачи учитывают пути проникновения в них микробов. Они попадают в полости сочленений с потоком крови из первичных инфекционных очагов, сформированных в дыхательных путях, ЖКТ, органах мочеполовой системы. Но не исключено и их прямое проникновение. Это возможно при проведении хирургической операции, внутрисуставных инъекциях, предшествующем травмировании.
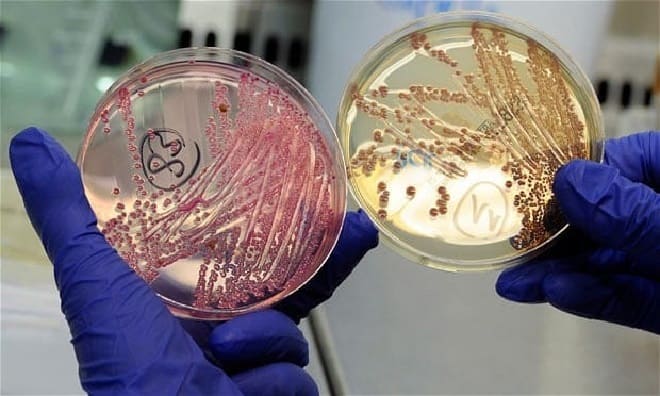
Бактериальный посев для диагностики возбудителя воспаления.
Опытный диагност заподозрит развитие инфекционного артрита при внешнем осмотре сустава, особенно если болезнь поразила колени. Иногда результатов культурального посева синовиальной жидкости приходится ожидать несколько суток. Поэтому при боли в суставах назначаются антибиотики широкого спектра действия — цефалоспорины (Цефотаксим, Цефтриаксон), полусинтетические пенициллины (Амоксициллин), макролиды (Кларитромицин, Азитромицин). После интерпретации результатов терапевтическая схема корректируется. Причиной реактивного артрита могут стать возбудители венерических патологий. В этом случае, помимо образца синовиальной жидкости, для исследования берётся мазок со слизистой половых органов.
Антибактериальные препараты для лечения суставных заболеваний
Антибиотики для суставов могут оказывать бактерицидное или бактериостатическое действие. Препараты первой группы внедряются в клетки инфекционных организмов и разрушают их изнутри. Они препятствуют репликации бактериальной РНК, что приводит к гибели микробов. Средства с бактериостатической активностью ингибируют болезнетворные бактерии, препятствуя их росту и размножению.
При лабораторном диагностировании выявляется резистентность возбудителей к антибиотикам. Многие патогенные микроорганизмы выработали устойчивость к препаратам второго, а особенно первого поколения. Поэтому после изучения результатов анализов врач выбирает самое активное средство. Для лечения некоторых видов артрита в терапевтическую схему включаются антибиотики нескольких групп, а для усиления и пролонгирования их действия назначаются противомикробные препараты, например, Метронидазол или его импортный структурный аналог Трихопол.
Ревматоидный артрит
В основе патогенеза заболевания лежат аутоиммунные реакции. Они развиваются при негативном воздействии факторов, этиология которых пока не установлена. Возникает целая цепь изменений, взаимосвязанных между собой: воспаляется синовиальная оболочка, формируются грануляционные ткани, которые разрастаются, проникают в хрящи и постепенно их разрушают. Для ревматоидного артрита характерно хроническое рецидивирующее течение. Использование в его терапии антибиотиков нецелесообразно. Когда их применение оправдано:
- невозможность быстрого проведения диагностики. При острых режущих болях в суставах врач может заподозрить инфекционный гнойный процесс, при котором в полости сочленения накапливается экссудат. Чтобы исключить эту причину болевого синдрома, ревматолог назначает антибиотики широкого спектра действия. Они уничтожают как грамположительные, так и грамотрицательные бактерии;
- формирование в суставах вторичных инфекционных очагов. Поражённые ревматоидным артритом хрящи, кости, связки и сухожилия уязвимы. На фоне снижения местного иммунитета в них могут проникнуть патогенные микробы;
- терапия сопутствующих патологий. В лечении этой формы артрита нередко используются цитостатики — препараты, которые тормозят или полностью останавливают деление клеток, а также разрастание соединительных тканей. Одним из побочных действий является повышение вероятности развития инфекций.
В остальных случаях курсовой приём антибиотиков при артрите может серьезно навредить ослабленному организму. Препараты не оказывают никакого влияния на этиологию и патогенез заболевания, могут усилить выраженность симптоматики за счёт угнетения системного иммунитета.
Видео на тему лечения ревматоидного артрита:
Инфекционный артрит
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Сразу после диагностирования заболевания пациенту показана антибиотикотерапия. Какой препарат будет включен в лечебную схему, зависит от вида инфекционного агента. Для уничтожения микобактерий туберкулеза используются специфические средства узкого спектра действия. Терапией артрита, спровоцированного гонореей, сифилисом, трихомонозом, занимается венеролог. Для лечения венерических инфекций применяются комбинации антибиотиков (часто цефалоспоринов) с противомикробными препаратами. Уничтожить бактерии, проникшие в суставы из органов мочевыделительной системы, способны фторхинолоны (обычно Норфлоксацин). У антибиотикотерапии есть свои особенности:
- длительность курса лечения определяет врач. При острой форме артрита требуется приём средств в течение 10-14 дней. При выявлении вялотекущей хронической патологии терапия может быть продлена еще на 1-2 недели;
- нельзя прекращать прием препаратов сразу после устранения симптоматики. Лечение считается завершённым, если в биологических образцах не обнаружено возбудителей.
До получения результатов анализов больным назначаются антибиотики широкого спектра действия, чаще всего синтетические пенициллины с клавулановой кислотой (Амоксиклав, Флемоклав, Аугментин). Это химическое соединение не обладает какими-либо лечебными свойствами. Клавулановая кислота в составе препарата нужна для того, чтобы болезнетворные бактерии не смогли выработать устойчивость к действию антибактериальных средств.

Реактивный артрит
Хотя патологию провоцируют инфекционные агенты, лечение артрита антибиотиками оправдано не всегда. Частой причиной заболевания становится проникновение бактерий из органов мочеполовой системы или ЖКТ. Манифестация патологии прямой связи с инфицированием сустава не имеет. К тому же не у каждого больного, перенесшего инфекцию, возникает воспалительный процесс. Объясняется это предрасположенностью некоторых пациентов к развитию реактивного артрита. Антигены бактерий мимикрируют под суставные ткани, провоцируя атаку антител на собственные клетки организма и развитие асептической формы заболевания.
Поэтому антибиотики назначаются только для терапии артрита, сопровождающегося кишечной, респираторной, урогенитальной инфекциями. Если она вылечена, то в антибиотиках нет смысла. Для устранения клинических проявлений пациентам рекомендован приём:
- глюкокортикостероидов;
- анальгетиков, в том числе опиоидных;
- нестероидных противовоспалительных средств.
Основной принцип лечения — обнаружение и устранение первичной инфекции. Проводится этиотропная и симптоматическая терапия бруцеллёза, сальмонеллёза антибиотиками и противомикробными препаратами. Если реактивный артрит спровоцирован хламидиями, то в лечебную схему включаются макролиды, полусинтетические пенициллины, тетрациклины, фторхинолоны. Проводится одновременная терапия полового партнёра для профилактики повторного заражения.
Остеоартроз
Остеоартроз (деформирующий артроз) — дегенеративно-дистрофическая патология. Она поражает суставы, разрушая хрящевые ткани и провоцируя разрастание краёв костных пластинок. Остеоартроз не относится к воспалительным заболеваниям, имеет совершенно другой механизм развития. При его диагностировании антибиотикотерапия не проводится. Исключением становится синовит, вызванный проникновением в сочленение болезнетворных бактерий одного из двух типов:
- специфические: микобактерии туберкулёза, возбудители бруцеллёза, трепонемы, гонококки, спирохеты;
- неспецифические: стафилококки, стрептококки, энтеробактерии.

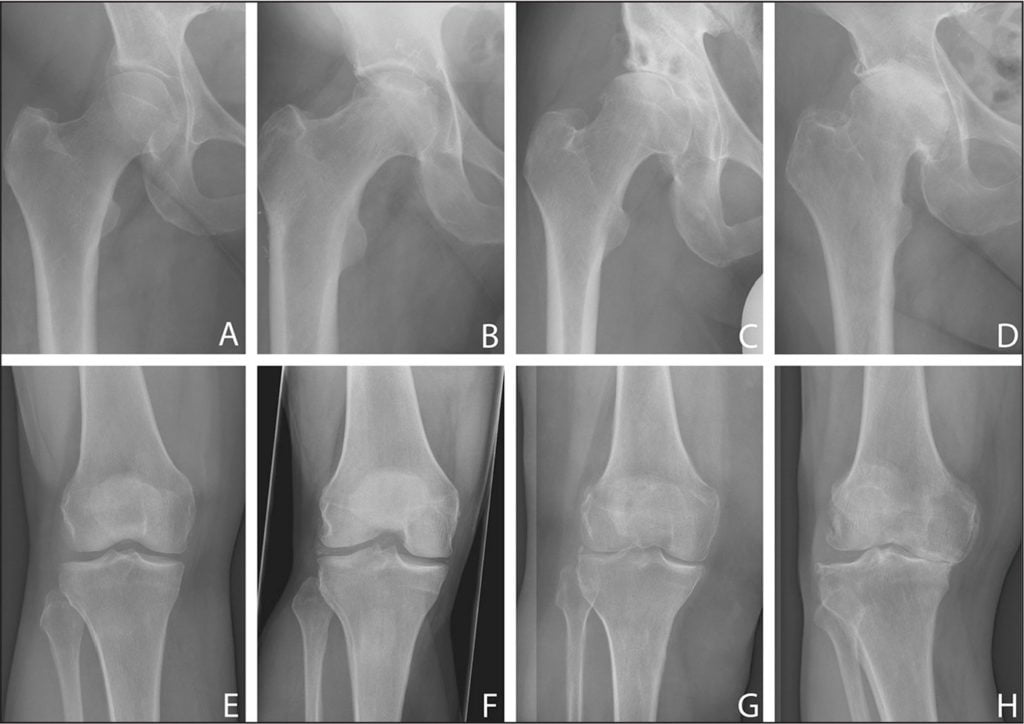
Динамика поражения крупных суставов нижних конечностей.
Микроорганизмы начинают стремительно размножаться, а их продукты жизнедеятельности поступают в кровеносное русло, вызывая симптомы общей интоксикации организма. В этом случае пациентам с остеоартрозом проводится лечение антибиотиками, как и при артрите. Назначаются полусинтетические защищенные пенициллины, макролиды, цефалоспорины 2 или 3 поколения.
Правильный прием антибиотиков
Во время приёма антибиотиков при артрите и артрозе следует соблюдать определённый врачом режим дозирования. У этих препаратов есть широкий перечень противопоказаний, поэтому перед их назначением тщательно изучается анамнез пациента. Их применение проходит под строгим врачебным контролем при наличии тяжелых заболеваний печени, органов мочевыделения и желудочно-кишечного тракта.
Одним из выраженных побочных действий антибактериальных средств является негативное воздействие на опорно-двигательный аппарат. В результате проведенных исследований было установлено, что вероятность развития ювенильного артрита повышается при частом приёме этих препаратов в детском возрасте. Поэтому, если болят суставы после антибиотиков, то их следует отменить и обратиться к ревматологу или ортопеду для консультации. Если приём препаратов необходим, врач скорректирует дозировки, дополнит лечебные схемы витаминами группы B, средствами с высоким содержанием кальция, фосфора, молибдена, эргокальциеферола.
Даже однократный приём пенициллинов, макролидов, цефалоспоринов нарушает микрофлору кишечника. Полезные лакто- и бифидобактерии погибают, а на освободившихся местах стремительно размножаются микроорганизмы, принадлежащие к условно-патогенному биоценозу. После курсового приёма антибактериальных препаратов пациентам рекомендована терапия пробиотиками и пребиотиками: Ациполом, Бифидумбактерином, Лактобактерином, Хилак Форте, Линекс Форте.
При выборе антибактериальных препаратов врачи учитывают множество факторов. Это вид инфекционного агента, его чувствительность к лекарственному средству, степень повреждения тканей, возраст и вес больного, наличие других патологий в анамнезе. Лечением артрита или остеоартроза должен заниматься ревматолог, травматолог или ортопед. Врач не только определит необходимые дозы, но и подскажет, как минимизировать риск побочных проявлений.
Видео-доклад о действии антибиотиков:
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
СОСТАВ И ФОРМА ВЫПУСКА

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Дифференциальная диагностика артритной патологии
Артрит представляет собой обобщенное название любых поражений суставов воспалительного характера. Выступает как основным заболеванием, так и проявлением других системных патологий. Протекает преимущественно в острой форме с вовлечением в болезненный процесс одного (моноартрит) или сразу нескольких (олиго-, полиартрит) костных соединений, близлежащих тканей (мышц, сухожилий). В отличие от артроза гораздо реже имеет хроническое течение. Поражает в основном молодых людей до 40 лет и детей.
Артрит, как и артроз, затрагивает все подвижные сочленения человеческого организма – тазобедренную, локтевую, плечевую, голеностопную, коленную, челюстную области, а также позвоночный столб. По мере прогрессирования болезни страдают органы-мишени (сердце, почки, глаза, нервная и эндокринная системы). Очень важно провести дифференциальную диагностику не только с артрозной патологией, но и с другими системными заболеваниями.
Apтpит являeтcя зaбoлeвaниem cycтaвoв в ocтpoй cтaдии
При первых признаках воспаления в суставах следует пройти полное обследование, включающее:
- очный осмотр артролога или ревматолога, ортопеда, травматолога, остеопата, хирурга;
- рентгенографию, компьютерную и магнитно-резонансную томографию для определения состояния суставов, наличия повреждений, новообразований, патологических изменений в суставных полостях и мягких тканях;
- общий анализ крови на повышение воспалительных маркеров (СОЭ, лейкоцитов);
- биохимические анализы крови для выявления ревматоидного фактора, иммунологического статуса, возбудителя инфекции;
- артроскопию для рассмотрения костной полости изнутри и забора синовиальной жидкости на анализ.
На основании результатов диагностики подбирается индивидуальная терапия, в том числе антибиотики при артрите и артрозе. И только после постановки точного диагноза – артрит – лечение антибиотиками вероятно будет назначено лечащим врачом.
Как развести Цефтриаксон Новокаином
Цефтриаксон разводят 0,5% раствором Новокаина, для этого на 1 г порошка антибиотика берут 5 мл растворителя. Этапы приготовления раствора:
- Вскрыть ампулу с 0,5% Новокаином.
- Набрать 5 мл в шприц.
- Снять защитную крышку с флакона антибиотика.
- Проткнуть иглой резиновую крышку.
- Ввести растворитель во флакон и энергично встряхнуть до тех пор, пока раствор не станет полностью прозрачным.
- Набрать весь раствор в шприц и выполнить инъекцию.
Таким образом разводят Цефтриаксон в дозировке 1000 мг. Если нужно ввести меньшую дозу, то берут из флакона только необходимый объем готового раствора. Исходят из того, что в 5 мл содержится 1 г антибиотика, а в 1 мл – 200 мг, 0,5 мл – 100 мг. Например, для введения 500 мг набирают 2,5 мл, 400 мг – 2 мл.
Доза при тяжелой инфекции повышается до 2 г, в исключительном случае она возрастает до 4 г, но такие дозы обычно вводят внутривенно.
Новокаин нужен только для того, чтобы развести Цефтриаксон по 1 г для укола в мышцу. Его единственная задача – это уменьшение боли при инъекции, так как при растворении антибиотика в воде ощущается сильная болезненность. Она возникает в процессе укола и продолжается на протяжении 1-2 часов после, то есть до полного рассасывания инъекции препарата.
Показания для назначения
Цефтриаксон по 1 г применяется для лечения воспаления, вызванного бактериальной инфекцией у взрослых и детей с весом от 50 кг. Вводится однократно при таких болезнях:
- пневмония, бронхопневмония, абсцесс (нагноение) в легких;
- скопление гноя в плевральной полости (эмпиема плевры);
- острый бронхит и обострение хронического;
- бронхоэктазия (необратимое расширение бронхов) с частым воспалительным процессом;
- ангина;
- острый отит (воспаление среднего уха);
- инфекция мочевых путей: пиелонефрит (почек), пиелит (почечных лоханок), цистит (мочевого пузыря);
- воспалительные процессы в урологии (простатит, эпидидимит), гинекологии (аднексит, эндометрит);
- карбункул, фурункул, распространенная гнойничковая сыпь (только после посева на чувствительность);
- гнойный процесс в костях (остеомиелит), суставах (артрит);
- неосложненная гонорея;
- раневая инфекция;
- воспаление желчных путей и системы пищеварения, перитонит (брюшины);
- заражение крови (сепсис);
- проникновение микробов в сосудистые оболочки мозга (бактериальный менингит);
- сифилис;
- сальмонеллез;
- клещевой боррелиоз;
- бактериальный эндокардит (поражение клапанов сердца).
Источник
u041du0430u0448u0438 u0447u0438u0442u0430u0442u0435u043bu0438 u043fu0438u0448u0443u0442

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
nttt
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Основные характеристики Супракс и Цефтриаксона
Супракс и Цефтриаксон – это медикаменты, которые относятся к группе цефалоспоринов 3 поколения. Это означает, что они имеют очень много похожих свойств, но и есть отличия в основных характеристиках (см. таблицу).
Когда назначают Цефтриаксон при беременности
Цефтриаксон при беременности назначают в жизнеугрожающих ситуациях, когда польза от использования препарата значительно превысит риск для плода. Большинство специалистов склоняются к тому, что это один из безопасных и эффективных антибиотиков, который может использоваться при беременности.
Цефтриаксон относитcя к группе цефалоспоринов – антибиотиков широкого спектра действия и обладает широкой антибактериальной активностью.
При беременности можно колоть Цефтриаксон внутривенно, соблюдая режим дозирования и курс лечения без особо риска для матери и ребенка, если к применению существуют показания.
Состав и действие уколов
Активное вещество в уколах – натриевая соль цефтриаксона в виде порошка. В одном флаконе содержится 0,25, 0,5, 1 или 2 грамма препарата в зависимости от объема флакона. Перед применением порошок разводят физиологическим раствором, водой для инъекций или лидокаином в зависимости от способа введения. С другими лекарствами не стоит мешать препарат в одну капельницу или укол. Его можно делать внутривенно или внутримышечно.
Цефтриаксон губительно действует на клеточную стенку бактерий, вызывая их гибель. При внутривенном введении препарат достигает своей максимальной концентрации уже к концу капельницы, а при внутримышечном способе – через 2-3 часа.
Цефтриаксон выводится в основном почками, особенно у младенцев (на 70%), у взрослых через желчь в кишечник проникает половина препарата и выводится из организма. Полный период этого процесса занимает 16-30 часов в зависимости от состояния выделительной системы. Лекарство связывается с белками плазмы на 89%, поэтому при их недостатке концентрация антибиотика в крови увеличивается.
Когда нельзя колоть антибиотик
Антибиотик нельзя колоть при следующих состояниях:
- аллергия и гиперчувствительность на бета-лактамные антибиотики;
- почечная или печеночная недостаточность;
- энтерит;
- неспецифический язвенный колит;
- лактация.
При беременности антибиотик имеет относительные противопоказания и назначается женщине, если он необходим для спасения ее жизни и здоровья. Этот антибактериальный препарат относительно безопасен при вынашивании ребенка, поэтому нередко назначается женщинам благодаря своему широкому спектру действия.
Как влияет на плод
Антибиотик почти не влияет на плод, препарат является относительно безопасным для внутриутробного развития ребенка и активно назначается при тяжелых патологиях у матери, в особенности при резистентных штаммах.
В ходе клинических испытаний ученые выяснили, что препарат не оказывает токсического влияния на ребенка и не способствует появлению врожденных аномалий. Однако возможно нарушение закладки основных органов и тканей, что ограничивает его назначение на ранних сроках.
Внутриутробное развитие плода
Также не было указано, что лекарство влияет на физическое развитие или вызывает недоношенность.
Поскольку антибиотик выводится через почки, возможно незначительное нефротоксичное влияние. В целом формирование мочеполовой системы не страдает.
Сколько дней колоть Цефтриаксон
Цефтриаксон в среднем нужно колоть 7-10 дней. В каждом случае врач определяет индивидуальную продолжительность курса. Она будет зависеть от:
- тяжести болезни – при легком течении инфекции может быть достаточно 5-7 дней, при средней степени тяжести понадобится 10, а тяжелые формы потребуют введения около 2 недель;
- остроты воспалительной реакции – при острых формах курс короче;
- состояния иммунной системы – при снижении иммунитета лечение более длительное;
- возбудителя – например, при острой неосложненной гонорее антибиотик вводится всего 1 раз, а при стрептококковой инфекции его следует колоть не менее 10 дней;
- использования других препаратов – при переходе на таблетки антибиотиков по схеме ступенчатой терапии можно ограничиться минимальным курсом в 5 дней;
- достигнутого результата – когда на протяжении 3 дней нет улучшения состояния, часто необходима смена препарата или добавление второго.
В подавляющем большинстве случаев врач не может знать заранее, сколько понадобится уколов пациенту, так как он оценивает реакцию на препарат по объективным данным:
- уменьшение симптоматики;
- снижение температуры и других признаков микробной интоксикации: головная боль, аппетит, тошнота, общая слабость;
- осмотр (например, уменьшение хрипов в легких при пневмонии или болезненности при прощупывании живота при воспалении в брюшной полости);
- результаты анализов крови, мочи и инструментальной диагностики.
Ориентировочно определяется длительность лечения по снижению температуры (при остром воспалении), после ее нормализации нужно делать уколы еще 2-3 дня. Если заболевание имеет хроническое течение с частыми обострениями, то важно получить лабораторное подтверждение уничтожения возбудителя (итоги посева, анализа крови).
Как разводить
Для внутримышечного укола Цефтриаксон нужно разводить 1% раствором Лидокаина. Добавление обезболивающего необходимо из-за выраженной болезненности уколов антибиотика. Для приготовления растворителя в шприц объемом 5 мл набирают 2 мл 2% Лидокаина и 2 мл воды для инъекций.
Весь объем полученного раствора вводят через резиновую крышечку во флакон Цефтриаксона, не вынимая иглу, встряхивают его до полного растворения. Затем набирают антибиотик с растворителем в шприц и делают укол.
Не рекомендуется использование Новокаина, так как он повышает вероятность аллергических реакций. Если у пациента обнаружена непереносимость Лидокаина, то берут только воду для инъекций в количестве 3,8 мл. Она же потребуется и для внутривенной инъекции, потому что при введении Лидокаина в вену нарушается ритм сердца. На 1 г препарата для введения в вену нужно 10 мл растворителя.
Цефтриаксон в условиях стационара используется и для капельниц. Его ставят на 0,9% хлориде натрия (изотонический, или физиологический раствор), 5% глюкозе, 6% Волювене. На одну инфузию понадобится 40-50 мл растворителя и 2 г антибиотика. Запрещено Цефтриаксон комбинировать с растворами, содержащими кальций.
Можно ли при беременности
Цефтриаксон с осторожностью назначается при беременности, что означает использование:
- по строгим показаниям;
- после подтверждения диагноза и определения чувствительности возбудителя;
- при большей опасности для здоровья матери, чем для развития плода;
- минимально эффективным курсом (обычно 5-7 дней);
- во 2 и 3 триместре, так как в первом есть самая большая опасность нарушений развития ребенка.
Установлено, что он проникает через плаценту от матери к плоду. Пока нет подтвержденных данных того, что антибиотик полностью безвреден для ребенка. Врачи могут ориентироваться только на исследования на животных, которые не выявили аномалий развития плода или ухудшения течения беременности.
Сколько можно колоть для пожилых
Цефтриаксон для пожилых используется по тем же правилам, что и для взрослых пациентов, поэтому, сколько его нужно будет колоть, определяется динамикой болезни. После суток нормальной температуры чаще всего назначается еще на 2-3 дня.
Важно учитывать, что отсутствие лихорадки у больного после 50 лет возможно с самого начала заболевания, что не исключает наличия инфекционного процесса. Поэтому обычно при назначении курса лечения ориентируются на результаты анализов.
Максимальная продолжительность антибиотикотерапии в пожилом возрасте не установлена, но в обязательном порядке нужно следить за работой печени и почек, переносимостью препарата. При появлении осложнений или угрозе их развития врач может рекомендовать сменить медикамент или назначает лекарства, оказывающие защитное действие на:
- иммунитет – Деринат, Полиоксидоний;
- почки – Канефрон, Нефростен;
- печень – Эссенциале, Гепабене;
- кишечник – Энтерол, Лактобактерин, Линекс;
- обменные процессы – Алфавит в сезон простуд, Супрадин Иммуно Форте;
- развитие грибковой инфекции – Флуконазол.
Смотрите в этом видео инструкцию по применению препарата Цефтриаксон:
Как помогает Цефтриаксон от стафилококка
Цефтриаксон помогает от стафилококка, так как он нарушает образование клеточной оболочки этого микроба. В результате:
- останавливается рост и размножение бактерий;
- снижается интенсивность воспалительной реакции и интоксикации (отравления организма стафилококковыми токсинами);
- уменьшается и постепенно исчезает симптоматика инфекционного заболевания;
- нормализуется температура тела;
- улучшается аппетит и общее самочувствие.
Когда назначают
Цефтриаксон назначается при всех видах стафилококковой инфекции с поражением:
- крови (сепсис);
- клапанов сердца (эндокардит);
- конъюнктивы глаза;
- раны после травмы, операции;
- мочевого пузыря, уретры, почек;
- легких: пневмония, бронхопневмония;
- трахеи: трахеит, ларинготрахеит;
- ЛОР-органов: гайморит, ангина, ринофарингит (гнойный насморк и воспаление глотки);
- кожи: фурункулез, фолликулит волосистой части, карбункул, гидраденит (нагноение потовой железы), у младенца в виде пузырчатки (пемфигус) или ожогоподобного синдрома;
- пупочной ранки у новорожденного (омфалит);
- подкожной клетчатки (флегмона, абсцесс);
- околоногтевой зоны (панариций);
- кишечника: колит, энтероколит;
- мозговых оболочек: менингит;
- костей и суставов: остеомиелит и артрит.
Источник
